Киста псевдоэрозии на шейке матки

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Патогенез
- Симптомы
- Где болит?
- Что беспокоит?
- Формы
- Осложнения и последствия
- Диагностика
- Как обследовать?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Дополнительно о лечении
- Профилактика
- Прогноз

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины псевдоэрозии шейки матки
Причиной подобного заболевания может быть любое изменение в эпителии. Среди самых распространенных можно выделить:
- Венерические инфекции.
- Раннее начало половой жизни.
- Травмы после тяжелых родов, абортов или неправильно проведенного обследования.
- Травмы бытового характера (использование фаллоимитатора, бурный половой акт).
- Заболевания гинекологического характера, которые стали причиной воспаления (кольпит, эндоцервит, цервицит).
- Дисбактериоз влагалища.
- Контрацептивы химического типа.
- Дисбаланс в гормональном фоне.
- Ослабленный иммунитет.

[7], [8], [9], [10]
Патогенез
Очень важно следить за своим здоровьем и, хотя бы раз в полгода, посещать гинеколога. Эти рекомендации особенно подходят девушкам после 25 лет, у которых псевдоэрозия шейки матки развивается чаще всего. Помните, что основной причиной данного заболевания является воспаление, поэтому старайтесь всегда использовать контрацептивы при смене полового партнера.

[11], [12], [13], [14], [15], [16]
Симптомы псевдоэрозии шейки матки
К сожалению, развитие данного заболевания не имеет четких симптомов, поэтому многие женщины даже не подозревают, что больны. Ни болей, ни каких-либо неприятных ощущений чаще всего не возникает. Влагалище больной может быть чистым, без раздражений или зуда.
Согласно последним исследованиям, на это заболевание чаще болеют:
- Молодые женщины до 30 лет (67%) – это объясняется частыми гормональными сбоями.
- Женщины от 30 до 40 болеют намного реже (в три раза).
- А среди пациенток старше 40 только в 10% обнаруживается псевдоэрозия.

[17]
Обычно девушки начинают замечать, что с их организмом что-то не так, когда из влагалища появляются выделения различного оттенка и запаха. Это является первым признаком, что внутри происходит воспаление, которое может стать причиной псевдоэрозии. Если вы заметили у себя необычные обильные выделения белого, розового, желтого цвета (с запахом или без), следует сразу же обратиться к гинекологу и пройти осмотр.

[18], [19], [20], [21], [22], [23]
Где болит?
Что беспокоит?
Формы
Псевдоэрозия шейки матки имеет несколько видов: железистая, кистозная, сосочковая, папиллярная, эпидермизирующая, железисто-кистозная.
Отличается сильно разрастающимися эрозионными железами. То есть, цилиндрический эпителий растет не только снаружи шейки, но и проникает в глубокие слои. Это начальная стадия заболевания. Главным отличием можно назвать тот факт, что железистый вид может развиваться в организме женщины от одного до двух и даже трех лет, не беспокоя ее. Этот вид встречается в современной медицине чаще всего.

[24]
Сосочковая или железисто-сосочковая псевдоэрозия шейки матки отличается образованием четких наростов в виде небольших сосочков. Сверху они покрываются цилиндрическим эпителием. Многие гинекологи считают, что такой вид является скорее не заболеванием, а патологией формирования тканей.
Сосочковая псевдоэрозия шейки матки часто имеет такие симптомы:
- Несильные боли внизу живота.
- Слабый зуд во влагалище.
- Иногда появляется жжение.
- После полового акта могут быть небольшие кровянистые выделения.
- Из влагалища постоянно идут выделения (белые или прозрачные).
Отличается наличием небольших кистозных уплотнений, которые возникают между наползающими тканями цилиндрических слоев. Кистозная, как и железистая псевдоэрозия возникают чаще всего.

[25], [26], [27], [28]
В чистом виде разные типы псевдоэрозии встречаются крайне редко. Обычно они сочетаются друг с другом. В последнее время у многих пациенток диагностируется железисто-кистозная псевдоэрозия шейки матки, которая отличается увеличением эрозионных желез, между которыми возникают кисты. Такое заболевание носит достаточно серьезный характер, так как секрет, который блокирует эрозионные железы и каналы между ними, часто приводит к появлению инфекции. Поэтому воспалительные процессы во влагалище и на стенке шейки матки редко проходят.

[29], [30], [31]
Отличается наличием разросшихся папиллярных стром, которые покрываются сверху цилиндрическим эпителием. В таких стромах располагаются мелкоклеточные инфильтраты и другие воспаленные участки.
Осложнения и последствия
Псевдоэрозия шейки матки считается фоновой болезнью, которая не приносит угрозы жизни или здоровью женщины. Но не стоит думать, что такое заболевание не нуждается в лечении. Псевдоэрозия шейки матки нарушает целостную структуру эпителия и становится опасным местом развития различных воспалительных процессов.
Псевдоэрозия может годами активно развиваться и расти в организме женщины. Если она существует слишком долго, то в наботовых кистах (своеобразных полостях с цервикальной слизью) может появится дисплазия, которая является предраковым состоянием. Кроме того, из-за разрастания кистозных образований, может уменьшатся шанс оплодотворения.

[32], [33], [34], [35], [36]
Главным осложнением, которое может возникнуть на поздних стадиях развития псевдоэрозии шейки матки является женское бесплодие. Разрастающиеся кисты, внутри которых собирается цервикальная слизь, мешают прохождению сперматозоидов, поэтому зачатие не происходит. Чтобы такого не случилось, рекомендуется после 25 лет ежегодно посещать гинеколога и делать обследования слизи.
Обратите внимание, что псевдоэрозия часто возвращается снова. Это объясняется тем, что нарушается антибактериальная функция слизистой оболочки.

[37], [38], [39], [40], [41], [42]
Диагностика псевдоэрозии шейки матки
Во время осмотра врача-гинеколога псевдоэрозия довольно хорошо видна. Она имеет вид ярко-красного зернистого образования на шейки матки. Иногда из нее выходит кровь при надавливании.
Существуют следующие методы диагностики псевдоэрозии шейки матки:
- Кольпоскопия расширенная – проводится осмотр пораженных участков, а также влагалища с помощью специального микроскопа (кольпоскопа). Благодаря этому методу можно не только диагностировать заболевание, но и увидеть степень поражения тканей и их структура.
- Взятие ЦПР-мазков, чтобы провести микроскопические исследования на наличие каких-либо инфекций. Мазки берутся из шейки матки и цервикального канала.
- Взятие мазков из уретры, влагалища, шейки матки и проведения микроскопических исследований на возможные очаги воспалений.
- Взятие крови для исследования уровня гормонов.
- Проведение гистологических анализов, чтобы выявить онкологические процессы.

[43], [44], [45], [46]
- Онкоцитологическое исследование – берется соскоб из верхней части шейки матки и цервикального канала, который отправляется на анализ. Благодаря этому исследованию можно увидеть, являются ли нетипичные ткани доброкачественными или злокачественными. Также анализ позволяет поставить точный диагноз.
- Биопсия тканей из шейки матки – проводится только после того, как будут известны результаты онкоцитологического исследования. На анализ сдается небольшая часть пораженной шейки.
- Анализ на наличие или отсутствие десяти самых распространенных гинекологических инфекций.
- Бактериологический посев на наличие кандидоза. При наличии инфекции также проводится анализ для определения чувствительности к разным антибиотикам.
- Анализ на микоуреаплазму и флору.
- Анализ на ВИЧ инфекции (сдается кровь).
- Анализ на наличие антител против хламидиоза, ВПГ и ЦМП (ИФА).
- Гинекологический мазок на чистоту влагалища, уретры и цервикального канала.

[47], [48], [49], [50], [51], [52], [53]
Основным методом инструментальной диагностики псевдоэрозии шейки матки является кольпоскопия.
Кольпоскопия – осмотр входа во влагалище, стенок влагалища, шейки матки с помощью особого микроскопа. Он состоит из бинокуляра и осветительного прибора. Осмотр проводится на гинекологическом кресле. Пациентка не чувствует боли или каких-либо неприятных ощущений. Для того чтобы лучше было видно очаги поражения во влагалище вставляется гинекологическое зеркало. Этот метод не имеет противопоказаний и может быть проведет в любой день менструального цикла.
Как обследовать?
Дифференциальная диагностика
Увидеть псевдоэрозию шейки матки можно даже при обычном гинекологическом осмотре, но врачи не всегда может с точностью диагностировать именно это заболевание. Псевдоэрозия шейки очень похожа по виду на обычную эрозию и дисплазию. Именно поэтому можно считать, что главным методом дифференциальной диагностики является кольпоскопия. Также помогают выявить заболевание различные анализы и исследования.
К кому обратиться?
Лечение псевдоэрозии шейки матки
Псевдоэрозия шейки матки лечится с помощью медикаментов и оперативного вмешательства. Сначала врач может приписать различные виды антибиотиков, чтобы удалить причину возникновения заболевания. Также назначаются противомикробные, восстанавливающие и гормональные средства, которые помогают подготовить шейку матки к операциям.
Среди основных немедикаментозных методов можно выделить:
- Диатермокоагуляция или электрокоагуляция – место поражения прижигается с помощью электрического тока. Данный метод считается устаревшим.
- Криодеструкция – лечение с помощью жидкого азота.
- Лазерная деструкция – удаление лазером.
- Радиоволновая хирургия.
Какой метод лучше в вашем отдельном случае должен выбрать лечащий врач. Для беременных женщин и девушек, которые еще не рожали, рекомендован радиоволновой метод, так как после него на шейке матки не остается никаких рубцов, что могут препятствовать раскрытию матки во время родов. Зрелым женщинам часто рекомендуют криодеструкцию или лазерную деструкцию, но стоит понимать, что после такого вмешательства останутся шрамы.
Радиоволновая хирургия обычно назначается на 5 или 10 день менструального цикла, когда заканчиваются все выделения. Если операция проводится после родов, то на 45 день после них.
Радиоволновой метод противопоказан в таких случаях:
- Выделения в виде крови и первые дни менструации.
- Воспаления, которые проходят в месте болезни (вульвовагинит, эндометриткольпит).
- Инфекционные и соматические заболевания острого типа. В том числе ОРВИ, цистит, ринит, пиелонефрит. Также не стоит делать при повышенной температуре тела.
- Онкология.
- Склонность к обильным кровотечениям.
- Психические расстройства.
- Сахарный диабет.
- Физические или эмоциональные нагрузки.
Радиоволновая хирургия может проводится при миоме матки, ВПЧ, грудном вскармливании или наличии кисты.
Преимущества радиоволнового метода:
- После первой процедуры заметный результат.
- Ожоговый след не развивается.
- Не нужно использовать дополнительные средства, чтобы быстрее заживало.
Сразу же после проведения оперативного вмешательства в первые дни пациентки отмечают несильные боли внизу живота. Они проходят самостоятельно со временем. В течении недели-двух могут быть выделения коричневого или красноватого оттенка, которые не имеют запаха.
После операции первые 10 дней нельзя:
- Купаться в водоемах, ходить в бани и сауны.
- Отменить физические нагрузки и длительные походы.
- Не заниматься половой близостью.
Беременность можно планировать уже через месяц после радиоволновой хирургии.
Среди основных лекарств, которые применяются для лечения псевдоэрозии шейки матки, выделяют антибактериальные и противомикробные. Обычно назначают медикаменты в виде свечей, которые вставляются во влагалище. Но также рекомендованы таблетки для улучшения флоры.
- Тержинан – препарат, который применяется для терапии заболеваний гинекологического типа. Имеет антибактериальный и противогрибковый эффекты. Назначают обычно курс в 10 дней. Суппозиторий вводят глубоко во влагалище на ночь. Среди основных побочных реакций можно выделить: жжение, зуд, аллергия.
- Лактобактерин – имеет антибактериальное действие против многих патогенных и условно патогенных бактерий. При гинекологических заболеваниях вводится интравагинально. Курс является индивидуальным и назначается строго врачом.
- Бифидумбактерин – выпускается в виде порошка. Имеет антибактериальное действие. Применяют интравагинально. Курс назначает врач в зависимости от заболевания.
- Депантол – препарат, который отличается регенерирующим, метаболическим и антисептическим действием. Лечение проводится одну-три недели. Свечи вводятся во влагалище по одной два раза в сутки.
Помните, что народные средства, как и медикаментозные, имеют противопоказания, поэтому перед их использованием стоит посоветоваться с врачом.
- При псевдоэрозии шейки матки используется облепиховое масло. Для этого берут тампоны. Курс лечения продолжается 8-12 дней. Результаты получаются не только эффективными, но и стойкими.
- Взять 2,5 грамм мумие и растворить его в половине стакана обычной воды. Смочить в растворе тампоны и вводить глубоко во влагалище на целую ночь. Курс индивидуальный.
- Взять настой эвкалипта (1 чайная ложка) и развести в теплой воде (один стакан). Делать спринцевания каждый день.
- Сделать раствор для спринцевания на основе 2% настойки календулы (1 чайная ложка) и воды (один стакан). Курс обычно занимает до недели.

[54], [55], [56]
- Взять 4 столовых ложки размельченной травы зверобоя и залить кипяченной водой (2 литра). Поставить на небольшой огонь и варить 10 минут. Потом снять и еще полчаса настоять. Раствор подходит для проведения спринцевания.
- Взять один стакан кипятка, добавить 20 грамм коры обычного вяза. Разогреть на небольшом огне и варить минут двадцать. После этого снова развести в воде (пропорции 1:1) и делать спринцевания.
- 20 грамм засушенного шалфея (листья), 30 грамм ромашки, 10 грамм лаванды, полынь обыкновенную, березу (листья), сушеницу топяную, дуб (кору), ноготки и черемуху (соцветия) перемешать. Взять 15 грамм полученной смеси и залить водой (1 литр). Варить до двух часов (можно больше). Процедить и использовать для спринцеваний. Курс – 7 дней по два раза в день.
Помните, что при лечении псевдоэрозии шейки матки гомеопатические средства могут быть только дополнением.
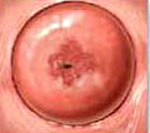
Псевдоэрозия шейки матки – состояние, при котором цилиндрический эпителий цервикального канала располагается на влагалищной поверхности шейки матки, в норме покрытой многослойной эпителиальной тканью. В большинстве случаев протекает бессимптомно и случайно выявляется при гинекологическом осмотре. Могут иметь место необычные выделения, болезненность при половом акте. Для диагностики применяют кольпоскопию, соскоб или биопсию шейки матки, цитологические исследования. Лечение при бессимптомном течении не требуется, назначается наблюдение и периодическое обследование, в случае осложнений производят криодеструкцию, электрокоагуляцию, лазерное или химическое прижигание.

- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение псевдоэрозии шейки матки
- Прогноз
- Цены на лечение
Общие сведения
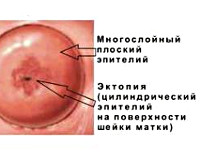
Псевдоэрозия шейки матки известна также как эктопия эпителия или эндоцервикоз. Термины отражают суть процесса, приводящего к такому состоянию – проникновение цервикального однорядного эпителия на влагалищную часть шейки. Собственно эрозии (разрушения или повреждения эпителиального покрова) не происходит. Эксперты Всемирной организации здравоохранения не считают такое явление патологическим процессом, оно расценивается как физиологически вариабельное состояние. Практически всегда эктопия регистрируется у женщин младше 35-40 лет, больше половины лиц находятся в возрасте 20-23 лет. Эндоцервикоз возникает у подавляющего большинства беременных и самопроизвольно исчезает через 1-2 года после родов. Замечена корреляция между данным процессом и использованием комбинированных оральных контрацептивов – последние способствуют эктопии эпителия.

Причины
Предпосылкой псевдоэрозии шейки матки считается аномалия формирования женских половых органов во время эмбрионального развития. Однорядный цилиндрический эпителий на внутриутробном этапе покрывает внутреннюю поверхность как матки, так и влагалища. Незадолго до рождения такой покров замещается многослойным плоским эпителием, в норме сохраняясь только в цервикальном канале, но у некоторых женщин он остается и на незначительном участке влагалищной части шейки матки. Размеры этой зоны могут изменяться со временем под воздействием различных факторов:
- Гормональный фон. Клетки эпителия половых органов женщины являются гормоночувствительными, по-разному реагируя на работу эндокринной системы. Этим объясняется частое обнаружение псевдоэрозии в период полового созревания, при беременности или использовании гормональных контрацептивов.
- Инфекционные факторы. Заболевания, передающиеся половым путем, или неспецифическое воспаление женских половых органов (кольпиты, цервициты) провоцируют расширение зоны цервикальной эктопии.
- Химические факторы. Раздражение шейки матки химическими соединениями, входящими в состав вагинальных суппозиториев, лубрикантов, смазки для презервативов может стать причиной развития данного состояния.
- Механическое раздражение. Появление цилиндрического эпителия отмечается при травмировании влагалищной части шейки матки – причиной могут быть частые половые контакты, использование барьерных методов контрацепции, роды.
Вопрос о чисто приобретенном характере данного состояния и его развитии без врожденных предпосылок в гинекологии остается дискуссионным. Нет убедительных доказательств, что факторы внешней среды способны вызывать эндоцервикоз без наличия предрасположенности к нему. Сторонники гипотезы о приобретенном характере псевдоэрозии шейки матки считают, что в ее развитии участвуют воспалительные, иммунологические и эндокринные нарушения.
Патогенез
Псевдоэрозия шейки матки возникает при сочетании врожденных и приобретенных факторов. Если при рождении имеется такая особенность распределения эпителиального покрова в половых органах, то в разные периоды жизни женщины площадь зоны эктопии будет постоянно колебаться. Расширение происходит под воздействием женских половых гормонов, так как цервикальный эпителий более чувствителен к ним и реагирует на их воздействие ростом. При уменьшении концентрации гормонов происходит восстановление многослойного покрова за счет ростовых клеток.
Поэтому у женщины в разные периоды жизни эктопия может быть как ярко выраженной, так и не определяться вовсе. Хотя это состояние не признано патологическим, оно может быть потенциально опасно, поскольку цилиндрический эпителий обладает меньшей барьерной функцией. Это повышает риск проникновения инфекционных агентов. Постоянная активизация резервных ростовых клеток многослойного эпителия создает риск их аномального роста и деления, что в дальнейшем чревато раком шейки матки. Формирование различных клинических типов состояния связывают с присоединением воспаления или воздействием иных факторов.
Классификация
В настоящий момент нет общепризнанной грани, разделяющей физиологическую особенность женского организма от состояния, требующего лечебного вмешательства. Выделяют несколько типов эктопии, различающихся по своему гистологическому строению.
- Папиллярная форма. Эпителиальная ткань формирует сосочковые разрастания и тяжи, представляющие собой воспалительные инфильтраты. Возникает под воздействием инфекции или другого фактора, вызывающего воспаление.
- Железистая форма. Формируются небольшие фолликулы и кисты, покрытые многослойным эпителием. Причины развития неясны, подозревают влияние гормонов или клеточных изменений.
- Смешанная форма. Эпителиальный покров формирует как сосочки, так и кистозные разрастания.
Дополнительно выделяют эпидермизирующиеся или заживающие формы, при которых наблюдается нормальное восстановление многослойного покрова влагалищной части шейки. Некоторые специалисты критикуют такую классификацию, относя вышеперечисленные типы к патологическим осложнениям эктопии.
Симптомы
В большинстве случаев эктопия протекает бессимптомно, заметные проявления возникают только при присоединении инфекции или аномальном росте многослойной эпителиальной ткани. Например, при возникновении цервицита регистрируется появление прозрачных или беловатых выделений из влагалища, иногда с неприятным запахом. Некоторые женщины отмечают болезненность при половом акте, иногда после него возникают небольшие кровянистые выделения. Редкими симптомами также являются боли внизу живота, зуд влагалища, ощущение жжения. Длительность проявлений может составлять месяцы и даже годы без тенденции к прогрессированию, возможно их исчезновение или, напротив, присоединение осложнений.
Осложнения
Из-за пониженной сопротивляемости цилиндрического эпителия при этом состоянии легче возникает воспаление под воздействием инфекционных агентов, химических и механических раздражителей. Изменение консистенции и объема цервикальной слизи приводит к обратимому бесплодию – секрет формирует барьер на пути проникновения сперматозоидов. Беспорядочная половая жизнь, несоблюдение правил личной гигиены могут стать причиной разрушения покровов шейки матки и развития истинной эрозии. Эктопию не относят к предраковым заболеваниям шейки матки, однако хроническое воспаление на ее фоне способно вызвать дисплазию клеток, что является первым шагом к их злокачественному перерождению.
Диагностика
Диагностика псевдоэрозии шейки матки важна для дифференцирования состояния от предраковых состояний, воспалительных поражений и других патологий, требующих лечения. Она включает в себя консультацию гинеколога, который разрабатывает схему дальнейших исследований и анализов:
- Осмотр на кресле. Признаки эктопии можно выявит при простом визуальном осмотре шейки матки в зеркалах. Для подтверждения диагноза врач проводит расспрос пациентки и назначает перечень дополнительных процедур.
- Расширенная кольпоскопия. Прицельное изучение измененного участка шейки под многократным увеличением необходимо для определения структуры эпителиального покрова. В ходе исследования проводят Шиллер-тест.
- Цервикальный соскоб. Исследование образцов тканей позволяет определить характер клеток в аномальной области. Также это необходимо для исключения дисплазии и воспалительных изменений. Применяют цитологию соскоба шейки матки (PAP-тест).
- Определение уровня половых гормонов. Изучение гормонального фона женщины поможет определить причины эктопии и уточнить прогноз состояния. Например, при беременности такое явление считается абсолютно нормальным.

Дополнительно врач может назначать иммунологические исследования для выявления половых инфекций, аллергий и других состояний, способных влиять на появление псевдоэрозии шейки матки.
Лечение псевдоэрозии шейки матки
При отсутствии жалоб и выраженных симптомов лечения не требуется, достаточно регулярного наблюдения у акушера-гинеколога для профилактики осложнений. В случае присоединения инфекции проводят этиотропную терапию по показаниям. Женщине следует ограничить применение гормональных и некоторых барьерных средств контрацепции (колпачки). Если эктопия проявляется выделениями, болями в животе, характеризуется аномальным ростом многослойного эпителия, производят коагуляцию псевдоэрозии с помощью различных методов:
- Диатермокоагуляция. Прижигание участка с цилиндрическим эпителием проводят термическим воздействием электрического тока. Характеризуется посредственной результативностью (75-90%) и рядом осложнений – кровотечения, стенозирование цервикального канала с развитием бесплодия. Запрещена для лечения эктопии у нерожавших женщин.
- Лазерная деструкция. Применяют углекислые или гелий-неоновые лазеры, эффективность очень высокая – 98-100%.
- Криодеструкция. Замораживание жидким азотом аномального участка с последующим заживлением и эпителизацией. Метод распространен широко за счет своей простоты, эффективность составляет 87-95%.
- Химическая коагуляция. Основана на травмирующем воздействии различных соединений и фармакологических средств. Может применяться в сочетании с другими методами лечения псевдоэрозии шейки матки для повышения их эффективности.
Прогноз
Учитывая широчайшую распространенность эктопии и ее характеристику как варианта развития женской половой системы, прогноз состояния благоприятный. Относительную угрозу могут составлять осложнения псевдоэрозии – воспаления, патологические разрастания покровных тканей. Но при регулярном наблюдении и своевременной коррекции изменений риск тяжелых последствий очень мал. Для профилактики эктопии следует придерживаться правил личной гигиены, избегать случайных и незащищенных половых контактов, в полном объеме лечить воспалительные патологии половых органов и эндокринные нарушения. Женщины, наблюдающиеся у гинеколога по такому поводу, должны быть осторожными в подборе контрацепции – гормональные и некоторые барьерные методы могут привести к осложнениям.
Киста шейки матки — не приговор. В этом обзоре для вас собрана вся информация о заболевании и методах лечения, основанная на моём врачебном опыте.

Заключение
- Киста шейки матки — доброкачественное образование, не представляющее серьёзной угрозы женскому здоровью при своевременном лечении.
- Узлы могут появляться снаружи и внутри канала, обычно они заполнены секреторной жидкостью.
- Причинами возникновения патологии служат различные факторы, в том числе инфекции, уровень гормонов в крови, повреждения шейки матки.
- Заболевание на начальной стадии чаще всего не проявляется. При прогрессировании же наблюдаются кровянистые выделения и боли внизу живота.
- При диагностике главным является исключение злокачественного процесса.
- Медикаментозное лечение кист — неэффективно. При наличии показаний для операции наиболее результативными методами считают Сургитрон и лазерную вапоризацию.

Чем опасны кисты шейки матки
Киста — это доброкачественное образование в виде расширенных желёз, заполненных секреторной жидкостью. Это заболевание часто встречается как у женщин в возрасте, так и у девушек.
Пока образование маленькое, оно не опасно. Кисты в матке не перерастают в раковые опухоли, не нарушают менструальный цикл и не становятся причиной невынашивания беременности.
Но в узел могут попасть микробы, и тогда возникает воспаление. Частые воспалительные процессы становятся причиной хронических заболеваний репродуктивной системы и, как итог, проблем с зачатием и вынашиванием ребёнка.
Особенно крупные узлы могут лопаться, однако, подобные случаи редки.
Классификация
Образования бывают двух типов:
- Ретенционная (наботова) шейки матки киста — узелок со слизистым секретом внутри канала. Может быть одиночным или множественным.
- Эндометриоидная — узел в полости, заполненный кровью.
По месту расположения подразделяются на:
- эндоцервикальные — внутри шейки матки;
- парацервикальные — снаружи шейки и на сводах влагалища.
Причины образования кисты матки
Кисты могут появляться в результате действия одного или нескольких факторов:
- повреждение тканей в ходе операции, родов или аборта;
- изменение уровня гормонов, менопауза;
- инфекции и воспаления;
- внутриматочная спираль;
- эндокринные заболевания;
- псевдоэрозии.
Симптомы
Недуг обычно протекает без выраженных признаков. Кисты на шейке матки выявляют случайно при гинекологическом осмотре. Первые симптомы начинают тревожить, если узел увеличился в размерах или образовались новые, появилось гнойное воспаление.
Симптомами патологии могут стать:
- боли внизу живота;
- обильное выделение слизи;
- мажущие кровянистые выделения между менструациями;
- болезненное мочеиспускание;
- зуд и жжение;
- дискомфорт после полового акта.
Диагностирование
При диагностике важно не спутать кисту с другими образованиями, особенно злокачественными. Для установления диагноза проводят:
- Осмотр шейки матки с помощью гинекологического зеркала.
- Кольпоскопию.
- УЗИ.
- Анализ крови на онкомаркер.
- Гистологическое исследование мазка.
- Биопсию.
- Выявление инфекций, передающихся половым путём.
- Рентгенографию шейки и маточных труб.
Лечение
Медикаментозное лечение кист на матке не дает эффекта. Но оно устраняет причины, вызвавшие их образование, в частности, повышенный уровень эстрогена. Для стабилизации состояния назначают:
- прогестины;
- оральные контрацептивы;
- агонисты гормона.
Хирургическое вмешательство необходимо в следующих ситуациях:
- Большой размер узла.
- Гнойное воспаление кисты.
- Усиление болей.
Кисты на матке удаляют различными методами.
Это прижигание электрическим током. Операция длится несколько минут под местной анестезией. Заживление происходит в течение 8 недель.
- риск послеоперационных кровотечений;
- возникновение рубцов и спаек в шеечном канале;
- обострение заболеваний мочеполовой системы;
- вероятность рецидива.
Сегодня диатермокоагуляция применяется редко.
Этот оперативный метод безболезненный и не требует наркоза. Используют раствор Солковагин на основе уксуса и азотной кислоты. Показан нерожавшим женщинам и при очень мелких кистах.
Как и диатермокоагуляция считается устаревшим методом. Его недостатки:
- при проведении прижигания можно повредить здоровую ткань с появлением рубцов;
- требует частого повторения.
Высокоэффективный метод для удаления кисты шейки матки. Операция длится 7 минут и проводится без анестезии.
- процедура позволяет не затрагивать здоровые ткани;
- большая точность воздействия на образование;
- бесконтактность и бескровность процедуры;
- отсутствие спаечного процесса, формирования рубцов и послеоперационных осложнений;
- возможна при сахарном диабете вследствие малой вероятности возникновения кровотечения.
При такой операции кистозная полость обрабатывается жидким азотом, замораживается и удаляется.
Процедура не вызывает болевых ощущений, не сопровождается кровопотерями, исключает возникновение спаек и попадание инфекций.
Это радиоволновая методика воздействия на патологическую ткань при помощи специального прибора Сургитрон. Пучок из радиоволн прокалывает узел и удаляет содержимое, останавливает кровь и обеззараживает полость. При такой методике:
- не повреждаются здоровые участки;
- происходит быстрое восстановление тканей;
- исключены воспаления;
- не остаются рубцы.
Послеоперационный период
После удаления кисты шейки матки могут иметь место следующие симптомы, которые считаются нормой:
- тянущие боли малой интенсивности до 4-х дней;
- выделения желтоватого и коричневатого цвета до 7-10 дней.
Через 10 дней после хирургического вмешательства пациенткам назначают противовоспалительные свечи. Но также рекомендуется во избежание осложнений в течение 20-45 дней после операции:
- исключить физические нагрузки;
- отказаться от половых контактов;
- не принимать горячие ванны;
- не купаться в водоёмах и бассейнах;
- соблюдать гигиену.
Отзывы
Изучение отзывов позволяет уверенно сказать о том, что большинство женщин, столкнувшихся с необходимостью удаления кисты в матке, рекомендуют лазерный метод. Они говорят о его умеренной болезненности, быстроте проведения, отсутствии выделений и рубцов в послеоперационный период.
Множество положительных отзывов оставляет удаление кист Сургитроном. Хотя отмечают неприятные ощущения во время вмешательства, незначительное головокружение после неё и обильные водянистые выделения с неприятным запахом в послеоперационный период.
В большинстве случаев женщины жалуются не на процедуру, а на её последствия, наиболее частыми из которых являются:
- длительные выделения;
- боли внизу живота;
- повторное возникновение образований;
- длительное ограничение половых контактов.
Необходимо отметить, что каждый организм реагирует на любое вмешательство индивидуально. При возникновении дискомфорта после операции лучше посетить опытного гинеколога.
Читайте также:

