Киста после пузырного заноса
Текалютеиновая киста яичника — образование, которое возникает при многоплодной беременности и пузырном заносе, на ранних сроках беременности. Встречается в 2-10% кист яичников. Текалютеиновые кисты чаще всего бывают множественными. Локализуются на обоих яичниках симметрично.
Причины развития текалютеиновой кисты
Развитие этого заболевания имеет прямое отношение к повышенному уровню гормона ХГЧ. Чаще всего возникают текалютеиновые кисты яичников при беременности с более чем одним плодом, пузырном заносе и хорионэпителиоме.

Гормон вызывает гиперстимуляцию фолликулов, после чего развиваются кисты. При многоплодной беременности вероятность образования кист не так высока, как при указанных заболеваниях. Реже кисты возникают при лютеиновой гиперреакции из-за сверх сильной чувствительности фолликулов к ХГЧ.
Другие факторы риска развития текалютеиновых кист:
- беременность (даже одноплодная) при сахарном диабете;
- повышенное артериальное давление у беременной;
- поздние токсикозы;
- резус-конфликт матери и плода.
Текалютеиновые кисты яичников у женщин вне беременности
Данное заболевание изредка диагностируется у небеременных взрослых женщин и даже новорожденных девочек. Большие размеры кист (8-12 см.) провоцируют кишечную непроходимость, сдавливая соседние органы.
Причины появления кист у детей пока доподлинно неизвестны. Кисты вне беременности у взрослых обусловлены побочными эффектами препаратов гонадотропина, кломифена и стимуляции овуляторной функции перед процедурой ЭКО. В таких случаях развиваются единичные односторонние текалютеиновые кисты.
Симптомы текалютеиновой кисты
Клиническая картина текалютеиновой кисты не выражена ввиду медленного роста новообразования. Перекруты и разрывы кист этого типа случаются крайне редко, поэтому и критические состояния пациенток отмечаются нечасто. Когда наблюдается сильная боль в животе, резкое снижение артериального давления, бледность, нарушение сердечного ритма, требуется неотложная госпитализация.
Изредка женщины жалуются на боль в области таза и сильный дискомфорт. В большинстве случаев это случается при больших размерах новообразований. Киста сдавливает соседние органы, провоцирует чувство распирания и давления.
Если киста развивается одновременно с беременностью, пузырным заносом, хорионкарциномой или трофобластической опухолью, наблюдается размягчение и увеличение размеров матки. Течение беременности при текалютеиновой кисте не осложняется, размер матки и развитие плода соответствует срокам.
Диагностика текалютеиновой кисты
Перед постановкой диагноза проводится обследование.
- Опрос пациентки. Врач выясняет, есть ли на данный момент беременность, какой срок. Если нет, какие гормональные препараты принимала женщина, с какой целью велась стимуляция овуляции. При наличии сомнений пациентку просят сделать тест.
- Осмотр. Обязательно проводится пальпация низа живота. Врач выявляет примерный размер и количество кист. Они прощупываются как мягкие сферы диаметром от 4 до 20 см. Выясняется структура, количество камер, расположение и т.д.
- УЗИ органов малого таза. Уточняется информация, полученная при осмотре.
- Диагностическая лапароскопия. Назначается в случаях, когда предыдущие два метода не дали полной картины заболевания. Это инвазивный метод с прокалыванием брюшной стенки, введением миниатюрной камеры и осветительного элемента в исследуемую область. Врач получает визуальную картинку на мониторе компьютера.
- В обязательном порядке проводится дифференциальная диагностика текалютеиновой кисты с кистомой яичника, кистой желтого тела и онкологическими новообразованиями.
Лечение текалютеиновой кисты
При течении текалютеиновой кисты при пузырном заносе или беременности вероятность осложнений невысока.
Обычно врачи выбирают тактику наблюдения. Часто кисты рассасываются сами после родов или излечения заболеваний, ставших их причиной — когда уровень ХГЧ приходит в норму. При этом пациентку всегда берут под особое наблюдение, возможно назначение консервативной терапии.
Операция при текалютеиновой кисте
Оперативное вмешательство назначается только при:
- осложнениях, таких как перекрут или разрыв;
- продолжении заболевания после нормализации уровня ХГЧ.
- Чаще всего делают пункцию — прокол с вытягиванием жидкого наполнителя кисты с помощью длинной иглы. После этого полость кисты промывают и обрабатывают антибактериальными препаратами.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Добрый день! Все женщины интересуются информацией связанной с беременностью и родами, так как рождение здорового ребенка неотъемлемая часть женской реализации. А для этого необходимо иметь здоровый организм. Сегодня поднимем тему пузырного заноса. Что же это такое? В результате чего он может возникнуть? Как лечится? Чем пузырный занос опасен для беременности? И многие другие вопросы.
Что такое пузырный занос
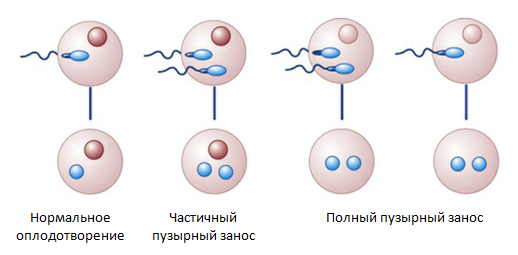
Пузырный занос - это некий субстрат, который является результатом зачатия, но не приводит к развитию эмбриона, а ворсины хориона разрастаются в виде наполненных жидкостью пузырей. Существует две разновидности пузырного заноса - полный и неполный.
- Полный пузырный развивается после оплодотворения яйцеклетки, в которой нет хромосом.
- Неполный пузырный занос - когда яйцеклетка оплодотворяется двумя сперматозоидами. В обоих случаях эмбрион нежизнеспособен.
Причины развития данной патологии неизвестны. Существуют факторы, предрасполагающие к его развитию, это: возраст матери младше 16 лет или старше 45 лет, наличие в анамнезе такого заболевания ранее, расовая принадлежность, выкидыши в анамнезе.
Часто на ранних сроках пузырный занос развивается как обычная беременность и не вызывает беспокойства у будущей матери и врачей.
Симптомы
Клинические симптомы, которые могут натолкнуть врача и саму женщину на мысль об этой патологии на ранних сроках это:

- Кровянистые выделения во время беременности (от незначительных следов на белье до обильных кровотечений).
- Увеличенные размеры матки, не соответствующие сроку предполагаемой беременности.
- Тошнота, рвота, слюнотечение, нарастание печеночной и почечной недостаточности. Одним словом, выраженный токсикоз.
- Белок в моче.
- Головные боли, слабость.
- Анемический синдром.
- Снижение веса.
- Эклампсия.
- Повышение артериального давления.
На более поздних сроках - это, конечно же, отсутствие достоверных признаков беременности, таких как шевеления плода и пальпаторное определение частей плода.
Все вышеописанные симптомы должны насторожить женщину, и заставить в срочном порядке обратиться к врачу и тщательно обследоваться.
Основные проявления пузырного заноса

- Наиболее частым симптомом пузырного заноса остается кровотечение. Оно наблюдается у 97% пациенток. Причина состоит в отслойке плаценты и децидуальной оболочки. В половине случаев кровотечения сильные, требующие неотложной медицинской помощи. После них развивается анемия.
- Увеличение матки – отмечается у каждой второй пациентки. Она увеличивается при беременности всегда. Но на фоне пузырного заноса размер не соответствует сроку гестации. Матка увеличивается за счет роста хориона и образования гематомы. То есть, отчасти это результат кровотечений.
- Преэклампсия. Одно из опасных осложнений второй половины беременности. Диагностируется у каждой четвертой пациентки с пузырным заносом. Как правило, это женщины из числа тех, у кого определяется увеличенная матка. В крови определяется чрезмерно высокий уровень хорионического гонадотропина.
- Постоянная рвота. Не купируется препаратами. Часто приводит к обезвоживанию и электролитным нарушениям. Угрожает жизни женщины при отсутствии медицинской помощи.
- Тиреотоксикоз. Отмечается у 7% женщин с пузырным заносом. Этот термин отражает повышенную активность щитовидной железы. Чаще это состояние встречается при полном пузырном заносе. Объективно определяется дрожание конечностей, учащенный пульс, влажная кожа. Диагноз подтверждается путем проведения анализа крови на тиреоидные гормоны и ТТГ.
- Эмболия ветвей легочной артерии. Тяжелое, иногда летальное осложнение пузырного заноса. У 2% беременных развивается дыхательная недостаточность. Как правило, это осложнение возникает уже после удаления образования.
- Текалютеиновые кисты яичников. Могут превышать в диаметре 6 см. Такие кисты развиваются у каждой второй женщины с полным пузырным заносом. Это результат чрезмерного увеличения уровня хорионического гонадотропина, который непрерывно стимулирует яичники. Обычно кисты исчезают сами по себе после эвакуации пузырного заноса. Это происходит в среднем через 3 месяца. Дополнительные симптомы обычно не появляются. Изредка женщины жалуются на боль или ощущение давления в животе.
Клиническое течение зависит от того, полный это занос или неполный. При неполном симптомов часто нет вообще, либо они слабо выражены. Это может быть случайная находка врачей при аборте. Часто частичный занос и вовсе не диагностируется. Потому что женщина принимает его за выкидыш. Из матки выходит плодное яйцо, открывается кровотечение. Так как особенных симптомов нет, диагностика затруднена. При неполном заносе ХГЧ может не увеличиваться, а кисты в яичниках появляются редко.
При полном пузырном заносе в большинстве случаев появляются отчетливые симптомы, часто развиваются осложнения. У 15% женщин после удаления образуются опухоли. Риск их появления при неполном пузырном заносе тоже существует, но он в 4 раза меньше.
Диагностика. Пузырный занос на УЗИ
Диагностика больших трудностей не представляет и основывается на методах визуализации, таких как ультразвуковое исследование, при котором удается обнаружить отсутствие сердцебиения плода, и наличие гомогенной массы вместо частей плода, кисты яичников. Также необходимо исследовать содержание ХГЧ в крови, так как он обычно сильно превышает показатели в сравнении с нормальной беременностью.
Пузырный занос легко обнаруживается при помощи ультразвукового исследования. Основные признаки этого заболевания:
Перечисленные признаки характерны для полного пузырного заноса. Это классическая эхографическая картина, которая встречается не у всех пациенток.
Частичный пузырный занос проявляется локальными участками с ячеистой структурой. Преобладание в структуре пузырного заноса солидного компонента с отражениями повышенной эхогенности и ячеистых структур размером до 4 мм свидетельствует о более выраженной пролиферации хориального эпителия. Часто выявляют кисты в яичниках.

На УЗИ трофобластические опухоли могут быть представлены двумя вариантами:
- солидная (плотная) – представляет собой участок повышенной эхогенности с гипоэхогенным ободком;
- кистозно-солидная (с жидкостными компонентами) – это описанная выше ячеистая структура.
Это может быть как единичный узел, так и множественные, сливающиеся между собой. Мелкие узлы имеют диаметр от 0,5 см, а крупные достигают 10-12 см. Чаще всего они располагаются в маточных углах, на дне, в шейке матки. Они могут как выходить в маточную полость, так и прорастать её стенку.
Определяются толстые маточные сосуды, зачастую превышающие в диаметре 2 см. Они выпрямлены, а расширены равномерно по всей длине.
Дополнительно для оценки кровотока используется допплеровский датчик. Он определяет высокий уровень кровотока и диастолический компонент.
УЗИ применяется не только для первичной диагностики пузырного заноса, но и с целью определения эффективности терапии в динамике. С помощью ультразвукового метода врач может понять, нормализована ли структура матки, не осталось ли остатков пузырного заноса после эвакуации, нет ли метастазов в тазовой или брюшной полости.
Как лечат пузырный занос?
Поскольку пузырный занос не может закончиться рождением ребенка (исключение - близнецы, но это не всегда), то лечение требуется начинать незамедлительно после установления диагноза. Лечение пузырного заноса предусматривает хирургическое вмешательство, поскольку необходимо очистить полость матки. Такая операция выполняется в условиях общей анестезии. Полностью убрать все патологические клетки из полости матки сложно, но после операции в 90% случаев оставшиеся клетки отмирают самостоятельно. Чтобы проконтролировать успешность лечения женщина должна регулярно на протяжении не менее 6 месяцев сдавать кровь на ХГЧ, и если его количество снижается, то лечение прошло успешно. Если по прошествии этих 6 месяцев ХГЧ в крови все же удается обнаружить, то это может свидетельствовать о рецидиве или о перерождении в злокачественное образование, что может представлять опасность для жизни женщины.
При пузырном заносе в первую очередь проводится борьба с его осложнениями. Врачи лечат преэклампсию, тиреотоксикоз, восстанавливают нормальный водно-электролитный баланс. При развитии анемии назначаются железосодержащие препараты.
После того как общее состояние женщины станет нормальным, требуется очищение полости матки. Она может быть удалена полностью, если в будущем пациентка не планирует иметь детей. Такой подход исключает риск возникновения опухоли. Но яичники не удаляются. В том числе в случаях, когда в них содержатся текалютеиновые кисты. Если они слишком крупные, их пунктируют: прокалывают иглой и отсасывают жидкость.
На момент проведения даже самой радикальной операции пузырный занос может дать метастазы. Поэтому за женщиной проводят наблюдение. Хотя метастатические очаги обнаружить трудно, предположить их наличие можно, оценивая динамику ХГЧ. Если уровень гормона нарастает, это говорит о том, что появились дочерние опухоли в организме.
Многие женщины желают сохранить репродуктивную функцию. Поэтому удаление матки для них недопустимо. В этом случае выполняется вакуумная аспирация пузырного заноса. Процедура делается так:
- Ещё до начала анестезии вводят окситоцин.
- Проводят обезболивание. Обычно процедура выполняется под общим наркозом.
- Быстро расширяют цервикальный канал. Эта процедура сопровождается обильным кровотечением, поэтому она не должна занимать много времени.
- Вакуумная аспирация, которая тоже проводится как можно быстрее.
- Кюретаж маточной полости.
- Есть мать резус-отрицательная, ей вводят антирезусный иммуноглобулин. Он позволяет предотвратить резус-конфликт при следующей беременности.
Большинству женщин не проводят химиотерапию после эвакуации заноса. Потребность в ней возникает только у 8% пациенток.
Осложнения, которые могут развиться при неуспешности лечение - это рецидивирующий пузырный занос, или же гораздо худший вариант - перерождение в злокачественную опухоль, хориокарциному. Она в свою очередь имеет тенденцию к метастазированию, путем прорастания в сосуды, и дальнейшим разносом током крови. Прогноз все же благоприятный, поскольку в случае своевременной химиотерапии выздоровление наступает в 99% случаев.
Если лечение было успешным, уровень бета-субъединицы ХГЧ должен нормализоваться не позже, чем через 2 месяца после операции.

У некоторых пациенток это происходит через 4 месяца, но в любом случае динамика должна свидетельствовать о выздоровлении (если через 2 месяца ХГЧ не в норме, то он должен, по крайней мере, продолжать снижаться).
Бывают случаи, когда ХГЧ длительное время не уменьшается (плато), или даже возрастает. В этом случае требуется проведение УЗИ. Врач осматривает при помощи ультразвука полость таза, брюшную полость. Затем проводится рентген грудной клетки. Всё это делают для выявления метастазов. Если их нет, ХГЧ продолжают определять раз в 2 недели, вплоть до нормализации показателей.
После нормализации ХГЧ его определяют и дальше, но с меньшей частотой. Это делают раз в полтора месяца. Частоту постепенно снижают, и с 4 года анализ проводят раз в 12 месяцев. По завершении этого периода женщине разрешают повторную беременность.
Что касается дальнейшего репродуктивного прогноза, то он благоприятный. После пузырного заноса женщина имеет все шансы зачать, выносить и родить здорового ребенка. Рекомендуется, конечно же, планировать последующую беременность спустя 6 месячный период контроля, и после исчезновения ХГЧ из крови, что будет свидетельствовать о выздоровлении и готовности к новой беременности. Стоит обязательно сообщить врачу, который будет наблюдать беременность о предшествующем пузырном заносе, поскольку женщина с таким диагнозом в анамнезе требует более тщательного наблюдения и некоторой настороженности по поводу повторного развития данной патологии.
Существуют также данные о более тяжелом течении беременности у женщин с предшествующим пузырным заносом, а также более частом выявлении патологий развития у детей женщин с предшествующим пузырным заносом. Поэтому вовремя посещайте врача и проходите необходимые исследования, чтобы своевременно выявить патологию.
Таким образом, беременность и роды после пузырного заноса протекают нормально. Однако риск повторного возникновения этой патологии значительно выше, чем в среднем в популяции, и достигает 1%. Если пациентка снова забеременела, ей требуется тщательное наблюдение: регулярные ультразвуковые исследования, измерение уровня ХГЧ. После завершения беременности, независимо от её исхода, проводится гистологическое исследование плаценты или плодного яйца.
При пузырном заносе (в 30—25% случаев, реже при хорионэпителиоме) наблюдается весьма быстрое развитие так называемых текалютеиновых кист яичников. Размеры текалютеиновых кист колеблются от 6—8 до 20 см в диаметре. Кисты эти обычно многокамерны. Клинический опыт учит, что после удаления заноса текалютеиновые кисты обычно подвергаются полному обратному развитию.
Исходя из всего изложенного, мы решили продолжить наблюдение за И-вой в условиях стационара.
Самочувствие ее продолжало оставаться удовлетворительным. Через 2 недели, т. е. 13/I, была повторно поставлена реакция Ашгейма — Цондека. Она оказалась положительной с цельной мочой, сомнительной при разведении мочи 1 : 10 и отрицательной при разведении мочи 1 : 25.
Влагалищное исследование. Влагалище нерожавшей женщины. Шейка матки цилиндрической формы. Зев закрыт. Матка нормальной величины, плотная, ограничено подвижная, безболезненная. Размеры левосторонней опухоли за истекшее время не изменились. Правосторонняя киста уменьшилась до размеров 4X3X3 см. Выделений из половых путей нет.
Учитывая падение титра гонадотропинов, хорошее сокращение матки, отсутствие кровотечение и уменьшение правосторонней кисты, а также длительность обратного развития подобных кист, решено выписать больную для последующего клинического наблюдения. 16/I 1964 г. больная выписана была домой.
При осмотре И-вой 15/III 1964 г. установлено, что самочувствие ее удовлетвори-тельное. Выделений из влагалища нет. Правый яичник не увеличен. Левосторонняя киста яичника размером 8X5X5 см. Реакция Ашгейма — Цондека с цельной мочой сомнительная, с разведенной 1 : 10 отрицательная. Рекомендовано дальнейшее наблюдение. При осмотре 16/III общее состояние больной удовлетворительное. Матка плотная, не увеличенная; выделений из матки нет. Правый и левый яичники нормальной величины. Реакция Ашгейма — Цондека отрицательная.
Таким образом, установлено обратное развитие текалютеиновых кист обоих яичников. Больной рекомендовано систематически (не реже одного раза в 2—3 месяца) являться для осмотра в женскую консультацию; ввиду опасности развития хорионэпителиомы необходима повторная (не реже одного раза в 2—3 месяца) постановка реакции Ашгейма — Цондека. Больной указали, что в случае возникновения ациклических кровотечений она должна немедленно обратиться к врачу с целью диагностического выскабливания с последующим исследованием соскоба.
Эпикриз
И-ва направлена в клинику с диагнозом самопроизвольного аборта. Наличие длительного маточного кровотечения, резкого несоответствия между размерами матки (как при 20—21-недельной беременности) и предполагаемым сроком беременности (12 недель), отсутствие достоверных признаков беременности привели к подозрению на пузырный занос. Положительная реакция Ашгейма — Цондека не только с цельной, но и с разведенной мочой указала на повышенное выделение гонадотропинов с мочой.
Установлен окончательный диагноз: пузырный занос. Произведено опорожнение матки путем введения окситоцина и последующего пальцевого ее обследования.
Развитие двусторонних текалютеиновых кист яичников. Наблюдение за больной, тщательное общее обследование, гинекологическое исследование и повторная постановка реакции Ашгейма — Цондека (переход в отрицательную). Рекомендовано систематическое наблюдение за больной не меньше, чем в течение 2 лет.


Пузырный занос, или молярная беременность, – это патология, при которой происходит резкое увеличение и разрастание ворсинок будущей плаценты (хориона) в виде пузырьков, заполненных жидкостью.
Пузырный занос развивается только в самом начале беременности. Если до 12-14 недели беременность развивается нормально, значит, пузырный занос ей уже не угрожает.
Пузырный занос бывает частичным, полным и инвазивным.
- Частичный пузырный занос
Повреждается только часть ворсинок плаценты, остальные остаются нормальными. Плод формируется, но с аномалиями.
- Полный пузырный занос
Повреждены все ворсинки хориона, и плод не формируется.
- Инвазивный пузырный занос
Самый опасный вид пузырного заноса, при котором поврежденные ворсинки проникают в глубокие слои матки и могут распространяться (метастазировать) в легкие и мозг матери, как при злокачественной опухоли.
Каков риск получить пузырный занос?
В мире встречается 1 молярная беременность на 1000 нормальных. В группе риска женщины старше 40 лет, азиатской расы, с низким уровнем жизни, у которых никогда не было родов, было 2 и более спонтанных выкидышей или уже был пузырный занос. У остальных риск очень низкий.
Как заподозрить пузырный занос?
Если у беременной периодически наблюдаются кровянистые выделения из половых путей, боли внизу живота, сильная тошнота и неукротимая рвота, а также очень быстро начинает расти живот за счет увеличенной матки, необходимо обратиться к врачу акушеру-гинекологу, который назначит анализ крови на бета-ХГЧ и УЗИ органов малого таза.
По анализу крови на бета-ХГЧ можно заподозрить пузырный занос, если уровень гормона намного выше, чем должен быть на предполагаемом сроке, и продолжает быстро расти с каждым днем. Но такая картина возможна и при многоплодной беременности, поэтому дополнительно всегда проводится УЗИ.
При проведении ультразвукового исследования органов малого таза врач увидит ворсинки будущей плаценты, которые очень сильно разрослись и выглядят отечными, представляя собой пузырьки, заполненные жидкостью. Эту картину тяжело спутать с нормальной беременностью. Отекшие ворсинки описывают как гроздья винограда или швейцарского сыра. При частичном пузырном заносе на фоне такой картины даже можно рассмотреть плод, но он или замирает, или сильно отстает в развитии. Также в яичниках появляются большие кисты.
Почему возникает пузырный занос?
Это возникает из-за аномального оплодотворения с избытком отцовских хромосом.
Полный пузырный занос происходит, когда пустая яйцеклетка без своего ядра оплодотворяется одним или двумя сперматозоидами, что приводит к образованию эмбриона с двумя полными мужскими наборами хромосом.
Частичный пузырный занос развивается, когда нормальная яйцеклетка оплодотворяется двумя сперматозоидами и содержит 69 хромосом.
Что делать, если диагностирован пузырный занос?
Во всех случаях беременность нужно прервать.
Основное в лечении – это правильная и полная эвакуация пузырного заноса из полости матки. Самым безопасным методом является вакуум-эвакуация с контрольным выскабливанием полости матки. Эта процедура должна выполняться опытным хирургом, так как существует значительный риск перфорации матки и кровотечения. Окончательный диагноз и вид пузырного заноса устанавливаются только после гистологического исследования материала, удаленного из полости матки.
Почему нужно следить за уровнем бета-ХГЧ?
Если пузырный занос удалили не полностью, ворсинки могут оставаться в матке и продолжать расти. Тогда уровень бета-ХГЧ долго остается повышенным или даже начинает увеличиваться. Такое состояние называют трофобластической опухолью. Оно может возникать в 20% случаях при полном пузырном заносе и в 5% случаев при частичном. Для лечения потребуется проведение химиотерапии.
Именно поэтому врач просит сдавать кровь на бета-ХГЧ до трех отрицательных результатов. Как правило, уровень гормона нормализуется через 4–8 недель после эвакуации пузырного заноса.
После получения трех отрицательных результатов на бета-ХГЧ наблюдение не заканчивается. Ежемесячно в течение полугода врач назначает анализ крови и УЗИ органов малого таза. В план диспансерного наблюдения также входит рентгенограмма легких сразу после эвакуации пузырного заноса, а затем через 4 и 8 недель.
Как предохраняться на период наблюдения?
Пока уровень ХГЧ в сыворотке крови не станет нормальным, рекомендуется использовать презервативы. Когда ХГЧ станет отрицательным, можно перейти на гормональные контрацептивы. Запрещается использовать внутриматочную спираль.
Когда планировать беременность после пузырного заноса?
После получения отрицательного анализа на ХГЧ через 1 год можно приступить к планированию следующей беременности под тщательным наблюдением акушера-гинеколога (репродуктолога).

Пузырный занос во время беременности. Это редкое осложнение, однако оно способно привести к гибели плода и угрозе для здоровья матери.
А теперь остановимся на этом подробнее.
Пузырный занос представляет собой отклонение в развитии плодного яйца. Если возникла эта патология, формирование плаценты не происходит. Ворсины хориона перерождаются в пузыри, внутри которых находится жидкость. Она имеет желтоватый цвет и состоит из:
- аминокислот;
- хорионического гонадотропина;
- альбуминов.
Диаметр пузырьков не превышает 25 мл. Пузырный занос встречается в 0,02-0,8% случаев беременности. Существует несколько разновидностей заболевания, в перечень которых входят:
- Полный или простой пузырный занос. Заболевание характеризуется патологическими изменениями во всём хорионе.
- Частичный пузырный занос. Патологические изменения затрагивают хорион лишь частично.
- Деструирующий пузырный занос. Это самая тяжелая форма заболевания. Она носит злокачественный характер.
Первая разновидность патологии появляется у женщины во время первого триместра беременности. При наличии этой формы заболевания плод погибает, а затем рассасывается.
Частичный пузырный занос может появиться после первого триместра беременности. В этой ситуации беременность не прерывается. Существует вероятность, что она закончится рождением живого на ребёнка. В большинстве случаев роды происходят преждевременно. Однако ребёнок может появиться и в срок. Если патология появилась во время многоплодной беременности, она способна затрагивать только одну плаценту или обе из них.
Как выглядит пузырный занос с фото
Если у женщины развился пузырный занос, ворсины наружной зародышевой оболочки превращаются в цисты. Такое название получили пузырьки, содержащие жидкость. Дополнительно наблюдается разрастание эпителия ворсин. Патология способна привести к гибели плода. Чтобы лучше понять, как выглядит пузырный занос, рекомендуется ознакомиться с фото.
Если патология развилась в первые 1-2 недели беременности, все первичные ворсины плодного яйца перерождаются. В слоях трофобластов присутствует выраженная гиперплазия. В этой ситуации речь идет о появлении 1 формы патологии. Иногда разновидность заболевания называют ранним пузырным заносом. Это объясняется сроками возникновения патологии. В этот период беременности пузырный занос характеризуется:
- пролиферацией трофобластов, выстилающих ворсины изнутри;
- наблюдается отечность ворсин и их увеличение;
- эпителий ворсин не определяется или подвергается дистрофическим изменениям;
- кровеносные сосуды в ворсинках отсутствуют;
- эмбрион рассасывается.
Если патология развивалась в период с 3 месяцев и вплоть до 34 недели включительно, обычно перерождается только часть хориальных ворсин. В этом случае речь идет о так называемом неполном пузырном заносе. В этом случае ворсины, которые не переродились, имеют нормальный вид. Их кровоснабжение сохраняется. В этом случае плод в матке наблюдается. Однако патология способна привести к его гибели.
В случае многоплодной беременности проблема может затронуть только одну плаценту. При этом 2 способна сохраниться в нормальном виде и продолжить функционировать.
Инвазивный пузырный занос способен возникнуть на фоне полной или частичной разновидности патологии. Разновидности заболевания присущи следующие признаки:
- пузырьки могут прорастать в мышечные слои матки;
- ворсины могут проникнуть в кровеносные сосуды и лимфатическую сеть, прорастать через серозный покров матки и миометрий, распространяясь по всему организму, а также оказывать воздействие на внутренние органы;
- плацентарное строение ворсин сохраняется.
Деструктивная форма заболевания является наиболее тяжелой. Она встречается в 5-6% случаев.
Первые признаки пузырного заноса
Если у женщины развился пузырный занос, одним из признаков заболевания выступает ранний токсикоз. Он может сопровождаться повышением температуры, а также влажностью кожных покровов. Пациентку нередко тошнит. На фоне тошноты возникает рвота. Она появляется из-за тяжелых нарушений водно-электролитного баланса.
Тревожным признаком является появление кровянистых выделений. Они возникают в результате маточного кровотечения. Кровянистые выделения могут возникнуть на ранних сроках беременности и продолжаться вплоть до родов или проведения операции по удалению яйцеклетки. Выделения имеют темный цвет и жидкостную густоту. Они не обильные, однако появляются регулярно.
Еще одним признаком выступает ненормальный размер матки. Так, трехмесячный срок по размерам может соответствовать 5 месяцам.
Симптомы признаки пузырного заноса
Симптомы пузырного заноса у разных женщин могут проявляться по-разному. Дело в том, что патология может сформироваться на разных сроках вынашивания ребенка. Различаются и формы заболевание. Всё это влияет на клиническую картину патологии.
Обычно женщину, столкнувшуюся с проблемой, начинают беспокоить маточные кровотечения. Выделения имеют темный цвет. Кровотечения варьируются от незначительных до обильных. Возникают симптомы токсикоза. Женщины нередко принимают их за признаки беременности. Пациентку нередко беспокоит тошнота и рвота. У неё может наблюдаться повышенное слюнотечение и головокружение. Аппетит отсутствует. На этом фоне возможно возникновение истощения.
В тяжелых случаях пузырный занос способен прорасти в стенки матки. Это приводит к нарушению ее целостности, что в свою очередь провоцирует возникновение внутрибрюшного кровотечения. Симптомы требуют незамедлительной госпитализации и осуществления адекватной терапии. В иной ситуации существует вероятность возникновения летального исхода.
Визуальный размер матки не соответствует сроку беременности. Это способен подтвердить визуальный осмотр и проведение УЗИ. У женщины, страдающей патологией, выявляются двусторонние жидкостные кисты яичников. Их размер способен достигать 10 см и более. Кисты легко обнаруживаются во время УЗИ. Однако этот симптом проявляется не у всех женщин, столкнувшихся с пузырным заносом. Лечение в этой ситуации не проводится. Они самостоятельно исчезнут после того, как полость матки будет очищена от пузырного заноса.
ХГЧ при патологии в несколько раз превышает норму. Во время лечения врач в обязательном порядке будет проверять этот показатель до того момента, пока он не придет в норму. Даже когда уровень ХГЧ нормализуется, женщине всё равно придется регулярно сдавать этот анализ в течение полугода. Действие выполняется с профилактической целью. Симптомы пузырного заноса способны проявиться на ранних стадиях беременности и имитировать ее признаки. Поэтому диагностировать проблему в этот период достаточно проблематично.
Если заболевание перешло в злокачественную форму, пузырьки способны распространяться в другие органы, преимущественно в легкие. Прогноз в этом случае неблагоприятен. Достаточно часто наступает летальный исход. По этой причине важно как можно раньше обнаружить патологию и начать ее лечение. Это позволит рассчитывать на то, что процесс регрессирует безвозвратно, а здоровье женщины пострадает минимально. Существуют и другие осложнения заболеваний, в перечень которых входят:
- возникновение бесплодия;
- появление внутриматочной инфекции;
- септицемия;
- возникновение тромбоза;
- аменорея.
Причины и профилактика признаки пузырного заноса
Занос является патологией хромосомного характера. Узнать причины развития нарушения невозможно. Врачи выдвинули несколько теорий, позволяющих пролить свет на причины появления патологии. В процессе оплодотворения яйцеклетки материнские гены теряются. При этом отцовские заменяют их, дублируясь. Патология способна появиться и в том случае, если яйцеклетку, в которой отсутствует ядро, оплодотворяют 2 сперматозоида. Согласно другим теориям, привести к возникновению проблемы способны вирусы и паразиты.
Отдельно выделяют категории женщин, которые подвержены риску возникновения заболевания больше других. В группу риска включают девушек, которые еще не созрели для беременности. Проблема может возникнуть, если зачатие произошло в возрасте 14-15 лет. Риск возникновения патологии присутствует и в случае, если женщина старше 40 лет. Другими причинами, повышающими вероятность появления пузырного заноса, выступают:
- женщина много раз рожала;
- зачатие произошло между близкими родственниками;
- присутствует иммунодефицит;
- в рационе женщины не хватает некоторых микроэлементов и витаминов.
Явление встречается достаточно редко. В среднем патология выявляется у 1 беременной из тысячи. Однако показатель достаточно относительный.
Как уже говорилось ранее, точные причины, провоцирующие заболевание, не установлены. Потому специфической профилактики пузырного заноса не существует. Однако специалисты выявили ряд мер, которые позволяют снизить риск появления патологии. В перечень входят:
- своевременное обращение к врачу по факту беременности. Встать на учет необходимо до 12 недели;
- женщина должна полностью отказаться от приема наркотических веществ, алкоголя, а также курения;
- необходимо регулярно посещать акушера-гинеколога. В течение 1 триместра беременности она должна показываться врачу 1 раз в месяц. Во втором триместре количество визитов увеличивается до 1 раза в 2-3 недели. В третьем триместре к специалисту необходимо ходить один раз в 7-10 дней;
- беременность нужно планировать осознанно. Предварительно рекомендуется пройти все необходимые обследования;
- в течение 3 месяцев до планируемой беременности и во время 1 триместра рекомендуется принимать фолиевую кислоту.
Лечение признаки пузырного заноса
Лечение пузырного заноса во время беременности зависит от индивидуальных особенностей течения патологии, срока вынашивания ребенка, а также разновидности заболевания. В некоторых случаях плод удается спасти. Однако нередко заболевание приводит к его выкидышу или возникновению необходимости в удалении плодного яйца. Если поставлен точный диагноз, женщине нередко предлагают пройти небольшую операцию. Во время нее выполняется выскабливание матки. Действие осуществляется для того, чтобы удалить остатки патологических тканей. Затем в течение 8 недель после операции необходимо стабильно наблюдаться. Женщина должна будет регулярно сдавать анализы и проходить ультразвуковое исследование каждые две недели.
После того, как пузырный занос был удалён из матки при помощи хирургического вмешательства, осуществляется контроль уровня ХГЧ в крови. Значение показателя должно постепенно падать. Это будет главным признаком того, что патологические процессы в матке прекратились. При получении отрицательного значения ХГЧ, анализ в обязательном порядке берут повторно. Действия выполняются для того, чтобы удостовериться, что заболевание действительно излечено. Дополнительно женщина должна пройти обследование у гинеколога-онколога.
Если УЗИ показывает, что наблюдается активность пузырного заноса, а рентгенологическое исследование легких говорит о метастатическом поражении, проводится химиотерапия. После того, как удается достичь ремиссии, и лабораторные показатели приходят в норму, проводится 2-3 дополнительных курса. Действие выполняется для профилактики.
Пациентка, столкнувшаяся с пузырным заносом, должна еще в течение года наблюдаться у онколога. Ежемесячно осуществляется контроль уровня ХГЧ в крови. В этот период планировать беременность не рекомендуется. Лучшими средствами предохранения от ее наступления выступают гормональные контрацептивы. Они позволяют нормализовать функцию яичников после прохождения курса химиотерапии и избавления от заболевания. Лечение применяется до того момента, когда менструальный цикл полностью придет в норму.
Если необходимость в проведении химиотерапии отсутствует, и лечение выполнялось другими способами, врачи рекомендуют воздержаться от беременности в течении погода. В иной ситуации период продлевается до 12 месяцев. Если же зачатие произойдёт в этот период, уровень ХГЧ обязательно повысится. Это приведет к тому, что врачи не смогут достоверно определить причину произошедшего. Нужно учитывать, что пузырный занос способен рецидивировать. Вероятность подобного составляет 1-2%. Однако повторное возникновение патологии всё же возможно. В подавляющем большинстве случаев патология никак не отражается на возможности иметь ребенка в будущем. У матери, перенесшей заболевание, может родиться здоровый ребенок. Шанс на преждевременные роды также не повышается.
Читайте также:

