Киста подагра и как
Причины возникновения
Подагра – от чего она появляется и что это такое с точки зрения физиологии?
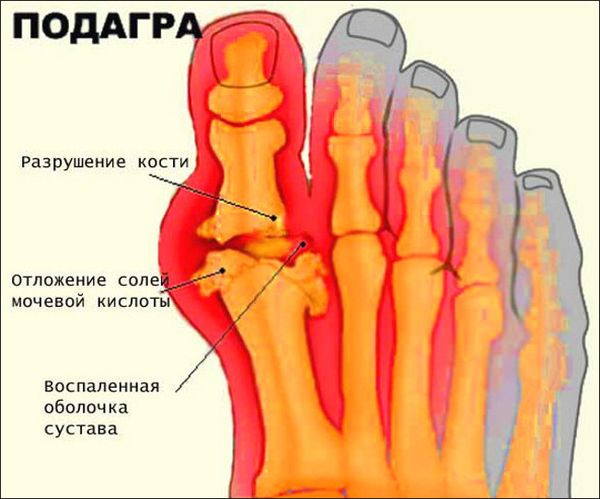
Увеличение концентрации мочевой кислоты в организме приводит к тому, на суставах начинают оседать ее кристаллы. Иммунная система вступает в борьбу с этими инородными телами, что проявляется воспалением.
Классификация подагры насчитывает 3 типа: метаболическая (кислота продуцируется в излишке), почечная (почки медленнее выводят ее) и смешанная.
В наше время исследования выявили дополнительные причины, вызывающие подагру. Стало известно, что она может проявиться из-за курения, быстрого похудения (по причине заболевания или несбалансированной диеты), гормональных нарушений, долгого приема аспирина или мочегонных средств. Подагра может возникнуть из-за частых микротравм суставов. Наконец, ее появление могут спровоцировать ряд других заболеваний. Опасны превышение нормального уровня сахара или холестерина в крови, почечные или желчные камни, гипертония.
Основные признаки и симптомы
Мы разобрались, что это за болезнь. Теперь рассмотрим, как проявляется подагра.
Изначально, когда концентрация кислоты увеличивается незаметно, и отложения уратных камней еще небольшие, больной не испытывает никаких неприятных ощущений. Бессимптомный период может продолжаться вплоть до 30 лет, причем в 80% диагностированных случаев заболевание остается бессимптомным.
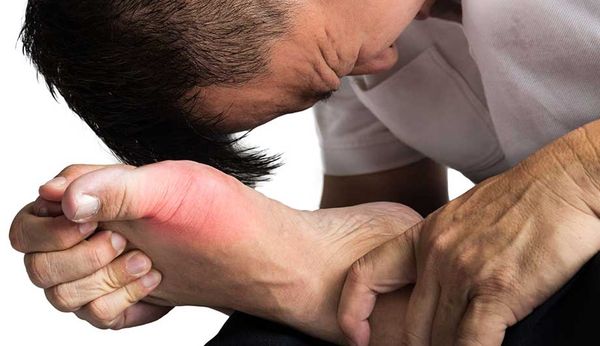
Впервые приступ подагры обычно случается в ночное время или утром, причем внезапно. Его симптомы: давящая, почти невыносимая боль в воспаленном суставе, его покраснение и опухание. Днем состояние может относительно нормализоваться, вечером ухудшается снова. Вместе с ней проявляются и другие симптомы заболевания: повышенная температура (вплоть до 40°), озноб, потеря аппетита. Кожа на месте отека начинает лосниться. Изначально приступ подагры затрагивает лишь один сустав.
Начальные симптомы подагры проявляются на ногах. В самом начале подагрическия атака чаще всего поражает большие пальцы, порой колени либо суставы голеностопа. Впоследствии она распространяется по телу. Больше всего при этом страдают руки и ноги. Со временем разрушаются сами ткани суставов. Возникающие на суставах уплотнения (т. н. тофусы) провоцируют артрит.
Со временем приступы происходят все чаще. Как суставная болезнь подагра нередко приводит к нарушению подвижности конечностей, а в тяжелых случаях – их полному обездвиживанию.
Приступать к лечению при подагре следует в течение 1–2 суток после первого приступа. Чем больше времени проходит, тем труднее будет ее вылечить.
Обзор медикаментов
Теперь давайте узнаем, как избавиться от подагры традиционным медикаментозным лечением. Важно, чтобы все средства назначал специалист – последствия самолечения могут быть опасны для жизни!
Медикаментозное лечение при хронической подагре включает средства, которые подавляют продуцирование организмом мочевой кислоты. Важные условия для назначения: возраст моложе 60 лет, отсутствии в почках камней и их удовлетворительная работа.

Народные средства
Теперь рассмотрим, чем лечить подагру в домашних условиях.
На ночь можно приложить к пораженному суставу сало. Его используют и для втирания в больное место – массаж к тому же улучшает кровообращение.
Сливочное масло со спиртом – оба компонента берут в равных пропорциях. Масло необходимо растопить на водяной бане, влить в него спирт и поджечь. Когда он выгорит, используют остывшую смесь.
Лечебным и профилактическим средством служит чай из череды: заваривают 1 ч. л. на стакан воды.
Лечение в домашних условиях должно проходить лишь при одобрении лечащего врача.

Диета и профилактика
Если уже диагностирована подагра – что предстоит делать в первую очередь? Помимо медикаментозного лечения, важно поменять сам образ жизни.
Нужно сократить употребление продуктов, провоцирующих подагру: сладостей, животных жиров и белков (особенно опасны субпродукты), солений, исключить бобовые и алкоголь. Чаще всего назначается диета №6. Питание должно быть дробным. Полезно обильное щелочное питье.
Профилактика подагры включает физические нагрузки, сбалансированное, богатое овощами питание. Важно контролировать вес: ожирение серьезно увеличивает риск заболевания.
Опасность заболевания и прогнозы для пациента
Мы рассмотрели общие сведения о подагре, ее признаках и лечении. В заключение отметим, что помимо страданий, которые причиняет сама болезнь, существуют опасные осложнения подагры. Среди них: мочекаменная болезнь, острая недостаточность почек, остеопороз, деформация суставов, истончение костной ткани и т. д. Итогом может стать инвалидность. Поэтому так важна своевременность лечения при подагре.
Обычно терапия продолжается всю жизнь. Однако медикаментозное лечение в сочетании с правильным образом жизни сводят риск возникновения новых приступов до минимума.
Из этого видео вы узнаете о том, как правильно лечить подагру.

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
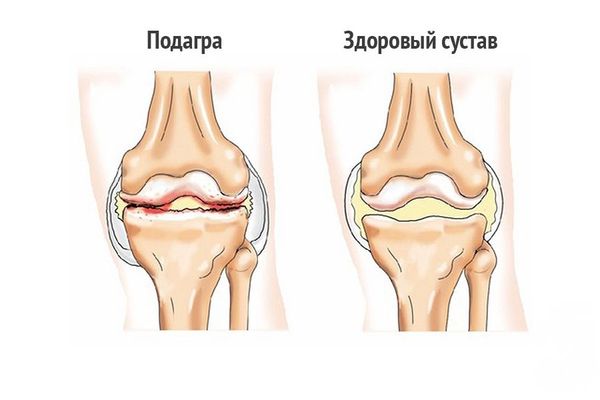
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
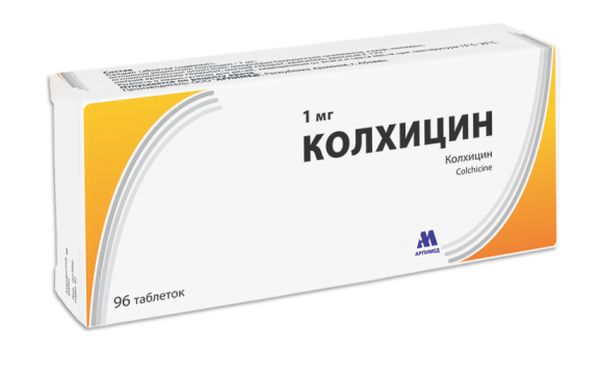
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
На начальных этапах в организме происходит накопление мочекислых соединений, которые постепенно откалываются на костях и вызывают воспалительный процесс. Из-за этого возникают болезненные шишки, которые доставляют человеку серьезный дискомфорт.
Основные причины развития
Неправильный образ жизни – основная причина, почему возникает подагра. Чаще всего она диагностируется у людей, которые потребляют большое количество еды с пуринами – копченого мяса и рыбы, алкогольных напитков. Из-за этого в крови отделяются ураты, которые соединяются между собой и откладываются на поверхности костной ткани.
Наиболее распространенными причинами подагры являются:
- Дефицит аскорбиновой кислоты;
![]()
- Недостаток кальция в организме;
- Неправильное и несбалансированное питание;
- Избыточная масса тела;
- Длительная терапия мочегонными препаратами;
- Заболевания мочевыделительной системы;
- Генетическая предрасположенность;
- Повышенное артериальное давление.
Статистика Всемирной Организации Здравоохранения гласит, что чаще всего подагра возникает у мужчин старше 40 лет. У женщин патология чаще всего диагностируется после менопаузы.
При появлении первых признаков болезненности и воспаления в суставах следует незамедлительно обратиться к врачу.
Стадии заболевания
Подагра характеризуется постадийным течением. Условно стадии данной болезни делятся по уровню мочевой кислоты, клиническим проявлениям, а также наличию твердых кристаллических уратов. На данный момент подагра имеет 3 стадии:
- Начальная преморбидная. Диагностировать повышение мочевой кислоты удается по результатам биохимического анализа крови, явных признаков отклонения не наблюдается. Врач обращает внимание на предрасполагающие признаки: частые запоры, кожный зуб, нарушения в работе ЖКТ.
- Интервальная. Характеризуется образованием кристаллических отложений на поверхности суставах или тканях почек. Пациент отмечает появление дискомфорта, околосуставная поверхность воспаляется, проявляются подагрические атаки. Человек отмечает острые приступы, длительность которых может составлять около недели. Спровоцировать обострение может инфекция, переохлаждение, употребление алкоголя, голодание или переедание.
- Хроническая. В крови образуются тофусы – мелкие кристаллы соли. Они доставляют пациенту серьезный дискомфорт. Диагностировать ее удается по покраснению кожного покрова, нарушению подвижности сустава и серьезным воспалительным процессам. Данная стадия значительно повышает риск возникновения мочекаменной болезни.
![]()
Разновидности подагры
Подагра – серьезное заболевание суставов. В зависимости от причины, спровоцировавшей ее развитие, различают следующие разновидности этой патологии:
- Малосимптомная – точных признаков подагры не возникает, человек мучается от частых, но не сильных болей в суставах. Острых обострений не наблюдается. Заболевание начинает прогрессировать, так как пациент не обращается за квалифицированной помощью.
- Приартрическая – характеризуется болезненностью в сухожилиях. Суставы деформируются, подвижность заметно снижается. Отложения солей вокруг суставов отлично прощупываются, со временем сустав может потерять подвижность.
- Ревматоидная – характеризуется поражением суставов кистей рук. Заболевание характеризуется острыми приступами, длительность которых может составлять от нескольких часов до дней.
- Классическая – возникает резкая боль, повышается температура тела. Длительность приступа может составлять от 2 до 10 дней.
- Подострая – суставы опухают, воспалительный процесс развивается стремительно.
- Почечная – возникает вследствие пиелонефрита, может спровоцировать образование конкрементов в почках.
- Аллергическая – редкая разновидность подагры, характеризующаяся болезненностью суставов, покраснением кожи.
![]()
Многие специалисты разделают течение подагры на первичное и вторичное. При первичной подагре заболевание развивается вследствие нарушения обменных процессов. Вторичный тип характеризуется наличием чрезмерного количества мочевой кислоты. Он может возникнуть на фоне гемобластозы, заболевания почек, псориаза и гемолитической болезни.
Диагностика
Чтобы диагностировать подагру, нужно проконсультироваться с квалифицированным лечащим врачом. Необходимо посетить ревматолога и уролога, которые назначат расширенное диагностическое обследование.
Чаще всего пациентов отправляют на:
- ОАК – во время обострения в крови повышается СОЭ и лейкоцитарная формула;
- БАК – уровень мочевой кислоты, серомукоида и гаптоглобина увеличиваются;
- Рентгенографию суставов – возникают характерные изменения в костной ткани, диагностируется остеопороз;
- Пункцию суставов – в синовиальной жидкости имеется микрокристаллы солей;
- УЗИ почек – в органе могут присутствовать конкременты.
![]()
Заподозрить наличие любой формы подагры можно по отдельным признакам. Если врач диагностирует у пациента хотя бы 6 пунктов, он отправляет его на расширенное диагностическое обследование. Среди них:
- Наличие 1 острой атаки в анамнезе;
- Субкортикальные кисты без эрозии;
- Покраснение кожи вокруг сустава;
- Моноартикулярное поражение;
- Односторонне поражение свода стопы;
- Тофусоподобные узелки;
- Асимметрия суставов;
- Гиперурикемия;
- Отсутствие роста микрофлоры при бактериальном посеве;
- Боль и припухлость суставов.
Медикаментозное лечение
Избавиться от дискомфорта, вызванного подагрой, удастся при помощи медикаментозной терапии. Лечение патологии направлено на снижение мочевой кислоты, а также ускорение вывода кристаллов солей из организма.
Обычно назначаются нестероидные препараты, которые позволяют избавиться от болезненных ощущений. Чтобы вывести избыточный уровень мочевой кислоты, назначаются урикодепрессанты. Среди них наибольшую популярность имеет Аллопуринол. Принимать его нужно по 1 капсуле 3 раза в день после еды, запивая обильным количеством воды. Снижает риск возникновения осложнений.
Очистить кровь от соли помогут урикозурические препараты. Среди них:
- Бенемид – таблетки, ускоряющие вывод солей в несколько раз;
- Антуран – наиболее эффективное лекарство, действие которого полностью блокируется Аспирином;
- Ампливикс – ускоряет вывод солей и мочевой кислоты. Длительность терапии – от нескольких недель до полугода;
- Флексен – капсулы, позволяющие купировать острый приступ воспаления.
![]()
Избавиться от болезненных ощущений позволяет Димексид. Это вспомогательный компонент для приготовления компрессов. Он обладает крайне высокой активностью, чтобы не навредить организму, очень важно соблюдать некоторые правила при приготовлении смесей.
Наиболее результативным компрессом является следующий рецепт:
- Возьмите Димексид и воду в равных пропорциях;
- В получившемся лекарстве вымочите бинты;
- Замотайте в них пораженный сустав;
- Сверху покройте ткань пищевой пленкой;
- Накройте все шерстяной тканью и оставьте на 30 минут;
- По прошествии этого снимите компресс;
- Длительность терапии может составлять от 1 недели до 3 месяцев.
Острый приступ подагры характеризуется возникновением серьезных болезненных ощущений. Избавиться от них позволяют анальгетики, которые купируют выработку простагландинов.
Наибольшую эффективность при подагре представляют:
- Мовасил – уколы, позволяющие получить быстрый, но краткосрочный эффект;
- Диклофенак – компонент, который содержится в многих препаратах. Можно использовать в виде мазей или таблеток;
- Вольтарен – гель, который позволяет избавиться от сильного болевого приступа;
- Блемарен – способствует выводу мочевой кислоты из организма, благодаря чему снижается болезненность.
![]()
Физиопроцедуры
Восстановить естественную работу суставов, а также не допустить возникновения приступов подагры в ближайшем будущем, помогут многочисленные физиопроцедуры. Они направлены на сохранение хрящевой ткани, препятствуют дегенеративным процессом. Наибольшую важность при подагре представляют:
- Электрофорез – процедура, при которой на сустав воздействуют электрические импульсы. Это усиливает действие местных лекарственных препаратов.
- Грязелечение – позволяет улучшить состояние суставов, чаще всего проводится в санаторных условиях.
- Тепловые процедуры – воздействие на организм высоких температур способствует расщеплению отложений солей.
- Бальнеотерапия – воздействие на суставы жидкостей. Пациенту проводятся многочисленные ванны, такие как радоновые, хлоридно-натриевые, сероводородные.
- Бишофит – компрессы со специальным составом, в основе которого кальций, натрий, калий и йод. Они позволяют избавиться от болезненности и воспаленности.
![]()
Назначать физиопроцедуры должен исключительно лечащий врач. Для повышения эффективности подобной терапии дополнительно пациента отправляют на ЛФК, магнитотерапия, УФТ, массаж. Многие больные отправляются на санаторное лечение. Наибольшую популярность имеют заведения Саки, Минеральные воды, Белокуриха.
Методы
Избавиться или облегчить течение начальных стадий подагры помогут методы народной медицины. Перед их применением рекомендуется обязательно проконсультироваться с лечащим врачом.
Наиболее популярными считаются следующие:
- Чтобы вывести соли из организма, ешьте как можно больше земляники: по 2 стакана на завтрак, по 1 – на обед и ужин. Длительность лечения составляет 2 месяца.
- Возьмите 4 столовые ложки сушеной земляники, залейте их 1 литром кипятка. Оставьте лекарство на 1.5 часа для настаивания, после чего выпивайте по 200 мл за 30 минут до еды. Длительность терапии – 40 дней.
- Возьмите 2 столовые ложки соцветий сирени, залейте их стаканом водки. На неделю оставьте средство в темном месте, после чего принимайте по столовой ложке перед каждым приемом пищи.
- 50 граммов травы зверобоя залейте 200 мл кипятка, после чего оставьте на 2 часа для настаивания. Принимайте по 50 мл перед каждым приемом пищи в течение нескольких месяцев.
- Избавиться от болезненных ощущений поможет компресс из равных долей нашатырного спирта, йода и касторового масла.



Профилактические меры
Чтобы максимально снизить риск возникновения подагры, рекомендуется придерживаться следующих рекомендаций:
- Регулярно проверяйте уровень мочевой кислоты в крови;
- Откажитесь от постоянного употребления аспирина и лекарств на его основе;
- Откажитесь от физических нагрузок во время обострения болезненности в суставах;
- Регулярно занимайтесь спортом;
- Правильно питайтесь, соблюдайте диету.
Диета при подагре

Снизить риск возникновения обострений подагры, а также облегчить ее течение поможет соблюдение специальной диеты. С ее помощью удается контролировать уровень мочевой кислоты в крови. Питаться нужно правильно, дробно – 5-6 раз в день, но небольшими порциями.
Старайтесь пить как можно больше чистой воды, которая обеспечивает нормальный обмен веществ. Учитывайте, что каждый специалист разрабатывает пациенту индивидуальные рекомендации по питанию.
Наиболее общими являются следующие правила:
- Ограничьте количество мяса, птицы и рыбы в своем рационе – в этих продуктах содержится большое количество пуринов, которые образуют соли и откладываются на суставах.
- Сократите количество жиров – они способствуют развитию ожирения, препятствуют выводу мочевой кислоты.
- Откажитесь от употребления алкоголя – спирт препятствует нормальной работе почек, из-за чего затрудняется отток мочевой кислоты из организма.
- Откажитесь от употребления продуктов с высоким содержанием фруктозы – этот подсластитель повышает выработку мочевой кислоты, из-за чего подагра начинает прогрессировать.
- Увеличьте количество сложных углеводов в организме – следите, чтобы в рационе присутствовала как можно больше фруктов, цельного зерна, овощей.
- Выбирайте обезжиренные молочные продукты – такие продукты препятствуют развитию подагры.
- Увеличьте количество продуктов со щавелевой кислотой – они повышают выработку оксалатов, которые снижают риск возникновения мочевой кислоты.
- Употребляйте как можно больше жидкости – она нормализует обменные процессы, улучшает работу почек и сердца.
С помощью диеты вы сможете ускорить выздоровление. Также специальное питание способствует закреплению результату медикаментозной терапии. Старайтесь пить не менее 1.5-2 литров чистой воды в день. Если подагра обострилась, то объем жидкости можно увеличить до 3 литров.
Овощные и молочные супы
Мясо кролика, индейки и курицы
Белый и черный хлеб
Нежирные молочные продукты
Соленую и жареную рыбу
Наваристые мясные и грибные бульоны
Острые и соленые сыры
Сладости, сдобную выпечку
Осложнения
Отсутствие полноценного лечения может привести к развитию серьезных осложнений. Чаще всего пациенты сталкиваются со следующими негативными последствиями:
- Остеопорозом – истончением костной ткани;
- Острой недостаточностью почек;
- Деструктивным полиартритом;
- Деформацией суставов;
- Образованием конкрементов в почках;
- Патологиями мочевыделительной системы – нефропатией, подагрическим нефритом, пиелонефритом.
![]()
Прогноз
При соблюдении всех назначений врача прогноз на течение подагры достаточно благоприятный. Даже затяжные приступы воспаленности и болезненности заканчиваются полным восстановлением. На исход заболевания влияет уровень мочевой кислоты – чем он выше, тем более негативным является прогноз.
Читайте также:









