Киста гиперинтенсивная что значит
а) Терминология:
1. Сокращения:
• Нейроэнтерическая киста (НЭК)
2. Синонимы:
• Нейроэпителиальная, энтерогенная, энтерическая киста 3. Определение:
• Редкая доброкачественная врожденная энтодермальная киста ЦНС
б) Визуализация:
1. Общие характеристики нейроэнтерической кисты:
• Лучший диагностический критерий:
о Не накапливающее контрастное вещество объемное образование продолговатой формы слегка гиперинтенсивного на Т1-/Т2-ВИ сигнала, расположенное спереди от продолговатого мозга
• Локализация:
о Чаще располагается в спинном мозге, а не в головном (3:1)
о 70-75% всех внутричерепных НЭК обнаруживаются в задней черепной ямке:
- >95% имеют внемозговую локализацию
- Располагаются кпереди/латерально по отношению к понто-медуллярному переходу
- 70% распространяется на срединную линию
о 25-30% имеют супратенториальную локализацию:
- Супраселлярная, четверохолмная цистерны
- Большие полушария (наиболее часто лобные области)
• Размеры:
о При локализации в задней черепной ямке 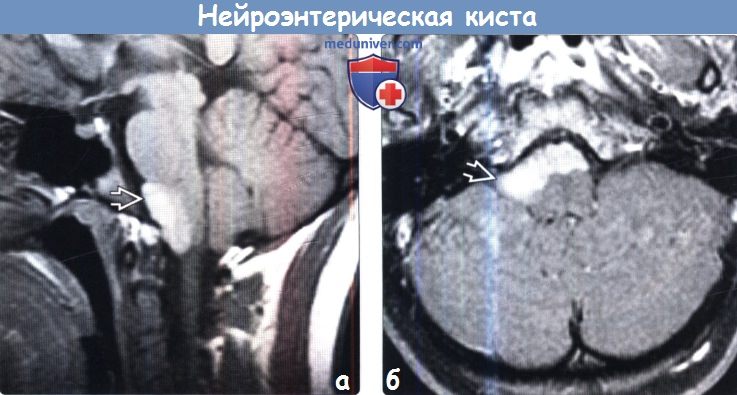
(а) МРТ, Т1-ВИ, сагиттальный срез: визуализируется типичная нейроэнтерическая киста в виде хорошо очерченного гиперинтенсивного объемного образования овоидной формы, локализующегося парамедианно кпереди от понтомедуллярного перехода.
(б) МРТ, Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента определяется, что объемное образование распространяется в нижнелатеральном направлении кпереди от нижних отделов продолговатого мозга. Центральные отделы объемного образования слегка смещены от срединной линии, что типично для нейроэнтерической кисты задней черепной ямки.
3. МРТ признаки нейроэнтерической кисты:
• Т1-ВИ:
о Практически всегда изо-/гиперинтенсивный по отношению к СМЖ сигнал
• Т2-ВИ:
о 90% НЭК имеют гиперинтенсивный, 10%-гипоинтенсивный по отношению к СМЖ сигнал
• FLAIR:
о Гиперинтенсивный по отношению к СМЖ сигнал
• ДВИ:
о Обычно ограничение диффузии отсутствует, но возможно его выявление в небольшой степени
• Постконтрастные Т1-ВИ:
о Обычно контрастирование отсутствует; иногда слабоинтенсивное ободковое контрастное усиление
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с получением постконтрастных Т1-ВИ, FLAIR-изображений, ДВИ
б) Дифференциальная диагностика нейроэнтерической кисты:
2. Дермоидная киста:
• Как жир; часто Са++
3. Арахноидальная киста:
• Ликворная интенсивность сигнала на всех последовательностях
4. Шваннома:
• Интенсивное контрастирование; обычно внесрединная локализация
5. Другие энтодермальные кисты:
• Киста кармана Ратке, коллоидная киста
• Исключаются по локализации
6. Ecchordosis Physaliphora:
• Остаток хорды
• Часто вовлекается скат черепа
г) Патология:
1. Общие характеристики нейроэнтерической кисты:
• Этиология:
о Врожденная энтодермальная киста
о Вероятно, возникает из персистирующего нейроэнтерического канала
2. Макроскопические и хирургические особенности:
• Прозрачная округлая/дольчатая киста с тонкими ровными стенками
• Содержимое варьирует от прозрачной бесцветной жидкости (например, СМЖ) до более мутного и вязкого/мукоидного содержимого
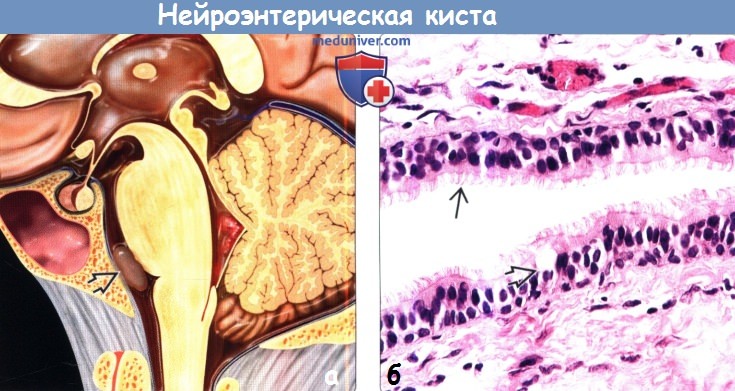
(а) На рисунке сагиттального среза показана классическая нейроэнтерическая киста (НЭК). Внутричерепные НЭК чаще всего обнаруживаются вблизи средней линии, кпереди от ствола головного мозга.
(б) Нейроэнтерические (эндодермальные) кисты в основном выстланы многорядным призматическим эпителием с большим количеством реснитчатых клеток. Отмечается вариабельное число муцин-секретируемых бокаловидных клеток.
д) Клиническая картина:
1. Проявления нейроэнтерической кисты:
• Наиболее частые признаки/симптомы:
о Головной мозг = бессимптомное течение или головная боль
2. Демография:
• Возраст:
о Любой возраст; пик - 34 года
• Пол:
о М:Ж= 1:3
• Эпидемиология:
о Редко (имеются сообщения только о 75 внутричерепных НЭК)
3. Течение и прогноз:
• Могут быть стабильными в течение многих лет или характеризоваться очень медленным ростом
4. Лечение:
• Наблюдение или хирургическое удаление
е) Диагностическая памятка. Обратите внимание:
• Гиперденсное/гиперинтенсивное по отношению к СМЖ объемное образование, расположенное кпереди от ствола головного мозга, может являться нейроэнтерической кистой
ж) Список литературы:
- 1. Medhi G et al: Т1 Hyperintense Prepontine Mass with Restricted Diffusion-A White Epidermoid ora Neuroenteric Cyst? J Neuroimaging. ePub, 2015
- Mathon B et al: Intracranial neurenteric cyst mimicking prepontine subarachnoid hemorrhage. Rev Neurol (Paris). 170(4):301 —2, 2014
- Roder C et al: Neurenteric cysts of the cerebellopontine angle. J Neurol Surg A Cent Eur Neurosurg. 74 Suppl 1:e36-40, 2013
- Gauden AJ et al: Intracranial neuroenteric cysts: a concise review including an illustrative patient. J Clin Neurosci. 19(3):352—9, 2012
- Little MW et al: Neurenteric cyst of the anterior cranial fossa: case report and literature review. Acta Neurochir (Wien). 153(7):1519—25, 2011
- Preece MT et al: Intracranial neurenteric cysts: imaging and pathology spectrum. AJNR Am J Neuroradiol. 27(6):121 1-6, 2006
Редактор: Искандер Милевски. Дата публикации: 10.4.2019

Рассказываем, когда стоит идти к гинекологу и всегда ли нужна операция.
Киста яичника представляет собой своего рода пузырь, наполненный жидкостью или полужидким содержимым, который возникает в структуре яичника и увеличивает его объём в несколько раз. Это довольно распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста, но может возникать и у пожилых дам.
Самая частая причина заболевания - это неправильная работа яичников. Иногда оно появляется из-за проблем с гормонами, эндокринной системой, воспалительных процессов в придатках, абортов, половых инфекций и эндометриоза (появление оболочки матки в нетипичных местах).
Главный признак кисты - это боль внизу живота. Она возникает либо в середине менструального цикла, либо в период месячных, либо во время или после секса. Иногда её можно почувствовать во время занятий спортом. Боль может быть тянущей, ноющей и монотонной. Заболевание иногда влияет на месячные: они могут пропасть, стать более болезненными, обильными или, наоборот, очень скудными.
Если опухоль увеличивается, она может начать давить на стенку мочевого пузыря или прямую кишку. В таком случае у девушки возникают дизурические расстройства (боль, жжение при мочеиспускании, частые позывы), поносы и запоры.
При таких осложнениях, как разрыв кисты или перекрут её ножки, девушка чувствует резкую и интенсивную боль, которую невозможно терпеть. От боли она может почувствовать головокружение и даже упасть в обморок, отмечает гинеколог. Также тревожными симптомами являются высокая температура, озноб, тошнота, рвота, учащённое сердцебиение. В таких случаях девушке нужно срочно вызывать скорую помощь: промедление может стоить ей жизни.
Однако, как подчёркивает Яровикова, на начальной стадии заболевание может никак себя не проявлять. Узнать о существовании образования можно только случайно. Например, при проведении гинекологом УЗИ по какому-либо другому поводу.
Функциональную кисту, если нет никаких осложнений, лечат консервативно - с помощью лекарств. Обычно гинеколог назначает препараты дидрогестерона, которые замедляют рост образования. Ещё врач может выписать монофазные или двухфазные оральные контрацептивы и курс витаминов групп B, А, Е, C, К.
Операцию назначают, когда препараты не помогают и опухоль увеличивается. Самый распространённый метод - лапароскопия. Во время этой операции через разрез в 0,5 - 1,5 см с помощью хирургических инструментов образование удаляют, не затрагивая здоровые ткани.
Дермоидные, муцинозные и эндометриоидные кисты лечат только с помощью операции. Также хирургическое вмешательство необходимо при планировании беременности, так как в период вынашивания ребёнка повышается риск разрыва опухоли и перекрута её ножки.
- После лапароскопии женщины восстанавливаются быстро, каких-то значимых последствий для её здоровья обычно не возникает, поэтому бояться этой операции не надо. Она технически не сложная, выполняется на потоке. С первых суток после лапароскопии женщина уже активна, в стационаре проводит до недели, - отметила Виктория Яровикова.
При развитии злокачественного процесса в яичниках лапароскопию не проводят. В таких случаях применяют полостную операцию (предполагает разрез ткани полноценных размеров) с экстренным гистологическим исследованием (изучение ткани опухоли под микроскопом).
Виктория Яровикова подчеркнула, что к лечению кист народными средствами она как гинеколог относится негативно. Это может быть опасно, поясняет она. Женщина, пытаясь справиться с заболеванием с помощью трав, упускает время, когда решить проблему на данном этапе ещё можно с помощью безопасных медицинских препаратов. Если вовремя не вмешаться, опухоль может увеличиваться в размерах, а эндометриоидная и муцинозная - перерасти в рак.
Последствия зависят от характера образования и способа лечения. Если опухоль лечили консервативным методом, последствий не бывает. Гинеколог подчёркивает, что заболевание может повториться, но это признак других проблем со здоровьем. Причиной рецидивирующих кист могут быть гормональные неполадки и эндометриоз.
Последствия удаления опухоли, если яичники были не тронуты или хирург удалил небольшую часть органа, обычно ограничиваются двумя неделями восстановления. В первый месяц после операции лучше исключить вагинальный секс, спорт и тяжёлые физические нагрузки. К тренировкам по истечению месяца стоит возвращаться постепенно, начиная с небольших нагрузок. Упражнения лучше выполнять под контролем тренера.
Если во время операции пришлось удалить яичник, это может отразиться на здоровье женщины, так как этот орган вырабатывает эстрогены и прогестерон. Пациенткам, лишившимся одного яичника в репродуктивном возрасте, назначают длительный курс оральных контрацептивов. Если у женщины удалили оба яичника, до периода естественной менопаузы (50-55 лет) она будет получать заместительную гормональную терапию, которая имитирует естественный менструальный цикл. При этом раз в полгода ей необходимо ходить на приём к гинекологу и сдавать необходимые анализы.
Разрыв кисты - опасное осложнение, которое требует срочного хирургического вмешательства. Его последствием в том числе может стать летальный исход. Серьёзность ситуации зависит от количества потерянной из-за разрыва крови. Поэтому при первых же симптомах (острая боль внизу живота, тошнота, рвота, высокая температура, потеря сознания) вызывайте скорую.
Спровоцировать разрыв может чрезмерная физическая нагрузка, жёсткие виды секса, перепады давления (перелёт в самолётах, дайвинг), нерегулярное опорожнение кишечника (запоры).
Небольшие функциональные образования могут уменьшаться или рассасываться без лечения лекарствами и операций. Такое происходит из-за изменений гормонального фона во время разных фаз менструального цикла. Это нормально и бояться такого не нужно. Например, фолликулярная киста до 4 см может исчезнуть за 1-3 цикла, а киста жёлтого тела до 5 см часто уходит и за один цикл.
Если у женщины обнаружили кисту, вагинальный секс стоит исключить до исчезновения или удаления образования, так как он может спровоцировать разрыв. Анальный секс также не рекомендуется по этой же причине (прямая кишка находится рядом с яичниками). Секс-игрушки, предназначенные для введения во влагалище, также стоит отложить до выздоровления.
Коротко о главном:
1. Киста яичника - распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста.
2. Основными симптомами заболевания являются боль внизу живота, нарушение менструального цикла.
3. Кисту лечат как с помощью препаратов, так и оперативно. Некоторые виды образований могут рассосаться самостоятельно за 1-3 менструальных цикла.
4. Последствия заболевания могут быть разными, это зависит от характера опухоли, наличия осложнений и способа лечения. После консервативного лечения или лапароскопии (малотравматичная и органосохраняющая операция) их почти нет. Полное восстановление после операции занимает около двух недель, но женщина активна уже с первых суток.
Если у вас есть вопросы, на которые вы не можете найти ответ, задайте их нам, и мы постараемся на них ответить.

МРТ головного мозга. Т2-взвешенная аксиальная томограмма. Арахноидальная киста. Цветовая обработка изображения.
Кисты головного мозга в большинстве своем относятся к аномалиям развития. Некоторые образования, возникшие на почве нарушения развития, имеют сходные с кистами черты.
Эпидермоидные кисты (эпидермоиды) – доброкачественные врождённые образования. Они происходят из эктопических эпидермальных клеток и развиваются в период закрытия, в 3-5 нед. эмбриогенеза, как следствие неполного разделения нейрональной и покровной эктодермы. Частота составляет около 1% от внутричерепных образований. Обычно диагностируются в возрасте 25 – 45 лет. Локализация эпидермоидов может быть любой, но типичная – мосто-мозжечковый угол (третье по частоте образование этой области), предмостовая цистерна, параселлярная область, четверохолмие и желудочковая система, очень редко в полушариях, спинном мозге и интрадиплоидно. Растут они интра- или экстрадурально, экспансивно, медленно, сдавливая ствол мозга, внутричерепные нервы, но не разрушая кость. Иногда захватывают сосуды и нервы. По характеру роста их можно отнести к опухолевидным образованиям. Вокруг эпидермоидов нередко развивается асептическое воспаление, а при разрыве содержимое (жир, кератин) прорывается в ликворные пространства. Клинические проявления зависят от локализации и масс-эффекта.
При МРТ головного мозга картина неспецифическая и зависит от содержимого кисты. Если она не содержит жира, то имеет ликворную интенсивность сигнала . В таком случае эпидермоидная киста трудно отличима от арахноидальной, хотя, как правило, не столь однородная. На МРТ типа FLAIR и диффузионно-взвешенных МРТ изображениях содержимое эпидермоидов светлее ликворного. Жировое содержимое, такие эпидермоиды еще называют холестеатомой, приводит к высокому сигналу на Т1-взвешенных МРТ головного мозга. Видимо, он обусловлен липидами, но не холестеролом. На Т2-взвешенных МРТ головного мозга он менее интенсивен чем ликвор. Контуры эпидермоидов всегда четкие. Холестеатомы составляют всего 3-5% от эпидермоидов. В 15-20% случаев встречается кальцификация по переферии кисты. Редко наблюдается контрастирование стенок.
МРТ головного мозга. Т1-взвешенные корональная и сагиттальная МРТ. Эпидермоидная киста левой височной доли.
Дермоидные кисты встречаются реже эпидермоидных, составляя около 0,3 % от внутричерепных образований. Обычно выявляются в возрасте между 10 и 20 годами. Морфологически от эпидермоидов их отличает наличие эктодермальных элементов – волосяных фолликулов, потовых желёз и т.д. Типично они расположены по средней линии (в отличие от эпидермоидов, которые чаще внеосевые): в супраселлярной цистерне, субфронтально, вокруг моста и, очень редко парапиниально, периорбитально, в IV желудочке, в области конского хвоста и интрадиплоидно. От эпидермоидных кист на МРТ головного мозга их отличает только выраженная неоднородность структуры, кроме того, они всегда яркие на Т1-взвешенных МРТ головного мозга за счёт большого содержания липидов. При разрыве и прорыве в субарахноидальное пространство в нём появляется уровень, на Т1-взвешенных МРТ головного мозга светлый жир плавает на ликворе.
Липома представляет собой скопление в субарахноидальном пространстве зачаточных жировых клеток с примесью коллагена. Происходят липомы из остатков примитивной эмбриональной оболочки. Эта мальформация оболочек мозга связана с нарушением дифференцировки мезенхимы на мягкую мозговую оболочку и субарахноидальное пространство. Частота липомы составляет менее 0.5% от внутричерепных образований. Обычно липомы локализуется в мозолистом теле, в межполушарной щели, воронке гипофиза и гипоталамусе, реже вокруг червя мозжечка и пластины четверохолмия и мосто-мозжечковом углу и Липомы мозолистого тела сочетаются с его агенезией и в 60% случаев с распространением на сосудистое сплетение. При МРТ головного мозга липома четко очерчена, без отека вокруг и масс-эффекта, кость не разрушает. Структура образования чаще однородная, жировой интенсивности сигнала – то есть выраженно гиперинтенсивная на Т1-взвешенных МРТ и немного менее интенсивная по отношению к ликвору на Т2-взвешенных МРТ. Иногда встречаются неоднородные липомы с участками низкого сигнала от кальцинатов и сосудов, проходящих ее насквозь. При сомнениях в диагнозе надо выполнить МРТ головного мозга с подавлением жира или можно сделать КТ. На КТ липома всегда резко гиподенсна и может содержать включения кальция.

МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Липома мозолистого тела.
Эпендимальные кисты встречаются очень редко. Они представляют собой врождённую отшнуровку внутри желудочков или цистернах . На МРТ головного мозга контур кисты четкий, сигнал ликворной интенсивности или чуть светлее за счет отсутствия пульсации и примеси белка, структура однородная. В отличие от кист прозрачной перегородки она не расщеплена, а смещена.
Арахноидальные кисты представляют собой скопление ликвора между листками расщепленной паутинной оболочки. Арахноидальная киста обычно не сопровождается другими мальформациями. Незначительная часть арахноидальных кист имеет приобретенное происхождение – следствие лептоменингита, операции или кровоизлияния. Частота составляет около 1% от внутричерепных образований. Соотношение полов М:Ж, как 4:1. Типичная локализация – средняя черепная ямка (в области Сильвиевой борозды 50%), межполушарная щель, мосто-мозжечковый угол (11%), за скатом или на уровне четверохолмия (10%), в области червя мозжечка (9%), реже в области межножковой и предмостовой цистерн (3%), а также супраселлярной и хиазмальной цистерн. Ретроцеребеллярная арахноидальная киста довольно часто встречаются за мозжечком и отличима от mega cisterna только по неизменённой задней черепной ямке. Содержимое кисты чисто ликворное, стенки гладкие, чётко очерченные, внутри кисты могут быть перегородки. Мелкие арахноидальные кисты очень трудно увидеть. Меняя ширину окна и его уровень на Т1-взвешенных МРТ изображениях можно заметить, что киста чуть светлее ликвора. Дифференциальная диагностика с эпидермальными кистами лучше осуществляется с помощью МРТ последовательности FLAIR. Эпидермальные кисты становятся яркими, в отличие от гипоинтенсивных арахноидальных.
Нейроглиальные (нейроэпителиальные) кисты – врождённые кисты различной этиологии, локализующиеся в паренхиме мозга или в области сосудистого сплетения желудочков. Обычно округлые, с гладкими стенками. Очень часто такие кисты сочетаются с аномалиями развития: отсутствием прозрачной перегородки и полимикрогирией. При МРТ головного мозга содержимое кист ликворное, иногда с небольшой примесью белка.
Коллоидная киста – это врождённое нейроэпителиальное образование. Коллоидная киста выстлана эпителием и имеет фиброзную капсулу. Она составляют около 1-2% объемных внутричерепных образований. Обычно диагностируются в возрасте между 30 и 50 годами. При МРТ головного мозга видно, что киста всегда расположена в переднее-верхнем отрезке III желудочка между отверстиями Монро. Контур ее четкий, форма округлая, содержимое бывает неоднородное. Размер от 3 мм до 4 см, при больших размерах она закрывает отверстия Монро и вызывает окклюзионную гидроцефалию. Сигнал зависти от примеси белка к ликвору. При наличии белкового мукоидного содержимого киста гиперинтенсивна на Т1-взвешенных МРТ и гипоинтенсивна на Т2-взвешенных МРТ, но встречаются варианты гиперинтенсивные на томограммах обоих типов кольцевидные или смешанные . Контрастирования не наблюдается.
КТ и МРТ головного мозга. Коллоидная киста III желудочка.
Киста кармана Ратке представляет собой редко встречающееся образование из остатков эмбриональной эктодермы (щель Ратке), расположенное между долями гипофиза. Выявляется в любом возрасте, но чаще в 50-60 лет. Клинические проявления связаны с масс-эффектом. При головного мозга выявляется небольшая (3-5 мм) киста с четким контуром, без отека вокруг, однородная по структуре. Сигнал зависит от содержимого. При серозном содержимом сигнал типично жидкостный, при мукоидном киста светлая на Т1-взвешенных МРТ. В редких случаях киста достигает больших размеров и даже выходит за пределы седла. Стенка кисты иногда усиливается при контрастировании.

МРТ головного мозга. Т2-взвешенная корональная МРТ. Киста кармана Ратке.
Пинеальная киста расположена в проекции шишковидной железы. Встречается с частотой 4-11%. Размеры обычно не превышают 1 см, но изредка встречаются больших размеров. В таких случаях она вызывает окклюзионную гидроцефалию. При головного мозга она имеет все признаки кисты с примесью белка в жидкости, то есть немного светлая на Т1-взвешенных. Изредка встречается геморрагическое содержимое. Киста может контрастироваться по периферии.

МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Пинеальная киста.
Кисты средней линии – киста прозрачной перегородки (cavum septi pellucidi), полость Верге (cavum Vergae) и киста промежуточного паруса (cavum veli interpositi) – являются нормальными структурами головного мозга плода. В течение 6 месяцев после рождения у большинства людей они запустевают, но могут и сохраниться, визуализируясь при этом на МРТ головного мозга. По-видимому, эти полости не имеют клинического значения и относятся к случайным находкам при томографии. Киста прозрачной перегородки (еще называют V желудочком) является медиальной стенкой боковых желудочков и ограничена спереди коленом мозолистого тела, сверху мозолистым телом и сзади столбами свода . Полость Верге представляет собой продолжение кисты прозрачной перегородки кзади и расположена между телами желудочков . Обычно обе кисты сочетаются. Киста промежуточного паруса расположена в крыше III желудочка (tela choroidea), между треугольниками боковых желудочков на уровне отверстий Монро. Она ограничена сверху мозолистым телом, cзади цистерной четверохолмия и снизу III желудочком.
При МРТ в СПб мы обращаем внимание на возможность не только врожденных, но и редких состояний, к которым относятся приобретенные кисты головного мозга, причиной которых могут быть:
- последствия ОНМК
- опухолевые кисты
- паразитарные кисты

МРТ головного мозга. Корональная Т1-взвешенная МРТ. Многокамерные эхинококковые кисты.
Кисты головного мозга одинаково хорошо видны в высоких полях и низкопольных открытых МРТ. МРТ СПб дает место выбора выполнения МРТ.
Киста верхнечелюстной пазухи – это патологическое образование в гайморовых пазухах (пазухи - парное образование, которое располагается в костях черепа и соединено с полостью носа).
Пазухи выстланы слизистой оболочкой, которая имеет огромное количество желез, регулярно вырабатывающих слизь, предотвращающую попадание инфекции в организм.
Если перекрыт проток железы, то она постепенно начинает переполняться, растягиваться и в итоге деформируется в шарообразную кисту, которая может заполнить всю пазуху и перекрыть доступ воздуха. Верхнечелюстная киста лечится только хирургическим путем.
Киста – довольно коварное новообразование, которое порой и вовсе не доставляет беспокойства, и обнаруживается совершенно случайно во время рентгенологического исследования. К тому же, киста развивается медленно, и на начальных стадиях - практически незаметно. Интересно ещё и то, что симптомы не зависят от размеров кисты. Так, большая киста в нижних отделах гайморовой пазухи может не причинять никакого дискомфорта, а маленькая, расположенная в верхних отделах, вызывает боль из-за того, что давит на проходящий рядом нерв. Однако, существует ряд симптомов, по которым можно определить развитие верхнечелюстной кисты.
Затрудненное носовое дыхание, которое появляется в следствие разрастания кисты.
Выделения из носа принимают неприятный желтоватый гнойный цвет – такое случается, если происходит разрыв кисты.
Головная боль, особо сильная в области лба, виска или затылка. Боль может быть постоянной, а может усиливаться во время смены погоды (особенно этому подвержены метеочувствительные люди).
Довольно часто среди симптомов встречается головокружение, раздражительность, снижение работоспособности.
Ухудшение памяти, сна и аппетита тоже может означать развитие кисты.
Боль в области гайморовых пазух, которая усиливается при перепадах давления (например, при погружении в воду).
Все эти симптомы указывают на возможность образования верхнечелюстной кисты и требуют немедленного обращения за квалифицированной медицинской помощью.
Воспалительные процессы в носоглотке или гайморовых пазухах. Например, гайморит, который влечет за собой воспалительные процессы в пазухах и может вызвать закупорку протоков желез, что приведет к возникновению кисты. Поэтому после избавления от гайморита необходимо сделать рентгеновский снимок.
Аллергия и особенно – длительное нахождение аллергена в области гайморовых пазух.
Заболевания зубов верхней челюсти.
Для уточнения диагноза проводится процедура, при который прокалывается пораженная пазуха и в кисту вводится контрастное вещество, которое четко видно на последующем рентгеновском снимке. Не смотря на то, что большинство пациентов отказываются от процедуры, боясь укола, он совершенно безболезнен. И, ко всему прочему, улучшает состояние больного, так как часть жидкости из кисты выходит, и неприятные ощущения ослабевают, правда, лишь до тех пор, пока полость снова не заполнится.
Избавиться от кисты в гайморовых пазухах возможно только хирургическим путем. Физиотерапевтические процедуры и прогревания не только не помогут, они строжайше противопоказаны, иначе болезнь разовьется в обширный гайморит, который может затронуть нижние дыхательные пути и легкие, провоцируя пневмонию. К тому же, прогревание может привести либо к разрастанию, либо к разрыву кисты, а также к её распространению на соседнюю пазуху, и лечить её станет ещё сложнее.
Лечение при помощи назальных спреев и капель так же не приведет к избавлению от кисты, и может привести к развитию инфекции. Поэтому при возникновении верхнечелюстной кисты применяются хирургические методы.
Эндоскопический. Этот наиболее современный метод удаления верхнечелюстной кисты. Во-первых, он не требует производить надрезов на лице, что уменьшает травматичность, во-вторых, восстановление слизистой оболочки гайморовых пазух происходит гораздо быстрее, ведь при таком методе не требуется выскабливание слизистой, что может привести к потере обоняния и другим не слишком приятным последствиям.
Еще один неоспоримый плюс такого метода заключается в том, что эндоскоп позволяет осмотреть все придаточные пазухи и выявить наличие патологий, которые могут развиться из-за кисты.
Ко всему прочему, операция не требует наркоза, а проводится под местной анестезией, что сокращает послеоперационный период и позволяет быстрее восстановить работоспособность, не оказывая воздействия на центральную нервную систему.
Можно сказать, что это щадящий способ удаления верхнечелюстной кисты, но он, к сожалению, подходит не всегда.
Операция по Колдуэлл-Люку. Этот метод все реже применяется при удалении верхнечелюстной кисты: врачи отдают предпочтение менее травматичному эндоскопическому методу. Впервые данная операция была описана в 1893 году, и, конечно же, с тех пор претерпела значительные изменения. Проводится операция без применения наркоза, под местным обезболивающим, которое блокирует болевые импульсы.
После обезболивания делается косой разрез и проводится трепанация верхнечелюстной пазухи. Диаметр отверстия зависит от размера кисты и её локализации.
Восстановление после подобной операции происходит дольше, так как существует риск травмы передней стенки пазухи. Однако современные технологии и развитие медицины позволяет избежать неприятных последствий.
Операция по Денкеру. Этот метод мало отличается от операции по Колдуэлл-Люку. Основное различие – это место оперативного доступа, ведь при данной операции трепанация производится через переднюю стенку пазухи. Кроме того, данная операция требует дополнительной анестезии. Разрез производится аналогично методу Колдуэлл-Люка: по верхней складке губы, начиная от зуба мудрости и до уздечки, после чего мягкие ткани сдвигают и отслаивают от кости слизистую оболочку нижнего носового хода и часть носового дна. После того, как все необходимые манипуляции произведены, переднюю стенку верхнечелюстной кости трепанируют.
Швы снимают через несколько дней после операции, одновременно с удалением тампона из верхнечелюстной пазухи.
Это самый травматичный способ удаления верхнечелюстной кисты, но в случаях её возникновения на задней стенке гайморовой пазухи, он, порой, остается единственным из возможных, так как позволяет проводить свободные манипуляции.
Некоторые отоларингологи утверждают, что кисту верхнечелюстной пазухи удалять не стоит, если её симптомы не проявляются и не доставляют больному дискомфорт. Однако их скептически настроенные коллеги утверждают, что вовремя не удаленная киста может вызвать развитие дальнейших дефектов и воспалительных процессов, вплоть до хронической пневмонии, если болезнь разовьется в гайморит и проникнет в нижние дыхательные пути.
В любом случае, болезнь лучше предупредить, чем лечить, поэтому следите за своим здоровьем, а при симптомах воспаления носоглотки обратитесь к врачу.
Читайте также:

