Киста фиброма на влагалище
Киста влагалища выглядит, как выпячивающееся полостное образование, заполненное серозным экссудатом. Аномалии эмбрионального развития гартнерова хода часто приводят к возникновению патологии, которая в дальнейшем с высокой вероятностью вызовет проблемы.

Что представляет собой образование?
В международной классификации болезней (МКБ10) киста имеет код N89.8 – другие невоспалительные болезни влагалища.
У женщин данное заболевание вагины составляет примерно 2% из всех гинекологических патологий.
По своей природе образование влагалища имеет доброкачественный характер, если у нее небольшой размер, и она не инфицирована, то угрозы для жизни не представляет.
Иногда с содержимым кистозного образования могут контактировать патогенные микроорганизмы, вызывая нагноение.
Считают, что заболевание может перерождаться в злокачественную опухоль. Однако ошибочно так полагать, ведь с раком у него нет ничего общего.
Для сравнения рассмотрим характеристики двух патологий:
- Киста — это капсула, имеющая жидкое содержимое.
— Её стенки выстланы правильно дифференцированным эпителием.
— За счёт накопления экссудата она может только увеличиваться в размерах и вызывать дискомфорт. - Рак это твёрдое или мягкое образование, состоящее из скопления хаотично расположенных клеток.
— Он не содержит жидкость и может распространяться по организму, разрушая другие ткани и органы.
Разновидности болезни
Условно среди кистозных опухолей влагалища можно выделить 2 вида:
- врождённые;
- приобретённые.
К первому варианту относится киста гартнерова хода. Обнаружение её может представлять трудности, ведь она располагается на боковых стенках вагины.
Приобретённые, или имплантационные включают те полостные образования, которые возникли вследствие травмирования слизистой полового органа. В этом случае чаще выявляется киста задней стенки влагалища или передней, в зависимости от места травмы.
Встречаются имплантационные кисты реже, так как для проникновения эпителия вглубь тканей необходима глубокая рана.
Существует ещё одна разновидность патологии, которая развивается вследствие воспаления бартолиновой железы. Располагается плотное, округлой формы, образование около преддверия влагалища, женщина может обнаружить его сама.
Причины появления

Возникновение кисты влагалища возможно в случае наличия следующих факторов:
- инфекции половых органов;
- травмирование слизистой оболочки вагины;
- следствие врождённых аномалий гартнерова хода;
- неудовлетворительная интимная гигиена;
- вялотекущие хронические заболевания влагалища.
Причины развития приобретённых кист вагины заключаются во внедрении эпителия с поверхности слизистой оболочки в уязвимую раневую поверхность. Эпителиальные клетки могут прорастать внутрь, тем самым создавая границы капсулы в которой будет скапливаться жидкий экссудат.
Воспаление бартолиновой железы, располагающейся у входа во влагалище, может спровоцировать появление образования в виде пузырька. Инфекционно-воспалительный экссудат будет скапливаться внутри и растягивать его.
Симптоматика

Заболевание может длительное время протекать латентно и выявить его возможно только при осмотре у гинеколога. Врач пальпаторно ощупывает вагину, на передней и на задней стенке влагалища границы кисты особенно чувствуются.
Болевых ощущений женщина может не испытывать, но при увеличении в размерах, кистозное образование способно вызывать дискомфорт.
К признакам, по которым можно заподозрить наличие полостного образования, относят:
- чувство инородного предмета в вагине при ходьбе;
- боль во время полового акта;
- затруднение мочеиспускания;
- нарушение акта дефекации;
- наличие жидких прозрачных или гнойных выделений;
- увеличение температуры (редко).
При переохлаждении организма симптомы могут обостряться.
Современная диагностика
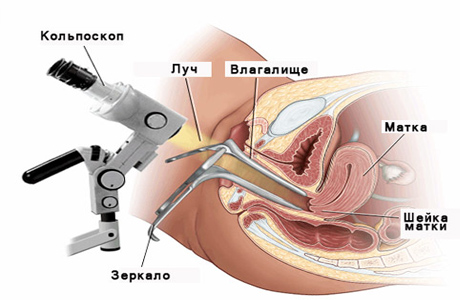
При осмотре влагалища, по причине локализации патологии на боковых стенках вагины, образование можно не обнаружить.
Для точности диагностирования используют ультразвуковое исследование (УЗИ).
Обнаружив полость с жидкостью необходимо провести ещё ряд процедур, после которых можно приступать к лечению:
- Микроскопия (необходимо взять посев на наличие патогенных микроорганизмов, чтобы выявить их чувствительность к определённому антибиотику).
- Анализ крови (позволяет отследить по количеству форменных элементов реакцию организма на заболевание).
- Кольпоскопия (под микроскопом врач осматривает эпителий слизистой оболочки, выявляет норму или патологию).
- ПЦР (обязательно проводится для выявления или исключения возбудителей венерических болезней).
Методы лечения
Лечение кисты влагалища должно осуществляться комплексно в случае, если она часто загнаивается.
- терапевтическое лечение;
- оперативное вмешательство.
Самостоятельно избавиться от патологии невозможно, так как необходимо полное иссечение капсулы, чтобы в ней вновь не накапливался жидкий экссудат. Только специалист может избавить Вас от проблемы.

Основной препарат, который назначают при присоединении анаэробной микрофлоры – это антибиотик.
При нагноении кисты невозможно осуществить полноценное хирургическое вмешательство, так как инфекционный агент может вызвать осложнения.
Симптоматическое лечение, как правило, не требуется, ведь общее состояние страдает очень редко.

Операция по удалению кисты влагалища осуществляется при большом её объёме, когда она начинает вызывать дискомфорт. Мелкая полость может не нуждаться в срочной экстирпации, но за ней врач должен осуществлять динамическое наблюдение.
Образование же большего размера требует полного иссечения, иначе при сдавливании оно может лопнуть.
Чтобы убрать кисту влагалища, доступ для хирургического вмешательства осуществляют непосредственно через вагину. С помощью специальных инструментов можно добиться хорошего обзора рабочего поля.
Образование, располагающееся около преддверия влагалища, поддаётся удалению легче, так как врач имеет полный визуальный контроль.
- Врачом, перед операцией, слизистая стенки вагины обрабатывается слабым раствором антисептика.
- Затем проводится местная анестезия или общий наркоз, в зависимости от глубины расположения кисты и её близости к другим органам.
- Чтобы уменьшить волнение пациентка, перед проведением хирургического вмешательства за 12 часов до операции, принять седативные препараты.
Для проведения хирургического вмешательства требуется инструменты, которые позволят обеспечить обзор врачу. Для этого могут использоваться гинекологические зеркала или расширители.
- После через полость влагалища создают овальный разрез, через который можно достать капсулу и щипцами отделить её от подлежащих тканей.
- Стенки кисты должны быть полностью удалены, иначе в дальнейшем следует ожидать рецидива.
- Затем открытую рану ушивают рассасывающимся материалом.
Цена на проведение хирургического лечения кисты влагалища может изменяться от 4000 до 25000 рублей, в зависимости от клиники и метода иссечения.

Слизистая влагалища заживает довольно быстро, время реабилитации составляет от недели до двух.
В раннем периоде восстановления пациентка обязана соблюдать правила интимной гигиены, чтобы избежать занесения инфекции в заживающую рану.
- В течение двух недель следует воздержаться от половых актов, излишнее раздражение стенок вагины будет приносить дополнительное травмирование.
- Горячие ванны, походы в баню, физические нагрузки также должны быть исключены.
Осложнения после проведения хирургического вмешательства возникают редко. Правильный регулярный уход и следование всем рекомендациям врача помогут быстро восстановиться после операции.
Некоторые женщины думают, что образование влагалища может вызвать осложнение работы почек или других органов, или даже повлиять на функцию деторождения.
Это неверно, капсула образования находится только в пределах стенок вагины, она не может вызвать нарушения со стороны мочеполовой системы.
При беременности гинекологи рекомендуют прокалывать кисту и опорожнять её содержимое. В этот период любые врачебные вмешательства нежелательны, данный способ будет оптимальным.
- Перед родами для лёгкого прохождения ребёнка и избежания осложнений делают выпускание жидкости, но только, если она не инфицирована.
- При большом размере образования может произойти его разрыв, а этого нельзя допускать ни в коем случае.
- После родов кистозная полость должна быть удалена стандартным оперативным доступом.

Самым распространённым методом являются народные средства для лечения кист.
- Из корней лопуха можно быстро и легко приготовить отвар.
— Возьмите 10 г перемолотого растения и залейте кипятком.
— Затем в течение 15-20 минут держите на водяной бане.
— В конце дайте настояться примерно полчаса.
— Принимать лекарство необходимо по 1 ложке 3 раза в день в течение двух недель. - Использование травы череды также даёт хорошие результаты.
— Смешайте её в равных пропорциях с пустырником и тысячелистником.
— На 1 столовую ложку используйте 1 стакан кипятка.
— Настаивайте течение 45-60 минут.
— Принимайте по 2 раза в день всю неделю.
При хорошем доступе к кисте можно использовать мазь на основе лекарственных растений, обладающих антимикробным действием.
Профилактика патологии
Влагалищная киста является врождённой аномалией, поэтому профилактики направленной против её возникновения не существует.
Но врачи рекомендуют придерживаться следующих правил:
- не пренебрегать интимной гигиеной;
- являться на осмотр к гинекологу не менее 1 раза в полгода;
- вовремя проводить лечение заболеваний мочеполовой системы;
- избегать переохлаждения.
При частых иммунодепрессивных состояниях витамины помогут держать организм в тонусе и быть стойким к возникновению различных патологий, в том числе и со стороны мочеполовой системы.
Заключение
При обнаружении кисты необходимо регулярно наблюдаться у врача-гинеколога, динамическое отслеживание позволит составить прогноз течения болезни.
Обнаружив первые симптомы патологии, немедленно обратитесь к доктору, так Вы сможете избежать тяжёлых осложнений.

-
5 минут на чтение

Женский организм часто может подвергаться негативному воздействию различных факторов. Согласно статистическим данным, органы половой системы женщины в большинстве случаев страдают от формирования опухолевых новообразований. Одним из таких патологических состояний является фиброма. Важно понимать, что это за заболевание, какими может проявляться клиническими симптомами и как лечится.
- Что такое
- Классификация
- Субмукозное
- Интерстициальное
- Стебельчатое
- Субсерозное
- Паразитарное
- Межсвязочное
- Причины
- Генетическая предрасположенность
- Контакт с ядохимикатами
- Экология
- Болезни
- Возраст
- Гигиена
- Симптомы
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Что такое
Фиброма влагалища представляет собой заболевание доброкачественного характера. Опухоль формируется из соединительной или эпителиальной ткани.
Патология длительное время может протекать без проявления характерной симптоматики. Чаще всего поражает женщин в возрасте от 30 до 50 лет. Диагностировать наличие новообразований можно уже в результате гинекологического осмотра. В медицинской практике встречается редко.
Классификация
Развитие фиброзного образования происходит на фоне закупоривания сосудов в стенках органа. Вокруг него происходит разрастание тканей, и образуется капсула.
В зависимости от роста волокон заболевание имеет несколько разновидностей.
Является одним из наиболее часто диагностируемых видов, который характеризуется прорастанием опухоли в полость пораженного органа. При этом происходит выпирание образования из-под слизистой оболочки и нарушение роста и функций слоя эндометрия.
Это тип опухолевого процесса, при котором не происходит выхода новообразования за пределы мышечной стенки влагалища.
Относится к разновидности субсерозной фибромы. Местом локализации новообразования является полость брюшины, а соединение его с влагалищем осуществляется посредством ножки.
Отмечается рост образования с наружно стороны органа. В результате стенки влагалища будут выпячивать в брюшину.
Является редкой разновидностью фиброзного процесса. Характеризуется отрывом опухоли от наружной оболочки и проникновением в рядом расположенные органы малого таза.
Развитие подобной структуры происходит между связками влагалища.
Также фиброма может быть одиночной или множественной.
Причины
Все провоцирующие факторы условно подразделяются на контролируемые и неконтролируемые. Однако, до настоящего времени так и не удалось понять, что именно может привести к возникновению заболевания. Специалисты выделяют несколько возможных причин.
Если в роду были выявлены случаи развития доброкачественных или злокачественных опухолей, то риск формирования фибромы во влагалище значительно увеличивается. Чаще всего это касается самых близких родственников (мама, сестры).
Трудовая деятельность, связанная с вредным производством, также может стать причиной появления опухолевого процесса. Это объясняется тем, что работа с токсическими веществами способна спровоцировать развитие различных заболеваний, в том числе и фиброму.
Загрязнению женского организма способствуют люди, которые курят, предприятия, выбрасывающие вредные вещества в воздух, многочисленное количество автомобилей, загрязняющих окружающую среду выхлопными газами.
Спровоцировать формирование патологии могут также различные заболевания органов половой системы хронического и вирусного характера.
Не менее важную роль играет и принадлежность женщины к той или иной возрастной категории. Чем старше возраст, тем больше риск заболевания влагалища.
Некачественное соблюдение гигиенических процедур может стать провокатором возникновения фиброзного новообразования во влагалище.
Симптомы
Если фиброзное новообразование имеет небольшие размеры, то в большинстве случаев течение болезни проходит без проявления каких-либо признаков. По мере прогрессирования патологический процесс будет сопровождаться болевыми ощущениями ноющего или тянущего характера в области влагалища, болезненностью во время полового акта.

- Женская репродуктивная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Отмечается патологическое изменение тканей фибромы, что часто способствует снижению иммунной системы женского организма. Отмечается воспаление, нагноение или кровоточивость опухоли. Подобные состояния характеризуются проявлением следующей клинической картины:
- болезненность во влагалище, которая усиливается при любом воздействии;
- дискомфортные ощущения во время движения;
- кровотечения во время секса;
- желтые или светлые выделения, имеющие неприятный запах;
- бледность кожных покровов;
- общая слабость и прочие.
При появлении одного или нескольких симптомов необходимо обращаться за консультацией к гинекологу.
Диагностика
Чаще всего диагностировать фиброму влагалища удается в процессе проведения гинекологического осмотра в целях профилактики или при обследовании по другому заболеванию. Только высококвалифицированный специалист способен определить патологический процесс в толще стенок влагалища.
При подозрении на фиброзную опухоль назначается ультразвуковое исследование с внутривлагалищным датчиком. Это необходимо для выявления структуры новообразования.
Для дифференцирования патологии женщине назначают ряд дополнительных диагностических методов:
- анализ кровяной жидкости (общий и биохимический);
- биопсию фрагментов патологической ткани;
- забор крови на ВПЧ.
Только после получения результатов обследования врач выбирает методику проведения терапевтических мероприятий.
Лечение
Терапия фибромы влагалища будет зависеть от размера опухолевого образования и прогрессирования патологии. Если новообразование небольшое, а динамика отсутствует, то рекомендуется выжидательная тактика, при этом пациентка все время находится под наблюдением специалистов.
По решению лечащего врача может быть назначен прием гормональных препаратов, витаминных комплексов или железосодержащих средств.
В том случае, когда опухоль достигает больших размеров, применяется хирургическое вмешательство. Также для удаления фибромы может быть использован жидкий азот или лазерный луч.

- Женская репродуктивная система
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
Такие методы целесообразны на начальных этапах патологического состояния. Особенность их в том, что они отличаются минимальным риском появления негативных последствий.
Выбирая тактику лечения, важно принимать во внимание некоторые факторы:
- возраст больной;
- результаты анализа кровяной жидкости;
- общее состояние пациентки;
- наличие сопутствующих заболеваний;
- интенсивность роста новообразования.
Также нужно учитывать, что есть определенные состояния, при которых операция категорически противопоказана. К ним относят:
- патологии сердца и сосудов;
- диабет на декомпенсированной стадии;
- проблемы со свертываемостью крови;
- почечную недостаточность хронического характера;
- заболевания инфекционной природы происхождения, протекающие в осложненной форме.
При выявлении подобных состояний сначала нужно все силы направить на устранение основной болезни.
Среди основных показаний к проведению оперативного вмешательства выделяют:
- большие размеры образования;
- появление кровотечения;
- распространение опухоли на рядом расположенные органы;
- развитие некроза или появление язв.
Хирургическая процедура основывается на удалении фибромы и ушивании раны. При этом не происходит затрагивания здоровых органов и тканей. При прорастании опухолевого образования в маточное тело, оно, в большинстве случаев, также подлежит иссечению.
Осложнения
Как правило, само фиброзное новообразование не представляет серьезной угрозы для женского организма. Однако, по мере прогрессирования, болезнь может сопровождаться развитием других сопутствующих патологических состояний, которые могут поражать матку, плевру и половые органы. Именно такой процесс и будет более опасным для здоровья.
Среди самых угрожающих осложнений выделяют предрасположенность фибромы к перерождению в злокачественную форму.
Прогноз
При своевременном диагностировании заболевания и правильном лечении исход для пациентки вполне благоприятный. Выживаемость в течение 10 лет при доброкачественном процессе вне зависимости от стадии течения, составляет практически 10 процентов случаев.
Профилактика
У каждой женщины есть возможность самостоятельно влиять на некоторые причины, которые могут спровоцировать развитие патологического процесса. Это позволяет максимально минимизировать риски появления фибромы влагалища.
Важную роль в профилактическом процессе играет соблюдение правильного образа жизни, что подразумевает регулярные занятия спортом, употребление сбалансированной пищи, рациональный режим труда и отдыха.
Но нужно помнить, что наиболее важная роль отводится регулярному профилактическому обследованию у гинеколога, что позволяет своевременно выявить патологический процесс, при его наличии, и назначить адекватное лечение.
Чтобы не допустить серьезных последствий, важно вовремя обнаружить болезнь. Поэтому при появлении первых симптомов важно сразу обратиться к лечащему врачу.
Одно из доброкачественных новообразований женских наружных половых органов – фиброма влагалища. Это редкое заболевание. Опухоль выступает в просвет органа, часто имеет ножку, не озлокачествляется.
Причины и механизм развития

Фиброма состоит преимущественно из соединительной ткани. Также в ее состав могут входить клетки гладкой мускулатуры. Чем больше в образовании плотных фиброзных волокон, тем более твердая опухоль развивается в итоге.
Под действием малоизученных факторов нормальные клетки стенки влагалища, лежащие под его слизистой оболочкой, начинают увеличиваться и делиться. Однако патологическое образование не обладает способностью к инвазивному росту. Оно не проникает в более глубокие слои, не разрушает кровеносные сосуды и не метастазирует. Клетки сохраняют зрелость, то есть дифференцировку. Кроме того, фиброма не приводит к развитию интоксикации, и при малых размерах пациентка ее не замечает.
Среди условий, способствующих образованию фибромы, можно отметить:
- гормональные нарушения, вызванные патологией яичников или эндометрия;
- вирусные инфекции;
- длительно текущий вагинит;
- другие факторы, действующие на клеточном уровне и нарушающие нормальное строение стенок влагалища.
Новообразование обычно возникает у женщин репродуктивного возраста. Оно медленно увеличивается, постепенно сдавливая подлежащую мышечную ткань, либо начинает выступать в просвет влагалища, образуя опухоль на ножке.
Симптомы
При небольшом размере патология не беспокоит пациентку. Постепенно, по мере роста опухоли, появляются тянущие, ноющие боли в области влагалища, неприятные ощущения при половом контакте.
Ткани фибромы патологически изменены, поэтому состояние местного иммунитета в пораженной области ухудшается. Опухоль может легко воспалиться, нагноиться или начать кровоточить. При этом возникают такие симптомы:
- усиливающиеся боли в области влагалища, дискомфорт при ходьбе или в положении сидя;
- болезненность и кровянистые выделения при половом контакте;
- появление выделений с неприятным запахом, светлого или желтого оттенка;
- ухудшение самочувствия;
- при длительно сохраняющейся кровопотере даже незначительного объема могут возникать признаки железодефицитной анемии – бледность, слабость, одышка при нагрузке, ломкость волос и ногтей и другие.
Чтобы избежать осложнений заболевания, фиброму необходимо удалить. Однако при небольшом размере очага, отсутствии его роста, при нежелании женщины оперироваться от вмешательства можно воздержаться и рекомендовать только регулярное посещение гинеколога.
Диагностика
Если фиброма небольшая, то при обычном осмотре в зеркалах увидеть ее получается не всегда. Она может не выступать над поверхностью, слизистая оболочка над ней не меняется.
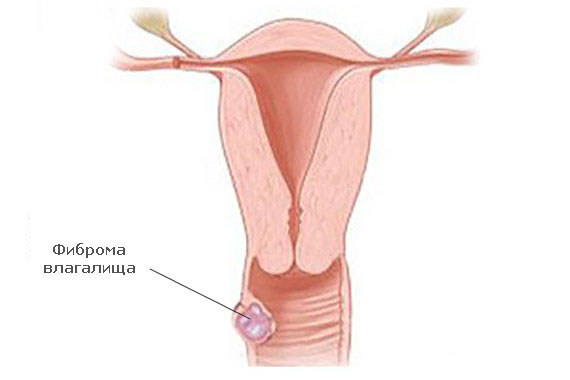
Патологические изменения легко обнаруживаются во время двуручного исследования. В стенке вагины врач определяет более плотное образование с четкими границами. Оно безболезненно при прощупывании, связано со стенкой влагалища, но может немного смещаться в стороны. Чаще диагностируется фиброма передней стенки.
При обнаружении таких признаков пациентку направляют на УЗИ с использованием трансвагинального датчика. Его вводят во влагалище и изучают структуру обнаруженного узла. Фиброма характеризуется четкими границами. Плотное строение дает возможность отличить опухоль от кист влагалища. Вид образования при УЗИ аналогичен узлам миомы матки.
Если фиброма имеет большой размер, сопровождается клиническими проявлениями или приводит к развитию осложнений – ее удаляют.
Особого внимания требуют беременные, у которых обнаружена такая опухоль. В зависимости от ее размера планируют либо естественные роды, либо операцию кесарева сечения. Удаление новообразования во время беременности не проводят.
Подготовка к операции
После принятия решения об операции пациентку направляют на такие исследования:
- анализ крови с определением ее группы, резус-фактора;
- коагулограмма – показатели свертываемости крови;
- биохимический анализ для выявления отклонений в работе внутренних органов;
- анализы на сифилис, на HbSAg (вирус гепатита В), антитела к HCV (вирусу гепатита С), ВИЧ-инфекцию;
- анализ мочи;
- определение степени чистоты влагалища;
- ЭКГ, флюорография;
- консультация терапевта и стоматолога.
Если у пациентки имеется сахарный диабет, может потребоваться консультация эндокринолога и временный перевод с таблетированных сахароснижающих препаратов на инъекции инсулина.
После госпитализации женщину осматривает анестезиолог и определяет вид обезболивания. Пациентка должна принять гигиенический душ, удалить волосы с кожи наружных половых органов. Рекомендуется легкий ужин, иногда требуется очищение кишечника с помощью клизмы или лекарственных препаратов (Фортранс).
Назначаются процедуры, направленные на санацию половых путей, например, ультрафиолетовое облучение.
Женщина подписывает добровольное информированное согласие на вмешательство. Перед этим она может задать любые вопросы, касающиеся операции, лечащему врачу.
Хирургическое удаление
Удаление новообразования производится путем поперечного или продольного разреза стенки вагины. Для обезболивания может применяться эпидуральная анестезия или общий наркоз.

- Пациентка располагается на гинекологическом операционном столе.
- В мочевой пузырь вводится катетер.
- Свод влагалища обнажают с помощью зеркал, его поверхность и шейку обрабатывают антисептическим раствором.
- На каждую сторону опухоли накладываются швы для натяжения тканей образования.
- Задняя губа шейки захватывается пулевыми щипцами и выдвигается вперед, чтобы полностью обнажить очаг поражения.
- Стенка вагины надрезается, края удерживаются предварительно наложенными швами или хирургическими инструментами.
- Опухоль удаляется с помощью скальпеля или изогнутых ножниц.
- Кровоточащие сосуды зажимаются и перевязываются.
- Разрез стенки ушивается узловыми швами.
- Удаленная опухоль отправляется в лабораторию для гистологического исследования.
Рана на слизистой влагалища после удаления фибромы заживает в течение нескольких дней.
Восстановление после операции
Пациентку переводят в послеоперационную палату, где медицинский персонал наблюдает за ее состоянием несколько часов. При нормальных показателях кровообращения, дыхания, восстановлении сознания после общей анестезии мочевой катетер удаляют, пациентку переводят в общую палату.
Рекомендуется как можно раньше восстановить двигательную активность – вставать, ходить, как только позволит состояние. Сидеть разрешается только на 3-5 день, сначала не больше 30 минут.
После операции обычно назначается короткий курс антибиотиков, вначале в инъекциях, затем в форме таблеток. Для обезболивания хорошо использовать ректальные свечи с кетопрофеном. Они снимают боль, воспаление и отек в области послеоперационной раны.
Кровянистые выделения после хирургического удаления фибромы влагалища незначительные или отсутствуют. При появлении свежей крови необходимо обратиться к врачу – это может быть признаком несостоятельности швов.
Осложнения после операции возникают редко. К ним относятся:
- инфицирование раны, ее нагноение;
- кровотечение из оперируемой области;
- тромбоэмболия легочной артерии, если у пациентки есть варикоз или признаки флеботромбоза;
- в тяжелых случаях возможно развитие сепсиса.
При нормальном течении послеоперационного периода кетгутовые швы снимаются на 5-7 день, и пациентка выписывается домой. На больничном листе она будет находиться еще 2-3 недели. В это время нельзя подолгу сидеть, принимать ванну, вести половую жизнь и поднимать тяжести. Рекомендуется следить за стулом и не допускать запоров. По назначению врача выполняются спринцевания с антисептическими растворами.
После полного заживления раны женщина может вести обычную жизнь, беременеть и рожать естественным путем. Менструальный цикл может временно измениться, но обычно быстро восстанавливается. Рецидивы фибромы в области вагины встречаются очень редко.
Читайте также:



