Киста давит на мочеточнике


Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Кисты яичников могут симулировать различные заболевания органов абдоминальной области и малого таза. К ним относятся локальное расширение петли тонкого кишечника с жидким содержимым, аномалии развития матки с накоплением жидкости в рудиментарном роге, гемато- и гидросальпинксы, аневризматическое расширение венозных сосудов таза, расширение маточной трубы при трубной беременности, кистозная лимфангиома забрюшинного пространства (В.Н. Демидов, Б.И. Зыкин, 1990, В.К. Литовка и соавт., 1990, C. Valdes и соавт., 1983, J. White et al., 1978).
Приводим редкое клиническое наблюдение аномалии левого мочеточника, которое при эхографии органов малого таза симулировало "кисту" левого яичника.
Больная 20 лет поступила в клинику МНРЦ с жалобами на нерегулярные менструации в течение последних 2-х лет. При ультразвуковом исследовании органов малого таза получены следующие данные: матка расположена обычно, не увеличена, полость матки не расширена, эндометрий не утолщен, очаговых изменений в матке не выявлено. Правый яичник расположен обычно, не увеличен, без патологических образований. При сканировании в поперечной плоскости латеральнее матки определяется полостное образование округлой формы, диаметром 2,3 см, с тонкими стенками, без перегородок и дополнительных включений (рис. 1).
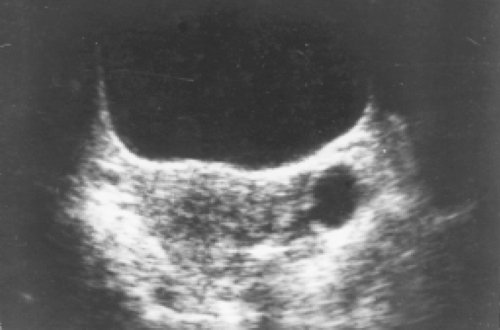
Рис. 1. Эхограмма органов малого таза в поперечной плоскости. Слева от матки определяется "киста" с тонкими стенками.
В косой проекции форма "кисты" изменилась на эллипсовидную, а в продольной она приобрела вид удлиненного жидкостного образования с сужением каудальной части, которая определялась вблизи от стенки мочевого пузыря (рис. 2).
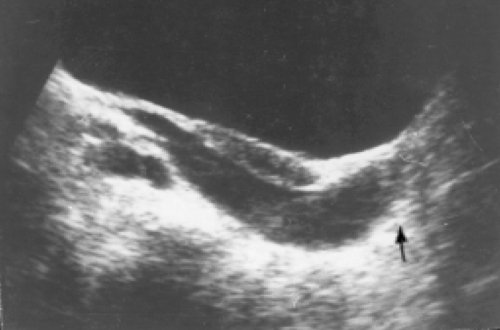
Рис. 2. Эхограмма органов малого таза в продольной проекции. Отчетливо определяется удлиненное полостное образование с сужением дистальной части, расположенной около стенки мочевого пузыря.
Выше него визуализируется левый яичник с наличием единичных фолликулов диаметром 3-4 мм (рис. 3). Цветовая допплерография позволила исключить аномалию венозных подвздошных сосудов. При дальнейшем исследовании в левой почке диагностирована пиелокаликоэктазия и расширение начальных отделов мочеточника. Ультразвуковое заключение: стеноз суправезикальной части левого мочеточника, уретероэктазия, каликопиелоэктазия левой почки.
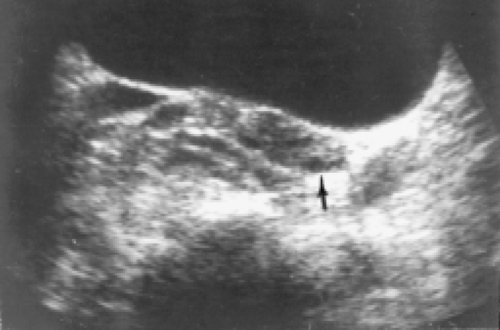
Рис. 3. Левый яичник с наличием мелких фолликулов.
При внутривенной урографии выявлен гидронефроз левой почки и значительное расширение левого мочеточника на всем протяжении (в тазовом отделе до 2,5 см) с выраженным конусообразным сужением около стенки мочевого пузыря (рис. 4а, б).
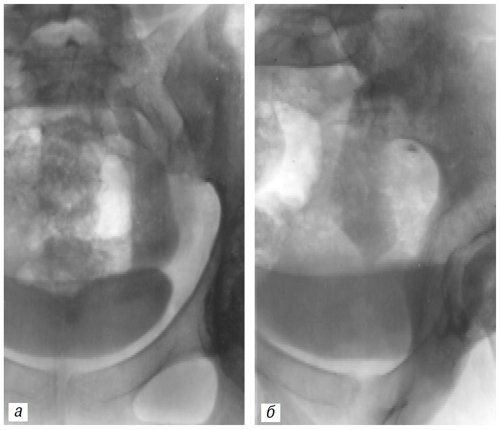
Рис. 4. Рентгенограммы дистальной части левого мочеточника в прямой (а) и косой (б) проекциях. Отчетливо определяется уретероэктазия и стеноз дистальной части.
Кистозные образования яичников могут симулировать различные заболевания и патологические состояния органов абдоминальной области и малого таза, например расширенные петли тонкого кишечника с наличием жидкого содержимого, гемато- и гидросальпинксы, аневризматические расширенные венозные сосуды таза и др. В приведенном нами редком наблюдении "кисту" яичника симулировала аномалия мочеточника - стеноз дистальной части с выраженным расширением престенотического отдела. Проведенное тщательное полипроекционное исследование позволило установить причину образования "кисты", а цветовая допплерография позволила исключить аномалию сосудов таза.
- Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии.- М.: Медицина, 1990.
- Литовка В.К., Журило И.П., Приходченко В.В. Кистозная лимфангиома забрюшинного пространства, симулировавшая опухоль яичника// Клиническая хирургия.- 1990.- N6.- С. 52.
- Valdes C., Malini S., Malinar K. US evaluation of female genital tract anomalies. Fertil Steril.- 1983, 40, 1/2, 283-285.
- White J., Lowson T. Congenital uterine anomaly with renal agenesis JCU.- 1978.- N6, 1.- p. 73-78.

Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
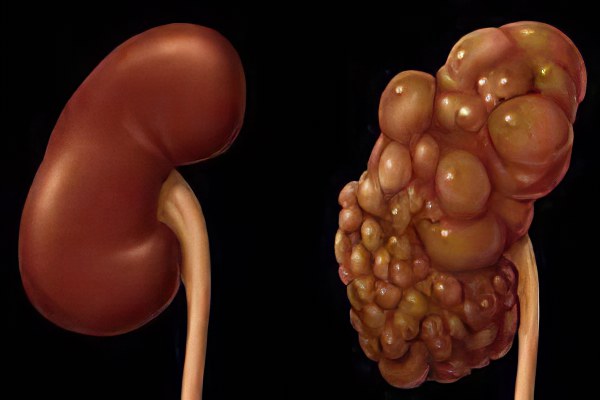
Киста почки – это урологическое заболевание, которое характеризуется формированием полостного образования, окруженного капсулой из соединительной ткани, заполненного жидкостью. Имеет вид круга или овала, образуется чаще с одной стороны, реже – с двух. Данный недуг одинаково часто встречается среди представителей как мужского, так и женского пола, но более характерен для людей старше сорока лет. Это в большинстве своем доброкачественное образование и является самым распространенным видом почечных опухолей (выявлено бывает примерно у 70% пациентов). По мере роста образование может достигать 10 и более сантиметров.
Существует повышенный риск развития кисты почек в случае присутствия следующих факторов:
Старший возраст пациента (преклонный, старческий);
Гипертоническая болезнь, вегетососудистая дистония;
Перенесенные операции на почках или других органах мочевыводящей системы;
Инфекционные заболевания мочеполовой системы.
Если у пациента киста только в левой, или только в правой почке, идёт речь о единичном образовании. Если в одной почке сразу несколько кист, говорят о мультикистозном поражении. В случае же, если образования находятся сразу с обеих сторон, речь идёт о поликистозе.
Симптоматика наличия кистозных образований в почках не четкая. Больной может вовсе не ощущать никакого дискомфорта или специфических признаков. Длительный период болезнь протекает бессимптомно, а саму кисту обнаруживают случайно во время УЗИ.
Человек испытывает те или иные неприятные ощущения только когда киста начинает разрастаться до такой степени, что уже давит на соседние органы и ткани. При этом чаще всего наблюдаются следующие симптомы:
Болезненные ощущения в районе поясницы, которые усиливаются после поднятия тяжестей или при резких телодвижениях;
Наличие крови в моче;
Нарушение кровообращения в пораженной почке;
Нарушенный отток мочи из больной почки;
Тупые боли в районе мочеточника, мочевого пузыря;
Если иммунитет пациента слаб, может присоединиться инфекция и спровоцировать воспалительный процесс. В этом случае пациент будет ощущать все признаки инфекционного поражения почки (пиелонефрита): общая слабость, болезненное и учащенное мочеиспускание, ноющие постоянные опоясывающие боли, повышение температуры тела. К тому же, при исследовании анализов мочи, в ней обнаруживается повышенное количество лейкоцитов, также могут быть выявлены цилиндры и эритроциты.
При отсутствии своевременного адекватного лечения у больного может развиться хроническая почечная недостаточность. Проявляется эта патология полиурией (очень частыми позывами к опорожнению мочевого пузыря), слабостью, жаждой, повышенным артериальным давлением. Если размеры кисты довольно большие, она может сдавливать не только мочеточники и почечные лоханки, но и важные сосуды. Это, в свою очередь, со временем может привести к ишемии и атрофии пораженного органа.
Несмотря на то, что киста правой и левой почки – не такая уж редкость, причины этой патологи до сих пор до конца не выяснены учеными и докторами. Чаще всего – это врожденные образования, но могут они формироваться и после рождения.
Принято считать, что возникают кисты почек из-за наследственных, травматических или инфекционных факторов. А сложность достоверного выявления причин ещё более усугубляется тем, что заболевание, как уже было сказано, протекает без специфических симптомов.
Сам процесс формирования кисты происходит в связи с развитием их из почечных канальцев, которые теряют связь с другими такими же структурами, после наполнения жидкостью и увеличения в размерах до пары миллиметров. Развиваются такие формирования из-за усиленного роста клеток эпителия, который выстилает изнутри почечные канальцы.
Классифицируют кисты почек по разным признакам. Так, по происхождению они бывают:
По характеру поражения органа:
По качеству жидкости внутри образования:
Геморрагические (жидкость с примесью крови);
Гнойные (развиваются в результате присоединения воспаления из-за инфекции).
Также различают простые и сложные кисты. Простая киста почки – это сферическая полость, заполненная прозрачной жидкостью. Такой вид кист встречается чаще всего, и при этом они являются самыми безопасными, так как риск перерождения их в раковое образование крайне низок. Протекает такая патология чаще бессимптомно. Сложные же кисты отличаются от простых тем, что в них присутствует несколько камер, сегментов, а контуры их поверхности неровные. В случае, когда в полости такой кисты есть утолщенные перегородки, возрастает риск её онкогенности. К тому же, в них не редко обнаруживаются кальцинированные отложения. Ещё определенный участок сложной кисты может кровоснабжаться. А так как сосуды обычно оплетают раковые опухоли, это ещё раз говорит о возможном перерождении сложной кисты почки в рак.
К тому же, различают кисты, в зависимости от их строения:
синусные кисты почек;
паренхиматозная киста почки;
солитарная киста почки.
Далее рассмотрим подробнее каждый из этих видов.
Синусные кисты почек , которые также называют парапельвикальными, относятся к простым кистам. Располагаются такие образования у ворот почечного синуса (откуда и её название) или самой почки. Формируется такой патологический пузырь в результате увеличения просветов лимфатических сосудов, которые пересекают почку в месте вблизи лоханки, но не прилегающем к ней. Представляют собой полость, заполненную прозрачной желтоватой жидкостью, в некоторых случаях с примесями крови. Почему формируются синусные кисты – до конца не понятно. Данная патология встречается чаще всего у представительниц женского пола, старше 50 лет.
Синусная киста почек провоцирует болевой симптом у пациента, а также нарушения мочеиспускания, а сама моча может быть красного цвета из-за наличия в ней крови. Пациент часто страдает от повышенного давления.
Паренхиматозная киста почек – это чаще всего врожденная патология, реже - приобретенная. Причем в случае, если человек родился с этим образованием в почке, то оно вполне может самостоятельно исчезнуть, рассосаться. Это формирование, камера которого расположена прямо в паренхиме почки, из-за чего и возникло название этой кисты. Чаще всего внутри камеры находится серозная жидкость, по составу и виду напоминающая плазму крови. Иногда, однако, встречаются паренхиматозные кисты, заполненные геморрагическим содержимым (с примесями крови). Данный вид патологии кисты также может быть единичным, мультикистозным и поликистозным.
Врожденные паренхиматозные кисты чаще всего возникают в связи с теми или иными нарушениями в первом и втором триместре беременности (эмбриогенеза), когда происходит формирование и закладка всех органов, в том числе и почек. К тому же, такие врожденные патологии сопровождаются некоторыми другими заболеваниями мочеполовой системы. Ещё одна причина развития паренхиматозных кист (врожденных) – генетическая, внутриутробная дисплазия паренхимы почек.
Приобретенные паренхиматозные кисты встречаются чаще у мужчин старше 50 лет. Развиваться могут в связи с обструкцией (засорением) канальцев нефронов микрополипами, солями мочевины или соединительной тканью. В 2/3 случаев паренхиматозная киста никакими симптомами себя не проявляет.
Солитарная киста почки – это один из вариантов простой кисты, имеющий округлую форму. Данное образование не связано с коллекторной (выводящей) системой органа, не имеет включений, перегородок. Располагается такая киста в паренхиме (кортикальном слое) почки, чаще в одной почке. Но встречаются и солитарные кисты, расположенные в медуллярном слое органа, которые могут иметь геморрагическое или гнойное содержимое в середине (в случае получения травмы почек).
Перед назначением того или иного вида лечения, врач, при подозрении на кисту почки направляет пациента на прохождение комплексного обследования. Диагноз устанавливается с учетом жалоб больного. Поликистоз определяется при пальпации, так как в этом случае увеличиваются размеры почек, и они имеют бугристую структуру. При проведении лабораторных исследований, в крови выявляется анемия и уменьшение функциональных белков, повышается креатинин и мочевина. В моче обнаруживаются, как было сказано, лейкоциты, эритроциты, снижается удельный вес урины, как следствие почечной недостаточности.
Основным и незаменимым способом определения кист в почках на сегодняшний день является УЗИ. Именно этот метод делает возможным выявление локализации образований, их размеры, количество и связь с прилегающими органами. При необходимости проведения дифференциальной диагностики с почечными опухолями, может быть также предложен метод контрастной рентгенографии (ангиография, экскреторная урография). Киста в этом случае проявляет себя, как образование, не содержащее сосудов. Одним из современных методов, которые могут дополнительно применяться является компьютерная томография (КТ).
Только специалист-уролог с полным знанием дела сможет подробно объяснить больному, в чем опасность кистозных образований в почках. Но, в общем, главным риском, который таит в себе эта патология, является возможность возникновения других заболеваний.
Консервативное медикаментозное лечение кисты почки довольно ограничено в своих возможностях, но таким образом можно откорректировать общее состояние больного, не удаляя саму кисту. Чаще всего проводится симптоматическое лечение, которое заключается в приеме препаратов, снижающих артериальное давление, купирующих болезненные ощущения в области поясницы, снимающих воспаление и нормализирующих нормальный отток урины. В случае присоединения бактериальной инфекции пациенту назначают антибиотики.
При отсутствии необходимого лечения, киста почки может спровоцировать достаточно серьезные осложнения – нагноение, разрыв капсулы, кровоизлияние. В этом случае необходимо проведение неотложной операции. В случае, если диаметр образования не более 5 см и оно не вызывает нарушения оттока мочи и кровообращения, такую кисту просто наблюдают. Плановое хирургическое вмешательство же предлагают в таких случаях:
Возраст пациента молодой или средний;
Киста провоцирует сильные боли;
Размеры кисты большие, она сдавливает соседние органы;
У пациента наблюдается артериальная гипертензия;
Киста урахуса — врожденная патология, развивающаяся в органе под названием урахус (мочевой проток). Заболевание поражает оба пола, но чаще диагностируется у мужчин среднего возраста. Новообразование отличается малыми размерами, однако начинает резко расти при попадании патогенной среды. Самостоятельное лечение невозможно, поскольку патология бессимптомна до развития воспалительного процесса.

Опухоль, развивающаяся в мочевом протоке.
Киста урахуса — что это такое?
Опухоль иначе называется киста мочеточника. Образовывается в протоке мочевого пузыря, внешне выглядит как нарост с плотной полой капсулой. Название дано согласно трубчатому органу, образующемуся в период развития эмбриона. Фактически дополнительный нарост является не сформировавшимся до конца мочеточником.

Образовывается в протоке мочевого пузыря, внешне выглядит как нарост с плотной полой капсулой
Киста урахуса у детей диагностируется в младенчестве. Взрослые люди проживают всю жизнь с врожденной аномалией. Но, если развивается воспаление органов мочеполовой системы, то есть риск активизации патологии.
Изначальные размеры всего 10-20 мм. Рост относительно медленный, никакого дискомфорта не доставляет. Резко разрастается до 15 см при попадании инфекционных агентов. Приобретает злокачественный характер без оказания своевременной терапии.
Причины патологии
Подлинная причина развития врожденной аномалии на сегодняшний день неизвестна. Существует теория, связанная с нарушенным внутриутробным развитием. Однако научно она не была доказана. Известно лишь то, что полость появляется во время роста эмбриона.

Камни в почках, либо мочевом органе.
Резкий прогресс кисты вызывается несколькими факторами:
- использование катетера после перенесенной операции;
- инфекции в мочеполовой системе;
- камни в почках, либо мочевом пузыре;
- постоянный рецидив инфекционных болезней.
Спровоцировать рост опухоли способно редкое состояние — кистозный цистит. Постоянное воспаление мочевого пузыря приводит к образованию множества полостей. Опухоль урахуса включена в их число, если изначально присутствовала в организме.
Осложнения
Прочие новообразования в мочеполовой системе проходят без серьёзных последствий при надлежащем лечении. Но наблюдаются некоторые последствия, присущие также опухоли урахуса:
-
Полная блокировка — образование разрастается до такой степени, что перекрывает мочеточник.

Большое образование перекрывает мочеточник.
Фактически внутри развивается абсцесс, либо перитонит, что требует хирургического лечения, как при многих других кистозных заболеваниях.
Симптомы кисты урахуса
Новообразования мочевого пузыря и соответствующих органов протекают бессимптомно в большинстве случаев. Клинические признаки появляются, когда полость разрастается и нарушает нормальное функционирование. Либо происходит разрыв, растекание жидкости в прилагающие полости и инфицирование мочевого пузыря.
Сопутствующие патологии симптомы:

Моча с кровью.
- тянущая боль в органах малого таза (частый признак кисты урахуса у женщин);
- боль при позывах к мочеиспусканию (чаще появляется как признак кисты урахуса у мужчин);
- кровяные сгустки в урине;
- частые позывы;
- недержание;
- большой объем мочи за один раз;
- острая боль в области поясницы;
- мутный цвет урины;
- резкий кислый запах;
- отечность в области пупка;
- повышенная температура — при развитии осложнений.
Патология характеризуется частым мочеиспусканием и опорожнением женщины, что обусловлено анатомической особенностью — короткой уретрой. Болезненные ощущения и чувство наполненности чаще диагностируются у мужчин. Выделение гнойного экссудата показывает риск развития осложнений. Данные симптомы также указывают на цистит в любой форме.

Частые позывы к мочеиспусканию и опорожнению у женщин.
Наличие воспалительного процесса провоцирует резкие темпы роста кисты с сопутствующими признаками:
- Опухоль ощущается при пальпации живота. Образование плотное на ощупь, надавливание причиняет боль.
- Сдавливаются органы брюшной полости (мочеточников, мочевого пузыря, желудка, кишечника).
- Развиваются проблемы с ЖКТ.
Как ещё одно осложнение заболевания может развиваться гастроэзофагеальный рефлюкс. Пища и соляная кислота из желудка перебрасываются обратно в пищевод. Происходит это при сдавливании стенок желудка, как следствие уменьшаются его размеры. Пищевод воспаляется, появляется постоянное чувство тошноты и изжога.
Тщательная диагностика необходима, поскольку опухоль урахуса может быть не установленной до острого проявления. Соответственно, подозрения будут направлены на другие инфекционные заболевания мочеполовой системы.
Диагностика кисты урахуса
Заболевание не проявляется до поражения инфекционным агентом. Опасное состояние развивается, когда киста давит на мочевой пузырь. Симптомы становятся ярче, нарушается работа окружающих органов. Диагностика проводится при помощи полноценного обследования.
Сначала происходит сбор анамнеза. Назначаются лабораторные исследования:
- Анализы крови, посев мочи.
- УЗИ.

УЗИ мочеполовой системы.

Опухоль на УЗИ.
Определяется киста урахуса на узи по перекрытию мочеточника. Исследуется размер органов мочеполовой систем и почек, определяется наличие воспаления и камней.
Лечение
Своевременно диагностированная патология позволяет быстро начать лечение. Чаще всего опухоль подает признаки жизни только при развитии воспаления. Врожденная патология не всегда устанавливается в детском возрасте из-за малых размеров. Дискомфорт проявляется после инфицирования тканей полости.
Применяется две методики — медикаментозное и хирургическое вмешательство. Консервативное лечение именно опухоли урахуса отсутствует. Терапия проводится для купирования основных симптомов. Избавиться от новообразования можно только его полным иссечением.
Проводится антибактериальное и физиотерапевтическое лечение при помощи лекарственных препаратов. Основная терапия направлена на снятие воспаления. Назначаются антибиотики общего действия, спазмолитики и обезболивающие для снятия болевых ощущений. Кроме того, рекомендуется обильное питье, чтобы обеспечить постоянное промывание мочевого пузыря. За счет частого мочеиспускания бактерии не успевают пристать к стенкам.
Операция разрешается только после ликвидации воспаления. Чаще применяется лапароскопическое удаление кисты, оно позволяет быстро и безболезненно удалить новообразование.

Лапароскопическое удаление позволяет быстро и безболезненно удалить новообразование.
Брюшная полость вскрывается при диагностировании абсцесса:
- Очаг вскрывают, проводят дренаж.
- Промывают брюшную полость при прорыве опухоли.
- Удаляется киста — иссекаются ткани, место сшивается.
Назначаются препараты, позволяющие ускорить заживление, и укрепить иммунитет.
Радикальная процедура — цистэктомия, проводится при злокачественном характере кисты. Рак чаще развивается, если есть незамеченная киста в мочевом пузыре у мужчин. Пораженный орган и ткани полностью удаляются.
Вылечить кисту, тем более врожденную, невозможно при помощи лишь народных методов. Рецепты помогут для снятия воспаления и других симптомов. Удалить опухоль можно только хирургическим путем.
Применяются такие рецепты, как:
-
Травяной сбор: аптечная ромашка, аир, пион, крапива, календула, укроп. Берется по 1 ст. ложке сухого сбора, заливается кипятком и нагревается на медленном огне в течение 15 минут. После отвар следует процедить, оставить на 8 часов в прохладном месте. Пить по половине стакана перед едой трижды в день.

Отвар пить по половине стакана перед едой трижды в день.
Другой сбор из ромашки, зверобоя и мяты. Взять по 1 ст. ложке первых компонентов и 1 чайную мяты (либо 2-3 листика). Вскипятить воду, забросить сухой сбор туда. Дать настояться на медленном огне 20 минут, после переставить на водяную баню на 10 минут. Дать остыть, процедить перед употреблением и принимать 5 раз в сутки по 100 мл (примерно 1 стопка).

Сбор из ромашки, зверобоя и мяты.
Сок из свежих ягод — калины, брусники. Выдавить сок, смешать его с натуральным медом. Принимать по 1 чайной ложке трижды в сутки до еды. Эффективно для снятия воспаления.

Выдавить сок, смешать его с натуральным медом.
Важно понимать, что народное лечение лишь дополняет медикаментозное, но не способно вылечить кисту. Новообразование не прекратит расти и сдавливать стенки окружающих органов только от лекарственных отваров. Консультация с врачом обязательна для назначения полноценного лечения.
Профилактика
Важно соблюдать профилактику вне зависимости от того, появилась ли киста на мочевом пузыре у женщины или мужчины. Важно регулярно проходить медицинские осмотры. Кроме того, требуется соблюдение мер:
- Не переохлаждать тело, в особенности нижнюю часть.
- Следить за личной гигиеной: регулярно подмываться, менять нижнее белье.
- Сбалансировано питаться.
Кисты мочевого пузыря, в том числе урахуса, зачастую являются доброкачественными и не причиняют дискомфорта. Однако не пролеченная вовремя инфекция может привести к перерождению новообразования в злокачественное, и развитию рака. Важно своевременно обращаться за медицинской помощью и соблюдать профилактику.
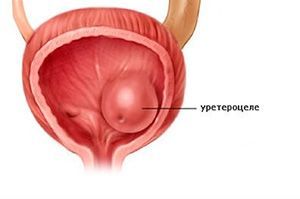
Уретероцеле — это специфическое заболевание мочевыводящих путей, которое проявляется в патологическом расширении дистального (внутрипузырного) отдела мочеточника. В пораженной области формируется киста, которая выдается в мочевой пузырь. Со временем развиваются и начинают усиливаться неприятные симптомы: расстройства мочеиспускания, боли в спине.
Особенность заболевания: киста деформирует мочевой пузырь и со временем может увеличиваться. Болезнь чаще поражает женщин, чем мужчин.
Для диагностики следует обратиться к урологу, потребуется пройти ряд инструментальных обследований. Лечение преимущественно хирургическое. Существует несколько современных и безопасных способов избавления от уретероцеле. Во время операции не только удаляют патологический участок, но и восстанавливают нормальную структуру мочеточника.
- Первичная консультация - 2 700
- Повторная консультация - 1 800
Классификация
Киста дистального отдела мочеточника может быть одна. А иногда наблюдается двусторонняя патология, когда новообразования присутствуют сразу в обоих мочеточниках.
Выделяют три формы заболевания:
- Простая. Киста располагается в одном мочеточнике, других патологий мочевыводящих путей не наблюдается.
- Пролабирующая. Встречается только у женщин. Это выпадающая киста, проходящая через уретру и визуально заметная снаружи. В таком случае патологию можно обнаружить визуально как багровую слизистую.
- Эктопическая. Расположена в патологическом мочеточнике, который открывается не в мочевой пузырь, а в другие органы или заканчивается слепо.
Кроме того, различают первичное заболевание (врожденное), а также вторичное (его еще называют приобретенным).
Причины
Врожденная форма заболевания чаще всего развивается у женщин. Причиной становится сужение устья мочеточника.
Причины приобретенного заболевания более разнообразны:
- образование конкремента (мочевого камня) и его ущемление
- нарушение роста тканей стенок мочевого пузыря
- нарушение оттока жидкости из выделительной системы
- застой жидкости в почечной лоханке
Врожденная и приобретенная формы всегда сопровождаются нарушенным оттоком жидкости, повышенным давлением в мочеточнике. Это проводит к еще большему растяжению его стенок, что способствует выпадению кисты в мочевой пузырь. Как правило, внутри самой кисты находится жидкость, иногда - гнойное содержимое. Реже встречаются конкременты или кровь.
Несмотря на то, что первые симптомы кажутся безобидными, уретероцеле может привести к развитию опасных осложнений. Нарушенный отток мочи из почек повышает риск инфицирования. Изменение давления жидкости приводит к попаданию инфицированной мочи в почки. Возможно развитие хронических инфекций, пиелонефрита. При отсутствии своевременного лечения инфекционные и воспалительные осложнения могут привести к потере почки.
Симптомы
Основные характерные симптомы включают в себя болезненность в поясничном отделе, а также нарушение мочеиспускания и изменение цвета мочи. Если развивается большая киста, то пациент страдает от учащенных позывов к мочеиспусканию. При этом жидкость выделяется небольшими порциями. Так происходит из-за того, что вдающаяся в мочевой пузырь киста, занимает много места, а также может давить на стенки. Если уретероцеле перекрывает устье второго мочеточника, то симптомы гораздо более явные: полностью нарушается отток жидкости из почек, развивается состояние, которое называется гидронефроз. Возникают боли, похожие на почечные колики – они приступообразные, острые и сильные.
Обычно на самых первых этапах заболевание практически никак себя не проявляет. Симптомы появляются не сразу, и их интенсивность нарастает постепенно. В этом состоит коварство заболевания, которое прогрессирует при отсутствии четкой клинической картины.
Типичные симптомы уретероцеле:
- боли в области поясницы
- болезненность в области мочевого пузыря
- при закупорке мочевыводящих путей боль резкая, приступообразная
- наблюдаются нарушения мочеиспускания: позывы в туалет учащаются, но жидкости выделяется мало
- при хроническом течении (часто встречается при врожденном уретероцеле) пациенты страдают от частых инфекционных заболеваний: циститов, пиелонефритов
- изменяются цвет и запах мочи, в ней могут быть заметны кровь и гной
У женщин среди симптомов выделяют выпадение кисты. Выпадающая киста требует своевременного лечения. Если отложить операцию надолго, то уретероцеле может ущемиться, начнется некротизация тканей.
Чаще всего заболевание проявляется неспецифическим симптомами, не позволяющими сразу поставить диагноз: ноющие боли в спине и нарушение мочеиспускания характерны для разных заболеваний выделительной и половой систем. При симптомах уретероцеле следует незамедлительно обратиться к урологу.
Читайте также:

