Кишечные палочки раковые клетки

ТАСС, 28 февраля. Биологи доказали, что недавно открытые штаммы кишечной палочки, которые вырабатывают токсин колибактин, действительно способствуют развитию рака прямой и толстой кишки. Статью с описанием исследования опубликовал научный журнал Nature.
"Многие факторы риска, такие как табак или ультрафиолет, вызывают характерные повреждения в ДНК. Их легко распознать, по ним можно легко понять, какую роль они сыграли в появлении рака. Мы открыли очень четкие следы аналогичных повреждений, которые возникают в раковых клетках кишечника под действием токсинов бактерий", – рассказал о работе один из ее авторов, профессор Института Хюбрехта (Нидерланды) Ганс Клеверс.
За последние два десятилетия молекулярные биологи и медики открыли сразу несколько видов микробов, которые напрямую участвуют в развитии рака в органах и тканях тела человека, других животных или в тканях растений, либо статистически связаны с ним.
В частности, рак желудка чаще всего возникает из-за двух видов бактерий – Heliobacter pylori и Streptococcus gallolyticus. Микробы Bacteroides fragilis способствуют появлению опухолей в прямой кишке, а бактерии Herbaspirillum и Sphingomonadaceae помогают расти раковым клеткам легких.
Изучая то, как некоторые опасные разновидности обычной кишечной палочки (Escherichia coli), которые могут производить токсины, влияли на жизнедеятельность клеток прямой кишки и других отделов пищеварительной системы, Клеверс и его коллеги открыли еще один пример подобной связи между микрофлорой человека и вероятностью заполучить рак.
Невидимые пособники рака
Несколько лет назад биологи заметили, что у людей, в микрофлоре которых есть определенные штаммы Escherichia coli, производящие токсичное вещество колибактин, вероятность появления рака прямой кишки оказалась значительно выше. Похожее на него соединение выделяет и Bacteroides fragilis. Это заставило многих ученых подозревать, что похожим образом в развитии рака замешана и кишечная палочка.
Биологи во главе с Гансом Клеверсом доказали, что это на самом деле так. В ходе своего последнего исследования они наблюдали за тем, как выделения подобных подвидов Escherichia coli влияли на рост культур стволовых клеток, извлеченных из кишечника здорового человека. Ученые превратили эти клетки в некий аналог стенок прямой кишки, после чего на протяжении полугода наблюдали за тем, как бактерии, которые выделяли колибактин, влияли на их жизнедеятельность и структуру ДНК.
Эти опыты показали, что подобные штаммы кишечной палочки действительно способствовали формированию раковых опухолей, вызывая набор очень специфических повреждений в геноме стволовых клеток кишки. Их можно было легко отличить от других видов мутаций.
В частности, в их ДНК чаще возникали одиночные "опечатки", в результате которых тимидин, одна из составляющих ДНК, заменялся на другое азотистое основание. При этом подобные мутации обычно возникали в тех случаях, когда тимидин соседствовал с двумя аналогичными молекулами или аденозином, еще одним типом азотистых оснований. Помимо этого, ученые нашли несколько других характерных мутаций, которые приводят к удалению значительных сегментов генома или другим опасным изменениям в его структуре.
Следы подобных изменений в структуре генома, по их словам, встречались в ДНК раковых клеток у примерно 5% больных, чьи опухоли впоследствии изучили исследователи. Все это, как считают Клеверс и его коллеги, однозначно свидетельствует о том, что кишечная палочка, которая производит колибактин, напрямую способствует развитию рака прямой и толстой кишки и является серьезной угрозой для здоровья человека.

Ученые заставили кишечную палочку производить вещество, которое связывается только с опухолевыми клетками и должно уничтожать их. Это исследование начал финансировать Международный научно-технический центр (МНТЦ).
Может ли иммунитет победить рак? Может, если ему помочь, – так считает большинство ученых, занимающихся этой проблемой. Ученые-иммунологи, микробиологи и генные инженеры под руководством доктора медицинских наук В.А.Кмелева (Госу дарственный научный центр прикладной микробиологии в Оболенске) вот уже несколько лет пытаются создать противораковые вакцины для различных видов злокачественных опухолей.
Это работа кропотливая и весьма дорогая, поскольку требует не только участия высококлассных специалистов, но и недешевых реактивов и оборудования, специально выведенных лабораторных животных (так называемых бестимусных мышей, у которых практически нет иммунитета, потому что отсутствует тимус – важнейший орган иммунной системы) и искусственно культивируемых линий клеток.
Сначала иммунологи и биохимики установили, какие вещества в организме млекопитающих управляют различными видами иммунного ответа. Среди них оказались так называемые цитокины – специальные белки, в том числе широко известный интерферон, которые подают сигналы клеткам иммунной системы, чтобы она начала действовать. В отличие от альфа-интерферона, который обладает противовирусным действием (именно он помогает от гриппа, герпеса и гепатита), гамма-интерферон стимулирует иммунитет клеточного типа – защищает организм от чужих и собственных переродившихся клеток. Поэтому в первую очередь попытались избавляться от опухолей с помощью гамма-интерферона. Он действительно приносил некоторое облегчение, но вызывал серьезные побочные эффекты, как, впрочем, и все другие цитокины, которые вводят через слизистые оболочки или в кровь.
Однако ученые выяснили, что если вводить интерферон непосредственно в опухоль, то он действует лучше, а побочные эффекты снижаются. Но как заставить его удерживаться вблизи опухолевых клеток, ведь эти коварные клетки могут отрываться от места возникновения и переноситься с кровью и лимфой в другие ткани и органы, образуя метастазы? Можно, если дополнить молекулу гамма-интерферона такими фрагментами, благодаря которым она намертво садилась бы на раковую клетку и только на нее, связываясь с ее особыми молекулами на поверхности.
Выход нашли с помощью генной инженерии. В результате тончайших генетических манипуляций, связанных с пересадкой генов, удалось создать такую генетическую конструкцию, которая содержала программу производства лекарственного вещества – своего рода модифицированного гамма-интерферона. Это вещество обладало свойствами гамма-интерферона, но его молекулы легко и надежно привязывались к поверхности раковых клеток. Затем эту конструкцию внедрили в кишечную палочку, универсальный генный инкубатор, и она начала производить молекулы потенциального лекарства. Теперь осталось проверить его на животных, а потом, если получится, можно испытывать в клинике.
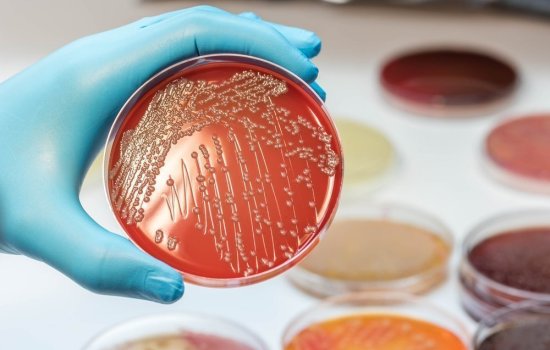
Колибактин – токсин, вырабатываемый кишечной палочкой, который может вызывать рак толстой кишки. Результаты, описанные в журнале Science,приведут к разработке теста, который эффективно оценит риск развития рака толстой кишки.
Как кишечная палочка влияет на риск рака?
Большинство видов кишечной палочки, которые населяют кишечник человека, безвредны. Некоторые штаммы даже полезны, поскольку производят витамин К. Другие, однако, могут вызвать смертельные инфекции.
В 2006 году было обнаружено, что некоторые кишечные палочки способствуют развитию рака толстой кишки за счет высвобождения токсинов – колибактинов.
Кишечная палочка с геном колибактина была обнаружена у пациентов с раком толстой кишки. Она также может быть причиной того, что у людей с язвенным колитом чаще развивается рак толстой кишки.
Анализ, который обнаруживает колибактин в образцах стула, может представлять интерес для оценки риска рака толстой кишки. Однако токсин производится только в небольших количествах. Молекула также нестабильна, поэтому шансы на прямое обнаружение рака невелики.
Новый тест поможет быстро выявлять рак толстой кишки
Команда, возглавляемая учеными из Гарвардского университета, сейчас разработала косвенный тест. Он обнаруживает различные последствия действия колибактина.
Токсин, вероятно, не является единственным канцерогенным веществом, продуцируемым кишечными бактериями. Однако может потенциально использоваться для общей оценки риска.
Исследователи еще не так далеко продвинулись в понимании вреда бактерий. Тем не менее они смогли точно определить, как колибактин связывается с ДНК. Изменения в геноме специалисты хотят использовать для оценки риска рака.
Воспаление также вызывает рак толстой кишки
Язвенный колит, и, возможно, болезнь Крона, связаны с увеличением частоты рака, ограниченного толстой кишкой. Эксперименты на животных в настоящее время предполагают, что кишечные бактерии участвуют в развитии опухолей.
Американские ученые экспериментируют с мышами, у которых развивается воспаление кишечника из-за генной мутации. Пока животные не содержат микробов, они остаются здоровыми.
Согласно исследованиям, подопытные мыши с неповрежденной флорой имеют тяжелое воспаление кишечника, если к ним подселяют больных сородичей. Также у большинства развивается рак толстой кишки.
Тот факт, что бактерии в принципе могут способствовать развитию рака, известен. Наиболее ярким примером является Helicobacterpylori, который сегодня считается основной причиной рака желудка. Но почему у здоровых мышей и людей рак кишечника редко развивается, а риск язвенного колита значительно повышается? Обследование кишечной флоры больных животных может дать объяснение этому.
Как предотвратить рак толстой кишки?
Профилактические меры против колоректального рака могут иметь место на разных уровнях. Определение возможных факторов риска и регулярное проведение рекомендуемых проверок – наиболее важные шаги в профилактике. Образ жизни может внести важный вклад в профилактику рака толстой кишки.
Неправильный образ жизни часто делает людей больными. Слишком мало упражнений, лишний вес, много жирной пищи, отсутствие фруктов и овощей, а также алкоголь – факторы риска.
По оценкам экспертов, уровень заболеваемости раком толстой кишки может быть уменьшен вдвое, если люди будут жить более здоровой жизнью
Первичная профилактика означает принятие мер против рака до того, как он начнется. Необходимо начать не только отказаться от вредных привычек, но и правильно питаться. Рекомендации просты в исполнении, экономически эффективны и осуществимы повсеместно.
Рекомендуется заниматься физической активностью 3 раза в неделю. Сбалансированная диета с большим количеством овощей, фруктов и клетчатки на 56% предотвращает раковые заболевания. Отказ от алкоголя, сигарет и нормализация веса помогают снизить риск развития воспаления кишечника.

Многие дети не любят есть творог в чистом виде, но творожная масса меняет ситуацию — она более вкусная, особенно если с добавками. Но врачи предупреждают — это очень калорийный продукт, в составе которого есть сливочное масло и сахар. В день можно съедать не более 100 грамм.
В исследовании приняли участие образцы следующих торговых марок: "Останкинская", "Светлогорье", "От фермера", "Б.Ю. Александров" и "Росагроэкспорт". Продукцию проверили по следующим показателям: безопасность, органолептика, дрожжи и плесень, растительные жиры, маркировка.
При покупке массы отдавайте предпочтение герметичной упаковке. Если заметили малейшее повреждение, деформацию, то откажитесь от такого продукта.
Как должен выглядеть идеальный продукт? Он должен сохранять свою форму. Кроме того, следует обратить внимание на влажность — чем ее больше, тем быстрее масса испортится.
Качество продукта также можно определить по изюму в массе. Если вокруг него нет разводов, значит творожная масса свежая.
В магазине в первую очередь обращайте внимание на условия хранения продукции. Она должна лежать в холодильнике при температуре от 2 до 6 градусов. Нарушение норм приводит к активному росту опасных бактерий — дрожжей и плесени. Берите пачку, которая лежит ближе к стенке — там температура ниже, чем на краю полки.
Если хотите натуральный продукт, покупайте творожную массу с минимальным сроком хранения. Если видите аббревиатуру БЗМЖ, то это означает "без заменителя молочного жира". СЗМЖ, соответственно, с заменителем. Эти продукты должны лежать на разных полках.
В продукции могут содержаться дрожжи и плесень. Они приводят к метеоризму, дисбактериозу, интоксикации и ослаблению иммунитета.
Грибы плесени вырабатывают в продуктах афлатоксины — это самые сильные канцерогены из всех биологических ядов. При попадании в организм человека они могут вызвать необратимое поражение печени, превращая здоровые клетки в раковые.
Коварство плесени и дрожжей в том, что их не видно невооруженным глазом. Налет появляется только минимум через неделю с момента порчи продукта. Если вы почувствовали, что продукт горчит или слишком кислый, от него исходит затхлый запах, то ни в коем случае не ешьте такую массу.
Еще в составе продукта может быть диоксид серы — сильнейший аллерген. Он может попасть в массу вместе с сухофруктами. Диоксид серы используется как фиксатор окраски и как консервант.
"Останкинская": содержание дрожжей и плесени превышает допустимые нормы, что может быть опасно для здоровья. Также содержание жира и сахарозы не соответствует информации, заявленной на маркировке.
"Светлогорье": обнаружено превышение по содержанию дрожжей и плесени. Количество жиров ниже указанного на маркировке — экономят.
"От фермера": обнаружены бактерии группы кишечной палочки. На маркировке заявлено название продукции "От фермера", при этом производителем указан не фермер, а юридическое лицо, которое априори не может иметь статус крестьянско-фермерского хозяйства — то есть введение потребителя в заблуждение. На сегодня такой маркетинговый ход не является нарушением законодательства.
"Б.Ю. Александров": содержание жира выше заявленного, есть легкая мучнистость во вкусе.
"Росагроэкспорт": содержание жира ниже заявленного в маркировке, также отмечается мучнистость во вкусе.
Таким образом, Российский знак качества не получила ни одна торговая марка. Более того, творожная масса "От фермера", в которой обнаружена кишечная палочка, признана товаром-нарушителем.
Таковы результаты исследований очередного выпуска программы "Тест" на телеканале "Россия 1". В предыдущих выпусках эксперты Роскачества помогли выбрать качественный шашлык, куриную грудку, а также рассказали, как приготовить полезную окрошку.

Кишечная палочка (Escherichia coli, E. coli) является палочковидной бактерией, принадлежащей к группе факультативных анаэробов (живет и размножается только в условиях отсутствия прямого кислорода).
Она имеет множество штаммов, большинство из которых принадлежит к естественной микрофлоре кишечника людей и помогает предотвращать развитие вредоносных микроорганизмов и синтезировать витамин К. Однако некоторые её разновидности (например, серотип О157:Н7) способны вызвать серьезные отравления, кишечный дисбактериоз и колибактериоз.
Нормальная микрофлора кишечника включает в себя множество микроорганизмов, среди которых – лактобактерии, энтерококки, стрептококки и проч. Штаммы этих бактерий находятся в равновесии, но если последнее каким-либо образом нарушится, патогенные микроорганизмы начнут усиленно размножаться. При этом активизируются процессы брожения и гниения, вызывая развитие серьезных заболеваний.
Некоторые штаммы кишечной палочки вызывают не только заболевания желудочно-кишечного тракта, но поражают также мочеполовую систему, провоцируют кольпит, цистит, простатит, менингит у младенцев, иногда становятся причиной развития гемолитически-уремического синдрома, перитонита, мастита, пневмонии и сепсиса.
Функции кишечной палочки в организме человека
Бактерии группы кишечной палочки необходимы для жизнедеятельности человека. В этой группе присутствуют различные микроорганизмы, которые называются колиформными бактериями.
Они составляют всего один процент от микрофлоры кишечника и решают ряд важных задач:
- выполняют защитную функцию, препятствуя развитию болезней;
- своим присутствием способствуют размножению бифидо- и лактобактерий;
- участвуют в обмене жиров и холестерина;
- участвуют в выработке витаминов В (всей группы) и K;
- улучшают всасывание соединений с железом и кальцием;
- укрепляют именную систему детей (до 7 лет).
Воздействие полезной кишечной палочки неоценимо в течение всей жизни, но патогенные штаммы этих бактерий провоцируют болезни, вызывают отравления, уничтожают полезную среду кишечника, деструктивно влияют на иммунитет взрослых и детей. В последнем случае это опасно вдвойне, поскольку неокрепший детский организм становится беззащитным к агрессивной внешней среде.
Внимание! Очень опасна кишечная палочка при беременности: инфекция способна проникнуть в плод, развить патологии и привести к выкидышу.
Кишечные палочки достаточно устойчивы, они способны выживать некоторое время, даже если покинут организм человека. Это помогает в медицинских исследованиях и лечении, сборе информации при помощи анализа кала, мочи и т.д.
Кишечная палочка в норме
В нормальных условиях кишечная палочка заселяет кишечник человека (безопасные ее штаммы), среднее количество варьирует от 106 до 108 КОЕ/г содержимого дистального отдела кишечника (КОЕ – колониеобразующая единица). Содержание E.coli в составе другой микрофлоры кишечника не более 1%. В обычных условиях кишечная палочка принимают участие в нормальном функционировании кишечника, синтезирует витамины К, В1, В2, В3, В5, В6, В9, B12. Очень важная функция – конкурентное взаимодействие с условно-патогенной флорой кишечника (ограничение размножения условно-патогенных микроорганизмов).
Непатогенный штамм Nissle 1917 (Mutaflor) применяется с лечебной целью у детей в качестве пробиотика при дисбактериозе кишечника. В кишечнике более полезны так называемые лактозопозитивные кишечные палочки, содержание лактозонегативных не должно превышать 105 КОЕ/г, а гемолитические E. coli и вовсе должны отсутствовать.
Качественный и количественный состав E.coli толстого кишечника у здоровых людей разных возрастов, как у детей до года, так и старше 60 лет, не имеет различий. Для типичных E.coli это 107-108 КОЕ/г фекалий, E.coli лактозонегативные
Болею циститом 25 лет.В августе 2016 было резкое обострение с температурой 39 в течение 3 дней.Делали посев нашли кишеную палочку.Лечили гентамицином,нолицином,таваником,канефроном,фитолизином и закончила 2 месяца Уро=Ваксоном.Все это сопровождалось отваром урологический сбор.Сейчас сказали что вылечить невозможно.Неужели нет врачей и средств,которые могут вылечить?
Модифицированные бактерии-пробиотики помогают обнаружить раковые метастазы в печени.
Многие виды рака, включая рак поджелудочной железы и некоторые кишечные опухоли, при метастазировании особенно любят забираться в печень. Не надо объяснять, чем это грозит, но беды можно избежать, если вовремя обнаружить вторичный раковый очаг и избавиться от него. Печень хорошо регенерирует, и потому может легко перенести операцию и удаление больного кусочка ткани. Важно только обнаружить злокачественное образование как можно раньше – ведь чем раньше его из печени вырежут, тем лучше для больного.
Достаточно простой способ ранней диагностики рака – с помощью пробиотика и анализа мочи – описывают в своей статье в Science Translational Medicine сотрудники Массачусетского технологического института. Напомним, что пробиотиками называют микроорганизмы, используемые в терапевтических целях, например, для восстановления микрофлоры кишечника.
С другой стороны, довольно давно известно, что бактерии любят раковые опухоли: во-первых, там много питательных веществ, во-вторых, злокачественные клетки стараются обмануть, ослабить иммунитет там, где они живут, что опять же на руку микробам. Но для самой опухоли бактерии – совсем нежеланный гость, и ещё 200 лет назад врачи заметили, что инфекция может уменьшить раковую опухоль, а то и вовсе избавить больного от рака. Не так давно мы писали об экспериментах исследователей из Университета Джонса Хопкинса, которым удалось с помощь почвенной клостридии Clostridium novyi подавить развитие опухолей у нескольких онкобольных собак и одного человека.
В своей работе Сангита Бхатиа (Sangeeta Bhatia) и её коллеги использовали кишечную палочку с модифицированным геном lacZ. Фермент, кодируемый lacZ, расщепляет дисахарид лактозу на моносахара глюкозу и галактозу, но на сей раз он должен был расщеплять галактозу, соединённую с люминесцентным белком люциферином. Бактерии, расщепляя такую химерную молекулу, освобождали люциферин, который в скором времени оказывался в моче, где его легко можно было обнаружить с помощью фермента люциферазы: она окисляла люциферин с испусканием света.
Тест довольно простой: модифицированными бактериями в наши дни уже никого не удивить, а люциферазная реакция стала одной из самых распространённых лабораторных процедур, реагенты для неё дёшевы и доступны. Оставались два вопроса: как ввести бактерии в организм и как они будут себя в нём вести. Было решено, что бактериальный препарат должен быть таким, что его нужно будет просто глотать, как обычный пробиотик, для чего был выбран штамм кишечной палочки, который часто используют при проблемах с желудочно-кишечным трактом.
Эксперименты с мышами показали, что модифицированные кишечные палочки не обращали внимания не только на здоровые органы, но и на опухоли – если только они не были в печени. В неё они попадали, очевидно, прямо из пищеварительного тракта, через воротную вену. Это не значит, что бактерий больше нигде не было, просто печёночные опухоли они особенно любили, и здесь их оказывалось настолько много, что они могли произвести достаточное количество люминесцирующего белка, который выделялся с мочой. (Ещё раз подчеркнём, что в здоровой печени клетки кишечной палочки не скапливались.)
Бактерии и люциферазная реакция позволяют обнаружить злокачественные образования размером один кубический миллиметр, что делает такой метод самым чувствительным из существующих (ни компьютерная, ни магнитно-резонансная томография, если речь идёт о печени, настолько небольшие опухоли увидеть не могут). В самом ближайшем будущем полученные данные попробуют проверить в клинических испытаниях с онкобольными пациентами. Вместе с тем другие исследователей призывают авторов работы не останавливаться на достигнутом: так, Андреа Калифано (Andrea Califano) из Колумбийского университета предлагает внести в бактерии добавочные модификации, которые позволили бы им разрушать опухолевые клетки – чтобы кишечная палочка помогала не только обнаруживать рак, но и уничтожать его.
Кишечная палочка считается одним из самых распространенных бактерий. Область ее обитания – кишечник человека и некоторых животных. Считается, что после попадания в окружающую среду (бактерия выводится из организма вместе с каловыми массами), она может в течение длительного периода сохранять свою жизнеспособность даже под воздействием внешних факторов.

Бактерии рода кишечной палочки могут быть как безопасными для организма человека, так и патогенными, способными привести к развитию многочисленных заболеваний. Для этих патологий характерны свои ярко выраженные симптомы. При их появлении человеку необходимо срочно обратиться в медицинское учреждение, иначе недуг, вызванный возбудителем, может привести к развитию серьезных осложнений, жизненно-опасных для человека.
Характеристика микроорганизма
Кишечная палочка представляет собой бактерию рода Escherichia из семейства Enterobacteriaceae. Данный микроорганизм активно размножается в человеческом организме, в частности, в различных отделах кишечника. Попадая вместе с каловыми массами в окружающую среду, бактерия может на протяжении нескольких месяцев сохранять свою жизнеспособность. Активная микрофлора содержится в воде, почве, кале, а также в некоторых продуктах питания (особенно, в молоке, мясе).
Кишечную палочку принято разделять на непатогенную и патогенную. Представители нормальном микрофлоры, обитающие в кишечнике, оказывают ряд полезных для организма действий. Прежде всего, данные микроорганизмы нормализуют кишечную микрофлору, подавляя рост вредных бактерий. Кроме того, они синтезируют витамин К, необходимый для поддержания нормального процесса свертываемости крови и выполнения других важных функций в организме.
Некоторые из представителей данного вида способны выделять ферменты, расщепляющие лактозу. Однако, безопасными данные бактерии остаются лишь тогда, когда они находятся в полости кишечника. При проникновении в другие органы, непатогенная микрофлора может спровоцировать развитие воспаления.

Классификация и виды бактерий
Бактерии группы кишечной палочки могут быть безопасными и патогенными. В свою очередь, непатогенная микрофлора может быть лактозопозитивными (в большинстве случаев), то есть способными расщеплять лактозу, либо лактозонегативными, не имеющими такой способности.
Патогенные микроорганизмы принято разделять на следующие виды:
- Энтерогеморрагическая кишечная палочка – группа бактерий, приводящая к развитию диареи и кишечных кровотечений;
- Энтеропатогенная – бактерии данного вида негативно воздействуют на эпителиальный слой кишечника, разрушая его ворсинки. Результатом такого воздействия становится продолжительное нарушение стула и метаболических процессов;
- Энтероинвазивная – микроорганизмы внедряются в ткани кишечных стенок, что приводит к развитию выраженного очага воспаления.
Причины и пути передачи
Необходимо понимать, какие причины способствуют проникновению патогенной кишечной палочки в организм и ее активизации (размножению) в кишечнике. К числу таких причин относят:
- Нарушение микрофлоры кишечника, в частности, массовая гибель полезных микроорганизмов в результате заболеваний ЖКТ;
- Патологии поджелудочной железы;
- Воспаления в кишечнике;
- Длительное употребление антибактериальных препаратов (несмотря на то, что данная лекарственная группа предназначена именно для борьбы с патогенной микрофлорой, бесконтрольный прием антибиотиков может привести к обратной ситуации: бактерии приспосабливаются к действию лекарства и теряют чувствительность к его активным веществам. В результате этого происходит усиленный рост численности вредной микрофлоры);
- Несоблюдение правил личной гигиены;
- Употребление зараженных продуктов питания и воды.

Кишечная палочка, относящаяся к патогенному виду, попадает в организм человека различными способами:
- Через продукты питания. Например, если человек употребляет сырое молоко, мясо, не прошедшее должную термическую обработку, сырое молоко;
- Контактно – бытовой способ, например, при контакте с больным человеком (через немытые руки), при использовании зараженных вещей и предметов обихода;
- Родовой способ, когда бактерия передается новорожденному от больной матери;
- Половой. Во время полового акта кишечная палочка также может проникнуть в организм, хотя происходит это довольно редко.
Характерные симптомы
При активном развитии патогенной кишечной палочки в организме человека, появляются специфические симптомы, такие как потеря аппетита, диарея, тошнота и рвота, болезненные ощущения в различных отделах живота. При этом меняется структура, цвет и запах каловых масс. Кал становится более жидким, водянистым, может приобретать слизистую консистенцию. Цвет его становится более светлым, возможно появление в каловых массах кровянистых прожилок. Кал приобретает более резкий и неприятный запах.
У больного наблюдается обильное отхождение рвотных масс. При этом рвота приобретает специфический зеленый оттенок и резкий запах. У пациента отмечается выраженная слабость, отсутствие работоспособности, головокружения. В тяжелых случаях развивается нарушение жидкостного баланса организма со всеми характерными для данного состояния симптомами (бледность, сухость эпидермиса и наружных слизистых оболочек, слабость, постоянная жажда).
Стадии и проявления
Клинические признаки развития опасных заболеваний, возбудителем которых является кишечная палочка патогенного типа, зависят от давности проникновения болезнетворной микрофлоры в кишечник, а также от количества бактерий и продуктов жизнедеятельности, выделяемых ими. В соответствии с этими параметрами, выделяют 3 стадии развития патологического процесса. Для каждой из них характерен свой набор признаков.
| Этап | Проявления и симптомы |
| Начальная стадия патологии, когда в организме человека наблюдается незначительное количество патогенной микрофлоры. | Симптомы и проявления патологического процесса носят умеренный характер. Больного беспокоит периодически появляющаяся слабость, умеренная диарея (или запор), чувство распирания в животе, возникающее через некоторое время после приема пищи. |
| Этап развития, во время которого увеличивается рост численности патогенных микроорганизмов, полезные бактерии, напротив, начинают отмирать. | Возникает выраженное расстройство желудка, сопровождающееся обильным выделением каловых масс, которые теперь имеют водянистую или слизистую консистенцию. Во время акта дефекации пациент испытывает тянущую боль внизу живота. Усиливается рвота. Пациент теряет аппетит, его самочувствие ухудшается в значительной степени. Имеет место повышение температуры, озноб. |
| Завершающая стадия. | На данном этапе симптомы имеют наиболее выраженную характеристику. В тяжелых случаях развивается кровавая диарея, обезвоживание, рвотные массы приобретают зеленый цвет. В этом случае пациенту необходима экстренная госпитализация. |
Осложнения и заболевания
Патогенная форма кишечной палочки может приводить к развитию весьма неприятных последствий, заболеваний, значительно нарушающих самочувствие человека, несущих реальную угрозу для его здоровья. У женщин кишечная палочка, проникающая в область уретры или влагалища, может привести к таким патологиям как кольпит, уретрит. Частыми заболеваниями, возникающими у представительниц прекрасного пола, являются цистит, эндометрит, пиелонефрит, аднексит. Также возникают различные неприятные симптомы, такие как сильный и болезненный зуд во влагалище, творожистые, резко пахнущие выделения из половых органов.
У мужчин развиваются такие патологии как обильная диарея, токсическое поражение организма, сопровождающееся рвотой, ухудшением общего состояния. Возможно развитие следующих заболеваний: простатит, орхит, эпидидимит, пиелонефрит, воспаление тканей мочевого пузыря и нарушение его функциональности (анурия, энурез).
Особенно опасной патогенная кишечная палочка считается для детей. У зараженного ребенка наблюдается значительная гипертермия, сильный и зловонный понос, потеря аппетита и массы тела, признаки обезвоживания, истощения. Нарушается работа иммунной системы. Появляются области нагноения, которые могут привести к токсическому заражению крови и внутренних органов.
Методы диагностики
Для того, чтобы назначить подходящее лечение, необходимо поставить точный диагноз. Для этого используют различные диагностические мероприятия. Прежде всего, врач проводит беседу с пациентом, устанавливает совокупность симптомов и жалоб, беспокоящих больного, длительность и обстоятельства их появления. После этого больному назначают различные лабораторные и инструментальные обследования.
Инструментальные способы диагностики необходимы для того, чтобы выявить поражения кишечника и других органов (почки, желчный пузырь). Использование таких методов необходимо не всегда, а только в том случае, если имеются симптомы соответствующих заболеваний.

Для выявления патологического процесса большое значение имеют именно лабораторные методы исследования, позволяющие не только выявить нарушения микрофлоры, но и определить конкретного возбудителя инфекции, оценить степень его чувствительности к тем или иным антибактериальным веществам. Это необходимо для выбора подходящей схемы лечения.
- Анализ крови на кишечную палочку. В норме данный микроорганизм в крови не содержится. Если же бактерию обнаруживают, это говорит о том, что здоровье и жизнь человека находятся в опасности, ведь проникновение возбудителя в кровоток может спровоцировать развитие сепсиса (заражения крови) – жизненно-опасного состояния, способного привести к летальному исходу.
- Исследование мочи. Обнаружение возбудителя в моче говорит о заражении органов мочевыделительной системы и необходимости срочной антибактериальной терапии. О стадии развития заражения судят по количеству бактерий, имеющимся признакам;
- Мазок из влагалища. В норме кишечная палочка в мазке отсутствует. Если же она обнаружена, это свидетельствует о заражении органов репродуктивной системы;
- Исследование кала. При развитии кишечной палочки данные микроорганизмы в большом количестве присутствуют в каловых массах (в норме содержание этих микроорганизмов допускается, но в значительно меньшем количестве). После того, как возбудитель обнаружен, выполняется процедура бактериального посева. То есть бактерию помещают в особую среду, после чего оценивают дальнейшее ее развитие и размножение. Это позволяет определить тип микроорганизма, его чувствительность к различным видам антибиотиков.
Методы терапии
Лечение патологий, вызванных кишечной палочкой, включает в себя следующие моменты:
- Медикаментозная терапия и прием витаминов для восстановления иммунитета;
- Использование средств – пробиотиков для нормализации кишечной микрофлоры и устранения дисбактериоза;
- Соблюдение особого режима питания.
Медикаментозное лечение предполагает использование лекарственных средств различных групп. Это, прежде всего антибиотики, препараты для устранения воспалений в мочевыводящих органах, органах половой системы, средства, предотвращающие развитие обезвоживания, препараты, восстанавливающие здоровую микрофлору в кишечнике, витаминные препараты для укрепления иммунной системы.
Диета предполагает употребление большого количества кисломолочных продуктов, обогащенных полезными бактериями, овощей и фруктов, нормализующих процесс пищеварения, травяных отваров, обладающих противовоспалительным действием. Запрещено употребление блюд, тяжелых для переваривания и продвижения по пищеварительному тракту. Это жирные и жареные блюда, острые, соленые, сладкие продукты, газированная вода, полуфабрикаты, консервы и колбасные изделия, а также же продукты, вызывающие чувство дискомфорта у конкретного человека.
Читайте также:

