Какой вид малярии отличается злокачественным течением
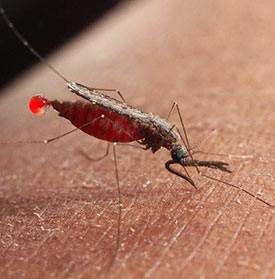
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
- Инфекционист
- Иммунолог
Видео
Источник инфекции при малярии
А. больной малярией; *
Б. гаметоносий малярийных плазмодии; *
В. комар рода Anopheles;
2. Контингент больных, у которых малярия протекает наиболее опасно
Б. лица, прибывшие из неэпидемические региона; *
В. иммунодефицитные взрослые; *
Д. беременные женщины. *
3. Проявления типичного малярийного пароксизма
4. Выберите основные симптомы среднетяжелого течения малярии без осложнений в период разгара:
А. Периодически повышается температура тела *
Б. увеличение печени *
5. Изменения в спинно-мозговой жидкости при малярийной коме
А. лимфоцитарный плеоцитоз; *
Б. нейтрофильный плеоцитоз;
В. белково-клеточна я диссоциация; *
Г. увеличение белка; *
Д. клеточно-белкова я диссоциация.
6. Осложнения малярии
Д. гемоглобийнурийн а лихорадка. *
7. Какая малярия имеет поздние рецидивы
Д. трехдневная и тропическая.
8. Какая малярия имеет ранние и поздние рецидивы
Б.тропична и трехдневная;
Д. Трех- и четырехдневная. *
9. Препаратом выбора для лечения малярийной комы является:
Г. метронидазол внутрь;
Д. тиенам внутривенно.
10.Можливи изменения лабораторных показателей при малярии
В.пидвищення непрямого билирубина; *
Г.пидвищення прямого билирубина;
Д. значительное повышение цитологических ферментов.
11. Половой цикл развития малярийного плазмодия проходит в
А. комаров рода Anopheles; *
Б. комаров рода Culex;
В. комаров рода Aedes;
Г. платяных вшей;
12. Какой из видов малярии является наиболее опасным с точки зрения тяжести
течения и возможности развития осложнений:
Г . при сочетании Pl.vivax и Pl. Ovale;
13. Типичный малярийный пароксизм клинически проявляется:
А. головная боль, жар, боль в животе;
Б. озноб, кашель, насморк;
В. пот, озноб, жар;
Г. жар, озноб, пот;
Д. озноб, жар, пот. *
14. Постоянный фебрильный тип температурной кривой при малярии
в течение нескольких дней может свидетельствоват ь о:
А. совмещенный течение малярии и других инфекционных заболеваний; *
Б. наличие вторичных бактериальных осложнений; *
В. тяжелое течение болезни; *
Г. положительный эффект на назначенное лечение; *
Д. выраженный аллергический компонент болезни.
15. Характер желтухи, которая может возникнуть при малярии
Г. связана с холестазом;
Д. никогда не бывает желтухи.
16. Чем обусловлен наиболее тяжелое течение болезни при тропической
А. Pl.falciparum имеет специфический антиген с выраженными патогенными
Б. эритроцитарная шизогония проходит в микроциркуляторн ом русле
внутренних органов и головного мозга *
В. как правило, тропическая малярия протекает соединяются с другими видами
Г. Pl.falciparum имеет тропизм к клеткам передних рогов спинного мозга;
Д. Pl.falciparum влияет на эритроцитарный росток костного мозга.
17. Какой период болезни отсутствует пр. Тропической малярии.
Б. первичной атаки;
Г. ранних рецидивов;
Д. поздних рецидивов; *
18. Какой из возбудителей малярии зачастую может передаваться
Г. при сочетании Pl.vivax и Pl. Ovale;
19. Препаратом для лечения тропической малярии может быть:
20. В Украине нормативными документами разрешена
химиопрофилактик а следующими препаратами:
21.Який из видов малярии с наибольшей вероятностью может набрать.
эпидемического распространения в Украине при определенных климатических
Г . при сочетании Pl.vivax и Pl.vivax;
22.Чы составляет эпидемическую опасность больной с диагнозом тропической малярии, если он в марте приехал с эпидемического очага в Украине.
В. да, если у него обнаружен высокий уровень паразитемии;
Г. нет, если больной получал химиопрофилактик у;
Д. нет, если все контактные лица будут принимать химиопрофилактич еское препараты.
23.Характер температурной кривой при среднетяжелом течении малярии в периоде разгара.
А. постоянная фебрильная;
24.Лабораторнимы изменениями при среднетяжелом течении малярии могут быть
А. косвенная гипербилирубинем ия; *
Б. прямая гипербилирубинем ия;
25.Типовимы осложнениями малярии являются:
Д. гемоглобинурийны й лихорадка. *
26. Изменения в спинно-мозговой жидкости при малярийной коме
А. лимфоцитарный плеоцитоз; *
Б. нейтрофильный плеоцитоз; *
В. белково-клеточна я диссоциация;
Г. увеличение уровня белка; *
Д. клеточно-белкова я диссоциация.
27. Какая малярия имеет ранние и поздние рецидивы.
Б. тропическая и трехдневная;
Д. Трех- и четырехдневная; *
28. Брадиспорозоиды имеют возбудители:
А. тропической малярии;
В. vivax- и falciparum малярий;
Г. vivax- и ovale-малярий; *
Д. четырехдневной малярии.
29. Методы специфической диагностики малярии:
Б. бактериологическ ий;
30. Признаки врожденной малярии
А. повышение температуры тела до 40 ° С;
Б. воспалительные изменения в периферической крови;
В. синдром системной воспалительной реакции и положительная гемо культура; *
Г. положительная гемо культура;
Д. положительная реакция на С-реактивный белок.
32. Главным в патогенезе при грамотрицательны е сепсисе являются:
А. снижение уровня эндогенных гормонов;
Б. наличие хронических и сопутствующих заболеваний;
В. действие эндотоксина; *
Г. высокая вирулентность микроорганизма;
Д. снижение уровня кислотности желудочного сока.
33. Возбудителем сепсиса являются:
А. грамотрицательны е бактерии;
Б. полиэтиологическ ое заболевание; *
34. В группу инфекциям принадлежит бруцеллез?
35. Укажите которая сыпь больше характерна для сепсиса:
36. Какая из бруцелл чаще вызывает бруцеллез?
37. Какими путями проходит заражения человека бруцеллезом?
38. Резервуаром Br.melitensis являются:
А. мелкий рогатый скот; *
39. Укажите, в какой период года самая высокая интенсивность заражения
А. летний период; *
Б. осенний период;
В. зимний период;
Г. весенний период; *
Д.период окота крупно- и дрибнорогатои скота. *
40. Укажите, какой из препаратов может использоваться в лечении
сепсиса в виде монотерапии?
41. Основным в патогенезе гепатолиенальног о синдрома при остром
Б. высокая лихорадка;
В.паренхиматозна диффузия и тропность бруцелл к клеткам;
ретикулоэндотели альной системы; *
Г. гранулематозный гепатит;
Д. токсический гепатит.
42. В патогенезе гепатолиенальног о синдрома при хроническом
бруцеллезе основным является:
Б. синдром интоксикации;
Г. продолжалась медикаментозная терапия;
Д. снижение ферментативной активности органов пищеварения.
43. Какие виды лихорадки характерны для бруцеллеза:
Д. субнормаль на.
44. Причиной развития синдрома лимфаденопатии при бруцеллезе являются:
А. реакция вегетативной нервной системы;
Б. циркуляция эндотоксина в крови;
В. пролиферативная реакция ретикулоэндотели альной системы в ответ
на проникновение бруцелл; *
Г. генерализация инфекции;
Д. формирования метастатических очагов.
45. Выберите эффективную антибактериальну ю схему лечения
Б. ампицилин + гентамицин;
В. оксациклин + рифампицин; *
Г. тетрациклин + офлоксацин;
Д. ампицилин + норфлоксацин.
46. Основным клиническим критериям острого бруцеллеза являются:
Б. выраженная потливость; *
В. лакунарная ангина;
Г. гепатолиенальный синдром; *
47. Абсолютным критерием подтверждения диагноза бруцеллез являются:
А. выделение культуры бруцелл из крови;
Б. выделение культуры бруцелл из лимфатического узла;
В. выделение культуры бруцелл из костного мозга;
Г. выделение культуры бруцелл с ликвора;
Д. выделение культуры бруцелл из всех биологических жидкостей; *
48. Выберите наиболее типичные изменения периферической крови при
Д. сдвиг формулы влево.
49. Укажите, что является основной причиной летального исхода при
А. высокая лихорадка;
Б. синдром интоксикации;
В. развитие почечной недостаточности;
Г. развитие отека головного мозга;
Д. развитие полиорганной недостаточности. *
50. Укажите, какой патофизиологичес кий компонент при септическом шоке
приводит к полиорганной недостаточности?
А. снижение кровяного давления;
Б. повышение уровня катехоламинов в крови;
В. ухудшение перфузии органов и тканей; *
Д. уменьшение сердечного выброса.
51. Источником инфекции при мальтийском бруцеллезе есть?
А. больной человек;
Б. мелкий рогатый скот (козы) *
52. Укажите, биологический материал является информативным для бактериологическ ого выявления бруцелл?
53. Какой фактор при грамотрицательны е сепсисе является ведущим в развитии септического шока?
А. наличие бактерий в крови;
Б. высокая лихорадка;
В. наличие токсина в крови *
Г. уменьшение суточного диуреза;
Д. выраженный лейкоцитоз.
54. Какой фактор при грамположительны х сепсисе является ведущим в развитии септического шока?
А. уровень бактерий в крови *
Б. высокая лихорадка;
В. наличие токсина в крови;
Г. уменьшение суточного диуреза;
Д. выраженный лейкоцитоз.
55. Какова основная причина развития артритов при бруцеллезе?
В. зависимости от входных ворот;
Г. токсико-аллергич еская; *
Д. активация вегетативной нервной системы.
56. Основными лабораторными критериями обострения хронического
А. лейкопения, лимфоцитоз; *
Б. реакция Райта в разведении 1: 200;
В. наличие атипичных мононуклеаров;
Г. повышенный уровень агглютинирующих антител IgM + IgG; *
Д. наличие антител IgЕ.
57. Критерии направления реконвалесцента бруцеллеза на санаторно
А. продолжительност ь заболевания более 1 месяца;
Б. продолжительност ь заболевания более 3-х месяцев;
В. не ранее, чем через 6 месяцев *
Г. нормализация показникив периферической крови;
Д. исчезновения боли в суставах.
58. Укажите тактику лечения больных сепсисом, течение которого
усложнился развитием шока:
А. назначения глюкокортикоидов ; *
В. лечение в отделении реанимации; *
С. количество антибиотиков увеличить до 3-х; *
D. увеличить дозу коллоидных препаратов; *
Е. сочетание кристаллоидных препаратов и мочегонных. *
59. Причиной развития респираторного дистресс-синдром а при сепсисе
А. уменьшение сердечного выброса;
Б. компенсаторная гипервентиляция;
В. угнетение легочной гемодинамики *
Г. угнетение вегетативной нервной системы;
Д. увеличение АД.
60. Для профилактики бруцеллеза используется вакцина:
61. Укажите неверное утверждение при трехдневной малярии:
А. размножение паразитов в эритроцитах;
Б. размножение паразитов в лейкоцитах; *
В. разрушения эритроцитов;
Г. увеличение содержания в крови биологически активных факторов.
62. Укажите неверное утверждение течении тропической малярии:
А. преимущественно тяжелое течение, нередко злокачественная форма в
Б. отсутствие значительного потоотделения при снижении температуры;
В. развитие малярийной комы;
Г. значительная анемия;
Д. лихорадка постоянного типа. *
63. Химиопрофилактик а малярии:
А. постоянный прием лекарств во время пребывания в эндемическом районе;
Б. прием антибиотиков широкого спектра действия;
В. регулярный прием противомалярийны х препаратов за неделю до
отъезда в эндемичный район, все время пребывания там и в течение 2-х
недель после выезда *
Г. прием противомалярийны х препаратов только за неделю до прибытия
в эндемичный район;
Д. прием противомалярийны х препаратов в течение 2-х недель после
выезда из эндемичного очага.
64. Что не характерно для урогенитального бруцеллеза:
Медицинский справочник болезней
Малярия. Виды, симптомы, лечение и профилактика малярии.
Малярия (итал. malaria, от malo—плохой и aria — воздух; в прежнее время считали, что малярия вызывается дурным воздухом), болотная лихорадка,— инфекционное заболевание, возбудителем которого является кровепаразит — малярийный плазмодий, который имеет сложный цикл развития, протекающий в организме человека (бесполый цикл, или т. наз. шизогония ) и в организме комара ( половой цикл, или т. наз. спорогония).
Известно 4 вида плазмодиев — возбудителей различных форм малярии человека:
- Трехдневной малярии-- Plasmodium vivax,
- Тропической малярии -- P. falciparum,
- Четырехдневной малярии -- Plasmodium malariae,
- Plasmodium ovale.
Путь заражения.
Здоровый человек заражается от больного малярией через переносчика плазмодия — самку малярийного комара из рода анофелес.
Инкубационный (скрытый) период может длится от 7-10 дней до нескольких месяцев.
Цикл развития малярийного плазмодия.
В организм человека паразиты малярии попадают при укусе зараженного комара в виде особой формы плазмодия — спорозоитов.
Из тока крови спорозоиты проникают в клетки печени, где проходят особый цикл развития, образуя массу мелких тканевых мерозоитов.
Из клеток печени тканевые мерозоиты выходят в кровь и внедряются в эритроциты (красные кровяные тельца), где развиваются в бесполые формы ( шизонты ) и в незрелые половые формы ( мужские и женские гаметоциты ).
Достигнув зрелости, шизонты делятся на 8 — 24 мерозоита, которые после разрушения оболочки эритроцита выходят в плазму крови и внедряются в свежие эритроциты. Бесполые формы могут размножаться в крови путем последовательных циклов в течение достаточно длительного времени, обусловливая своей жизнедеятельностью приступы малярии.
Гаметоциты (незрелые половые формы) в организме человека дальнейшего развития не претерпевают. Если комар насосется крови больного малярией, то вместе с кровью в его желудок попадают гаметоциты.
В комаре они проходят особый цикл развития, превращаясь в зрелые гаметы. Мужские гаметы сливаются с женскими (оплодотворение), проникают в стенку желудка комара и там проходят ряд превращений, в результате которых спустя 7—30 дней после кровососания в слюнных железах комара появляются особые формы паразита — спорозоиты. При укусе зараженным комаром здорового человека спорозоиты вместе со слюной комара проникают в кровь и затем в печень.
Клинические симптомы.
В течение первых 7--10 дней после заражения, пока паразит проходит цикл развития в печени, никаких признаков болезни еще не бывает — это инкубационный (скрытый) период, который при некоторых формах малярии может затягиваться на многие месяцы, так что человек, заразившийся осенью, заболевает только весной следующего года. Первым признаком заболевания малярии является лихорадка, проявляющаяся серией малярийных приступов.
В развитии малярийных приступов играет роль наличие в крови достаточного количества плазмодиев.
В большинстве случаев приступ начинается ознобом нередко столь сильным, что больного трясет и ему не удается согреться даже под теплой одеждой. Вскоре озноб сменяется жаром. Температура постепенно поднимается до 39—40°; лицо больного краснеет, он тяжело и часто дышит, жалуется на сильную головную боль. Температура затем быстро снижается, иногда ниже нормальной; больной в это время сильно потеет. На следующий день он чувствует себя почти здоровым.
Затем приступ повторяется: при трехдневной форме малярии— каждый третий день, при четырехдневной — каждый четвертый, при тропической — нередко ежедневно. По мере повторения приступов у больных вследствие разрушения паразитами красных кровяных телец развивается малокровие, увеличивается селезенка и печень, значительно уменьшается количество белых кровяных телец.
Малярия истощает силы больного, снижает трудоспособность взрослых, замедляет рост и развитие детей. При отсутствии или несвоевременности лечения может протекать с осложнениями (воспаление почек, малярийные отеки), а при тяжелых формах тропической малярии (так наз. коматозная малярия) или при молниеносной трехдневной форме малярии детей может окончиться смертью.
Диагностика.
Рано начатое лечение сохраняет здоровье больному, исключает возможность заражения комаров от него и тем предохраняет окружающих от заражения.
Диагноз ставится на основании:
ЛЕЧЕНИЕ МАЛЯРИИ.
- Хинин,
- Акрихин (Хинакрин, Гепакрин, Мепакрин, Пентилен),
- Бигумаль ,
- Сочетание их с Плазмоцидом,
- Амодиахин и Сульфадоксин-пириметамин.
Курс лечения продолжается 5—7 дней и проводится по особым схемам, определяемым врачом.
При трехдневной форме прекращение приступов после лечения не значит полного избавления от болезни.
Нередко через 8—10 месяцев после прекращения первичных приступов наступает возврат (рецидив) болезни.
Причиной возникновения рецидивов являются печеночные формы паразита, могущие существовать в организме при трехдневной форме малярии до 1—1,5 лет.
С целью предупреждения рецидивов больные трехдневной малярией должны получать после 5 дней лечения акрихином или бигумалем еще 10-14 дней подряд хиноцид. При раннем и правильном лечении удается, как правило, излечить больного малярией в течение 2—3 недель.Особенно эффективным и надежным является лечение, проведенное в условиях больницы.
Заражение человека малярией происходит в сезон активности комаров — летом и осенью. В южных странах сезон продолжается в течение 4—6 месяцев, с мая--июня по сентябрь--октябрь. Наибопьшее число больных обычно регистрируется в августе--сентябре, когда заражение малярией происходит наиболее интенсивно. В северных областях сезон активности комаров продолжается 1--2 месяцев (июль--август).
Борьба с малярией началась в первые же годы становления советского здравоохранения. Проводилась она планово, в общегосударственном масштабе.
Массовое заболевание практически было ликвидировано уже в 60-х годах на территории всех бывших союзных республик.
В настоящее время мероприятия по ликвидации малярии осуществляются почти во всех странах мира.
Всемирная организация здравоохранения (ВОЗ) координирует усилия стран в реализации этой важной мировой проблемы здравоохранения и оказывает многим странам необходимую техническую и экономическую помощь из средств специального фонда на ликвидацию малярии.
С 2000 года глобальные показатели смертности от малярии по данным ВОЗ снизились более чем на 25%, а в Африканском регионе, эпидемиологически самом опасном— на 33%. В Африке каждую минуту от малярии умирает ребенок. Большое количество больных малярией и в Индии.
Профилактика малярии.
Для профилактики при поездках в районы эпидемии и в наиболее активные для комаров сезоны принимают специальные противомалярийные препараты по рекомендации ВОЗ: Амодиахин, Сульфадоксин-пириметамин, Бигумаль и др.
Выбор препарата зависит от формы малярийного плазмодия, распространенного в данном регионе.
Курс начинают за 1-2 недели до поездки, продолжают прием в течение всего пребывания в зоне эпидемии и еще четырёх недель по возвращении.
Кроме того, необходимо защитить себя от укусов комаров. Для этого используют репелленты и москитные сетки, пропитанные инсектицидом длительного действия (СИДД).
В настоящее время учеными создана вакцина против малярии и находится на стадии клинических испытаний.
Читайте также:

