Какие злокачественные опухоли встречаются в среднем ухе

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Злокачественные опухоли среднего уха - редкое заболевание в отоларингологии. Интересную статистику приводит румынский автор Корнелия Пэунеску. Так, по ее сведениям, в Бухарестском (Румыния) Госпитале им. Колция соотношение злокачественных опухолей и прочих заболеваний среднего уха к 1960 г. составило 1:499. По сводным статистическим данным Adams и Morrisson (1955), собранных в госпиталях Бирмингема за весь период их существования, на 29 727 различных заболеваний уха пришлось всего лишь 18 больных с злокачественными опухолями уха, что составило 0,06%. Саркомы среднего уха представляют еще большую редкость.
Злокачественные опухоли среднего уха возникают в равной пропорции у обоих полов, эпителиомы возникают между 40 и 50 годами, а саркомы - до 10-летнего возраста.
Злокачественные опухоли среднего уха подразделяются на первичные и вторичные.
Первичная опухоль - наиболее частое и типичное заболевание для среднего уха из всех возникающих здесь злокачественных опухолей. Первичный рак может развиваться из эпителия слизистой оболочки барабанной полости, а саркома - из фиброзной ткани надкостницы, причем чаще всего ей предшествуют либо доброкачественные соединительно-тканные опухоли, либо длительно текущие гнойные процессы в среднем ухе.
Вторичная опухоль среднего уха возникает в результате проникновения в него опухолей из соседних анатомических образований (основание черепа, носоглотка, околоушная область) или метастазирования из отдаленных опухолей.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Что вызывает злокачественные опухоли среднего уха?
Наиболее частой причиной рака среднего уха являются длительно текущие хронические эпитимпанит, осложненные кариесом кости и холестеатомой. Способствуют возникновению первичных злокачественных опухолей среднего уха неоднократное применение раствора серебра нитрата для туширования грануляций в барабанной полости, а вторичных - экземы, экзостозы, доброкачественные опухоли наружного слухового прохода, ведущие к образованию злокачественных опухолей наружного слухового прохода и их распространению в барабанной полости.
Среди причин, обусловливающих возникновение сарком, ряд авторов называют травмы и наличие у новорожденных в надбарабанном пространстве остатков желатинообразной мезенхимальной ткани, рассасывание которой запаздывает, что и приводит к ее злокачественному перерождению. Механизм развития злокачественных опухолей среднего уха объясняют метаплазией слизистой оболочки надбарабанного пространства при длительно текущем воспалительном процессе в этой области или в результате миграции кожного эпителия наружного слухового прохода в среднем ухе через краевую перфорацию барабанной перепонки.
Патологическая анатомия злокачественных опухолей среднего уха
Самой частой формой рака среднего уха является спиноцеллюлярная эпителиома. Далее следуют базально-клеточные, цилиндроклеточные и железистые эпителиомы. Саркомы среднего уха бывают недифференцированные, фибросаркомы, рабдомиосаркомы, ангиосаркомы, остеосаркомы, лимфоретикулосаркомы.
Симптомы злокачественных опухолей среднего уха
Обычно первые симптомы злокачественных опухолей среднего уха тонут в признаках хронического гнойного воспаления, я подозрение на наличие опухоли возникает лишь тогда, когда при рентгенографическом исследовании выявляется нетипично обширное разрушение костной ткани, выходящее за пределы барабанной полости, надбарабанного пространства и пещеры.
Основным симптомом является тугоухость, которая, однако, не имеет специфического значения для диагностики. Единственный признак, который может насторожить врача, - это необычно быстро прогрессирующее понижение слуха, вплоть до полной глухоты на одно ухо. Постоянные симптомы злокачественных опухолей среднего уха является шум в ушах нетонального характера, а при распространении опухоли в направлении медиальной стенки барабанной полости и окон появляются признаки вестибулярных нарушений (механическое давление на основание стремени, проникновение раковых токсинов через окна) и присоединение перцептивной тугоухости.
При распространении процесса в ретроаурикулярное пространство здесь можно определить визуально и пальпаторно плотное опухолевидное образование, сглаживающее заушную складку и оттопыривающее ушную раковину. Вторичное инфицирование экстерриторизированной опухоли приводит к периаурикулярному воспалительному инфильтрату, усилению боли, а эндауральное инфицирование при маляции медиальной стенки - к бурно развивающемуся лабиринтиту и множественным внутричерепным осложнениям.
В иных случаях злокачественные опухоли среднего уха протекают без особо ярких проявлений под видом хронического банального среднего отита, и только при оперативном вмешательстве опытный отохирург может заподозрить в красноватой и плотноватой гомогенной ткани наличие опухоли, поэтому при оперативных вмешательствах на среднем ухе по поводу хронического гнойного воспаления следует направлять на гистологическое исследование все удаленные патологически измененные ткани.
В развитых случаях злокачественные опухоли среднего уха могут осложняться поражением околоушной слюнной железы, решетчатой кости, образований носоглотки, ушного лабиринта, пирамиды височной кости, нервных стволов ММУ (синдромы рваного отверстия, Градениго, Колле - Сикара и др).
Общее состояние больного прогрессивно ухудшается (анемия, кахексия). При нелеченных или инкурабельных случаях больные погибают в состоянии кахексии или в результате таких осложнений, как бронхопневмония, менингит, профузные аррозивные кровотечения из внутренней сонной артерии, сигмовидного синуса или внутренней яремной вены.
Опухоли среднего уха — явление редкое, однако при их возникновении обычно возникают значительные проблемы, относящиеся как к диагностике, так и лечению.
Доброкачественные опухоли среднего уха
Эти опухоли возникают чрезвычайно редко. К ним относятся гломусная опухоль, гемангиома, фиброма и остеома. Некоторые из этих опухолей могут отличаться злокачественным течением.
Гломусная опухоль относится к одной из разновидностей параганглиев, представляющих собой скопление гормонально-активных и рецепторных клеток, имеющих общее происхождение с клетками вегетативной нервной системы. Несмотря на то что по морфологическим признакам эта опухоль не относится к злокачественным образованиям, она при распространении может представлять существенную опасность для соседних жизненно важных органов. Эта опасность обусловлена давлением опухоли на окружающие ткани и их резорбцию в результате действия токсических веществ, которые выделяются ее поверхностью. Возникая в области луковицы яремной вены или из сосудистого сплетения на мысе барабанной полости, опухоль может распространяться в трех направлениях (рис. 1), обусловливая возникновение трех синдромов, соответствующих каждому из представленных на рисунке направлений.
Рис. 1. Направления распространения гломуса яремного параганглия: А — ушное распространение (отиатрическая форма); В — краниальное распространение (черепная форма); С — шейное распространение (шейный форма)
Клиническое течение. Гломусная опухоль уха проявляется отиатрическим синдромом: пульсирующий дующий шум в одном ухе, синхронный с частотой пульса и исчезающий при пережатии общей сонной артерии, прогрессирующая односторонняя тугоухость смешанной формы. При прорастании во внутреннее ухо — вестибулярные кризы, завершающиеся выключением вестибулярной и слуховой функций на одноименной стороне. Объективно отмечаются признаки наличия в барабанной полости сосудистой опухоли, которая просвечивается через барабанную перепонку в виде красновато-розового или синюшного образования.
Дальнейшее развитие опухоли приводит к разрушению барабанной перепонки и выходу опухоли в наружный слуховой проход. Здесь опухоль определяется как красно-синюшное образование, легко кровоточащее при дотрагивании пуговчатым зондом (рис. 2).
Рис. 2. Тимпанальная параганглиома (по Томассину Д. М.): 1 — гиперемия области промонториума, барабанная перепонка в норме (жалобы на односторонний пульсирующий шум в ухе); 2 — этап операции: в барабанной полости видна красного цвета гломусная опухоль
Прогноз — от осторожного до весьма серьезного в зависимости от времени диагностики, направления роста опухоли, ее размеров и проводимого лечения. Рецидивы весьма часты.
Диагностика затруднительна лишь на начальных стадиях заболевания, однако пульсирующий шум, один из самых первых признаков гломусной опухоли среднего уха, возникающий даже до проникновения образования в его полость, всегда должен настораживать врача. Значение в диагностике имеет оценка последовательности возникающих признаков: кондуктивная тугоухость, нарушение слуха, шейная псевдоаневризматическая симптоматика, а также описанная отоскопическая картина. Диагностические методы дополняются рентгенографией височных костей в проекциях по Шюллеру, Стенверсу, Шоссе II и III, при которых на рентгенограммах могут визуализироваться разрушение барабанной полости и надбарабанного пространства, расширение рваного отверстия и просвета костной части наружного слухового прохода. Наиболее эффективными методами лучевой диагностики являются КТ, МРТ и ангиография.
Лечение включает в себя удаление опухоли и лучевую терапию. Оперативное вмешательство должно производиться как можно раньше и в самых широких пределах. Перед удалением опухоли производят эмболизацию питающих ее сосудов, устанавливаемых методом ангиографии.
Гемангиома среднего уха характеризуется развитием ангиоматозных образований из сосудов слизистой оболочки и распространением их на окружающие ткани. При давлении опухоли на медиальную стенку барабанной полости возникают нарушение ее целости и признаки перцептивной тугоухости и вестибулярной дисфункции (головокружение, спонтанный нистагм, вестибуловегетативные симптомы), нередко — и паралич лицевого нерва. Выход опухоли в область мостомозжечкового угла и боковой цистерны мозга ведет к поражению нервов слухолицевого пучка и каудальной группы.
Диагноз ставят на основании клинических признаков и данных отоскопии, при которой через истонченную барабанную перепонку просвечивает бледно-розовое образование. Для диагностики применимы методы ангиографии, при которой сосудистая фаза указывает на размеры сосудов, участвующих в образовании опухоли, а тканевая фаза — на ее распространенность. Ценность этого метода заключается в том, что по его результатам можно планировать объем хирургического вмешательства и прогнозировать его результат. Применимы также методы рентгенографии, КТ и МРТ.
Дифференцировать гемангиому следует с гломусной опухолью: отличие заключается в отсутствии при гемангиоме пульсирующего шума в ухе, прорастания опухоли в наружный слуховой проход и наличия в нем кровоточащих мясистых тканей и отореи.
Лечение определяется распространенностью гемангиомы и включает различные методы: лучевая терапия, введение в опухоль склерозирующих средств, разрушение опухоли термокоагуляцией или СО2-лазером, хирургическое лечение — перевязка питающих сосудов или тотальное выскабливание опухоли. Последнее предусматривает предварительную перевязку наружной сонной артерии или эмболизацию соответствующих сосудов и наложение провизорной лигатуры на общую сонную артерию.
Прогноз при нераспространенных гемангиомах обычно благоприятный. При обширных гемангиомах, распространяющихся единым блоком в направлении мостомозжечкового угла, к основанию черепа и основной кости с поражением ее пазух, прогноз неблагоприятный.
Возникает в скалисто-сосцевидном массиве из эндоста ячейки сосцевидного отростка либо из кортикального слоя одной из внутренних полостей височной кости. Когда опухоль возникает в области верхушки сосцевидного отростка, она может достигать значительных размеров, заполняя почти всю ретроаурикулярную область. Кожный покров над опухолью обычно не изменен или слегка гиперемирован.
Клинически остеомы сосцевидного отростка ничем не проявляются, лишь при значительных размерах приводят к оттопыриванию ушной раковины. Иногда при сдавливании входа в наружный слуховой проход возникает понижение слуха. При возникновении остеомы в барабанной полости она оказывает давление на звукопроводящий аппарат и окна ушного лабиринта. Это приводит к возникновению ушного шума, снижению слуха, вестибулярным расстройствам. При распространении остеомы в область луковицы яремной вены возникает пульсирующий шум в ухе дующего характера.
Диагностику проводят с помощью рентгенографии, при которой остеома визуализируется в виде тени костной контрастности, округлой или овальной формы, с четко очерченными границами (см. рис. 3, 1). Опухоль не отграничена от костной ткани, из которой она происходит, а плавно переходит в нее (2). В случаях, когда опухоль развивается в наружном слуховом проходе, на рентгенограмме выявляется сужение его костного отдела, определяемое как экзостоз.
Рис. 3. Остеома скалисто-сосцевидной области височной кости: 1 — рентгенограмма по Шюллеру, левое ухо; остеома визуализируется в виде округлой рентгеноконтрастной тени у основания сосцевидного отростка; 2 — антротимпанальная проекция, правое ухо; остеома визуализируется в виде неправильной формы рентгеноконтрастной тени в антротимпанальном пространстве барабанной полости
Лечение. Экзостозы наружного слухового прохода удаляют в тех случаях, когда они препятствуют звукопроведению и самоочищению прохода, остеомы заушной области удаляют при косметических дефектах. Наиболее сложным представляется лечение при остеомах среднего уха, поскольку хирургическое вмешательство в этой области сопряжено с возможностью травматизации канала лицевого нерва и ушного лабиринта. Удаление остеом этой локализации проводят с помощью микрохирургической техники и в тех случаях, когда имеется угроза поражения ушного лабиринта.
Злокачественные опухоли среднего уха
Эти опухоли возникают редко и подразделяются на первичные и вторичные.
Первичная опухоль — наиболее частое и типичное заболевание для среднего уха из всех возникающих здесь злокачественных опухолей. Первичный рак может развиваться из эпителия слизистой оболочки барабанной полости, а саркома — из фиброзной ткани надкостницы, причем чаще всего ей предшествуют либо доброкачественные соединительнотканные опухоли, либо длительно текущие гнойные процессы среднего уха.
Вторичная опухоль возникает в результате проникновения в него опухолей из соседних анатомических образований (основание черепа, носоглотка, околоушная область) или путем метастазирования из опухолей отдаленных локализаций.
Клиническая картина. Обычно первые проявления злокачественной опухоли среднего уха маскируются симптомами хронического гнойного воспаления, а подозрение на наличие опухоли возникает лишь когда при рентгенографическом исследовании выявляется нетипично обширное разрушение костной ткани, выходящее за пределы барабанной полости, надбарабанного пространства и пещеры.
Основным симптомом является тугоухость. Единственный признак, который может насторожить врача, — это необычно быстро прогрессирующее понижение слуха вплоть до полной глухоты на одно ухо. Постоянным спутником злокачественной опухоли является ушной шум, а при распространении опухоли в направлении медиальной стенки барабанной полости и окон — признаки вестибулярных нарушений и присоединение к кондуктивной тугоухости нарушения звуковосприятия. Гноетечение, сукровичные выделения из наружного слухового прохода могут быть отнесены к одному из признаков рака среднего уха. Болевой синдром при раке среднего уха отличается особым упорством, не свойственным банальному хроническому отиту; боль носит глубинный постоянный характер, усиливается в ночное время.
Общее состояние больного прогрессивно ухудшается (анемия, кахексия). При нелеченых или инкурабельных случаях больные погибают в состоянии кахексии или в результате бронхопневмонии, менингита, профузных аррозивных кровотечений из внутренней сонной артерии, сигмовидного синуса или внутренней яремной вены.
Прогноз обычно серьезный или пессимистичный при позднем распознавании болезни.
Диагностика основывается на отоскопической картине и результатах лучевого исследования. На начальных стадиях наблюдают более или менее интенсивное затенение полостей среднего уха без признаков деструкции костной ткани (если эта деструкция не возникла раньше, в результате предшествовавшего хронического гнойного эпитимпанита!). Дальнейшее развитие процесса приводит к костным разрушениям, проявляющимся в резорбции костной ткани, неравномерному остеолизису с образованием дефектов кости с неровными и нечеткими краями (рис. 4).
Рис. 4. Рентгенографическое изображение правой височной кости в антро-тимпанальной проекции при раке среднего уха: а — визуализируются разрушение медиальной стенки барабанной полости на уровне бокового полукружного канала, краев окна преддверия и косточек (→); 6 — схематическое отображение рентгенограммы
При раке костные разрушения наступают значительно раньше и прогрессируют значительно быстрее, чем доброкачественные опухоли среднего уха. Саркомы среднего уха существенно не отличаются от рака ни в клиническом течении, ни по результатам рентгенологического исследования. Их идентифицируют по результатам гистологического исследования.
Дифференциальный диагноз проводят с хроническим гнойным средним отитом, гломусной опухолью и другими доброкачественными опухолями наружного и среднего уха. Во многих случаях окончательный диагноз возможен только на операционном столе при гистологической экспресс-диагностике.
Некоторые системные заболевания могут симулировать злокачественную опухоль среднего уха (особенно саркому). К этим заболеваниям относятся лейкозы, лейкосаркоматозы, миеломная болезнь, эозинофильная гранулема и др.
Лечение злокачественных опухолей среднего уха включает хирургические, химиотерапевтические и лучевые методы, последовательность применения которых определяется в основном распространенностью опухолевого процесса. Симптоматическое лечение включает применение анальгетиков, нормализацию обменных процессов и состава красной крови, профилактику суперинфекции.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
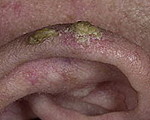
Рак уха – злокачественная опухоль ушной раковины, слухового прохода либо среднего уха. Проявляется наличием узла, язвы или кровоточащих грануляций, выделениями из уха, болью, шумом и зудом в ухе. Возможно одностороннее ухудшение слуха. При распространении рака уха возникают симптомы поражения черепно-мозговых нервов. При лимфогенном метастазировании выявляется увеличение регионарных лимфоузлов. Диагноз выставляется с учетом жалоб, данных отоскопии, рентгенографии, КТ, МРТ, биопсии и других исследований. Лечение – классические оперативные вмешательства, электрохирургические методики, радиотерапия, химиотерапия.
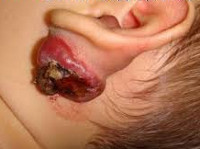
- Причины рака уха
- Классификация рака уха
- Рак наружного уха
- Рак среднего уха
- Цены на лечение
Общие сведения
Рак уха – редко встречающееся злокачественное новообразование, которое обычно развивается из эпителиальных клеток, в отдельных случаях – из подлежащих мягких тканей. Составляет около 1% от общего количества онкологических заболеваний. Как правило, поражает людей старше 40 лет. Мужчины и женщины одинаково часто страдают раком уха. Первое место по распространенности занимают опухоли ушной раковины (80%), второе – новообразования наружного слухового прохода (15%), третье – поражения среднего уха (5%).
Злокачественные опухоли уха нередко возникают на фоне травматических повреждений и хронических воспалительных процессов. Рак уха прорастает близлежащие ткани, может проникать в структуры внутреннего уха, поражать черепно-мозговые нервы, вызывать карциноматоз мозговых оболочек и массивные кровотечения, обусловленные разрушением внутренней сонной артерии. На поздних стадиях рак уха метастазирует в регионарные лимфоузлы. Отдаленные метастазы выявляются редко. Лечение осуществляют специалисты в области онкологии и отоларингологии.

Причины рака уха
Причины развития данной патологии точно не установлены, однако специалисты выделяют ряд факторов, способствующих ее возникновению. В числе таких факторов – воспалительные и предраковые заболевания уха. Предшественником рака уха может стать полип, пограничный невус или хроническая язва. Вероятность злокачественного поражения также увеличивается при наличии хронического отита и ларингита, рубцов после ожогов, отморожений и травм уха.
Кроме того, в числе заболеваний, провоцирующих развитие онкологических процессов в области уха, указывают псориаз, хроническую экзему и СКВ. Определенную роль в развитии рака уха играют экзогенные факторы, в том числе – избыточная инсоляция (при раке ушной раковины) и ионизирующее излучение. Менее значимыми являются высокая влажность и низкая температура, способствующие возникновению воспалительных болезней уха и носоглотки. Некоторые специалисты указывают на наличие наследственной предрасположенности к онкологическим заболеваниям.
Классификация рака уха
С учетом локализации выделяют два типа рака уха: опухоли наружного уха и среднего уха. Опухоли наружного уха, в свою очередь, разделяют на два подтипа: новообразования ушной раковины и наружного слухового прохода. С учетом причин развития различают первичный и вторичный рак уха. Первичный очаг возникает при малигнизации клеток тканей уха, вторичный обычно является результатом прорастания злокачественных опухолей из близлежащих органов (например, из носоглотки, околоносовой пазухи и т. д.).
Существует экзофитный и эндофитный тип роста опухоли. Эндофитные опухоли растут преимущественно вглубь, экзофитные – в просвет органа. С учетом микроскопического строения выделяют три типа новообразований: язвенные, инфильтративные и солитарные вегетирующие. С учетом особенностей гистологического строения различают три типа онкологических поражений уха:
- Спиноцеллюллярная эпителиома. Развивается из клеток эпителия. Этот тип рака уха характеризуется быстрым ростом. При расположении в области ушной раковины представляет собой легко кровоточащий бородавчатый вырост с широким основанием, при локализации в области слухового прохода по внешнему виду напоминает эрозию либо почкообразный вырост. Иногда распространяется на весь слуховой проход.
- Базалиома. Происходит из эпителиальных клеток. Данная разновидность рака уха отличается более медленным ростом и поздним метастазированием. Представляет собой язву либо плоское опухолевидное образование, напоминающее рубцовую ткань.
- Саркома. Происходит из подлежащей соединительной ткани. Встречается очень редко. Характерен медленный рост при расположении в зоне ушной раковины и быстрый – при локализации в области слухового прохода.
Иногда в области уха возникают меланомы, протекающие аналогично другим меланомам кожи.
В клинической практике используют четырехстадийную классификацию, отражающую распространенность рака уха:
- 1 стадия – опухоль поражает кожу наружного уха либо слизистую оболочку среднего уха, подлежащие хрящи и костные структуры интактны.
- 2 стадия – новообразование проникает в хрящи наружного уха либо костную ткань среднего уха, но не выходит за пределы компактного слоя кости.
- 3 стадия – рак уха распространяется за пределы компактного слоя и поражает регионарные лимфоузлы.
- 4 стадия – выявляется крупное распадающееся новообразование, поражающее соседние анатомические структуры и проникающее в глубокие лимфоузлы шеи с образованием конгломератов. Иногда рак уха дает гематогенные метастазы.
Рак наружного уха
На начальных стадиях рак уха может протекать бессимптомно. В последующем пациенты жалуются на зуд, шум в ухе и усиливающиеся боли в области поражения. В зоне ушной раковины либо наружного слухового прохода обнаруживается узел, язва или грануляции. Рак уха, расположенный в зоне слухового прохода, кровоточит более часто по сравнению с опухолями ушной раковины. Возможны серозные, слизистые либо гнойные выделения. При метастазировании рака уха в регионарные лимфатические узлы выявляется их увеличение.
Больным с раком уха 1 стадии назначают радиотерапию. При сохранении остатков новообразования после курса лучевой терапии выполняют электроэксцизию. Пациентам с раком уха 2 стадии проводят комбинированную терапию – классическое хирургическое удаление или электрорезекцию узла в сочетании с предоперационной радиотерапией. При процессах в области наружного слухового прохода осуществляют полное удаление ушной раковины. На 3 стадии рака уха применяют лучевую терапию в сочетании с последующим расширенным оперативным вмешательством. Пораженные лимфатические узлы иссекают вместе с клетчаткой, при множественном метастазировании выполняют операцию Крайля. Прогноз при раке уха зависит от локализации и стадии процесса. Чем раньше диагностировано и чем более дистально расположено новообразование – тем выше вероятность благоприятного исхода.
Рак среднего уха
На начальных стадиях симптомы напоминают проявления хронического среднего отита. Самыми распространенными ранними признаками рака уха являются тугоухость и гноетечение. В области слухового прохода могут появляться грануляции. При прорастании подлежащих тканей интенсивность болевого синдрома увеличивается, пациенты с раком уха отмечают иррадиацию болей в висок и шею. Рост грануляций становится более бурным, грануляции легко кровоточат. Наблюдаются головокружения и быстрое прогрессирующее снижение слуха.
В последующем клиническая картина рака уха дополняется симптомами, свидетельствующими о поражении различных анатомических структур. При вовлечении лицевого и тройничного нервов возникают резкие боли и паралич мимических мышц. При прорастании глотки и околоушной слюнной железы отмечаются нарушения глотания и затруднения при движениях нижней челюстью. При распространении рака уха на мозговые оболочки развивается карциноматозный менингит. При поражении внутренней сонной артерии возможны обильные кровотечения. Регионарные лимфоузлы увеличиваются в размере, постепенно теряют подвижность, образуют конгломераты с окружающими тканями, возможно – с очагами распада.
Диагноз устанавливают на основании отоскопии, рентгенографии черепа и биопсии с последующим гистологическим исследованием. При проведении отоскопии обнаруживаются обширные, легко кровоточащие разрастания. На рентгенограммах при распространенных процессах выявляются очаги деструкции. Для уточнения объема поражения больных раком уха направляют на консультацию к неврологу, назначают МРТ головного мозга и другие исследования. Дифференциальную диагностику проводят с хроническим гнойным отитом, остеомиелитом височной кости, сифилисом, туберкулезом и каротидной хемодектомой.
При раке уха, ограниченном пределами барабанной полости, проводят комбинированную терапию – осуществляют субтотальную резекцию височной кости либо расширенную мастоидэктомию в сочетании с пред- и послеоперационной телегамматерапией. При лимфогенном метастазировании рака уха одновременно с удалением первичного очага выполняют иссечение регионарных лимфоузлов или (при наличии множественных метастазов) операцию Крайля. На поздних стадиях назначают паллиативную радиотерапию. Химиотерапия менее эффективна. При раке уха ее иногда применяют в сочетании с радиотерапией в процессе паллиативного консервативного лечения. При саркомах уха данный метод не используется.
Прогноз зависит от распространенности злокачественного процесса. После радикальных операций по поводу рака уха, ограниченного стенками барабанной полости, нередко наступает излечение. При поражении соседних анатомических структур, особенно средней черепной ямки, скуловой и основной костей, менингеальных оболочек и внутренней сонной артерии прогноз неблагоприятный. Больные с поздними стадиями рака уха погибают от гнойных процессов и внутричерепных осложнений.
Все опухоли подразделяют в зависимости от их потенций к прогрессии и клинико-морфологических особенностей на две основные группы:
Злокачественное новообразовние — заболевание, характеризующееся появлением бесконтрольно делящихся клеток, способных к инвазии в прилежащие ткани и метастазированию в отдаленные органы.
Злокачественные опухоли уха могут быть как первичными, т.е. развиваются непосредственно в том или ином отделе уха, так и возникать при прорастании новообразования из соседних органов и тканей.
Среди злокачественных опухолей наружного и среднего уха преимущественно (около 85%) встречается плоскоклеточный рак, менее чем в 10% случаев имеют место базальноклеточные карциномы, довольно редко развиваются аденокарциномы, меланомы, рабдомиосаркомы и веретеноклеточные саркомы.
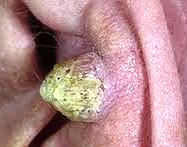
Рак уха чаще возникает в ушной раковине (приблизительно 80%), в наружном слуховом проходе он бывает где-то в 15% случаев, в среднем ухе – в 5%.
Предрасполагает к данной патологии хроническая гнойная инфекция (особенно с явлениями пролиферации), термические ожоги, радиационное облучение, чрезмерная инсоляция.
Нередко изначально злокачественное новообразование напоминает пятнышко или узелок. Постепенно увеличиваясь в размерах, оно на протяжении нескольких месяцев может не причинять больному никаких беспокойств. Затем большинство таких опухолей изъязвляется, образуя неглубокий дефект тканей, прикрытый сухой корочкой, после снятия, которой выступает капелька крови.
Опухолевому процессу, как правило, сопутствует вторичное воспаление, а также поражение надхрящницы и даже хряща, что сопровождается развитием хондроперихондрита и возникновением нарастающих болей.
Злокачественные опухоли в наружном ухе - у взрослых чаще диагностируется рак, у детей – саркома.
Достаточно часто при наличии злокачественных новообразований в районе наружного слухового прохода в патологический процесс вовлекаются соответствующие регионарные лимфатические узлы, а также околоушная слюнная железа, что объективно проявляется уплотнением данных областей и их отёком.
Наиболее распространённым вариантом опухолей височной кости у взрослых лиц признан рак, а у детей – саркома.
Ранняя диагностика этих новообразований крайне сложна.
Симптоматика аналогична той, что наблюдается в момент обострения хронического отита, когда пациент отмечает усиленное гноетечение из уха, постепенное усиление болевых ощущений, затем в гнойных выделениях возникает примесь крови, может развиться парез (ослабление двигательной функции) лицевого нерва, головокружение, приступообразные головные боли. При тотальном (полном) закрытии просвета слухового прохода возникает тугоухость.
Довольно редко встречается саркома ушной раковины, которая отличается медленным ростом и отсутствием каких-либо аденопатий.
В ходе своего формирования она интимно спаивается с подлежащей тканью, отличается пролиферативным ростом и сопровождается функциональными расстройствами. Обычно саркомы наружного слухового прохода возникают в детском возрасте.
В диагностике таких процессов основная роль принадлежит гистологическому методу.
Лечение при раке наружного уха может быть как лучевое, так и хирургическое.
Тактика ведения больных зависит от распространённости, характера и локализации опухоли.
При базалиомах и раке кожи без сопутствующего поражения хрящей ушной раковины это может быть классическое хирургическое вмешательство, короткофокусная рентгенотерапия или криодеструкция.
Если вовлечён хрящ или имеет место распространённый злокачественный процесс, лечение назначают комбинированное, иссекая все стенки слухового прохода и барабанную перепонку.
При наличии меланомы нередко удаляют ушную раковину целиком, вне зависимости от размеров опухоли. Постоперационный дефект устраняют при помощи пластики.
При клинически выявляемых метастазах в регионарные лимфатические узлы, одновременно с резекцией первичной опухоли производят лимфаденэктомию.
Злокачественные опухоли в среднем ухе - у взрослых чаще диагностируется рак, у детей – саркома.
Симптоматика злокачественных опухолей среднего уха определяется главным образом нарушением слуха виде ощущений заложенности и теми неврологическими симптомами, которые возникают в результате распространения новообразования на нервы, сосуды и ткани головного мозга.
Рост опухоли в височной кости довольно рано приводит к ее секвестрации, а присоединение вторичной инфекции – к появлению зловонных гнойных выделений.
Одновременно возникает боль в ухе и головная боль.
При отоскопии в поздней стадии процесса определяется легко кровоточащая при дотрагивании зондом ткань опухоли, полипозные массы и большое количество гноя.
Диагностика рака среднего уха проводится на основании отоскопической картины (большое количество легко кровоточащих полиповидных образований), данных гистологического анализа удаленных кусочков ткани, результатов рентгенологического исследования (наличия обширной деструкции костной ткани).
Лечение рака среднего уха в ранней стадии комбинированное (хирургическое, лучевое), а в поздней - лучевое, химиотерапия.
Терапия сарком предусматривает использование только лучевого метода.
Прогноз в ранней стадии заболевания, когда опухоль не вышла за пределы барабанной полости, относительно благоприятный.
В позднем периоде, при вовлечении в процесс соседних органов, неблагоприятный.
Читайте также:

