Какая из перечисленных опухолей относится к эпителиальным
ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
616. Какая из перечисленных опухолей относится к эпителиальным:
1. лимфангиома;
2. аденома;
3. гемангиома;
4. невринома.
617. Какая из перечисленных опухолей относится к неэпителиальным:
1. плеоморфная аденома;
2. светлоклеточная аденома;
3. онкоцитома;
4. липома.
618. Синоним плеоморфной аденомы:
1. онкоцитома;
2. липома;
3. аденолимфома;
4. смешанная опухоль.
619. В какой железе наиболее часто образуется плеоморфная аденома:
1. малой слюнной железе;
2. подъязычной железе;
3. поднижнечелюстной железе;
4.околоушной железе.
620. За счет чего происходит резкое увеличение размеров плеоморфной аденомы слюнной железы при доброкачественном ее росте:
1. за счет роста опухолевой ткани;
2. накопление секрета в кистозных полостях;
3. за счет скопления слюны в железе;
4. за счет скопления крови при затруднении кровообращения.
621. Айсберг-опухолями называют плеоморфные аденомы, которые локализуются:
1. в поднижнечелюстной железе;
2. на твердом нёбе;
3. в позадичелюстной области;
4. на мягком нёбе.
621. Функция околоушной железы при локализации в ней плеоморфной аденомы:
1. резко угнетается;
2. уменьшается, но не резко;
3. не изменяется;
622. На сиалограмме плеоморфная аденома околоушной железы выявляется:
1. в виде скопления контраста в центре опухоли;
2. в виде скопления контраста в железе по периферии опухоли;
3. в виде ограниченного дефекта наполнения ацинусов и протоков железы;
4. в виде деформации и расширения протоков железы вокруг локализации опухоли.
623. При каких опухолях на сиалограммах наблюдается нарушение непрерывности выводных протоков:
1. плеоморфных аденомах;
2. мономорфных аденомах;
3. сосудистых опухолях;
4. фибромах.
624. Если плеоморфная аденома растет из малой слюнной железы, то при какой ее локализации рост опухоли может сопровождаться болью:
1. на твердом нёбе;
2. в щеке;
3. в мягком нёбе;
4.в ретромолярной области.
625. Если плеоморфная аденома растет из малой слюнной железы, то при какой ее локализации опухоль будет малоподвижной:
1. на твердом нёбе;
2. в щеке;
3. в мягком нёбе;
4. в ретромолярной области.
626. Плеоморфная аденома:
1. имеет выраженную капсулу,
2. имеет тонкую капсулу;
3. имеется капсула, но в некоторых участках опухоли она отсутствует;
4. капсулы нет.
627. Что такое парасивлома:
1. опухоль, которая растет в железе из железистой ткани;
2. опухоль, растущая в железе из фиброзной ткани;
3. опухоль, которая растет в железе из сосудистой или нервной ткани;
4. опухоль, растущая из окружающих железу тканей.
628. К мономорфным аденомам не относится:
1. базальноклеточная аденома;
2. оксифильноклеточная аденома;
3. Аденолимфома;
4. ацинозноклеточная опухоль.
629 . К мономорфным аденомам не относится:
1. базальноклеточная аденома;
2. оксифильноклеточная аденома;
3. аденолимфома;
4. плеоморфная аденома.
630. К мономорфным аденомам не относится:
1. базальноклеточная аденома,
2. оксифильноклеточная аденома;
3. аденолимфома,
4. парасиалома.
631. Не является синонимом оксифильноклеточной аденомы:
1. Онкоцитома;
2. базальноклеточная аденома;
3. онкоцитарная аденома;
4. ацидофильноклеточная аденома.
632. Не является синонимом светлоклеточной аденомы:
1. гипернефроидная опухоль;
2. паратиреоподобная опухоль;
3. миоэпителиальная аденома;
4. бранхиогенная аденома.
633. Не является синонимом аденолимфомы:
1. опухоль Уортина;
2. оксифильноклеточная аденома
3. бранхиогенная аденома.
4. ацидофильноклеточная аденома.
634. Какая из аденом называется опухолью Уортина:
1. плеоморфная аденома;
2. светлоклеточная аденома;
3. аденолимфома;
4. онкоцитома.
635. Источником развития мономорфных аденом является:
1. эпителий концевых отделов слюнных желез;
2. эпителий выводных протоков слюнных желез;
3. эпителий концевых отделов и выводных протоков слюнных желез;
4. строма слюнных желез.
636.Чем выполнена кистозная полость при аденолимфоме:
1. слизью;
2. кровью;
3. серо-бурой жидкостью;
4. гноем.
637. На разрезе какая из аденом имеет темно-коричневую окраску и дольчатое строение, окруженная капсулой:
1. базальноклеточная аденома
2. оксифильноклеточная аденома
3. светлоклеточная аденома;
4. аденолимфома.
638. Какая из перечисленных опухолей не относится к неэпителивльным:
1. гемангиома;
2. лимфангиома;
3. липома;
4. Онкоцитома.
639. В каком возрасте чаще встречаются сосудистые опухоли слюнных желез:
1. Детском;
2. юношеском;
3. Среднем;
4. любом возрасте.
640. При расположении гемангиомы в толще железы как она изменяет цвет кожи данной области:
1. не изменяет;
2. кожа становится розовой;
3. кожа становится синюшной;
4. кожа становится багровой.
641. Липома слюнных желез построена из жировых долек:
1. правильной формы и одинаковых ра меров;
2. правильной формы и неодинаковых размеров;
3. неправильной формы и одинаковых размеров;
4. неправильной формы и неодинаковых размеров.
642. Что указывает на озлокачествление плеоморфной аденомы слюнной железы:
1. медленный рост;
2. болезненное течение;
3. ноющие боли;
4. ускорение роста опухоли.
643. Что указывает на озлокачествление плеоморфной аденомы слюнной железы:
1. медленный рост;
2. болезненное течение,
3. ноющие боли;
4. ограничение подвижности опухоли.
644. Как изменяются на сиалограммах выводные протоки околоушной железы при озлокачествленной плеоморфной аденоме:
1. протоки расширяются;
2. деформируются;
3. появляется фрагментация протоков;
4. протоки не изменяются.
645. Какой метод является решающим при установлении диагноза озлокачествленной плеоморфной аденомы околоушной железы:
1. анамнез заболевания;
2. данные клинического обследования (осмотр, пальпация);
3. сиалография;
4. гистологическое исследование.
646. Синоним мукоэпидермоидной опухоли:
1. ацинозноклеточная опухоль;
2. аденокистозная карцинома;
3. слизеобразующая эпителиома;
4. карцинома эпидермоидная.
647. Что является источником развития мукоэпидермоидной опухоли слюнных желез:
1. эпителий выводных протоков;
2. строма выводных протоков и паренхимы;
3. сосуды, находящиеся в железе;
4. нервы, находящиеся в железе.
648. Какие различают варианты клинического течения мукоэпидермоидной опухоли слюнных желез:
1. Доброкачественный;
2. злокачественный;
3. полузлокачественный,
4. доброкачественный и злокачественный.
649. Синоним аденокистозной карциномы:
1. аденокарцинома;
2. плеоморфная аденома;
3. мукоэпидермоидная опухоль;
4. цилиндрома.
650. Синоним цилиндромы:
1. аденокарцинома;
2. плеоморфная аденома;
3. мукоэпидермоидная опухоль,
4. аденокистозная карцинома.
651. Какой рост характерен для аденокистозной карциномы (цилиндромы) слюнной железы:
1. медленный;
2. быстрый;
3. очень быстрый;
4. очень медленный.
652. Какой клинический признак характерен для цилиндромы слюнной железы:
1. быстрый рост;
2. боль в области опухоли;
3. гноетечение из железы;
4. наличие воспалительных явлений.
653. Рост цилиндромы происходит:
1. по кровеносным сосудам;
2. по периневральным щелям;
3. по лимфатическим сосудам;
4. по выводным протокам.
654. Может ли наблюдаться поражение лицевого нерва при цилиндроме околоушной железы:
1. нет;
2. очень редко;
3. довольно часто;
655. Карциномы слюнных желез развиваются из:
1. стромы протоков;
2. эпителия протоков;
3. кровеносных сосудов,
4. лимфатических сосудов.
656. Не существует следующей карциномы:
1. аденокарциномы;
2. солидной;
3. эпидермоидной;
4. недифференцированной.
657. Возможен ли некроз опухоли при карциноме слюнных желез:
1. нет;
2. может быть, но только в ранней стадии;
3. может быть, но только в поздней стадии;
4. наблюдается на любой стадии развития опухоли.
658. Чем обусловлено угнетение функции слюнной железы при развитии в ней карциномы:
1. интоксикацией тканей;
2. инфильтрирующим ростом опухоли;
3. скоплением экссудата;
4. ухудшением местного кровообращения.
660. Клиническое течение ацинозноклеточной опухоли слюнной железы сходно:
1. с доброкачественной опухолью;
2. со злокачественной опухолью (карциномой);
3. с кистой;
4. напоминает гемангиому.
661. Сиалографическая картина ацинозноклеточной опухоли слюнной железы соответствует:
1. доброкачественной опухоли;
2. злокачественной опухоли;
3. кисте;
4. гемангиоме.
663. При лечении злокачественных опухолей слюнных желез:
1. проводится как предоперационная, так и послеоперационная лучевая терапия;
2. проводится только предоперационная лучевая терапия;
3. проводится только послеоперационная лучевая терапия;
4. лучевая терапия не проводится.
664. Какой метод предоперационной подготовки является наиболее эффективным при лечении злокачественных опухолей слюнных желез:
1. терморадиотерапия;
2. гамма-терапия;
3. лучевая терапия;
665. При рецидивирующих опухолях проводят:
1. энуклеацию опухоли;
2. частичную паротидэктомию;
3. субтотальную паротидэктомию;
4. тотальную паротидэктомию.
666. Если доброкачественная опухоль исходит из глубокой доли околоушной железы, то проводят:
1. энуклеацию опухоли;
2. частичную паротидэктомию;
3. субтотальную паротидэктомию;
4. тотальную паротидэктомию.
667. При какой форме злокачественных опухолей может быть применен метод тотальной паротидэктомии в сочетании с послеоперационной лучевой терапией:
1. аденокарциноме;
2. эпидермоидной карциноме;
3. карциноме в плеоморфной аденоме;
4. аденокистозной карциноме.
668. При какой форме злокачественных опухолей может быть применен метод тотальной паротидэктомии в сочетании с послеоперационной лучевой терапией:
1. Аденокарциноме;
2. эпидермоидной карциноме;
3. карциноме в плеоморфной аденоме;
4. мукоэпидермоидной опухоли.
669. При какой форме злокачественных опухолей может быть применен метод тотальной паротидэктомии в сочетании с послеоперационной лучевой терапией:
1. аденокарциноме;
2. эпидермоидной карциноме;
3. карциноме в плеоморфной аденоме;
4. ацинозноклеточной опухоли.
670. На какой срок после операции паротидэктомии накладывается давящая повязка:
1. 1-2 дня;
2. 2-3 дня;
3. 5-6 дней;
4. 10-12 дней.
671. Как часто после паротидэктомии возникает временный парез мимической мускулатуры любой выраженности:
1. не возникает;
2. возникает у 1/3 больных;
3. возникает у половины больных;
4. возникает у 2/3 больных.
672. Зависит ли частота возникновения временного пареза мимической мускулатуры лица от возраста больных, оперированных по поводу доброкачественных опухолей методом паротидэктомии:
1. не зависит;
2. в пожилом возрасте возникает чаще;
3. в среднем возрасте возникает чаще;
4. в детском возрасте возникает чаще.
673. Частота и тяжесть повреждения нерва при проведении операции по поводу удаления доброкачественных опухолей околоушной железы зависит:
1. только от вида паротидэктомии;
2. от возраста больных;
3. от объема вмешательства;
4. от вида и объема оперативного вмешательства.
674. При повреждении какой ветви лицевого нерва, при проведении паротидэктомии, наблюдается отсутствие смыкания век:
1. височной;
2. скуловой;
3. щечной;
4. краевой.
675. При повреждении какой ветви лицевого нерва, при проведении паротидэктомии, наблюдается нарушение движения верхней губы:
1. височной;
2. скуловой,
3. щечной;
4. краевой.
676. При повреждении какой ветви лицевого нерва, при проведении паротидэктомии, наблюдается нарушение движения нижней губы:
1. височной;
2. скуловой,
3. щечной;
4. краевой.
677. При послеоперационном неврите скуловой ветви лицевого нерва выздоровление наступает через:
1. 1-2 месяца;
2. 2-5 месяцев;
3. 1-2 года;
4. 2-4 года.
678. При повреждении какой ветви лицевого нерва наблюдается сглаженность носогубной складки:
1. височной;
2. скуловой;
3. щечной;
4. Краевой.
679. При посттравматическом неврите лицевого нерва его клиническая симптоматика появляется:
1. сразу после проведенной операции;
2. на 2-3 день после операции;
3. через неделю после операции;
4. через 14 дней.
680. Временный парез мимической мускулатуры лица, при ухудшении трофики лицевого нерва, возникает:
1. сразу после проведенной операции,
2. на 2-3 день после операции;
3. через неделю после операции;
4. через 14 дней.
681. Временный парез мимической мускулатуры лица, при ухудшении трофики лицевого нерва, длится:
1. 2-3 недели после операции;
2. 1-2 месяца после операции;
3. 2-5 месяцев после операции;
4. 5-9 месяцев после операции.
682. При пересечении какого сосуда нарушается трофика лицевого нерва:
1. нижнечелюстной артерии;
2. шилососцевидной артерии;
3. височной артерии;
4.глубокой ушной артерии.
683. При повреждении каких нервов наблюдается нарушение чувствительности кожи околоушной области и ушной раковины при проведении паротидэктомии:
1. большого ушного нерва;
2. ушно-височного нерва;
3. заднего ушного нерва;
4. большого ушного и ушно-височного нервов.
4. ограниченное скопление гноя под кожным лоскутом.
686. Серомы обнаруживаются:
1. на следующий день после операции;
2. в первые два дня после операции;
3. на 7-10 сутки после операции;
4. через 10-20 дней после операции.
687. При пункции серомы получаем:
1. серозную жидкость;
2. слюну;
3. кровь;
4. гной.
688. Аурикуло-темпоральный синдром наблюдается после:
1. частичной паротидэктомии;
2. субтотальной паротидэктомии;
3. тотальной паротидэктомии;
4. всех видов паротидэктомии.
689. После частичной паротидэктомии аурикуло-темпоральный синдром наблюдается в сроки:
1. от 1 до 12 месяцев
2. от 3 месяцев до 3 лет;
3. от 1 года до 7 лет;
4. от 7 до 12 лет.
690. После субтотальной паротидэктомии аурикуло-темпоральный синдром возникает в сроки:
1. от 1 до 12 месяцев;
2. от 3 месяцев до 3 лет;
3. от 1 года до 7 лет;
4. от 7 до 12 лет.
692. Гиперемия кожи при аурикуло-темпоральном синдроме прекращается:
1. сразу после окончания приема пищи;
2. через 5-10 минут;
3. через 15-20 минут;
4. через 30-40 минут.
693. После какой операции наиболее часто возникают рецидивы опухолей околоушных желез:
1. энуклеации опухоли;
2. частичной паротидэктомии;
3. субтотальной паротидэктомии;
4. тотальной паротидэктомии.
694. В каком проценте случаев возникают рецидивы доброкачественных опухолей околоушной железы при проведении энуклеации новообразования:
1. в 5-10% случаев;
2. в 10-20% случаев;
3. в 25-50% случаев;
4. рецидивов не бывает.
1. Какая из перечисленных опухолей относится к эпителиальным?:
2. Какая из перечисленных опухолей относится к не- эпителиальным?:
- сально клеточная аденома.
3. Синоним плеоморфной аденомы:
4. В какой железе наиболее часто образуется плео- морфная аденома?:
-малой слюнной железе;
5. Плеоморфная аденома - это опухоль какого про- исхождения?:
+эпителиального;
6. Рост плеоморфной аденомы околоушной железы:
- сопровождается сильной болью в области опухоли;
- сопровождается ноющей болью в области опухоли;
7. Может ли наблюдаться колебание размеров пле- оморфной аденомы слюнной железы по мереее роста?:
8. Может ли наблюдаться ускорение роста плео- морфной аденомы слюнной железы при доброкаче- ственном ее росте?:
9. В плеоморфной аденоме околоушной железы мо- гут ли встречаться кистозные полости?:
+могут;
10. За счет чего происходит резкое увеличение раз- меров плеоморфной аденомы слюнной железы при доброкачественном ее росте?:
- за счет роста опухолевой ткани;
+ накопление секрета в кистозных полостях;
- за счет скопления слюны в железе;
-з а счет скопления крови при затруднении кровообра- щения.
11. Какой плотности на ощупь плеоморфная адено- ма околоушной железы?:
+плотная;
12. Бугристость плеоморфной аденомы слюнной железы:
- является признаком озлокачествления;
- является признаком рецидивирования;
+ не является признаком злокачественного роста.
13. Если плеоморфная аденома представлена мно- жественными узлами, то это указывает:
- на ее озлокачествление;
+ на рецидивирующие опухоли;
- ни на что не указывает.
14. Айсберг - опухолями называют плеоморфные аденомы, которые локализуются:
- в поднижнечелюстной железе;
- на твердом нёбе;
+ в позадичелюстной области;
-н а мягком нёбе;
- в ретромолярной области.
15. Функция околоушной железы при локализации в ней плеоморфной аденомы:
- уменьшается, но не резко;
16. На сиалограмме плеоморфная аденома около- ушной железы выявляется:
- в виде скопления контраста в центре опухоли;
- в виде скопления контраста в железе по периферии опухоли;
+ 8 виде ограниченного дефекта наполнения ацинусов и протоков железы;
- в виде деформации и расширения протоков железы вокруг локализации опухоли.
А.А. Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
КИСТЫ ЧЕЛЮСТЕЙ
| 27.1. РАДИКУЛЯРНЫЕ КИСТЫ |
| 27.2. ФОЛЛИКУЛЯРНЫЕ КИСТЫ |
| 27.3. ПАРАДЕНТАЛЬНЫЕ КИСТЫ |
| 27.4. ЭПИДЕРМОИДНЫЕ КИСТЫ |
| 27.5. НЕОДОНТОГЕННЫЕ КИСТЫ ЧЕЛЮСТЕЙ |
| 27.6. ЛЕЧЕНИЕ КИСТ ЧЕЛЮСТЕЙ |
Киста— это полостное образование доброкачественного характера, локализующееся в костных или мягких тканях, имеющее жидкое или полужидкое содержимое, стенка которого вы- стлана эпителием. Псевдокисталишена эпителиальной выстелки.
Кисты челюстей могут быть одонтогенного и неодонтогенного происхождения. Одонто- генныекисты делятся на: радикулярные (апикальные, латеральные, субпериостальные, рези- дуальные), фолликулярные, парадентальные и эпидермоидные.
Неодонтогенные кисты подразделяются на: носонебные (резцового канала), глобуло- максиллярные (шаровидно-верхнечелюстные) и носоальвеолярные (носогубные).
РАДИКУЛЯРНЫЕКИСТЫ
Радикулярныекисты челюстей встречаются наиболее часто и возникают при развитии хронического воспалительного процесса вокруг корня зуба. При анализе собственных клиничес- ких наблюдений (1000 челюстных кист) выявлено, что радикулярные кисты встречались в 85% случаев. Почти одинаково часто они обнаруживаются как у мужчин, так и у женщин. Наиболь- шее число кист обнаруживается в возрасте от 20 до 45 лет. Это связано с тем, что в данном возрастном периоде зубы наиболее часто поражаются кариозным процессом, осложненным воспалительными изменениями в периапикальных тканях. Радикулярные кисты на верхней че- люсти встречаются несколько чаще, чем на нижней, соответственно: 56% (на верхней) и 44% (на нижней челюсти).
Радикулярные кисты возникают в результате наличия хронического воспалительного процесса в периодонте . Известно, что Маляссе (1885 г.) и Н.А. Астахов (1908 г.) на внутренней поверхности периодонта почти в каждом зубе обнаружили эпителиальные клеточные островки, которые сохраняются в течение всего периода жизни. В результате раздражающего воздейс- твия воспалительного процесса, в некоторых случаях, происходит пролиферация эпите- лиальных клеток, которые могут выстилать полость околокорневой гранулемы с последующим образованием кисты. В других же случаях, под влиянием химических веществ образующихся при воспалении, эпителиальные клетки размножаются и разрастаются, формируя микроско- пические полости. Последние постепенно наполняются кистозным содержимым, увеличиваются в размерах, лопаются и сливаются в единое кистозное образование.

а) б)
Рис. 27.1.1. Развитие радикулярной кисты. Стадия кистогранулемы(а, б).
Рост кисты происходит медленно, за счет увеличения объема кистозного содержимого, что вызывает давление на окружающую кость и приводит к атрофии последней (рис. 27.1.1). В челюсти может образоваться костный дефект и киста продолжает свой рост под надкостницей (субпериостальная киста). Киста растет за счет более высокого, чем в кости, давления кистоз- ной жидкости.
27.1. РАДИКУЛЯРНЫЕ КИСТЫ

Рис. 27.1.2. Внешний вид больной с радикулярной кистой верхней челюсти слева.
Патоморфология. Оболочка кисты представлена соединительной тканью, кото- рая непосредственно прилежит к окружающей кости, а изнутри она выстлана эпителием. Эпителиальная выстилка построена наиболее часто по типу многослойного плоского эпите- лия полости рта без полного его ороговения. В
редких случаях, кисты могут быть выстланы цилиндрическим, кубическим или мерцательным эпителием. В оболочке радикулярной кисты, микроскопически всегда можно выявить воспали- тельные изменения, которые выражены в той или иной степени. Воспалительные явления при- водят к эрозии эпителия с последующим некрозом части или всей оболочки. При морфологиче- ском изучении оболочки кисты, в некоторых случаях, удается обнаружить эпителиальную выс- тилку лишь на отдельных участках.
К характерным особенностям строения радикулярных кист следует отнести наличие в их содержимом и стенках холестерина. Его появление связывают с распадом клеточных структур, богатых липидами . При повторных обострениях (нагноении) кист, в окружающей кистозную оболочку кости, наблюдаются воспалительные изменения.
Клиника. Жалобы больных при радикулярных кистах могут отсутствовать, т.к. протекают бессимптомно, а ее обнаружение — это нередко случайная находка при рентгенографии зубов во время их лечения. В других случаях жалобы сводятся к наличию деформации челюсти или свищей на альвеолярном отростке. При нагноении кист ухудшается общее состояние, появля- ются симптомы интоксикации и другие признаки воспалительного процесса (боли и т.п.). Поэто- му нередко кисты выявляются при нагноении. Сдавление сосудисто-нервного пучка на нижней челюсти может вызвать симптом Венсана (парестезию нижней губы).
Кисты челюстей редко вызывают деформацию лица. Во многом это зависит от их локали- зации. Чаще асимметрия лица может возникнуть при наличии кист во фронтальном отделе верхней и нижней челюстей. При прорастании кисты, развивающейся от центральных резцов верхней челюсти в сторону носовой полости, можно обнаружить валик Гербера — выпячивание в нижнем носовом ходу, выявляемое при риноскопии.
При осмотре полости рта определяется сглаженность или выбухание округлой формы передней стенки челюсти в области переходной складки. Пальпация деформации безболез- ненная, границы выбухания четкие. При развитии кисты от зуба, корень которого обращен в сторону неба (боковой резец, второй премоляр, первый моляр) наблюдается истончение, а ино- гда и рассасывание небной пластинки верхней челюсти. На небе пальпируется ограниченное полушаровидное выбухание (рис 27.1.2).
Кисты в области больших коренных зубов часто растут в сторону верхнечелюстной пазухи не вызывая видимой деформации челюсти. При локализации кист в области угла и ветви нижней челюсти деформация последней отмечается лишь при очень больших раз- мерах опухолеподобного образования. Если киста исходит от корней второго или третьего моляра нижней челюсти, то она может располагаться ближе к язычной поверхности, т.к. с другой стороны имеется мощный слой компактной и губчатой кости. Нервно-сосудистый пучок на нижней челюсти оттесняется кистой по мере ее роста, в патологический процесс не вовлекается.
27. КИСТЫ ЧЕЛЮСТЕЙ
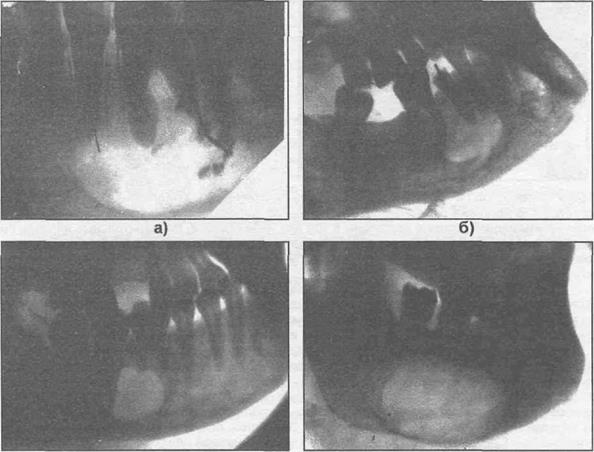
В) Г)
Рис. 27.1.3. Рентгенограммы больных с радикулярными кистами, локализующимися на нижней челюсти (а,б, в,г).
При наличии дефекта кости челюсти под слизистой оболочкой пальпируется костное ок- но, а в его центре определяется флюктуация. Слизистая оболочка в области перфорированно- го участка кости в цвете не изменена. Причинный зуб обычно с кариозной полостью и омерт- вевшей пульпой. Может наблюдаться конвергенция (схождение, сближение) коронок рядом расположенных зубов. Другие зубы, находящиеся в зоне кисты, имеют пониженную электровоз- будимость. Во время лечения зуба пульпэкстрактор может проникнуть за пределы верхушки корня и через корневой канал выделяется прозрачная, соломенно-желтого цвета жидкость. При удалении зуба эта жидкость выделяется через лунку. Зондируя (пуговчатым зондом) послед- нюю врач проникает в полость кисты.
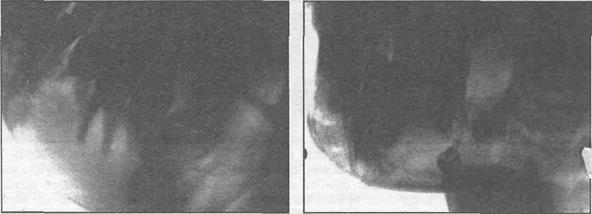
а) б)
Рис. 27.1.4.Рентгенограммы нижней челюсти детей
Чтобы понимать, что такое эпителиальная опухоль и какая она бывает, нужно разобраться, что собой представляет новообразование и является ли оно онкологией. Это очень важно. Например, эпителиальные опухоли полости рта могут быть доброкачественными или злокачественными.
К сожалению, сегодня растет количество заболевших раком людей, и смертность от этой болезни занимает третье место после смертей от заболеваний сердечно-сосудистой и дыхательной системы. Каждый год регистрируют примерно шесть миллионов новых случаев заболевания. Среди мужчин лидерами оказались те граждане, которые проживают на территории Франции. А среди женщин чаще заболевают представительницы слабого пола, живущие в Бразилии.
Рост заболеваемости можно объяснить отчасти старением жителей планеты, так как чаще страдают люди зрелого и особенно преклонного возраста. По статистике, каждый второй заболевший онкологией - это человек старше 60 лет.
Что такое рак и что собой представляют опухоли эпителиального происхождения? Чем отличаются доброкачественные и злокачественные новообразования и какими они бывают?
Что такое рак

Термин "рак" используется в медицине как общее название для онкологических заболеваний. Для него характерно бесконтрольное размножение клеток. Их агрессивный рост поражает и сам орган, откуда "неправильные" клетки берут свое начало, и близлежащие органы. Также у злокачественной формы опухоли есть склонность к метастазированию.
У мужчин чаще всего под ударом находится предстательная железа и легкие, а у женщин уязвимым органом является молочная железа, чуть реже яичники. Кстати, эпителиальные опухоли яичников в 80-90 % случаев развивается из эпителиальной ткани.
Как здоровые клетки "превращаются" в раковые

Организм человека состоит из миллиардов клеток, все они появляются, делятся и умирают в определенный момент, если они здоровы. Все это запрограммировано, есть начало цикла жизни клетки и конец. Когда они в норме, деление происходит в соответствующих количествах, новые клетки замещают старые. Процесс не выходит за пределы органов и тканей. За это отвечают регуляторные системы организма.
Но если структура клеток меняется вследствие воздействия разных факторов, то они теряют способность к самоликвидации, перестают контролировать свой рост, перерастая в раковые, и начинают бесконтрольно размножаться. То есть для таких клеток характерен инвазивный рост.
Результатом этого являются "модифицированные клетки", которые способны на длительную жизнедеятельность. Они в итоге и формируют злокачественную опухоль. Рак способен поразить до нескольких органов сразу. Нездоровые клетки распространяются по организму по лимфатической и кровеносной системе, распространяя метастазы.
Причины развития рака

Причины развития онкологии разнообразны, но специалисты не могут однозначно ответить на вопрос, что именно вызвало рак в каждом отдельном случае. Некоторые полагают, что это экология, другие винят в этом генномодифицированные продукты. При этом все ученые выделяют факторы, способствующие нарушению работы клеток, что в конечном итоге может привести к злокачественной форме новообразования.

Известно достаточное количество факторов, влияющих на запуск канцерогенеза. Что может способствовать заболеванию?
- Химические канцерогены. К данной категории относятся винилхлорид, металлы, пластик, асбест. Их особенностью является то, что они способны влиять на ДНК-клетки, провоцируя злокачественное перерождение.
- Канцерогены физической природы. К ним относятся различного вида излучения. Ультрафиолетовое, рентгеновское, нейтронное, протонное излучение.
- Биологические факторы канцерогенеза - разные виды вирусов, такие как герпесоподобный вирус Эпштейна - Барр, который вызывает лимфому Беркитта. Вирус папилломы человека может вызвать рак шейки матки. Вирусы гепатитов B и C способствуют раку печени.
- Гормональные факторы — человеческие гормоны, например половые. Они могут повлиять на злокачественное перерождение ткани.
- Генетические факторы также влияют на появление рака. Если у предшествующих родственников были случаи заболевания, то возможность развития недуга у следующих поколений выше.
Названия доброкачественных и злокачественных опухолей
В названии опухоли всегда присутствует окончание "ома", а первая часть - это название задействованной ткани. К примеру, опухоль кости —остеома, жировой ткани —липома, сосудистой — ангиома, а железистой —аденома.
Саркома - это злокачественная форма из мезенхимы. Диагноз зависит от вида мезенхимальной ткани, например остеосаркома, миосаркома, ангиосаркома, фибросаркома и так далее.
Канцер или карцинома - это название злокачественной эпителиальной опухоли.
Классификация всех новообразований
Международная классификация новообразований исходит из патогенетического принципа с учетом морфологического строения, вида клеток, тканей, органов, мест нахождения, а также структуры в отдельных органах. Например, органоспецифические или органонеспецифические.
Все существующие новообразования подразделяются на семь групп. Группа зависит от принадлежности опухоли к определенной ткани и различает их по гистогенезу.
- эпителиальные опухоли, не имеющие специфической локализации;
- опухоли экзо- или эндокринных желез или специфических эпителиальных тканей;
- мягкотканные опухоли;
- опухоли меланинобразующей ткани;
- опухоли мозга и нервной системы;
- гемобластомы;
- тератомы, дисэмбриональные опухоли.
Медицина разделяет две формы - доброкачественную и злокачественную.
Эпителиальные доброкачественные и злокачественные опухоли

По клиническому течению разделяют:
- доброкачественные формы из эпителия или эпителиом;
- злокачественные, которые называют раком или карциномой.
По гистологии (виду эпителия) различают:
- новообразование из покровного эпителия (многослойного плоского и переходного);
- из железистого эпителия.
По органной специфичности:
- органоспецифические опухоли,
- органонеспецифические (без специфической локализации).
Доброкачественная форма
К доброкачественным эпителиальным опухолям (эпителиомам) относятся:
- Папиллома (из плоского и переходного покровного эпителия).
- Аденома (из железистого эпителия). В злокачественной форме - это карцинома.
Обе разновидности обладают исключительно тканевым атипизмом и имеют паренхиму и строму. Всем известные папилломы являются доброкачественной формой эпителиальной опухоли, которая, в свою очередь, происходит из ткани покровного эпителия.
Папилломы образуются на поверхности кожи из плоского либо переходного эпителия. Также могут быть не на поверхности, а, например, в слизистой оболочке глотки, на голосовых связках, на тканях мочевого пузыря, мочеточников и лоханок почек или в других местах.
Внешне они напоминают сосочки, а могут напоминать и цветную капусту. Могут быть в единичном проявлении, а могут быть и множественными. Папиллома часто имеет ножку, которая прикреплена к коже. Тканевый атипизм возникает вследствие нарушения основной особенности любого эпителия — комплексности. При таком нарушении происходит сбой в определенном расположении клеток и их полярности. При данной доброкачественной опухоли сохраняется экспансивный рост клеток (базальная мембрана). При экспансивном росте клеток новообразование растет само из себя, увеличиваясь в размере. Оно не внедряется в соседние ткани, что привело бы к их разрушению, как при инвазивном росте.
Течение папиллом различно и зависит от вида пораженной ткани. Папилломы, расположенные на поверхности кожи (либо бородавки), развиваются и растут медленно. Такие образования, как правило, не доставляют большого беспокойства своим обладателям. А вот в случае появления во внутренних частях тела вызывают достаточно проблем. Например, после удаления папилломы с голосовых связок они могут появится вновь, так как носят рецидивирующий характер. Доброкачественные папилломы мочевого пузыря могут начать изъязвляться, что впоследствии ведет к кровотечению и возникновению гематурии (кровь появляется в моче).
Несмотря на то, что папилломатозные новообразования на коже являются доброкачественной формой опухоли и не вызывают особого беспокойства, малигнизирование опухоли в злокачественную все-таки возможно. Этому способствует тип ВПЧ и предрасполагающие внешние факторы. Существует более 600 видов штаммов ВПЧ, из которых более шестидесяти обладают повышенным онкогеном.
Аденома также относится к опухоли эпителиального происхождения и формируется из железистого эпителия. Это зрелое новообразование. Молочная железа, щитовидная и другие являются возможным местом дислокации аденомы. Также она может образоваться в слизистых оболочках желудка, в кишечнике, бронхах и матке.
Рост клеток аденомы, так же как и у папиллом, имеет экспансивный характер роста. Она отграничена от соседней ткани и имеет вид узла мягко-эластичной консистенции, розовато-белого цвета.
На сегодняшний день принцип развития этого образования изучен не до конца, но обычно удается увидеть первые нарушения в балансе гормонов - регуляторов функции желизистого эпителия.
В случаях, когда в таком доброкачественном новообразовании присутствует киста, то используется термин кисто- или цистоаденома.
По морфологическим видам аденомы делятся на:
- фиброаденома – аденома, в которой строма преобладает над паренхимой (часто формируется в молочной железе);
- альвеолярная или ацинарная, которая копирует концевые отделы желез;
- тубулярная, способная сохранять протоковый характер эпителиальных структур;
- трабекулярная, для которой характерно балочное строение;
- аденоматозный (железистый) полип;
- кистозная с резко выраженным расширением просвета желез и образованием полостей (это как раз и есть цистоаденома);
- кератоакантома относится к э-пителиальной опухоли кожи.
Особенностью аденом является то, что они способны перерождаться в рак, в аденокарциному.
Злокачественная форма
Этот вид рака может развиться из покровного или железистого эпителия. Эпителиальный рак способен появиться в любом органе, где присутствует эпителиальная ткань. Этот вид самый часто встречающийся среди злокачественных форм опухолей. Для него характерны все свойства злокачественности.
Если в этот период распознать прединвазивный рак, то это поможет избавиться от дальнейших серьезных проблем. Как правило, проводится хирургическое лечение, и в этом случае намечается благоприятный прогноз. Проблема в том, что пациент редко испытывает какие-либо симптомы заболевания, и этот "начальный" рак сложно обнаружить, так как он никак не проявляется на макроскопическом уровне.
Злокачественная опухоль из эпителиальной ткани по гистогенезу может иметь следующий характер:
- переходноклеточный из покровного эпителия (плоского и переходного);
- базальноклеточный;
- недифференцированный рак (мелкоклеточный, полиморфноклеточный и др.);
- базальноклеточный;
- плоскоклеточный ороговевающий рак (злокачественные формы заболевания эпителиального строения чаще всего (до 95 %) представлены плоскоклеточным ороговевающим раком;
- плоскоклеточный неороговевающий рак.
Отдельная категория - это смешанные формы рака. Они состоят из двух видов эпителия - плоского и цилиндрического. Такой вид называется "диморфный рак".
Рак, происходящий из железистого эпителия:
- Коллоидный и его разновидность - перстневидноклеточный рак.
- Аденокарцинома. Кстати, название этой опухоли дал Гиппократ. Он сравнил ее внешний облик с крабом.
- Солидный рак.
Также специалисты различают по особенностям следующие опухоли из эпителиальной ткани:
- медуллярный, или мозговидный, рак;
- простой рак, или вульгарный;
- скирр, или фиброзный рак.
Симптоматика онкологических заболеваний
Симптомы заболевания зависят от того, где именно развилось опухоль, в каком органе, от скорости ее роста, а также наличия метастазов.
- Изменение состояния кожных покровов на определенном участке в виде растущей припухлости, которая окружена каймой гиперемии. Припухлости могут начать изъязвляться, появляются язвы, плохо поддающиеся лечению.
- Изменение тембра голоса, человеку трудно глотать, кашель приступами, боль в области груди либо живота.
- Больной может сильно похудеть, ему свойственен плохой аппетит, слабость, стойкое повышение температуры, анемия, уплотнение в молочной железе и кровянистые выделения из соска или мочевого пузыря, трудности при мочеиспускании.
Но могут присутствовать и иные симптомы.
Диагностика рака

Необходим своевременный поход к специалисту для тщательного осмотра и подробный сбор анализов. К диагностическим методам для выявления болезни относятся:
- физикальный метод изучения пациента;
- компьютерная томография, МРТ (считается очень действенным методом), рентгенография;
- анализ крови (общий и биохимический), выявление опухолевых маркеров в крови;
- пункция, биопсия с морфологическим исследованием;
- бронхоскопия, эзофагогастродуоденоскопия.

Все эти меры помогут обнаружить болезнь на ранней стадии и полностью вылечить пациента.
Читайте также:

