Как выглядит лимфангиома на узи
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Папилломы представляют собой полипы на тонкой ножке цвета нормальной кожи или коричневого цвета (от светло-коричневого до темно-коричневого)
метод лазеродеструкции плотных округлых ороговевших кожных узелков вирусной природы
Гнойные патологии кожи и жирового слоя клетчатки чаще (до 90% историй болезни) вызываются инфицированием стафилококком
раздел медицины, занимающийся изучением структуры и функции кожи в норме и при патологии, диагностикой, профилактикой и лечением заболеваний кожи
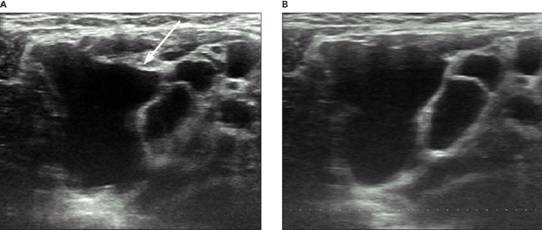
Лимфангиома – доброкачественная опухоль, которая развивается из лимфатических сосудов, является врожденным заболеванием. Как и любое врожденное нарушение бедер, свое начало еще в период внутриутробного развития малыша. Считается в большей мере детским заболеванием, которое удается определить уже на протяжении первого года жизни.
Есть случаи, когда такая опухоль переставала развиваться и самостоятельно рассасывалась, таким образом, происходило ее природное рубцевание. Самой распространенной локализацией лимфангиомы является жировые подкожные клетки и сама кожа.
В особых случаях образования появляются во рту, брюшной области, а также на внутренних органах. Ее развитие и рост в детстве минимален, но увеличение происходит в период полового созревания ребенка. В связи с вышеизложенным многих молодых мам интересует, как выглядит лимфангиома на УЗИ, и не может ли врач ошибиться.
Виды лимфангиомы
Сегодня специалисты выделяют только три вида таких образований:
1. простая – зачастую возникает в ротовой полости и поражает губы и щеки. Внешне они напоминают небольшое увеличение кожи, без видимого изменения цвета, небольшого размера, не доставляют неудобств или болезненных ощущений. При ощупывании являются мягкими горочками. Если изучать заболевание под микроскопическим увеличением, можно рассмотреть капиллярную сетку и фиброзное строение клеток.
2. каверзная – ее особенностью считается наличие лимфатических сосудов, а также ее фиброзно-мышечные стенки с большим количеством камер. При поражении определенные участки подвергаются деформации, происходит над кожное проявление. Так на коже может вырастать небольшой пузырь с лимфатическим наполнением внутри. Этот вид проявляется как мягкие узлы на щеках, шее, сбоку туловища, на грудной клетке, на ножках и ручках.
3. кистозная – самая распространённая на сегодняшний день. Местами их локализации являются околоушные, подчелюстные и подмышечные впадины, где находится основная часть лимфатических узлов. Такие образования имеют полусферическую форму, а также могут иметь несколько полостей, которые не имеют спаек с кожей. Все полости опухоли наполняются серозной жидкостью и могут быстро увеличиваться в размерах, из-за дополнительного пополнения этой жидкости.
Как выглядит лимфангиома на УЗИ? Вопрос, который интересует многих мамочек, чьим будущим детям поставили такой диагноз. При этом специалисты могут видеть незначительные затемненные участки на снимке предположительно в местах локализации опухоли.
Такой диагноз не является приговором, потому как внутриутробном развитие невозможно излечить эту проблему. Непосредственное лечение осуществляется только после полного диагностирования образования. Для исследования опухоли на сегодняшний день есть несколько способов, которые могут дать полное представление о происхождении лимфангиомы.
• УЗИ – диагностирование участков, помогает дать оценку лимфатической системы и окружающих органов. Считается самым безопасным диагностированием, при котором не возникает необходимости в особых предварительных подготовках. Главным достоинством метода считается практически полное отсутствие противопоказаний.
• КТ – один из сравнительно новых методов диагностики. Дает возможность отличать лимфангиому от других доброкачественных образований на костных и других клетках. Благодаря использованию контрастных веществ появляется возможность проверить состояние кровеносных и лимфа сосудов, особенно в месте появления опухоли.
• – используется зачастую для подтверждения поставленного диагноза, а также для определения степени запущенности процесса. Через данный вид исследования врачи могут получать снимки с разделением на слои, чтобы определить область прорастания лимфангиомы. Благодаря использованию компьютерной программы можно воссоздать объёмный макет детского организма также увидеть особенности нарушений.
Лечение такой детской патологии осуществляется такими же способами, как и любые другие доброкачественные новообразования. Зачастую опухоль удаляется привычным хирургическим иссечением.
а) Терминология:
1. Синонимы:
• Лимфоэпителиальная киста, кистозная лимфангиома, киста брыжейки, лимфатическая мальформация
2. Определения:
• Врожденная аномалия развития, носящая доброкачественный характер, возникающая в результате нарушения формирования лимфатической системы в эмбриогенезе
• Определение является общим и употребляется при описании доброкачественных кистозных образований, возникающих в брыжейке или сальнике
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Кистозное образование, не оказывающее объемного воздействия, расположенное в брыжейке или забрюшинно
• Локализация:
о Большая часть лимфангиом возникает в голове, шее и подмышечной области
о Лимфангиомы в брюшной полости встречаются редко (7% всех локализаций):
- Поражение может быть множественным: вовлекаются различные участки брюшины или забрюшинного пространства
- Могут развиваться практически в любом органе или ткани
о Лимфогранулематоз: повсеместное распространение лимфангиом (печени, селезенке, средостении, легких, брыжейке):
- Чаще всего выявляется у младенцев и у маленьких детей
• Размер:
- От нескольких мм до 40 см в диаметре
3. УЗИ при кисте брыжейки (лимфангиоме):
• Кистозное образование, заполненное жидкостью, с наличием тонких внутренних перегородок:
о Могут выявляться эхогенные включения, обусловленные наличием дебриса, крови, либо инфицированием жидкости
4. МРТ при кисте брыжейки (лимфангиоме):
• Многокамерная киста с (чаще всего) гипоинтенсивным сигналом на Т1 ВИ и гиперинтенсивным на Т2 ВИ:
о Может наблюдаться повышение интенсивности сигнала на Т1 ВИ при наличии жировой ткани или лимфы внутри кисты
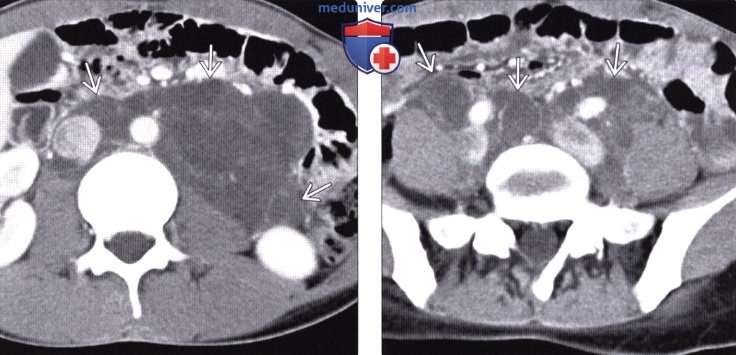
(Слева) На аксиальной КТ с контрастным усилением визуализируются множественные мелкие гиподенсные кистозные образования, разбросанные по всему забрюшинному пространству Они окружают основные сосудистые стволы, не оказывая при этом объемного воздействия на них, не приводя к сужению их просвета.
(Справа) На более каудальной компьютерной томограмме у этого же пациента определяются такие же кистозные образования, окружающие подвздошные сосуды в полости таза. У пациентов с лимфангиоматозом, как в этом случае, могут обнаруживаться множественные лимфангиомы по всему телу. 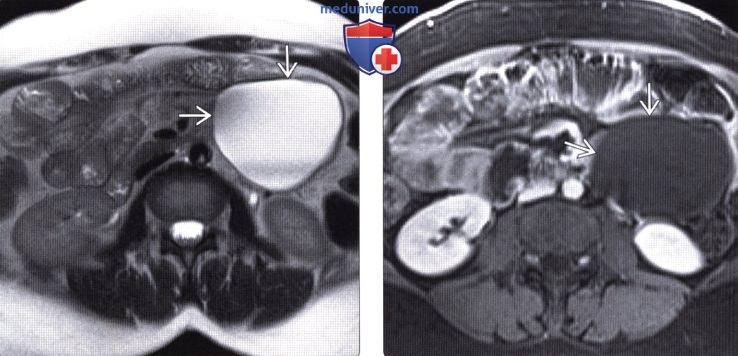
(Слева) На Т2 МР томограмме визуализируется лимфангиома в забрюшинном пространстве таза с левой стороны. Как и в этом случае, большая часть лимфангиом дают типичный гиперинтенсивный сигнал на Т2, в то же время наличие кровоизлияний, дебриса или жировой ткани может приводить к появлению среднего по интенсивности сигнала Т2.
(Справа) На аксиальной Т1 МР томограмме с контрастированием определяется отсутствие контрастного усиления, а также узлов внутри кисты - изменения, позволяющие отбросить сомнения в диагнозе лимфангиомы. 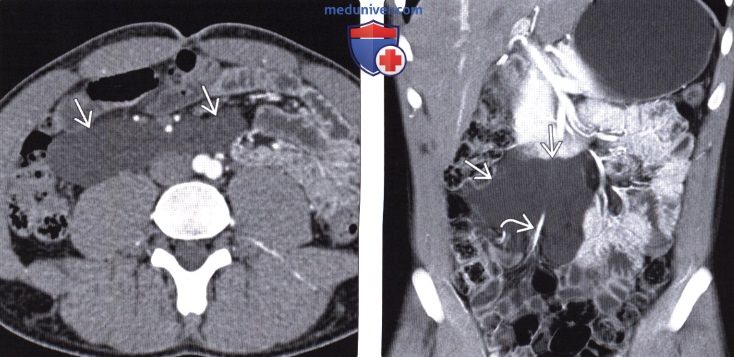
(Слева) На аксиальной КТ с контрастом определяется кистозное объемное образование, расположенное забрюшинно. Обратите внимание на отсутствие контрастного усиления или узлов в стенке кисты.
(Справа) На корональной КТ с контрастным усилением (объемный рендеринг) более четко определяется, как объемное образование обволакивает кровеносные сосуды, не смещая и не сдавливая их (характерная особенность лимфангиомы).
в) Дифференциальная диагностика кисты брыжейки (лимфангиомы):
1. Осумкованный асцит:
• Может проявляться так же, как лимфангиома; отличительным моментом в диагностике является известная причина асцита (например, цирроз печени)
2. Дупликационная киста ЖКТ:
• Кистозное образование с толстой стенкой, вплотную прилежащее к кишке
3. Псевдокиста поджелудочной железы:
• Киста с четко различимой стенкой у пациентов с перенесенным панкреатитом
4. Киста или кистозная опухоль внутренних органов:
• Кисты брыжейки могут плотно примыкать к внутренним органам (поджелудочная железа, почки), симулируя кистозное новообразование (например, экзофитную кисту почки)
5. Перитонеальная инклюзионная киста:
• Кистозное образование, возникающее у женщин репродуктивного возраста после оперативного вмешательства
• Отграниченное скопление жидкости, окружающее яичник, форма которого повторяет наружные контуры тазовых органов
г) Патология:
1. Общая характеристика:
• Этиология:
о Аномалия развития, при которой участки лимфоидной ткани формируются вне лимфатической системы
2. Макроскопические хирургические особенности:
• Тонкостенная киста с множественными перегородками, содержащая серозную, серозно-геморрагическую жидкость или лимфу
3. Микроскопия:
• Кубический или столбчатый эпителий, выстилающий кисту; в стенке кисты могут обнаруживаться гладкие мышцы, кровеносные и лимфатические сосуды
д) Клинические особенности:
1. Проявления кисты брыжейки (лимфангиомы):
• Наиболее частые признаки/симптомы:
о У взрослых обычно наблюдается бессимптомное течение
о Редкие проявления (увеличение живота, боль) возникают в результате присоединения инфекции (особенно у новорожденных)
о Теоретически - риск псевдомиксомы брюшины
2. Демография:
• Эпидемиология:
о Лимфангиома может возникать в любом возрасте, однако 75% случаев приходятся на возраст младше пяти лет, при этом в 90% случаев характерен рост опухоли до достижения двухлетнего возраста
о М>Ж
о Редкая опухоль (1/40000 человек)
3. Лечение кисты брыжейки (лимфангиомы):
• У пациентов, не имеющих симптоматики - периодический контроль (УЗИ/КТ/МРТ)
• Аспирация жидкости и введение в кисту препаратов с целью ее склерозирования обычно не дает нужного эффекта
• Хирургическое вмешательство открытым либо лапароскопическим способом при наличии симптоматики или при подозрении на злокачественное образование:
о Хороший прогноз после оперативного лечения: частота возникновения рецидивов не превышает 13,6%
ж) Список использованной литературы:
1. Kwag Е et al: СТ features of generalized lymphangiomatosis in adult patients. Clin Imaging. 37(4):723-7, 2013
Редактор: Искандер Милевски. Дата публикации: 25.1.2020
Лимфангиома – это доброкачественное образование, состоит из сосудов лимфы. Формируется часто во время беременности у плода. Болезнь считается мутацией эмбриогенеза – лимфатические сосуды располагаются неправильно в плаценте (лимфатическая мальформация). Диагностируется патология в 25% всех случаев сосудистых заболеваний. Выявляется лимфангиома у детей сразу после рождения и в более позднем возрасте. Проблема в детстве встречается чаще, есть случаи фиксирования патологии у взрослых людей. Опухоль без лечения не рассасывается и не проходит. Навредить здоровью новообразование не способно, но доставляет определённый дискомфорт в жизнь пострадавшего. Если после проведения терапии опухоль не исчезла – рекомендуется удалить оперативным способом.
Расположение и классификация лимфангиомы
Новообразование, поразившее лимфатический сосуд, развивается медленно. Вырастая, опухоль способна достигать крупных размеров, что сопровождается сильным давлением на соседние ткани и органы. Передавливание приводит к нарушению функциональной деятельности органа и ткани. У новорождённых детей образование не визуализируется, видимым становится примерно к 4 годам.
Есть случаи диагностики лимфангиомы у плода при вынашивании на УЗИ. Единичное образование без патологических развитий проходит под целенаправленным медицинским контролем. Выявление множественных очагов часто приводит к прерыванию беременности.
Возникать узел может в разных органах – поражаются участки шеи, брыжейки кишечника, почки, тонкой кишки, толстой кишки, печени, языка, селезенки, подмышечной области, средостения. Фиксируются на лице (в основном, губы), у поджелудочной железы, в районе пупка, яичка и мошонки у мужчин, переносицы. Растут у женщин на половых губах, миндалинах, в позвоночнике, на ноге, челюстно-лицевой области, нёбной области, плевральной части лёгких.
Распространённый вид образования – лимфангиоматоз шеи, лица, подъязычная область, участки подмышек. Врождённый тип болезни встречается часто. Но присутствуют вторичные узелки, формирующиеся при лимфатическом воспалении сосудов (лимфаденит) и после операции.
По размерам выделяют следующие виды:
- Микрокистозные узелки не превышают 50 мм.
- Макрокистозные выступают за 50 мм.
Морфологическое строение лимфангиомы подразделяется:
- Кавернозная опухоль состоит из соединительной ткани, наполненной лимфой. Это самый часто встречающийся вид образования в медицинской практике. Развитие идёт медленно, на ощупь ощущается рыхлая консистенция без чётких границ. Возникновение на кистях рук и предплечьях фиксируется в большинстве случаев. При надавливании форма восстанавливается сразу. Область кожи возле патологии имеет отёчный вид. Образования с содержанием жидкости способны сливаться в единый конгломерат. Протекает с косметической деформацией органа, поэтому требуется удаление.
- Кистозная лимфангиома – разного размеры образования, соединённые друг с другом, полости заполнены специфичным экссудатом. Киста с чёткими границами, рыхлой эластичной консистенции, тонкостенный узел. Можно встретить полусферические формы, круглые. Киста развивается без болезненных ощущений, выступает над кожным покровом с чётко прослеживающейся сосудистой сеткой. Развивается медленно, приобретая крупные размеры, давит на нервные окончания и внутренние органы.
- Капиллярный вид представляет собой микроскопический и более крупный стекловидный узелок. Границы новообразований размытые, оттенок бывает синим или багровым. Выявляется в основном на лице. По структуре представляет узелок из соединительной ткани с лимфоидными клетками внутри. Протекает с выделениями крови и лимфы.
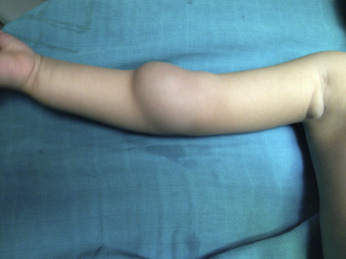
Причины возникновения
Причина развития лимфангиомы врачам точно не известна. Учёные склоняются к версии, что внутриутробный порок при формировании кровеносных и лимфатических сосудов вызывает болезнь. Это провоцирует неправильное строение стенок сосудов, в которых накапливается жидкость. Сосуды расширяются и в них образуются узелки лимфангиомы. Подтверждением данной теории является первичность заболевания и внутриутробное развитие совместно с другими болезнями.
Выделяют ещё ряд факторов, способных вызвать болезнь:
- Вирусные инфекции, поражающие человека продолжительное время;
- Проводившаяся ранее операция;
- Воздействие радиоактивных лучей на организм в высокой концентрации;
- Наличие перенесённых застоев лимфы в сосудах – лимфостазов.
Патология первичного характера развивается у ребёнка ещё в утробе матери. Определить наличие опухоли в детском организме на ранних сроках сложно. По многолетним исследованиям учёные выяснили, что узелки лимфангиомы зарождаются в первом триместре беременности. Выявить болезнь удается только после первого года жизни.
Признаки заболевания
Лимфангиома – это доброкачественный вид опухоли. Симптомы проявляются согласно расположению узелка, размеру и типу. При лимфангиоме кожи единственным симптомом является эстетический дефект. Иногда обширная опухоль может давить на соседние органы и вызывать сбой в деятельности.
Симптомы лимфангиомы гортани и заглоточного органа следующие – проблемы с дыханием (одышка и затруднённый вдох), меняется голос, глотать больно.
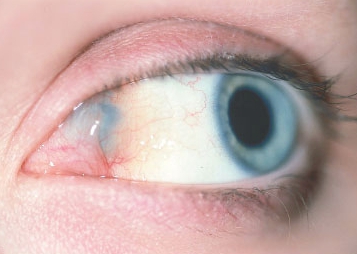
Лимфангиому глазницы определяют по признакам отёчности и характерного утолщения в области век, может присутствовать смыкание орбиты глаза, веки приобретают синюшный оттенок. Конъюнктивы глаза, поражённые узелками, лопаются и кровоточат.
Новообразование щеки при увеличении начинает выступать над кожей и меняет цвет до синюшного. Накожный рисунок приобретает сосудистый признак и покрывается характерными пузырьками. Подкожная клетчатка претерпевает склерозирование. По мере формирования наблюдается фиброзная дисплазия правой или левой стороны лица.
Поражение языка проявляется повреждением мышцы и макроглоссией – разбуханием органа и утолщением. Язык выпадает изо рта – поместить внутрь нет возможности. Фиксируются серьёзные нарушения в разговоре, дыхании и вкусовых рефлексах. Орган покрывается микроскопическими язвочками и кровоточинами.
Новообразование на верхней губе выглядит внешне как небольшая припухлость на ранней стадии развития. При увеличении распространяется на носогубную борозду и провоцирует увеличение губы. По мере прогрессирования наблюдается выделение экссудата из пузырьков.
Шейная опухоль имеет кавернозную форму развития мягкой консистенции. Чётких границ не фиксируется, формы размытые. Новообразование выступает над кожей и вызывает различные нарушения соседних тканей.
Патология в области головного мозга вызывает серьёзные нарушения – эпилептические приступы, склерозирующие параличи мышц, тремор, посторонние шумы в ушах, потерю зрения, координации.
Болезнь брюшной полости имеет острый симптом у детей: боль забрюшинного пространства проявляется заметной деформацией, опухоль не двигается и обладает плотной консистенцией.
При быстром росте новообразование часто травмируется, что опасно занесением посторонней инфекции. Инфицирование лимфангиомы приводит к осложнению. Такое состояние наступает у детей в период от 3 до 7 лет. Температура тела поднимается до 39-40 градусов с признаками интоксикации организма. Очаг новообразования приобретает красноватый воспалённый оттенок и начинает болеть. Иногда присутствует кровотечение из больного узелка. Период воспаления продолжается до 3 недель. После этого всё принимает первичный вид. Осложнениями считаются нагноение узла и проблемы с дыханием. Требуется дренаж гноя. Если положительного эффекта нет, врач отправляет на хирургическое удаление.
Лимфангиома и гемангиома схожи по внешним признакам и процессу формирования. Но вылечить лимфангиому сложнее – самостоятельно она не проходит.
Последствия заболевания
Врожденная патология у ребёнка может вызвать серьёзные последствия при позднем диагностировании. Наиболее частое осложнение возникает в следующих случаях:
- Шейная патология и поражение средостения передавливают пищевод с трахеей – больной дышит с трудом, не способен глотать. Это опасно в детском возрасте – ребёнок может умереть.
- Воспалительные процессы в узле провоцируют резкий рост и передавливание жизненно важных органов. Чревато снижением функциональной деятельности или полной потерей.
- Самое опасное – разрыв сосуда с вытеканием лимфы. Требуется срочное лечение для предотвращения более серьёзных последствий.
Диагностика лимфангиомы
Выявить болезнь сложно из-за признаков, схожих с другими новообразованиями. Диагностика заключается в следующем:
- Проводится визуальный осмотр врача, сбор словесного анамнеза;
- Биологический материал отправляется в лабораторию на гистологический анализ;
- Сосуды изучаются с применением лимфографии;
- Новообразование изучается с использованием УЗИ, КТ и МРТ.
После получения всех результатов врач принимает решение о курсе терапии. Учитываются возраст пациента, размер опухоли и самочувствие.
Лечение заболевания
Лечение лимфангиомы проходит хирургическим удалением. Без операции вылечить патологию невозможно! Иссекается весь очаг или больший участок. Показаниями к срочному проведению операции являются:
- Прогрессирование лимфатических узлов;
- Опасное передавливание жизненно важного органа, угрожающее жизни больному;
- Серьёзные нарушения в функционировании жизненных органов;
- Опухоль резко влияет на качество жизни.
По результатам анализов принимается решение об удалении только больного очага или с захватом здоровых тканей. При иссечении участка оставшиеся места ушиваются. Для предотвращения рецидива проводится процедура электрокоагуляции – послеоперационные очаги прижигаются высокочастотным током. У взрослых людей может применяться физиолечение – СВЧ-гипертермия. Процедура проводится в несколько этапов – интервалы составляют от 1 до 3 месяцев.
Противопоказания для проведения оперативного лечения – возраст ребёнка до 6 месяцев. До достижения необходимого возраста проводится экстренное лечение. Жидкость из узла удаляется при помощи пункции. Такие меры облегчают состояние ребёнка и позволяют сдержать рост опухоли до проведения операции. Удаляется с применением склеротерапии. Гной выгоняется при использовании дренажа.
Лечение кистозных образований требует особого подхода. Из кистозной полости выкачивается лимфа. После этого вводится склерозирующее вещество, склеивающее стенки кисты. Пациентам прописываются специальные лекарственные препараты:
- Из группы противовоспалительных – Ибупрофен и Диклофенак;
- Антибиотики снимают воспалительные процессы – можно пить внутрь или наносить специальные гели;
- Устранить следы интоксикации помогает внутривенное введение гемодеза и глюкозы;
- Ферментные средства – Креон и Мезим;
- Комплексы витаминов, биостимуляторов и нейропротекторов.
Иногда применяется лечение патологии народными средствами:
Перед использованием рецептов нетрадиционной медицины требуется проконсультироваться с лечащим врачом! Следует составить график приёма с одновременным использованием традиционных средств.
Реабилитация проходит под контролем специалиста с правильно подобранным питанием. Заниматься спортом рекомендуется с ранних лет – это помогает избежать многих заболеваний и укрепляет иммунитет. Прогноз после проведения терапии – положительный. Рецидив наступает в 7% всех случаев.
Лимфангиома у детей – порок внутриутробного развития. Это врожденное новообразование доброкачественного характера, которое развивается из лимфатических сосудов. Типичные места локализации – шея и лицо, рот и язык, область подмышек. Патология обычно медленно развивается в первые годы жизни, начинает стремительно прогрессировать после начала полового созревания.
Что это такое?
Это следствие нарушения формирования лимфосистемы во время внутриутробного развития эмбриона. Лимфангиома – доброкачественная опухоль, при которой происходит:
- накапливание жидкости в лимфоузлах;
- формирование отдельных полостей, содержащих лимфу;
- нарушение лимфооттока.
Лимфангиома у детей относится к редким патологиям. Наблюдается всего в 10% случаев среди всех новообразований. Код по МКБ-10 – D18.
Это новообразование является полностью доброкачественным, нет риска перерождения в рак. Лимфангиома в целом не несет опасности для жизни, но при ее разрастании страдают соседние органы.
Причины появления

Первый провоцирующий фактор – воздействие на организм беременной женщины неблагоприятных факторов (курение и прием алкоголя, последствия приема антибиотиков).
Высокий риск развития лимфангиомы приходится на первый триместр. Ребенок рождается с уже заметной опухолью, которую сразу можно диагностировать.
Другие возможные причины врожденной опухоли:
- аномалии плода;
- аномальные процессы внутриутробного формирования;
- наследственная предрасположенность.
Ниже на фото, вы можете визуально ознакомиться с лимфангиомой:


Симптомы
Если опухоль имеет небольшие размеры и при этом расположена поверхностно, никаких проблем со здоровьем не возникает, беспокоит только косметический дефект. Крупные кисты и негативно сказываются на внешности, и нарушают функционирование соседних органов.
Выраженность симптомов зависит от размера, структуры и места расположения лимфангиомы.

Лимфангиома может воспаляться. В группе риска – дети от 3 до 7 лет. Чаще всего это происходит осенью и весной. Провоцируют начало обострения простудные заболевания, травмы и другие патологии.
Опухоль быстро увеличивается, образуется болезненный инфильтрат плотной консистенции. При повреждении кожного покрова начинается кровотечение. Длительность обострения – 21 день, затем состояние нормализуется.
Диагностика
Основной метод диагностики – пальпация (прощупывания) пораженного участка тела. Для уточнения диагноза назначаются дополнительные обследования:
- МРТ либо КТ;
- рентгенолимография;
- УЗИ.
Чтобы определить наличие воспаления на фоне сформировавшегося гнойного экссудата внутри капсулы, проводят анализ мочи и крови.
Классификация
Далее представлены основные виды этой опухоли. Основа для классификации – размер, строение, наполнение и симптомы.
Самый распространенный вид. В структуре есть несколько полостей, которые заполняются лимфой неравномерно (одни пустые, другие переполненные). Особенности кавернозной лимфонгиомы:
- у полостей губчатое основание;
- формируется из плотной соединительной ткани;
- имеет эластичный каркас;
- включает пучки волокон мышц, мелкие сосуды;
- отличается четкими границами, края размыты при диффузном росте тканей;
- при нажиме новообразование сжимается, после прекращения давления снова наполняется лимфой.
Опухоль имеет форму полусферы, цвет кожных покровов не изменяется. В некоторых случаях на поверхности появляются пузырьки или капиллярная сетка. В середине есть одно или несколько кистозных образований (камер). Их размеры варьируются от 2-3 мм до 10-15 см.
Другое название опухоли – простая. Новообразование напоминает узелок. Размеры таких узелков различные, цвет – бледно-розовый, поверхность – стекловидная. Пораженный участок выглядит как апельсиновая кожура. Опухоль мягкая, легко и безболезненно сжимается. По мере прогрессирования плотность увеличивается.
Место локализации
Появляется новообразование в месте, где находится много лимфоузлов. Также локализация зависит от типа опухоли.
- губы, щеки – капиллярная лимфангиома;
- шея, подмышки, грудина и брюшина – кистозная;
- язык, подкожная клетчатка– кавернозная.
Лечение

К консервативному лечению прибегают редко, обычно лимфангиома подлежит удалению. Операция проводится в условиях стационара.
Суть манипуляции – полное или частичное иссечение новообразования. На соседних участках проводят коагуляцию. Их также дополнительно прошивают нитью для исключения рецидива или риска вытекания лимфы.
Когда проводят операцию?
- Опасное место локализации, опухоль угрожает жизни. К примеру, новообразование находится глубоко во рту за миндалинами.
- Стремительное разрастание патологии.
- Опухоль ветвистая.
- Болезнь протекает тяжело, значительно снижая качество жизни ребенка.
Основные методы проведения оперативного вмешательства – лазерный луч, криодеструкция, радиоволны или электрокоагуляция.
Консервативное лечение необходимо, когда есть воспалительный процесс. Сначала прописываются медикаменты, затем проводится операция.
Комплекс лечебных мер:
- прием нестероидов – Ибупрофен, Индометацин, аналоги;
- ферменты – Панзинорм;
- дезинтоксикационные препараты – Гемодеза;
- десенсибилизирующие средства – Зиртек, Тавегил;
- противомикробные – антибиотики;
- общеукрепляющие – витамины, биостимуляторы.
Лечение также предполагает нанесение компрессов с мазями, в составе которых есть антибиотики либо НПВС. Если лимфангиома находится во рту, требуется ее обработка антисептиками.
Осложнения
Одни из частых осложнений – трудности с дыханием или болезненность при глотании. Появляется проблема, если опухоль расположена в брюшной полости, на шее, во рту, на языке. Без лечебных мер новообразование разрастается, оно может передавить пищевод либо трахею. При воспалении опухоли есть риск интоксикации. Также ухудшается общее состояние, появляются серьезные проблемы со здоровьем.
Полезное видео
Итак, лимфангиома у детей – доброкачественное врожденное новообразование. Является пороком развития, появляется из-за аномалий внутриутробного формирования. Лимфангиома не перерождается в рак, но присутствует ряд других осложнений. Опухоль подлежит удалению.
Читайте также:

