Как помочь больному раком 4 стадии при сильных болях
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
При раке IV стадии чаще всего невозможно добиться ремиссии, но пациенту все еще можно помочь. Наши врачи-онкологи применяют все доступные современные возможности, чтобы купировать боль и другие мучительные симптомы, повысить качество жизни пациента. Зачастую больному можно подарить еще недели, месяцы, а иногда и годы жизни.
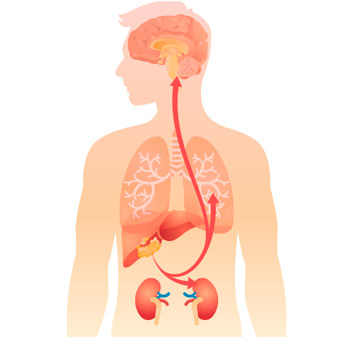
Если у пациента диагностировали рак четвертой стадии, обычно это означает, что опухолевые клетки распространились в организме, и это привело к образованию вторичных очагов — метастазов — в различных органах.
Если обнаружены единичные метастатические очаги только в одном органе, их можно попробовать удалить, как и первичную опухоль. Потенциально это может привести к ремиссии. Но такие случаи, к сожалению, встречаются очень редко.
Чаще всего метастазов много, многие из них очень мелкие, и удалить их полностью невозможно. Опухоль может нарушать функцию органа, это приводит к развитию тяжелых расстройств. Возникают осложнения, такие как асцит, механическая желтуха, экссудативный плеврит, канцероматоз брюшины. Многих пациентов беспокоят мучительные боли и другие симптомы, они сильно теряют в весе.
Можно ли помочь такому больному?
Как правило, можно. Мы используем для этого все доступные возможности:
- Противоопухолевые препараты последних поколений, в том числе средства для таргетной терапии, иммунотерапии.
- Проводим молекулярно-генетические анализы и персонализированную терапию в случаях, когда классические схемы лечения неэффективны.
- Выполняем циторедуктивные, паллиативные хирургические вмешательства любой сложности.
- Используем возможности малоинвазивной, интервенционной хирургии.
- Проводим эффективное обезболивание в соответствии с рекомендациями Всемирной Организации Здравоохранения.
- Оказываем экстренную помощь в любое время суток, в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.


Противоопухолевые препараты последних поколений
При раке IV стадии важно правильно подобрать терапию, которая будет максимально эффективно работать у конкретного пациента. Её цели: уменьшить размеры опухоли и метастазов, остановить их рост, замедлить прогрессирование заболевания. Наши врачи работают с оригинальными противоопухолевыми препаратами последних поколений. Мы используем все зарегистрированные в России лекарственные средства:
- Классические химиопрепараты.
- Таргетные препараты — вещества, которые блокируют определенные молекулы-мишени, помогающие опухолевым клеткам поддерживать жизнедеятельность, бесконтрольно размножаться.
- Иммунопрепараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые подавляют противоопухолевый иммунитет. Некоторые такие препараты мы начали использовать одними из первых в России, например, атезолизумаб при раке легких.
- При гормонально чувствительных опухолях (например, рак молочной железы, простаты), мы проводим гормональную терапию.
- Внутриартериальная химиотерапия — введение противоопухолевого препарата непосредственно в артерию, питающую опухоль. Иногда к химиопрепаратам могут быть добавлены эмболизирующие частицы, которые перекрывают просвет сосудов и нарушают приток кислорода, питательных веществ к опухоли. В частности, эти виды лечения применяются при метастатическом поражении печени.
- Внутриполостная химиотерапия — введение химиопрепаратов в полости тела, например, брюшную.
Свяжитесь с нами, чтобы узнать подробности и записаться на прием к врачу-специалисту в наш онкологический центр.
или заполнив форму обратной связи
Что делать, если онколог в другой клинике не может подобрать эффективное лечение?


Мы заботимся о том, чтобы каждый наш пациент переносил лечение комфортно. Поэтому перед назначением курса химиотерапии наши врачи всегда внимательно оценивают его здоровье, возможные риски. Химиопрепараты вводят под прикрытием поддерживающего лечения.
Некоторым онкологическим пациентам химиотерапия противопоказана из-за общего плохого состояния, тяжелых осложнений, сопутствующих заболеваний. В нашей практике было немало случаев, когда на фоне поддерживающего лечения удавалось восстановить возможность проведения активной противоопухолевой терапии.
Если требуется длительный курс химиотерапии…
Наши врачи применяют имплантируемые венозные порт-системы. Под кожу пациента подшивают небольшой резервуар и соединяют его катетером с веной. Одна из стенок резервуара представляет собой мембрану и находится под кожей. В дальнейшем, чтобы ввести лекарство или взять на анализ кровь, достаточно проколоть специальной иглой кожу и мембрану. Это очень удобно для врача и пациента, помогает предотвратить риск флебитов и тромбозов. Инфузионный порт может находиться под кожей годами, не нуждается в специальном уходе: его достаточно лишь иногда промывать. В западных клиниках применение этих устройств уже давно стало золотым стандартом в случаях, когда планируется длительное лечение.

Паллиативные операции
В Европейской клинике функционируют операционные, оснащенные оборудованием от ведущих производителей, современными многофункциональными лапароскопическими стойками. Малоинвазивные эндоскопические вмешательства выполняются с помощью аппарата Olympus одного из последних поколений. Наши врачи выполняют разные типы операций, включая:
- Наложение стом — искусственных отверстий для дыхания, кормления, отхождения стула, мочи.
- Установку стентов для обеспечения проходимости полых органов. Стент — это трубка с сетчатой стенкой из металла. Её устанавливают в заблокированном опухолью участке органа, чтобы обеспечить нормальную ширину его просвета. С помощью стента восстанавливают проходимость дыхательных путей, пищевода, желудка, кишечника, мочеточников, желчных протоков.
- Установка кава-фильтров. Эти конструкции устанавливают в нижнюю полую вену, чтобы предотвратить эмболизацию легочной артерии — опасное для жизни осложнение, возникающее при тромбозе вен.




Мы знаем, как справиться с осложнениями рака IV стадии
Врачи Европейской клиники имеют большой опыт в лечении осложнений онкологических заболеваний на IV стадии, таких как:
Пациент Д., 57 лет. В мае 2017 года обратился по месту жительства с жалобами на кашель и снижение массы тела на 5 кг.
По результатам КТ была выявлена опухоль в корне левого легкого, размерами до 6,3×6,7×10,6 см с признаками инвазии в аорту, легочные артерии и вены, перикард. Также были выявлены метастазы в легком и отдаленных органах.
С учетом проведенной КТ и МРТ, был… поставлен диагноз: центральный рак левого лёгкого с инвазией перикарда и магистральных кровеносных сосудов, метастатическое поражение левого лёгкого, правого.
Пациентка Р. 36 лет была госпитализирована в химиотерапевтическое отделение Европейской онкологической клиники с диагнозом рак молочной железы IV стадии.
Из анамнеза известно, что болезнь обнаружили три года назад в онкодиспансере по месту жительства.
Диагностический этап занял около трех недель, после чего было назначено оперативное лечение. Адъювантной (послеоперационной) терапии пациентка не получала…
Пациентка В. 48 лет была доставлена в Европейскую онкологическую клинику
бригадой скорой помощи в крайне тяжелом состоянии.
Со слов родственников, помимо общего истощения, в течение последних трех недель у пациентки наблюдались симптомы нарушения глотания, тошнота, рвота, выраженная одышка, увеличение живота в объеме.
Диагноз: Рак антрального отдела желудка. Осложнения: Опухолевая интоксикация. Дисфагия 3ст. Опухолевый стеноз на уровне пилорического отдела желудка. Асцит.
HIPEC: современный метод лечения канцероматоза брюшины
С 2018 года в Европейской клинике практикуется инновационная методика лечения при канцероматозе брюшины — гипертермическая интраперитонеальная химиотерапия (HIPEC).
Канцероматоз брюшины встречается у многих пациентов с IV стадией рака. Этим термином называют поражение раковыми клетками поверхности брюшины — тонкой оболочки из соединительной ткани, которая выстилает изнутри стенки брюшной полости, покрывает внутренние органы.
Если применять классические методы лечения, то средняя выживаемость пациентов с канцероматозом брюшины составляет 4–6 месяцев. HIPEC помогает продлить жизнь на годы.
Жизнь без боли
Боль — один из самых распространенных симптомов при злокачественных опухолях на поздних стадиях. В Европейской клинике для пациентов немедленно доступны любые типы обезболивающих препаратов, как только в них возникает необходимость. Человек, страдающий онкологическим заболеванием, не должен испытывать мучительные боли и терпеть.
- При умеренных болях — нестероидные противовоспалительные препараты (НПВП), например, ибупрофен.
- При выраженных болях — сочетание НПВП со слабыми наркотическими анальгетиками.
- При сильных болях — добавление мощных наркотических анальгетиков.
Нужна экстренная помощь? Звоните в любое время суток!
Иногда при онкологических заболеваниях развиваются осложнения, угрожающие жизни. На счету каждая минута. В Европейской клинике есть всё необходимое для того, чтобы немедленно оказать помощь в полном объеме. Наши палаты интенсивной терапии оснащены новейшим оборудованием для постоянного контроля и поддержания жизненно важных функций.
Европейская клиника — это место, где онкологический больной может получить помощь быстро, без бюрократических процедур. При необходимости мы отправляем полностью укомплектованный реанимобиль, встречаем иногородних пациентов на вокзале, в аэропорту.
Какой бы сложной и безнадежной ни казалась ситуация, наши врачи обязательно постараются помочь

Паллиативное лечение злокачественных опухолей IV стадии — одно из основных направлений работы Европейской клиники, наши доктора — эксперты в этой сфере. Не сдавайтесь. Свяжитесь с нами:

Главный врач Европейской клиники, онколог, к.м.н.

Радиотерапевт, кандидат медицинских наук

Руководитель центра опухолей молочной железы, онколог

Хирург-онколог, кандидат медицинских наук


Стоимость услуг
| Наименование услуги | Цена, руб. |
| Первичная консультация клинического онколога | 5100 |
| Консультация профессора, д.м.н. | 10500 |
- О клинике
- Отзывы пациентов
- Отправить документы
- Коллектив
- Фотогалерея
- Нормативные документы
- Письмо генеральному директору
- Лицензии
- Цены
- Лечение
- Рак молочной железы
- Онкология ЖКТ
- Онкогинекология
- Саркома
- Рак легкого
- Онкодерматология
- Онкоурология
- Отделения
- Экстренная госпитализация
- Реанимационное отделение
- Отделение хирургии
- Химиотерапия
- Поликлиника
- Онкологический центр
- Химиотерапия
- Порт-системы
- Таргетная терапия
- Внутрибрюшинная химиотерапия
- Химиотерапия рака шейки матки
- Химиотерапия рака желудка




Здравствуйте!
Позвольте поделиться своей бедой – и надеяться на отклики.
У моей близкой родственницы рак IV стадии, она находится дома, состояние тяжелое, а мы не знаем, куда можно обратиться за помощью. У нее сильные боли в руках и шее. Лекарства не всегда приносят облегчение, схемы обезболивания доктора не дают, родственники колют всевозможные средства при наступлении боли. Колоть уже некуда, ягодицы – сплошной синяк, уколы болезненны.
Больная прописана и проживает в Лен.области (Всеволожский р-н), городские хосписы не обслуживают пригород. В ближайшем мед.пункте (соседний поселок) только терапевт, в Всеволожске – районный онколог, на дом врачи не выезжают. Лекарства (обезболивающие) выписывают по просьбе родственников, но рекомендации по их применению даются противоречивые или вовсе отсутствуют.
Возможно, здесь кто-нибудь подскажет, вправе ли мы рассчитывать на помощь хосписов или выездных бригад? Патронаж, пусть даже платный? Мы с мужем (больная – это мама мужа) живем в Санкт-Петербурге – может ли это сыграть роль? Уход за больной родственники обеспечивают, но, возможно, что-то делается неправильно, а консультаций врачи не дают, очень много вопросов и нет ниоткуда помощи!
Уважаемые модераторы! Корректно ли будет обратиться к врачам на этом форуме с просьбой о схеме обезболивания (может быть, доктор М.А.Вайсман)? Очень надеюсь на помощь!
1. Городские хосписы обязаны обслуживать только пациентов города, даже только своего округа (района). Но всегда есть исключение. В Москве, например, иногородним может дать направление в хоспис департамент здравоохранения города. Иногда дают сами, но чаще требуют заключение, что хоспис не возражает, чтобы принять такого больного.
2. Необходимы данные последних анализов крови (общ. и биох.), мочи и ЭКГ.
3. Что беспокоит, кроме боли (кашель, одышка, кожный зуд и т.д.)? После чего возникает тошнота (только после персена)? После стула испытывает облегчение?
4. обезболивающая терапия проводится категорически неверно.
На сколько % и на сколько времени снимает боль омнопон, а также промедол, кетанов? Омнопон не делается 2 раза в день (минимум 4), не сочетается с промедолом в одной схеме, не является современным препаратом для лечения хронической боли. Промедол нельзя делать более 7 дней. Кетанов не делается более 5-7 дней (тем более такая дозировка, как у пациентки).
5. Что такое гексометазон. Если это дексаметазон, тогда все правильно.
6. Тебантин в капсулах в какой дозировке и с какого времени принимает?
7. Есть ли такие препараты, как морфина гидрохлорид 1% в ампулах, mst-continus, Дюрогезик, Транстек, Бупранал в ампулах?
8. Пока, я бы назначил: омнопон по 1мл внутримышечно 6-12-18-24, кетонал в свечах по 100мг 7-15-23, карбамазепин по 100мг в таблетках 10-22, тебантин по 300мг 3 раза в сутки, дексаметазон 8мг (2мл) внутримышечно утром, реланиум (сибазон) по 1таб 2-3 раза в сутки. Кроме этого необходимо ношение шейного корсета.
Эти рекомендации, после вашмх ответов будут поправлены.
'До операции большого дискомфорта не испытывал. Веду здоровый образ жизни: не курю, практически не употребляю алкоголь, болел ОРЗ в среднем по неделе раз в три года. Вы не поверите, но до 52 лет не было сделано ни одной внутривенной инъекции.
Выявлен мой колоректальный рак был практически случайно. В конце 2010 года при периодическом медосмотре дерматолог посоветовал проверить у гастроэнтеролога печень на паразитов. Сдавал анализы, проверяли кровь, желчь, проходил диагностические обследования — явного криминала не было.
Была назначена колоноскопия, ее проходить было страшновато, и я пошел на диагностику только 13 апреля 2011 г. Тут cancer и был обнаружен, взята биопсия, подтвердившая неважный прогноз. Мудрый диагност не стал скрывать, что ситуация очень серьезная, сказал буквально, что лучшее решение срочно оперироваться в областной клинике в специализированном коло-проктологическом отделении, в других клиниках, в том числе в онкодиспансере нет специалистов.
29 апреля 2011 года меня уже оперировали две бригады хирургов. Четыре дня в реанимации, месяц в стационаре, семь месяцев на больничном. Послеоперационные свищи затягивались почти полгода, т.к. степень проникновения опухоли в окружающие ткани по стандарту TNM составила Т4 и вырезали окружающей ткани достаточно много.
Учитывая краткосрочность периода между диагнозом и операцией, я даже не успел испугаться. Не было какого-то страха смерти, ужаса от диагноза. Было внутреннее опустошение, с одной стороны, и какое-то непонятное спокойствие от того, что самое страшное в жизни человека, что может случится с его здоровьем, уже у меня позади. Ведь каждый из нас пока здоров, подсознательно об этом думает, что рано или поздно обязательно в его жизни будет до и после.
В конце 2013 г. характер тазовых болей изменился, стал распирающий — как будто все, что внутри находится, пытается выйти наружу, но не может, как какой-то не созревший гнойник, который нелья выдавить. Периодически усиливаясь до прострелов. Естественно, пытался снять боли обезболивающими, но анальгины, миги и прочие рекламируемые средства давали нулевой эффект. Боль усиливалась ночью, в сидячем и лежачем положении. Я спал по 2–3 часа, периодически вставая, чтобы походить и снизить напряжение.
Пошел по врачам: онколог, невролог, уролог. Сдаю анализы, прохожу УЗИ — не идеально, по возрасту, но и явных критических отклонений нет. Уролог — это не мое, иди к онкологу. Онколог — это не мое, иди к неврологу. Невролог — это не мое, иди к обратно к онкологу.
После подобных походов вспомнил про спасение утопающих… собрал выписки отправил на заочную консультацию в Московский коло-проктологических центр. Буквально на следующий день, а было это в самом конце декабря, получил внятный ответ. Причины тазовых болей, вероятно, следующие: воспаление, разрастание фиброзной ткани или рецидив. Все это без проблем видно на МРТ органов малого таза. Чтобы исключить неврологические проблемы так же сделать МРТ крестцовой области.
Сделал МРТ за свой счет. В общем МРТ ОМТ и показало наличие рецидивного узла на месте удаленной опухоли. Причина болей была определена. Заключение МРТ было получено 30.12.2013 г.
Было принято решение на ВК по динамичному наблюдению за развитием процесса. Примерно через три месяца в поликлинике онколог (другой) выписывает направления на стандарные анализы и обследования по cito (по алгоритму отводится 10 дней), выдает форму 057 в онкодиспансер, далее в онкодиспансере проводят углубленной обследование и МРТ, определяют дальнейшую тактику.
Читайте также:

