Как отличить опухоль головного мозга от шейного остеохондроза
Что делать при защемлении нерва в области шеи
С острой болью в шее знакомы многие современные люди. Особенно часто она встречается в последнее время, так как с развитием технологий человек стал меньше двигаться. Это приводит к слабости мышечного корсета и к развитию различных патологий опорно-двигательного аппарата. Причем, особенно сильно страдает шейный отдел позвоночника. Здесь в узком позвоночном канале проходит множество кровеносных сосудов и нервных корешков. При нарушении функционирования мышц, связок или межпозвоночных дисков может произойти их защемление. Именно это чаще всего является причиной острой боли в шее.
Шейный отдел у современного человека испытывает самые большие нагрузки из-за сидячего образа жизни. Поэтому все чаще людей стал интересовать вопрос: что делать, если защемило нерв в шее. А понять, что проблема именно в этом, легко. Возникает резкая боль, мышечный спазм, сильно ограничивается подвижность головы. Лечить эту патологию необходимо как можно скорее, так как ущемление нерва вызывает не только сильные боли и снижение работоспособности. Оно может привести к нарушению работы внутренних органов.
Защемление нерва возникает в том случае, когда нервные корешки, отходящие от спинного мозга, пережимаются отростками позвонков, спазмированными мышцами или деформированными межпозвоночными дисками. В зависимости от причины патологии пережат может быть один или несколько нервов. Если затронуты чувствительные нервные корешки, возникает резкая сильная боль. Она может быть стреляющей или жгучей. Зажатие вегетативных или двигательных нервов может не сопровождаться видимыми симптомами, но приводит к более опасным последствиям.
Чаще всего у современных людей встречается защемление нерва в шее. Из-за особенностей строения шейного отдела позвоночника он больше всего подвержен травмам и дегенеративным процессам. А небольшой размер позвоночного канала приводит к тому, что при любой патологии может произойти ущемление нерва. Такое состояние в медицине называют еще шейной радикулопатией. Если же затронуты затылочные нервы, что может происходить при патологиях 1 или 2 шейного позвонка, развивается затылочная невралгия.
В шейном отделе расположено восемь нервных корешков. Они отвечают за иннервацию органов ротовой полости, лица, а также плечевого отдела. При поражении нервов с 6 по 8 страдает чувствительность верхних конечностей, развивается онемение пальцев или полная дисфункция рук. Но особенно опасно ущемление так называемого блуждающего, или вагусного, нерва, который проходит от головного мозга через шею. Он отвечает за процессы глотания, дыхания, работу голосовых связок. Поэтому если защемлен вагусный нерв, кроме болей в голове и ухе, может развиться изменение голоса, нарушение глотания и даже удушье.
Шейные позвонки разделены друг от друга межпозвоночными дисками, которые выполняют амортизационные функции. При нарушении обменных процессов хрящевая ткань дисков начинает разрушаться. Развивается грыжа или протрузия. Смещенный диск давит на нервные корешки, вызывая их ущемление. Кроме того, довольно распространенной причиной этой патологии является остеохондроз. При развитии дегенеративных процессов позвонки смещаются, происходит патологическое разрастание соединительной ткани или образуются остеофиты.
Мышечные спазмы усугубляют ситуацию, еще более уменьшая зазор между позвонками. А так как позвоночный канал в этом месте очень узкий, все это приводит к ущемлению нервных корешков. Причинами патологии могут быть гормональные сбои, инфекционные заболевания, вызывающие воспаление мягких тканей. Больше всего подвержены ей люди, ведущие малоподвижный образ жизни, имеющие нарушения обмена веществ, эндокринные заболевания, нарушение осанки или врожденные патологии опорно-двигательного аппарата. Часто защемляются нервы у спортсменов, людей, длительное время проводящих в сидячем положении.
Спровоцировать зажим нерва могут также такие факторы:
- резкий поворот головы или неловкое движение;
- избыточная физическая нагрузка;
- длительный период неподвижности в неудобном положении;
- переохлаждение;
- стресс;
- воспалительный процесс, вызывающий мышечный спазм;
- растущая опухоль;
- травма шейного отдела позвоночника.
Особенно уязвим шейный отдел у новорожденных детей. У них еще очень слабые мышцы, поэтому они не могут удерживать голову. Из-за этого часто случается смещение в первом или втором шейном позвонке. Обычно происходит это при родах. Во время прохождения по родовым путям нагрузка на шейный отдел малыша сильно возрастает. Особенно часто это случается при гидроцефалии у плода, больших размерах ребенка или обвитии пуповиной.
Но смещение отдельных позвонков и даже защемление нервов в шейном отделе может происходить у младенца еще в утробе матери. Причинами этого могут быть узкий таз матери, искривление позвоночника в поясничном отделе, нарушение работы кишечника, а также неправильное положение плода.
То, что у новорожденного ребенка защемлен нерв, можно понять сразу. Самым характерным симптомом этого является кривошея – у младенца голова постоянно наклонена в одну сторону. Мышцы на затылке и задней части шеи сильно напряжены. Кроме того, при перемене положения тела и при взятии малыша на руки, он начинает плакать от боли.
В большинстве случаев защемление нерва взывает сильную боль, поэтому люди вовремя обращаются к врачу. Но не всегда патология сопровождается болевыми ощущениями. Симптомы ущемления нерва в шее могут быть разными. Они зависят от вида пораженных нервных корешков и их расположения. Кроме того, типичные проявления ущемления могут усиливаться симптомами заболевания, вызвавшего проблему. Иногда патология осложняется воспалительными явлениями, сильным отеком и покраснением тканей.
Сдавливание любого нервного корешка может вызывать общие или специфические симптомы. Самый характерный признак патологии – это боль в шее и невозможность повернуть голову.
При любом движении, особенно при повороте, болевые ощущения усиливаются. Боль может быть режущей, жгучей или колющей. Она часто усиливается после длительного периода неподвижности, например, после сна. Локализуются такие ощущения обычно с одной стороны шеи, но могут возникать с двух сторон, отдавать в область плеч, лопаток, ключиц или рук.
Кроме того, часто развиваются специфические симптомы при защемлении нерва в шее. Они связаны с нарушением кровоснабжения головного мозга, а также с поражением вегетативных или двигательных нервов:
- слабость в мышцах плечевого пояса;
- боли в руках, слабость мышц, легкие параличи;
- онемение кожи рук, покалывание, нарушение чувствительности;
- головные боли, головокружение;
- онемение языка, затруднения при глотании;
- повышенная утомляемость;
- боли в левой части груди, напоминающие стенокардию.
Самый тяжелый случай, когда защемляются нервы головы и шеи вместе с артериями, снабжающими мозг кислородом. При этом развиваются признаки нарушения кровоснабжения мозга. Это проявляется в головокружении при изменении положения тела, сильных головных болях, особенно в области затылка, колебаниях артериального давления, нарушениях слуха и зрения, ухудшении памяти. Длительное сдавливание может привести к развитию ишемического инсульта.
Если не принимать меры при этой патологии, то могут возникнуть более серьезные последствия. Симптомы будут постепенно усугубляться, нарушение кровообращения может привести к омертвению тканей. Длительное защемление нервных корешков в районе первых шейных позвонков может вызвать нарушение речи, отек слизистой рта, поражение тройничного нерва. В самых тяжелых случаях возможно нарушение функций глотания и дыхания.
Постоянные ноющие боли в шее постепенно распространяются по всему телу. Это приводит к снижению работоспособности и настроения, нарушению мыслительных способностей. Человек постоянно чувствует слабость, особенно в мышцах рук, сонливость.
При защемлении нерва в шейном отделе очень важно как можно быстрее обратиться за медицинской помощью. Ведь мало просто снять болевые ощущения, если не устранены их причины, то возникнут осложнения. К тому же лечение этой патологии должно учитывать, какой нерв зажат, в каком месте и какова степень ущемления. Все это может определить врач невролог, к которому и обращаются за помощью.
Для постановки точного диагноза чаще всего применяется МРТ или КТ. Эти методы позволяют определить не только место локализации поражения, какими тканями пережат нерв, но и наличие осложнений. А рентгеновское обследование может показать только состояние костной ткани позвоночника, например, если нерв затронул поперечный отросток смещенного позвонка. Оно применяется также при подозрении на травму или остеохондроз.
При резком защемлении нерва сразу же возникает сильная боль. Такое может случиться с каждым человеком. Например, часто защемляется нерв после сна в неудобном положении, при длительном сидении за компьютером, при выполнении тяжелой физической работы. Но даже в обычных условиях резкий поворот головы или другое неестественное движение может вызвать защемление. Поэтому каждый человек должен знать, как снять боль в шее.
При несильных болях помогает легкое растирание шеи и небольшая гимнастика. Но выполнять упражнения нужно очень медленно, а при массаже не давить сильно на пораженную область. Если же боли очень сильные и никакие методы не помогают, нужно вызвать врача. При присоединении других симптомов, например, нарушения дыхательной деятельности или онемения конечностей, нужно освободить тело от стесняющей одежды и обеспечить доступ свежего воздуха. Иногда рекомендуется также выпить успокоительное, которое поможет расслабиться.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если защемило нерв в шее, в первую очередь необходимо снять болевые ощущения. Только после этого устраняются причины, вызвавшие это патологическое состояние. Чаще всего для этого достаточно консервативной терапии. Но в самых тяжелых случаях при сильных болях и нарушении иннервации тканей может потребоваться хирургическое вмешательство. Для ускорения процесса выздоровления необходима комплексная терапия, сочетающая несколько методов. Самым основным из них является ношение воротника Шанца, который обеспечивает покой пораженному месту и мягко вытягивает позвоночник.
Лечить эту патологию необходимо в соответствии с причинами, вызвавшими защемление. При наличии травмы обязательна иммобилизация с использованием специальных ортезов. Очень важен при этом полный покой. Поэтому пациенту нужно соблюдать постельный режим. При наличии других патологий, вызывающих сдавливание нерва, проводят их устранение. Это может быть вправление грыжи диска, лечение остеохондроза, удаление опухоли.
Чтобы полностью вылечить патологию, необходимо соблюдать все рекомендации врача. Они относятся также к образу жизни и питанию. Человеку, перенесшему ущемление нерва, необходимо выполнять специальные упражнения, избегать длительного сидения в неудобной позе. Для сна нужно приобрести ортопедическую подушку. Важно также придерживаться определенной диеты. Исключить нужно жареную еду, острые и соленые продукты, копчености и консервы.
Результатом правильно проведенного лечения должно стать не только исчезновение болей и воспаления. Полное излечение наступает только тогда, когда восстанавливается иннервация органов и тканей, правильное проведение нервных импульсов, кровоснабжение головного мозга. При этом к пациенту возвращается работоспособность, повышается двигательная активность и улучшается общее самочувствие.
Вспомогательным методом лечения после снятия острых болей становятся физиопроцедуры. Они помогают улучшить кровообращение в пораженных тканях, наладить обменные процессы.
Чаще всего при ущемлении нервов в шее применяются такие методы:
Для устранения ущемления нервов часто требуется применение специфических методов. Это мануальная терапия, которая помогает поставить позвонки на место, убирает их смещение и освобождает зажатые нервы. Но такие методы не применяются при наличии грыжи. Кроме того, проводить процедуру должен профессионал, иначе можно только усугубить положение.
Очень эффективен также массаж, восстанавливающий кровообращение и обменные процессы. Он хорошо расслабляет напряженные мышцы, что помогает освободить зажатый нерв. Еще для снятия спазма мышц с успехом применяется иглоукалывание или точечный массаж. Лучше всего, если процедуру проведет врач-остеопат, который применяет несколько методов в комплексе. Это акупунктура, классический массаж, мягкое растяжение мышц.
Комплексное лечение защемления шейного нерва обязательно должно включать специальные упражнения, подобранные лечащим врачом. Лечебная гимнастика не только снимет спазмы, наладит кровообращение, но и укрепит мышечный корсет, предотвращая рецидив заболевания. Все упражнения выбираются индивидуально в соответствии с причинами и степенью защемления нерва.
Но есть несколько самых эффективных, которые используются чаще всего. Их даже можно применять при небольших болях в шее. Все упражнения выполняются медленно, без резких движений, они не должны вызывать усиление болевых ощущений. Каждое упражнение повторяется 5-7 раз.
- Медленно наклонить голову вниз, прижимая подбородок к груди. Задержаться в этом положении, ощущая, как растягиваются мышцы на задней поверхности шеи. Потом так же медленно поднять голову и запрокинуть ее назад.
- Опустить голову вниз. Не отрывая подбородка от груди наклонять ее то к правому, то к левому уху. Это хорошо растягивает мышцы на задней поверхности шеи.
- Сцепить руки в замок на затылке. Стараться наклонять голову назад, преодолевая сопротивление рук.
- Медленное вращение головы иногда тоже помогает снять спазм и освободить зажатый нерв.
- Повернуть голову, коснуться подбородком плеча, задержаться в этом положении на несколько секунд. Повторить то же самое в другую сторону.
В дополнение к методам, назначенным врачом, можно применять народные рецепты. Они доказали свою эффективность. Популярны такие методы также благодаря доступности и простоте применения.
Есть несколько самых распространенных способов снять боль в шее от защемления нерва.
Чтобы шея больше не болела, необходимо изменить свой образ жизни. Нужно регулярно выполнять гимнастику для укрепления мышечного корсета. Полезно занятие йогой, плавание, пешие прогулки. Рекомендуется также пару раз в год проходить курс массажа. Во время работы, особенно если она связана с длительным сидением, нужно каждый час проводить разминку для шеи. Стоит избегать статического напряжения, периодически меняя положение тела. Очень важно всегда поддерживать правильную осанку. Рекомендуется также приобрести ортопедический матрас и подушку для сна, с которыми ущемление нервов не грозит.
Нервная система человека устроена очень сложно, поэтому при любом пережатии нервов недопустимо самолечение. Даже если болевые ощущения прошли самостоятельно, после этого необходимо пройти обследование у врача. Ведь защемление нерва может привести к серьезным последствиям для здоровья.
Как отличить остеохондроз от рака позвоночника? Сделать это может только врач на основе ряда исследований. Самостоятельно можно попытаться дифференцировать эти два заболевания по симптомам, которыми они проявляются.
- Как отличить от рака?
- Шейный отдел
- Грудной отдел
- Поясничный отдел
- Крестцовый отдел
- Инструкция по диагностике
- Можно ли перепутать?
Как отличить от рака?

Остеохондроз шейного отдела проявляется такими симптомами:
- Боль в шее, отдающая в верхние конечности и затылок. Головные боли связаны с нарушением кровообращения этой зоны.
- Снижается чувствительность рук, больной может отмечать покалывание и онемение мышц.
- При резких движениях шеей может издаваться громкий хруст.
- Пациент жалуется на ухудшение самочувствия, частые головокружения и слабость.
- На поздних стадиях может ухудшиться чувствительность языка и снизиться острота зрения.
При наличии опухолевого новообразования тоже могут наблюдаться вышеперечисленные симптомы. Можно ли перепутать рак с остеохондрозом? Да, можно. Поэтому нужно особенно внимательно относиться к своему самочувствию. При онкологии болевые ощущения очень выраженные и не купируются приемом обезболивающих препаратов. Они сохраняются даже в положении лежа. А при остеохондрозе боль проходит, если человек ложится в удобную позу и сохраняет неподвижность тела.
Остеохондроз грудного отела наблюдается очень редко. Он сопровождается болью в области лопаток, нарушением чувствительности этой зоны, нарушением дыхания и болевыми ощущениями сердца и желудка. Рак путают с остеохондрозом, так как они сопровождаются почти идентичными симптомами. Но при онкологии эти признаки могут иметь свои особенности:
- Боли сосредоточены не только в области позвоночника, но и отдают в грудину. Они не острые, а ноющие, со временем становятся более интенсивными из-за увеличения размера новообразования.
- Нарушается координация движений.
- Нижние конечности отекают, болят, пациент может жаловаться на покалывание в них.
Но симптомы обоих заболеваний очень похожи, поэтому поставить точный диагноз может только врач.

Остеохондроз поясничного отдела часто протекает бессимптомно и только на последних стадиях появляются выраженные боли и нарушения функций мочевого пузыря и кишечника. А вот онкология сопровождается такими признаками:
- Наблюдаются ноющие боли в области поясницы, которые становятся более выраженными при изменении положении тела и при физической активности.
- Человек отмечает слабость в ногах, нарушаются сухожильные рефлексы.
- Когда опухоль достигает крупных размеров, она начинает сдавливать спинной мозг. Появляются неврологические нарушения – онемение, покалывание и прочие.
Также остеохондрозу могут сопутствовать дополнительные деформации позвоночного столба – кифоз, лордоз и сколиоз. А при раке этого не наблюдается.
В этой зоне опухолевые новообразования проявляются в припухлости на коже. В области поражения появляется хорошо заметный отек. При надавливании на него пациент ощущает выраженную боль.
Инструкция по диагностике
Чтобы не перепутать остеохондроз с раком, необходимо придерживаться инструкции:
- После возникновения первых симптомов нужно понаблюдать за состоянием своего организма. Следует обратить внимание на характер боли и наличие других признаков.
- Обратиться к терапевту или сразу к травматологу. Если есть опасения по поводу онкологии, можно пойти к онкологу.
- Врач должен собрать анамнез, задав пациенту ряд наводящих вопросов. Обычно после этого у него уже есть примерное представление о том, что это за заболевание.
- Для подтверждения диагноза назначаются дополнительные исследования – рентген или МРТ. На снимках хорошо видны опухолевые новообразования, поэтому если они есть, их обнаружат.
Важно обратиться к квалифицированному врачу, который внимательно относится к своим пациентам. Лучше пройти обследование в частной клинике.

Можно ли перепутать?
Можно спутать остеохондроз с раком? Если провести правильную дифференциальную диагностику, то нет. Поэтому важно, чтобы врач назначил дополнительные исследования. Он не может составить схему лечения только после сбора анамнеза. В этом случае есть высокая вероятность, что диагноз неверный. А правильная диагностика гарантирует назначение подходящего лечения.
Чтобы правильно поставить диагноз, не следует заниматься самолечением. Вовремя обнаруженный рак можно вылечить, а если он достигнет 3 или 4 стадии, возможен летальный исход.
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
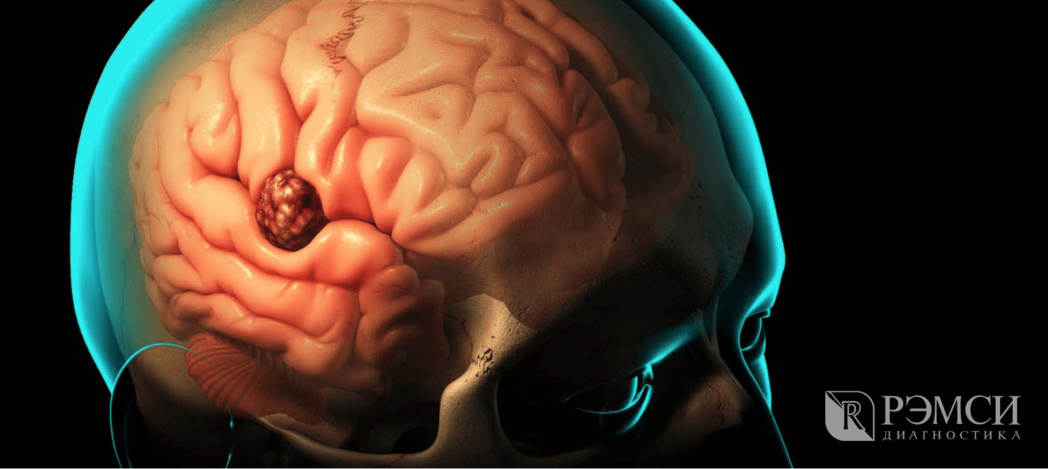
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
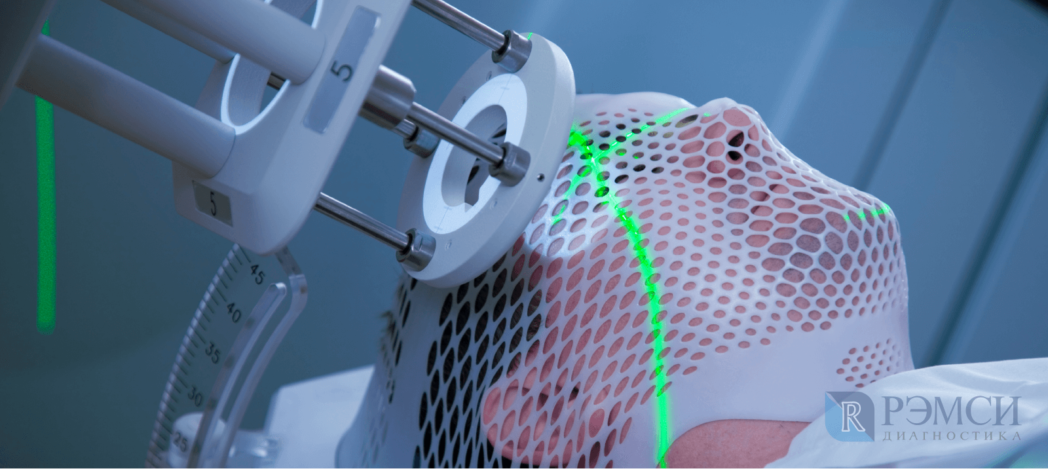
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Головные боли при раке головного мозга бывают интенсивными и частыми. Именно они заставляют человека задуматься о наличии злокачественного новообразования. Такие боли могут возникать и при других неврологических заболеваниях. Точный диагноз можно будет поставить только после полного обследования и проведения всех необходимых анализов.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины возникновения рака головного мозга не выяснены до сих. Научно подтверждено лишь то, что раковые опухоли головного мозга могут вызываться радиоактивным облучением. Предположительными причинами возникновения злокачественных новообразований являются попадание в организм токсических веществ и генетическая предрасположенность. Риск заболевания раком мозга повышают частое использование сотовых телефонов и работа вблизи высоковольтных линий электропередач. Рак головного мозга у взрослых встречается нечасто, он составляет всего 2% от всех злокачественных новообразований. Однако это заболевание очень часто поражает детей.
Это заболевание чаще всего встречается у мужчин. Подвержены ему дети дошкольного возраста и люди старше 65 лет. Фактором риска считается и нарушение работы иммунной системы. Злокачественное новообразование характеризуется быстрым ростом, что способствует сдавлению окружающих тканей либо их некрозу. Доброкачественная опухоль растет медленнее, однако также повреждает ткани мозга, повышает внутричерепное давление.
Голова человека представляет собой замкнутую полость. Если внутри нее начинает расти опухоль, происходят повышение внутричерепного давления, сжатие мозговых оболочек и смещение мозговых тканей. Именно это приводит к возникновению сильных головных болей. Опухоль в головном мозге может быть первичной или развиться вследствие метастазов при раке другого органа. Метастазы обычно появляются при раке молочной железы, легких, почек или простаты. Единственным симптомом первичной злокачественной опухоли являются именно головные боли. Диагностировать ее бывает достаточно сложно. Вторичную опухоль выявить легче, в то время как излечить практически невозможно.

При первом появлении головных болей их бывает легко снять с помощью анальгетика. Однако после того, как опухоль начинает прорастать в ткани мозга, эти препараты становятся неэффективными. Важно точно определить, как болит голова. По характеру боли можно выяснить, имеется ли в тканях головного мозга раковая опухоль. Головные боли в этом случае обычно возникают по утрам и имеют пульсирующий характер. Они становятся интенсивнее после физических нагрузок.
Помимо головных болей, у пациента могут наблюдаться нарушение зрения, общая слабость, потеря чувствительности конечностей, головокружение, обмороки. Боли очень часто сопровождаются тошнотой и рвотой. Болевые ощущения при раке могут пропадать после приема глюкокортикостероидов и мочегонных препаратов. Они помогают снять отек и понизить внутричерепное давление. Отек приводит к нарушению мозгового кровообращения и развитию ишемии. При поражении областей, отвечающих за работу того или иного органа, могут появиться нарушения речи, судороги, изменение походки.
Злокачественные опухоли часто характеризуются психическими расстройствами. Пациент теряет интерес к жизни, у него развивается депрессия, могут появиться галлюцинации. ИИзменения наблюдают и в интеллектуальной сфере: человек теряет память, нарушаются мыслительные процессы. Боли при раке бывают упорными и интенсивными. При появлении подобного симптома необходимо незамедлительно обратиться к врачу.
При появлении подозрения на злокачественную опухоль пациента направляют к невропатологу, который осматривает сосуды глазного дна, изучает рефлексы и оценивает психическое состояние. Если эти исследования подтверждают подозрения, больного направляют на МРТ или КТ. Именно эти методы позволяют выявить онкологические заболевания с высокой степенью точности. При обнаружении новообразования в головном мозге пациента направляют в онкологический диспансер, где он проходит дополнительное обследование и дальнейшее лечение.

В настоящее время для лечения подобных опухолей применяют облучение, химиотерапию и хирургическое вмешательство. Во время операции хирург старается полностью удалить опухоль и устранить сдавление тканей. Операция проводится при небольших размерах опухоли, если точно известно место ее локализации. Если хирургическое вмешательство невозможно, используется радиотерапия. В зависимости от состояния здоровья пациента применяется гамма- или протонное излучение. Подобное лечение имеет множество побочных эффектов: тошнота, рвота, лучевые ожоги кожи, усиление головных болей.
При химиотерапии в организм человека вводят препараты, уничтожающие злокачественные клетки. Препараты могут вводиться внутривенно, внутримышечно, допускается введение в костномозговую жидкость и ткани, граничащие с опухолью. Способ зависит от выбранного препарата и состояния здоровья больного. При внутривенном введении средство воздействует на весь организм, что очень важно при вторичных опухолях. Внутритканевое введение препарата применяется при тяжелом состоянии пациента, оно обеспечивает направленное действие при минимальных побочных эффектах.
Помимо способов терапии, направленных на уничтожение новообразования, лечение включает в себя прием препаратов, поддерживающих и укрепляющих организм.
Головные боли обычно купируют с помощью нестероидных противовоспалительных средств, в тяжелых случаях назначают наркотические обезболивающие препараты. Обязателен прием противоотечных препаратов, снижающих внутричерепное давление.
Остеохондроз шейного отдела, согласно последним исследованиям, играет большую роль в развитии многих хронических заболеваний. Эти состояния обусловлены анатомическим строением шеи, которая содержит огромное количество сосудов и нервных сплетений. Все они необходимы для питания и правильной работы самого важного органа – головного мозга.
А ему необходимо не только координировать бесперебойное функционирование всех систем организма, но и отвечать за обработку сигналов, идущих от органов чувств. Поэтому нарушения, возникающие вследствие остеохондроза шейного отдела, могут касаться и зрения. Причём подобные осложнения имеют столь разнообразный характер, что их возникновение не всегда удаётся связать с поражением позвоночника.
Но и не следует утверждать, что в основе всех нарушений зрения лежит остеохондроз – он лишь является одной из причин их появления. Только при сочетании симптомов обоих заболеваний необходимо провести углублённую диагностику, позволяющую оценить кровоток в позвоночных артериях. Этим и обусловлена особенность патологии – в основе лежат не неврологические, а сосудистые расстройства.
Именно механизм нарушений вызывает главный вопрос у пациентов – как остеохондроз влияет на глаза? Учитывая характер основного заболевания, люди предполагают, что причина кроется в механическом давлении на нервные корешки. Но это не так – в шейном отделе позвоночника отсутствуют сплетения, отвечающие за зрение у человека.
Расстройства же имеют совершенно другой характер – они вызваны нарушением кровообращения в системе позвоночных артерий. При остеохондрозе происходит следующее патологическое воздействие на них:
- Поражение позвоночника имеет прогрессирующий характер – со временем нарастает степень деформации хрящевых дисков и окружающей костной ткани.
- Это приводит к формированию выростов, которые начинают давить на окружающие структуры – нервные корешки, мышцы или сосуды.
- В поперечных отростках позвонков имеется канал, через который проходят позвоночные артерии, питающие задние отделы головного мозга. Деформации уменьшают их просвет, что постепенно снижает объём проходящей крови.
- Так как в этих отделах мозга располагаются центры зрения, поэтому нарушение их питания приводит к различным расстройствам.
Подобные варианты осложнений остеохондроза наблюдаются лишь на поздней стадии заболевания, когда в позвоночнике уже сформировались значительные деформации.

Изменения зрения при поражении шейного отдела практически всегда имеют характерные черты, позволяющие заподозрить истинную причину их появления. Поэтому при диагностике подобных нарушений используются следующие критерии:
Различные виды поражений тесно связаны между собой патологическими механизмами, но всё же проявляются индивидуально у каждого больного.

В медицине этот тип нарушений называется диплопия – полное или частичное разделение единственного видимого предмета. В норме его не происходит благодаря бинокулярному эффекту, позволяющему перекрыть общие элементы, находящиеся в поле зрения каждого глаза. Двоение при остеохондрозе же обусловлено следующими процессами:
- Из-за нарушения кровообращения в области шеи нарушается работа нервных центров, отвечающих за правильную и координированную работу глазных мышц.
- К ним начинают поступать неправильные сигналы, вызывающие временное нарушение их функции. Изменяется также и обработка сигналов, идущих в головной мозг – поэтому воспринимаемая картинка теряет чёткость.
- Организм пытается компенсировать изменения, напрягая изо всех сил глазные мышцы. Временно удаётся поддерживать зрение в нормальном или чуть смазанном состоянии.
- Через некоторое время мускулы устают от чрезмерной нагрузки, что приводит уже к настоящей диплопии. Причём проблемы возникают именно со зрением вблизи, которое требует интенсивной работы элементов глазного яблока.
Двоение на фоне остеохондроза редко возникает внезапно – постепенное развитие симптомов наблюдается при длительной работе с мелкими предметами или чтении.

Временное уменьшение чёткости изображения также воспринимается многими больными, как частичная потеря зрения. Действительно, без должного внимания такие эпизоды могут стать постоянными, постепенно приобретая необратимый характер. А их возникновение по механизму практически аналогично причинам двоения:
Снижение видимости при шейном остеохондрозе наблюдается после длительной однообразной работы – при смене взгляда окружающие предметы временно расплываются.

Появление посторонних предметов в поле зрения – мушек или бликов – является самым простым вариантом зрительных осложнений остеохондроза. В их основе находятся всё те же механизмы нарушения кровообращения:
- В результате резкого движения или длительной однообразной позы происходит усиление деформации шейного отдела, обусловленное резким спазмом мышц.
- Позвоночные артерии подвергаются механическому воздействию, что вызывает рефлекторное сужение их просвета. В норме этот процесс компенсирован, но при остеохондрозе сосуды уже существенно деформированы.
- К задним отделам головного мозга резко уменьшается приток крови, что приводит к появлению фотопсий – резких вспышек в поле зрения. Они обусловлены реакцией нервных клеток на нарушение питания.
Изменения имеют временный характер – через несколько минут кровоснабжение налаживается с помощью резервных сосудов (анастомозов). Их постепенное расширение позволяет устранить признаки кислородного голодания центра зрения – кровь к нему начинает поступать из системы внутренней сонной артерии.
Читайте также:

