Как отличить гемангиому от винного пятна
Пламенеющий невус у новорожденных можно увидеть еще в первые дни жизни. Такие пятна могут различаться по своей форме, оттенку и даже текстуре. Чаще всего их происхождение обуславливается генетическими факторами. Стоит отметить, что пламенеющий невус на лице и голове ребенка требует особенного внимания. Только специалист, учитывая особенности пятна, может точно поставить диагноз и подобрать подходящую терапию.
Невус - что это такое
Такие новообразования у младенцев еще называют винным пятном и капиллярной мальформацией. Это врожденная патология, которая характеризуется возникновением на коже плоских сосудистых пятен с размытыми границами. Она одинаково часто диагностируется и у мальчиков, и у девочек. Природа этой аномалии до сих пор остается малоизученной, но медики с точностью утверждают только одно - болезнь никак не связана с приемом медикаментов во время беременности.
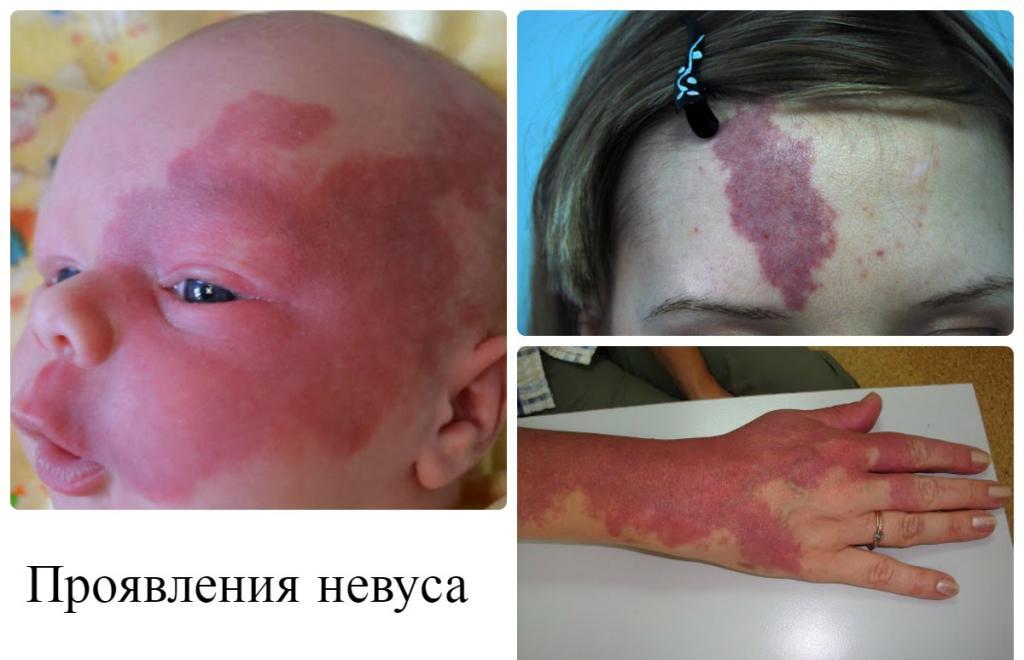
Сосудистые родинки могут обладать совершенно разной формой и локализоваться буквально повсюду. Обычно, такие пятна растут вместе с ребенком. Что же касается оттенка невуса, то за счет близкого расположения капилляров к поверхности кожи он колеблется от розового до темно-фиолетового цвета. Именно благодаря визуальным особенностям мальформацию в народе называют винными пятнами. Их размер может превышать даже 20 см.
Особенности
Очень часто невус поначалу принимают за обыкновенную родинку. Но если последняя обычно исчезает самостоятельно еще на первом году жизни, то мальформация, напротив, постепенно становится еще грубее и больше. Кроме того, чаще всего винные пятна появляются на шее и лице, что, конечно же, приносит массу дискомфорта и даже комплексов.
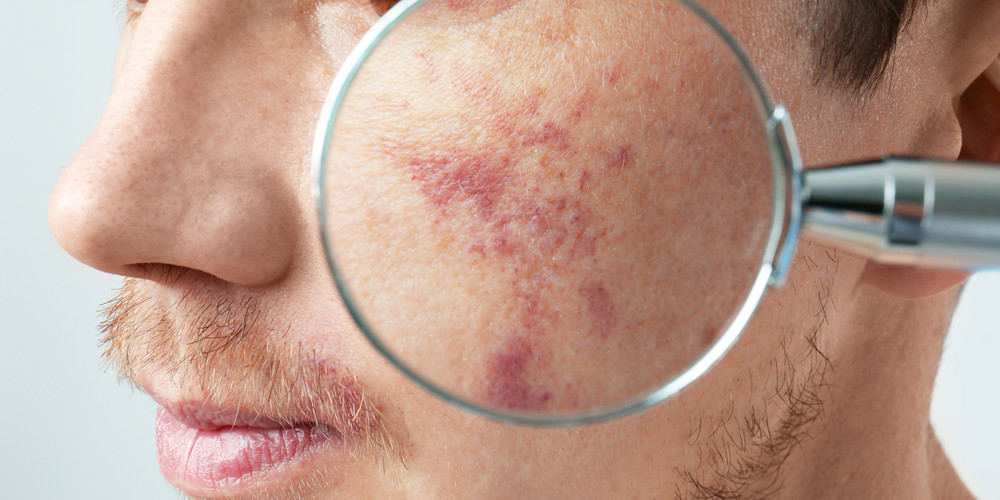
Иногда невус путают с гемангиомой из-за зрительного сходства. Но в отличие от наростов с высоким онкогенным риском, мальформация не несет в себе опасности для здоровья и жизни ребенка.
Этиология
В ходе многочисленных исследований было выявлено несколько факторов, способных привести к возникновению пламенеющего невуса. Как выяснилось, он появляется на фоне дефицита либо полного отсутствия контакта нервных окончаний со стенками капилляров. Именно поэтому нервная система не способна контролировать изменения параметров сосудов, из-за чего они начинают переполняться кровью. Постепенно она застаивается и приобретает лиловый насыщенный оттенок, который становится очень заметен на коже.
Всего несколько лет назад большинство врачей в лечении этой патологии придерживались выжидательной тактики. Ведь считалось, что с течением времени винные пятна постепенно исчезают. Но в большинстве случаев на самом деле предполагаемая регрессия не наступает, а мальформация начинает расти, принося ребенку дискомфорт не столько физический, сколько психологический.
Сегодня невус с легкостью поддается лечению. Важно только одно - как можно раньше приступить к терапии.
Группа риска
По мнению ученых, в большей степени возникновению пламенеющего невуса подвержены:
- белокожие дети;
- недоношенные младенцы;
- девочки.
Помимо этого, некоторые врачи придерживаются мнения, что в момент прохождения малыша по родовым путям чересчур высокое давление и гипоксия провоцируют возникновение пятен.
Клиническая картина
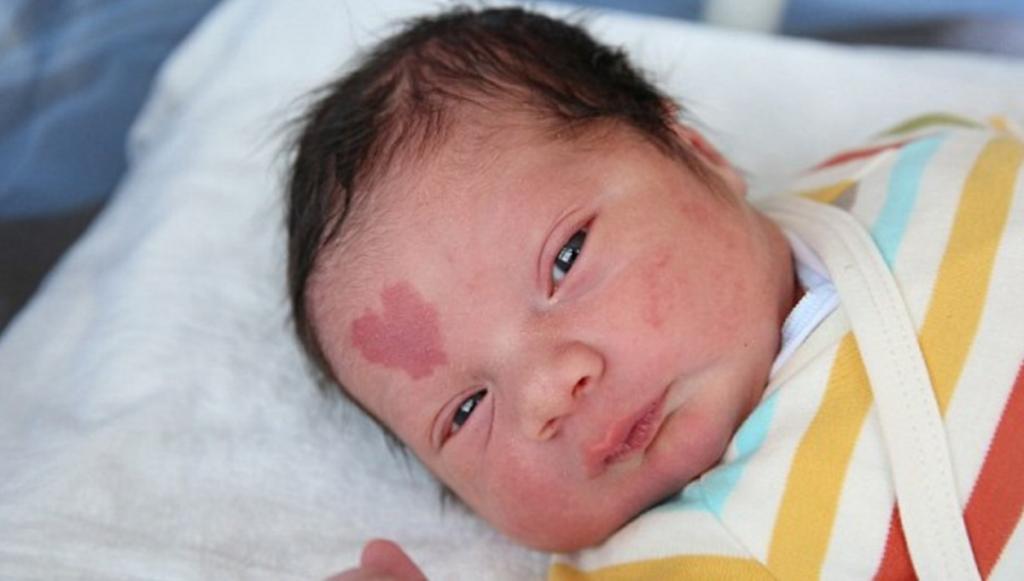
Разумеется, основным симптомом, указывающим на патологию, является наличие у младенца синюшных или красных пятен с неровными краями. При надавливании они имеют свойство бледнеть. Родителям стоит иметь в виду, что невус никогда не чешется и на его поверхности нет воспалений. Кроме того, он не кровоточит, но и не проходит без специальной терапии. По мере роста ребенка винные пятна тоже будут увеличиваться в размерах. Со временем они могут становиться синюшными и покрываться ангиофибромами - мелкими узелками.
Если на теле малыша обнаружен пламенеющий невус, следует проконсультироваться со специалистом, в том числе и генетиком. Если же мальформация охватывает конечности, желательно обратиться к хирургу. Для предотвращения появления синдрома Кобба стоит посетить детского невропатолога.
Сопутствующие пороки
Нередко наличие невуса говорит о генетических патологиях, которые требуют серьезного лечения.
- Болезнь Рубинштейна-Тейби. Это синдром, характеризующийся гипертелоризмом, карликовым ростом, низкими интеллектуальными способностями. При таком пороке у ребенка нарушены нормальные пропорции тела, отмечается асимметрия парных внутренних органов.
- Болезнь Стерджа-Краббе-Вебера. В такой ситуации пламенеющий невус относится к одному из видов доброкачественных опухолей. Болезнь может провоцировать всяческие нарушения подвижности и парезы. Кроме того, она проявляется в виде регулярных судорог, глаукомы, повышенного внутриглазного давления. Если вовремя не вылечить заболевание, ребенок может полностью ослепнуть.
- Болезнь Клиппеля-Вебера-Треноне. При таком синдроме невус, обычно, локализуется на руках или ногах. Как правило, пятнам сопутствует варикозное расширение вен. Зачастую также диагностируются аномальные изменения в сосудистом русле, при которых венозная кровь попадает в артерии, провоцируя кислородное голодание и интоксикацию. Токсины могут приводить к развитию гигантизма конечностей.
- Болезнь Кобба. Наличие такого порока можно заподозрить при условии локализации пламенеющего невуса в области позвоночника. Эта патология подразумевает поражение сосудов в спинном мозге. При этом состоянии наблюдается спастический паралич, при котором страдает подвижность ног. В более тяжелых случаях чувствительность ниже спины полностью пропадает.
Диагностика
Врач может определить эту патологию на основании простого осмотра. Хотя иногда провести дифференциальную диагностику пламенеющего невуса с гемангиомой и родимыми пятнами очень сложно. Если мальформации сопутствует поражение век либо у новорожденного наблюдаются регулярные судороги, требуются дополнительные обследования, например, МРТ головы. При помощи этого исследования можно обнаружить болезнь Штурге-Вебера. Это порок, характеризующийся возникновением ангиомы.
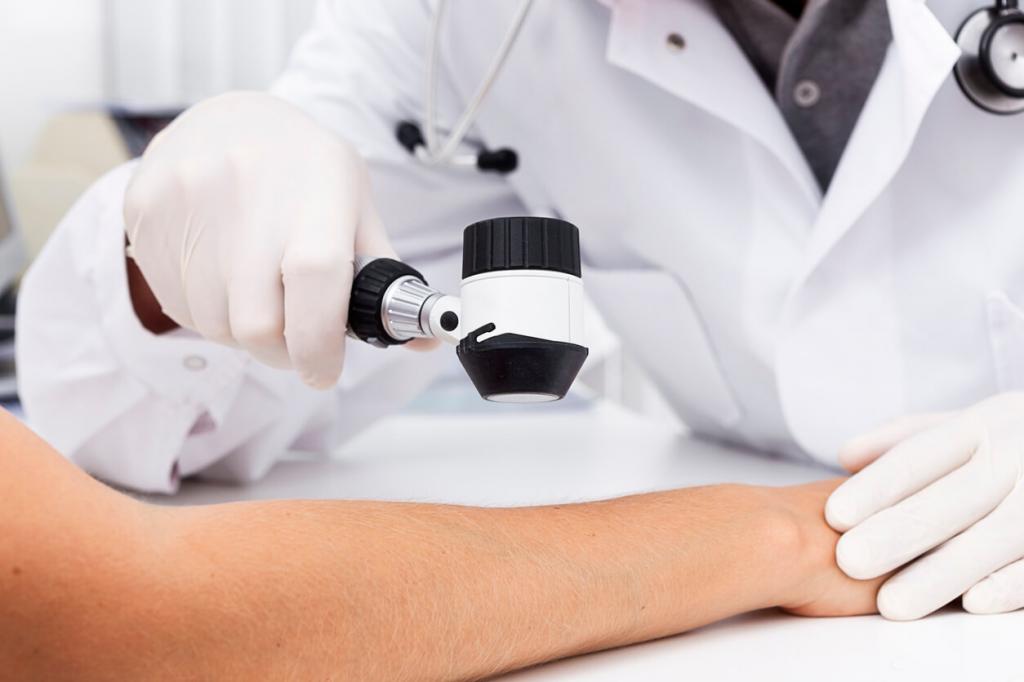
Для проведения гистологического анализа может понадобиться соскоб с невуса. Для определения точного диагноза в некоторых случаях дополнительно требуется консультация генетика, невролога и офтальмолога.
Лечение пламенеющего невуса
Винные пятна по мере развития ребенка могут сильно утолщаться, грубеть, темнеть и увеличиваться. Кроме того, невус на руках, ногах, лице и других открытых участках кожи доставляет малышу массу переживаний. Именно поэтому лечить его действительно необходимо. В терапии невуса используется несколько эффективных методик.
-
Применение лазера. Это довольно-таки результативная и безопасная процедура, которая не требует анестезии. Кроме того, такая терапия не имеет возрастных ограничений. После сеанса лазерной обработки кожи маленький пациент может сразу отправиться домой. Принцип действия этой методики кроется в проникновении луча через кожу и его воздействии на расширенные сосуды. Клетки крови понемногу склеиваются и невус вскоре пропадает.
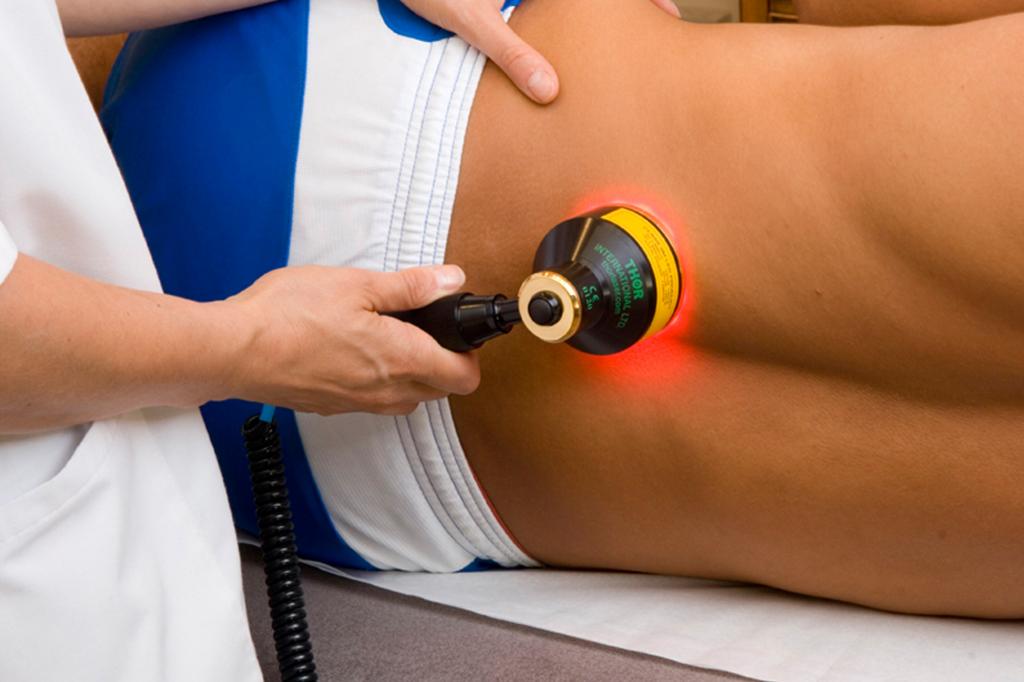
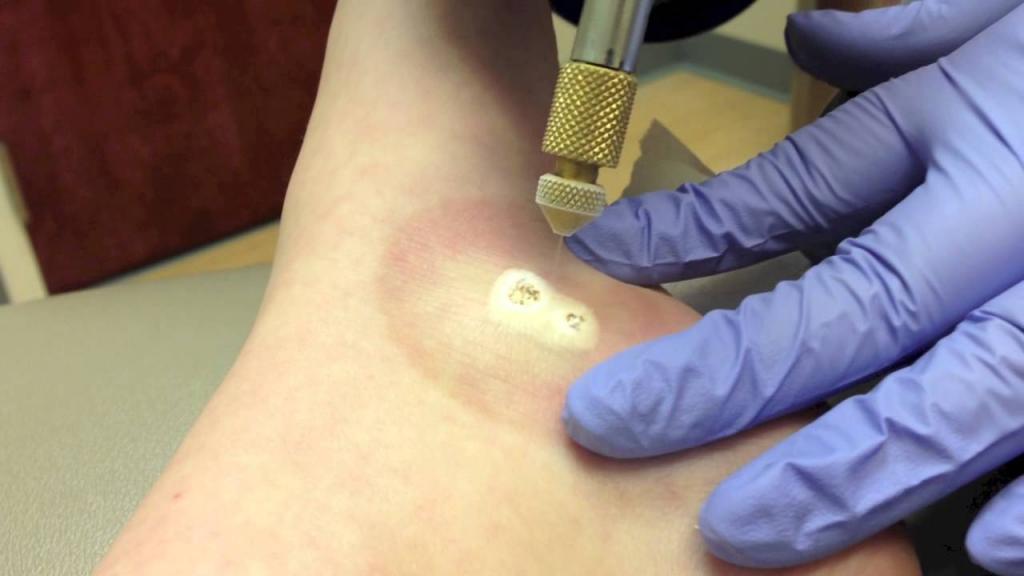
Альтернативная медицина также предлагает множество различных способов лечения пламенеющего невуса. Однако все они способны лишь понизить яркость пятен, но полностью устранить их народные рецепты попросту не могу.
Начинать терапию следует в первые несколько месяцев жизни ребенка. Ведь чем он становится старше, тем сложнее невус поддается лечению.
В чем кроется опасность
На самом деле врожденные винные пятна по мере разрастания провоцируют возникновение дополнительных проблем. Пламенеющий невус на лице, шеи и других участках кожи способен со временем менять свой цвет, сильно разрастаться и даже нарушать зрение. Постепенно плоская фактура мальфомации преобразуется в рельефный нарост с большим количеством неприятных и некрасивых узелков. Их очень легко повредить, при этом они сильно кровоточат и долго заживают. К тому же немаловажную роль играет психологический дискомфорт, в особенности в переходном возрасте, когда дети очень ранимы и все обиды воспринимают близко к сердцу.

Примечательно, что винные пятна, обычно, не влекут за собой опасные осложнения. Но удалять их все равно необходимо. Только так можно предотвратить развитие не только комплексов, но и дерматологических проблем в виде псориаза и себореи.
![]()
Заикание: Дефект или болезнь?![]()
Детей из разных регионов с сосудистыми опухолями лечат не только в Москве![]()
Молчание поневоле. Как помочь, если голос пропал
- Валерий Хайруллаевич, медицинская статистика говорит о том, что именно у девочек сосудистые новообразования развиваются чаще всего. Почему?
- В чем отличие гемангиом от винных пятен?
- Если это врожденные проблемы, их можно заметить у ребенка сразу после его появления на свет?
- Часто такое бывает?
- Часто. Если эта доброкачественное новообразование небольшого размера и не доставляет никаких проблем, то обычно назначают наблюдение и периодический УЗИ-контроль. Главное в этом случае для врача — убедиться в доброкачественности образования. При малейшем подозрении на онкологию доктор должен назначить дополнительное обследование — МРТ или КТ.
- Гемангиомы могут привести к развитию рака?
- Нет, они никогда не перерождаются в злокачественные опухоли. Однако существуют злокачественные сосудистые новообразования, с которыми нужно дифференцировать гемангиому.
- А как родители могут отличить гемангиому у ребенка от винного пятна, например?
- Можно ли не лечить винное пятно?
- А чем опасны гемангиомы?
Более чем в 50% случаев гемангиомы появляются на лице, шее, волосистой части головы. По мимо косметического дефекта, гемангиомы могут дать ряд осложнений, таких как кровотечение, инфицирование. К примеру: на ладонных, подошвенных поверхностях, в ротовой полости, в подмышечной, перианальной областях часто развиваются осложнения. Так как сосудистая стенка гемангиомы неполноценна, кровотечение останавливается плохо. Во избежание возможных осложнений, рекомендуется раннее лечение.
- А розоватые пятна на голове новорожденного, которые связывают с его прохождением по родовым путям, - тоже винные?
- Вы сказали, что винные пятна не способны к регрессу. А гемангиомы? В некоторых источниках сообщается, что к определенному возрасту они могут сами исчезнуть и можно просто подождать.
- Есть гемангиомы не требующие активного лечения. Основные стадии развития этого новообразования — активный рост, стагнация и инволюция (обратное развитие)— чаще всего проходят в первый год жизни. Однако большинство гемангиом остаются или даже растут. Поэтому чем быстрее начать лечение, тем легче справиться с заболеванием.
- Как долго можно ждать родителям, прежде чем бежать к врачу?
- К врачу стоит обратиться в любом случае, чтобы понять, что за образование у ребенка. Если оно активно не растет и бледнеет, то возможно наблюдение. Необходим контроль роста новообразования с доктором, чтобы оперативно начать или скорректировать терапию.
- К какому специалисту лучше обращаться?
- Оптимально, если в центре есть комплексный подход к лечению. К примеру, у нас есть возможность собрать мультидисциплинарную бригаду - педиатра, дерматолога, онколога, невролога, хирурга. Таким образом, пациент получает расширенное диагностическое обследование и индивидуальную тактику лечения. Кроме того, мало кто знает, что наша клиника лечит это заболевание в рамках программы ОМС.
- Какие сегодня применяются методы лечения гемангиом?
- Основные методы — медикаментозная терапия (бета-адреноблокаторы), местные аппликации лекарственными средствами и лазерное лечение. В некоторых случаях используются хирургические вмешательства и лекарственное склерозирование сосудов с помощью инъекций. Криодеструкция, близкофокусная рентгенотерапия и некоторые другие методы агрессивны и могут привести к образованию рубцов или к развитию онкологических заболеваний в будущем.
- Какие основные показания к медикаментозной терапии?
- Медикаментозная терапия - одна из составляющих комплексной терапии. Впервые положительный эффект пропранолола был отмечен французскими учеными более 10 лет назад. Во время лечения ребенка с кардиологической патологией, обнаружили что гемангиома начала регрессировать. Затем эффективность лечения гемангиом препаратами группы бета-адреноблокаторов была доказана во всем мире. Раньше для этой терапии использовали пропранолол, сейчас появились препараты с большей чувствительностью к гемангиоме. Эта группа препаратов влияет на интенсивность кровотока в образовании, и оно начинает уменьшаться.
- А минусы какие?
- Чтобы подобрать лечебную дозу, пациента обычно госпитализируют на день, два. В стационаре ему проводят мониторинг сердечно-сосудистой и дыхательной систем, лабораторную диагностику. Ведь бета-адреноблокаторы влияют на ритм сердца, поэтому важно правильно подобрать нужную дозировку.
- И как долго длится такое лечение?
- Прием препарата может длиться несколько месяцев. Как правило, лекарство принимают два раза в день. При этом прием препарата не влияет на образ жизни. Необходимо дополнение к приему лекарств - аппликации сосудосуживающих препаратов.
- В чем плюсы и минусы лечения лазером?
- Лазер используется при различных сосудистых образованиях — гемангиомах или винных пятнах. Главное, чтобы длина волны могла проникнуть в образование. Такой метод хорош тем, что не травмирует кожу и не вызывает деформаций. Воздействие лазеров нарушает структуру сосудов и они начинают склерозироваться.
- Долго надо лечиться?
- Всё индивидуально. Бывает, достаточно пары сеансов, а иногда требуется больше десятка. Сама процедура длится всего несколько секунд: вспышка и всё. Некоторые пациенты почти ничего не чувствуют, у других она вызывает небольшую болезненность — ощущения такие, будто вас ущипнули. Чаще всего даже дети проходят процедуру под местной анестезией, за исключением случаев, когда гемангиома находится на лице, к примеру, на веке. Тогда, чтобы защитить глаза от лазерного луча, используется так называемая шильда — она как линза вставляется под веко и закрывает глазное яблоко. Конечно, в этом случае применяем наркоз — уговорить ребенка сделать это под местной анестезией невозможно.
- При каких гемангиомах проводятся хирургические вмешательства?
- Если они находятся во внутренних органах и не поддаются медикаментозному лечению. А так же если можно косметично убрать образование.
- Какого самого маленького пациента вам приходилось лечить?
- Двухнедельного малыша. У него была гемангиома на губе, из-за чего он не мог нормально присосаться к материнской груди.
Пламенеющий невус – это врожденное родимое пятно на коже лица, шеи, туловища. Представляет собой сосудистую патологию. Само не проходит. Хорошо лечится лазером.
Синонимы: винное пятно, пятно цвета портвейна, огненный невус, капиллярная ангиодисплазия лица, пылающий невус.
Код по МКБ10: Q82.5 (врожденный неопухолевый невус)

Содержание:
Пламенеющий невус
Основная причина винного пятна – внутриутробное нарушение развития сосудов кожи. Сосуды кожи в зоне пятна расширены, но не имеют опухолевого роста, как при гемангиоме. Такое состояние в медицине называют мальформацией, или дисплазией, то есть нарушением развития.
Внимание: пламенеющий невус - это не гемангиома и не рак. Это состояние не угрожает жизни ребенка.
Основной и главный симптом огненного пятна – у новорожденного на лице, на шее, редко на туловище появляются красные или красно-синюшные пятна неправильной формы. При диаскопии (надавливании пальцем) – пятно бледнеет.
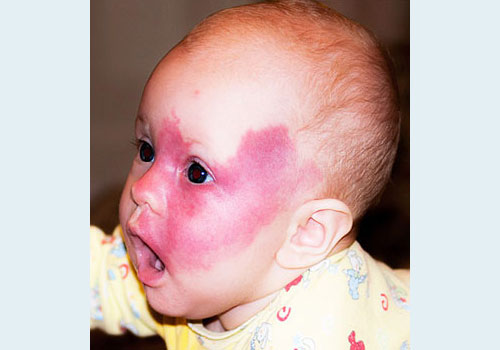
- не чешутся, нет кожного зуда,
- не воспаляются,
- не кровоточат,
- не проходят самостоятельно,
- в размерах растут вместе с ребенком,
- с возрастом могут становиться более синюшными, могут появляться узелки в центре таких пятен (это ангиофибромы).
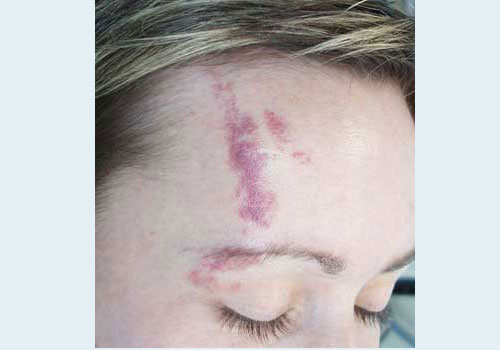
Поставить диагноз пламенеющего невуса несложно.
Но есть большое НО:
В ряде случаев винные пятна на лице ребенка могут сочетаться с серьезными врожденными патологиями внутренних органов (головной или спинной мозг, глаза, карликовость или гигантизм конечности).
Поэтому врач-педиатр при первичном осмотре такого новорожденного должен в первую очередь исключить патологию внутренних органов. Врач должен назначить дополнительные обследования и консультации смежных специалистов (офтальмолог, невролог). И если такой патологии не будет найдено, то можно успокоиться и заняться лечением самого винного пятна на лице.
Даже в настоящее время детям с винными пятнами на коже часто ставят неверный диагноз - гемангиома. Если гемангиому вылечить очень сложно, что приводит к психологической деформации личности ребенка. То капиллярная ангиодисплазия, или пламенеющий невус, или винное пятно успешно лечится за несколько процедур. И впоследствии дети забывают о такой патологии, их никто не дразнит, у них успешно складывается личная жизнь.
- прижигать жидким азотом - читать подробнее о механизме действия жидкого азота
- использовать обычный лазер - читать статью о видах лазером при лечении заболеваний кожи
- проводить склерозирование сосудов спиртом
Внимание: пламенеющий невус, винные пятна – эта патология очень успешно лечится. Если вам дерматолог сказал – смиритесь, это на всю жизнь, - не верьте ему. Смените дерматолога.
В последние 20 лет во всем мире лечение пламенеющего невуса проводится при помощи лазера.
Внимание: использовать можно только импульсный лазер на красителях (т.н. сосудистый лазер). Все остальные лазеры могут привести к ожогу кожи лица ребенка и образованию рубца.
Механизм действия импульсного лазера на красителях: лазерный пучок определенной мощности испускается в течение нескольких миллисекунд. Определенная длина волны лазера приводит к нагреванию капилляров (сосудов) кожи в зоне пятна. Сосуды склеиваются. Кровь по ним не протекает. Как результат – пятно становится светлее.
На саму кожу воздействие не оказывается. Ожога кожи нет – а значит и рубцов на коже нет.
Можно, вреда не будет. Но они НЕ ПОМОГУТ.
Уже в первые месяцы жизни. Чем старше ребенок, тем пятно становится больше, темнее, и его сложнее вылечить.
От 1 до 5 в зависимости от размеров и цвета пятна. Промежуток между процедурами – 2-4 недели.
Зависит от возраста ребенка и расположении пятна. Грудным детям проводят общий наркоз.
Смотрим видео, как в Российском онкологическом центре лечат детей с винными пятнами:
Невус Унны
Невус Унны – это родимое пятно красного цвета на коже лица, затылка и шеи у новорожденных. Встречается у 30-40% новорожденных. Проходит самостоятельно. Лечения не требует.
Синонимы: укус (или поцелуй) аиста, родовое пятно, лососевое пятно, пятно цвета красной рыбы, поцелуй ангела, затылочный невус, исчезающее пятно, телеангиэктатический невус.
Код по МКБ10: Q82.5 (врожденный неопухолевый невус)
Причины невуса Унны: расширения капилляров на коже головы в период родов. Ряд исследователей считают, что к этому приводит временная гипоксия плода, то есть нехватка кислорода во время родов. Также важным фактором является давление костей таза матери на кожу головы ребенка. Напомним, что голова у ребенка – самая объемная часть тела во время родов.
Симптомы невуса Унны:
- пятно розового или красноватого цвета на коже носа, переносицы, лба, век, верхней губы, шеи, затылка, иногда на крестце,
- пятно плоское, не возвышается над соседней кожей,
- пятно неправильной формы, с более яркими участками проходящих сосудиков в центре (т.н. телеангиэктазии),
- при надавливании пальцем (диаскопии) пятно бледнеет в месте надавливания,
- при натуживании, плаче ребенка пятно становится ярким,
- нет зуда, не чешется, не болит.
Лечения не требуется. Проходит самостоятельно в первые месяцы, иногда – первые годы жизни ребенка.
Если с возрастом, через 3-5 лет пятно не проходит, следует направить пациента на удаление пятна лазером на красителях (сосудистым лазером).
Не помогают. Главный фактор в скорейшем заживлении пятна Унны – спокойный, бесстрессовый режим для грудного ребенка.
- невус Сеттона или галоневус - вот его и следует бояться
- диспластический невус - еще один грозный невус у человека
- невус Ота или Ито - еще один врожденный невус у ребенка

Внимание! Невусы
Происхождение невусных клеток до сих пор до конца не выяснено. Зато разновидностей невусов известно огромное количество, и чаще всего среди них встречаются пигментные. Они формируются на коже за счет пигментных клеток — меланоцитов, которые в норме находятся между двумя слоями кожи: эпидермисом (самый верхний слой) и дермой (внутренний слой). Меланоциты содержат черный пигмент, локальное скопление которого приводит к образованию различных по величине и внешнему виду пигментных пятен.
Веснушки (эфелидоз) — наиболее распространенный вид невусов, представляющих собой светло-коричневые пятна размером 1–3 мм. Они плоские, не возвышаются над уровнем кожи и не шелушатся. Появляются веснушки под воздействием солнечных лучей на коже открытых частей тела, как закономерная защитная реакция организма на ультрафиолетовые лучи.
Лентиго — образования пятнистого характера, имеют правильную или эллипсоидную форму. Они резко отграничены от окружающей нормальной кожи и интенсивно окрашены в темно-бурый или угольно-черный цвет. Поверхность лентиго сухая, гладкая, реже неровная, волос на них нет. Как правило, один элемент не превышает в диаметре 1 см.
Монгольское пятно — нечетко очерченное серо-голубое пятно на коже спины, поясницы, ягодиц у новорожденных. У представителей европеоидной расы такие пятна бывают очень редко; для них характерно обратное развитие и не требуется лечение.
Невус Ота — характеризуется темно-коричневой пигментацией в различных отделах глаза и обширным пигментным невусом черно-синюшного цвета на щеке, верхней челюсти и скуловой области на той же стороне. Встречается только у представителей монголоидной расы.
Внутридермальный невус (родинки) — у человека их бывает от нескольких до десятков; они имеют четкие границы и отличаются гиперпигментацией, обычно коричневых оттенков.
Голубой, или синий, невус — пятно или узелок, возвышающийся над уровнем кожи, появляется в грудном возрасте. Может локализоваться на любой части тела, занимать достаточно большую площадь и иметь разные очертания; в большинстве случаев является единичным образованием. Чаще встречается у представительниц слабого пола.
Гигантский пигментированный невус — как правило, является врожденным и растет вместе с ребенком. Имеет плоскую папиллярную поверхность и может занимать значительные площади кожи туловища, конечностей, лица. Преобладающие цвета — коричневый, сероватый, черный.
Диспластический невус — пигментное пятно неправильной формы и с нерезкими границами, слегка возвышающееся над уровнем кожи. Имеет цвет от рыжевато-коричневого до темно-бурого. Передается по наследству.
Папилломатозные (гиперкератотические), или бородавчатые невусы выявляются при рождении, характеризуются односторонним расположением. Имеют цвет нормальной кожи или розовато-буроватый, реже темно-коричневый с неровной бородавчатой, покрытой трещинами и волосами поверхностью. Располагаются на любом участке кожи, чаще на волосистой части головы.
В чём причина появления сосудистых опухолей (гемангиом) и сосудистых мальформаций (пятен)? Пока это не удалось установить с абсолютной точностью, но врачи выявили факторы риска возникновения гемангиом:
- Пол (девочки страдают от гемангиом до 7 раз чаще мальчиков);
- Недоношенность, гипоксия плода.
Определяем степень опасности
Вы обнаружили на теле ребёнка пятнышки. Что делать и как определить степень опасности заболевания? Подробная инструкция вам поможет.
- Гемангиомы в области шеи и трахеи могут вызывать серьёзные дыхательные нарушения.
- При локализации гемангиомы в области века могут появиться проблемы со зрением из-за давления на сетчатку, роговицу или зрительный нерв.
- В ряде случаев наличие гемангиомы на лице может сопровождаться такими симптомами как судороги, нервный тик и т.д. Поэтому зачастую требуется консультация смежных специалистов, а именно офтальмолога, невролога, хирурга, а также проведение дополнительных исследований.
- Крупные гемангиомы и мальформации могут осложняться формированием язв и пролежней, а наличие язв может привести к инфекции и кровотечению.
- Гемангиомы, возвышающиеся над кожей, легко травмировать. На фоне травм может начаться кровотечение.

Итак, что делать, если вы обнаружили у ребёнка сосудистое образование? Прежде всего, не впадать в панику. Всё поправимо. Но для начала необходимо разобраться.
Идём к дерматологу
Для начала обратитесь к врачу-дерматологу, чтобы определиться с тактикой лечения. Гемангиомы склонны к самопроизвольному регрессу (то есть к исчезновению), но вероятность её бесследного исчезновения составляет 7-8%. Если гемангиома обнаружена у ребенка до 1 года, и она регрессирует, то врач рекомендует лишь наблюдение, без других медикаментозных вмешательств. А вот после 1 года сосудистые аномалии практически не способны регрессировать самостоятельно. Если новообразование растёт и доставляет ребёнку дискомфорт, то сразу назначается лечение.
Начинаем лечение
Методы лечения гемангиом
Метод подходит только до исполнения ребенку 1 года и в случае, если гемангиомы уменьшаются.
При таком методе больной сосуд заполняется специальным веществом – склерозантом. Опять же, возможны нежелательные осложнения. Дети поступают с деформирующими кожу, подчас уродующими, рубцами (рубцовыми конгломератами), и в некоторых случаях происходит усиление роста младенческих гемангиом. А у многих детишек возникают аллергические реакции на склерозант.
Выполняется на разных стадиях развития гемангиомы и в тех случаях, когда возможно полное, одномоментное удаление гемангиомы. Но в 100 % случаев хирургическое вмешательство заканчивается формированием рубца. Хирургический метод удаления всегда подразумевает применение общего наркоза.

После применения таких методов часто наблюдаются рецидивы, то есть гемангиомы возникают снова. Или же удаление заканчивается формированием выраженных грубых рубцов.
Близкофокусная терапия – она же радиотерапия. Это ионизирующее излучение, которое несет в себе высокий риск нежелательных последствий для организма. При БФТР на месте операции образуются рубцы.
Световые методы лечения гемангиом
- Световые методы лечения (лазером).
- Хирургическое лечение — применяется в случаях невозможности или неэффективности лазеротерапии.
Современные световые методики удаления сосудистых образований включают в себя применение длинноимпульсных, короткоимпульсных лазеров и лазера с пакетированной подачей наносекундных импульсов — на аппарате Multiline.
| Длинноимпульсные лазеры | Короткоимпульсные лазеры | Multiline |
| Перегрев окружающих тканей, воздействие на пигментацию, что приводит к формированию ожога и рубца и обладает низкой эффективностью воздействия на сосуды | Происходит механическое разрушение стенок сосудов, метод высокотравматичен и обладает низкой эффективностью | Пакеты наносекундных импульсов поэтапно коагулируют кровь в сосуде, за счет этого не происходит перегрев окружающих тканей |

Читайте также:




