Как оценить риск меланомы
В сентябре 2017 года я разместил в группе ВК пост про факторы риска, чем вызвал, на мой взгляд, неподдельный интерес подписчиков. В связи с этим, решил подробнее осветить эту тему в отдельной статье. Я пройдусь по основным факторам риска и дам максимально короткое и емкое разъяснение о каждом из них.
По данным американской организации NCCN (Национальной всеобщей онкологической сети) 2017 года, главными факторами риска развития меланомы считаются:
Мужской пол, возраст более 60 лет
Некоторые исследователи объясняют это тем, что молодые женщины посещают солярий с большей периодичностью, чем мужчины. Связь с беременностью и рождением детей не подтверждена. В то же время, для женщин, которые родили первого ребенка после 30 лет, риск меланомы выше на 10 % [1].
К сожалению, предположений о том, почему общий риск заболеть меланомой в течение всей жизни у мужчин в 1,5 раза выше, чем у женщин, мне найти не удалось. [1]
По поводу возраста нашел только статистические данные. Основная масса авторов пишет, что в возрасте 60 лет отмечается пик заболеваемости меланомой у мужчин.
Синдром множественных диспластических (атипичных) невусов
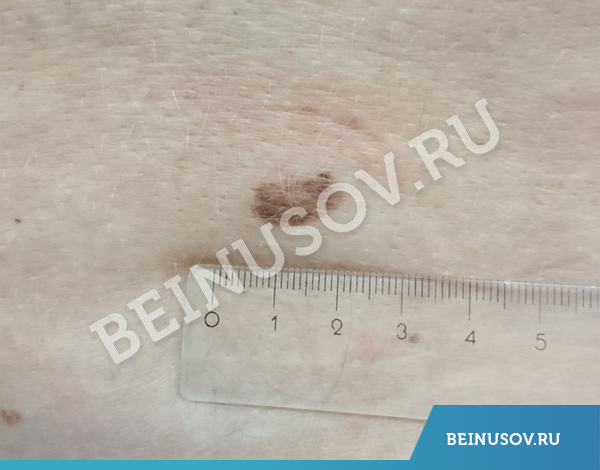
В двух крупных метаанализах (обобщение результатов большого числа исследований) отмечено, что риск возникновения меланомы возрастает прямо пропорционально количеству атипичных пигментных невусов.
Что такое атипичный невус? Это когда весь невус или его часть представлены в виде пятна, а также имеют три из этих признаков:
– размер 5 мм и более;
У человека с 5-ю атипичными невусами риск развития меланомы в 6 раз выше, чем у того, кто их не имеет. [3].
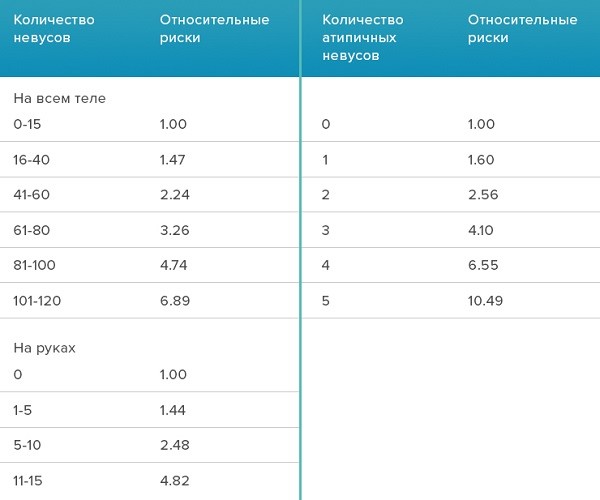
Наличие большого количества невусов на коже
Этот фактор риска подробно разбирается в статье.
Повышенная чувствительность кожи к солнечному свету, склонность к быстрому сгоранию на солнце. Рыжие волосы, голубые глаза (первый фототип кожи по шкале Фицпатрика)
Решил объединить эти два признака в одном подзаголовке, т.к. они практически не встречаются по отдельности.

Здесь все просто – у людей с первым фототипом в коже больше пигмента феомеланина, который обладает более слабыми защитными свойствами, чем эумеланин. В результате действие солнечного света становится более разрушительным для организма этих людей. Человеку с такой кожей достаточно пробыть на солнце без солнцезащитного крема короткое время, чтобы получить серьезные ожоги. [4]
Многократные солнечные ожоги, солнечные ожоги до волдырей
Доказанные факты о солнечных ожогах и меланоме, которые необходимо знать.
2) Хуже получать такие ожоги регулярно.
3) Самый опасный вариант – ожоги до волдырей, особенно неоднократные и, особенно, в возрасте от 15 до 20 лет.
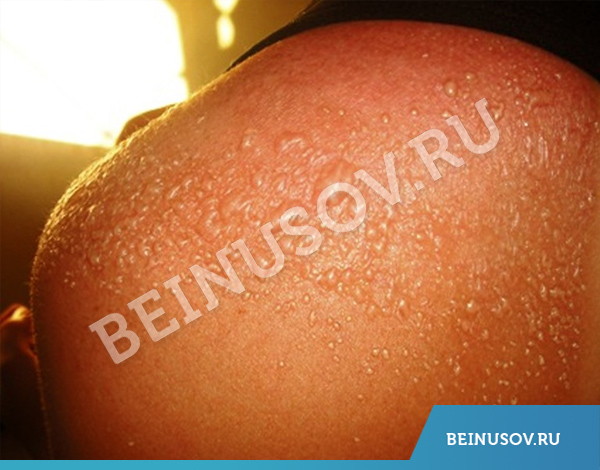
5) Не важно, когда человек получил ожог до волдырей – 30 лет назад или прошлым летом, риск будет повышен всю жизнь. [5]
Предраковые и раковые заболевания кожи: актинический кератоз, базалиома, плоскоклеточный рак кожи, онкологические заболевания в детстве
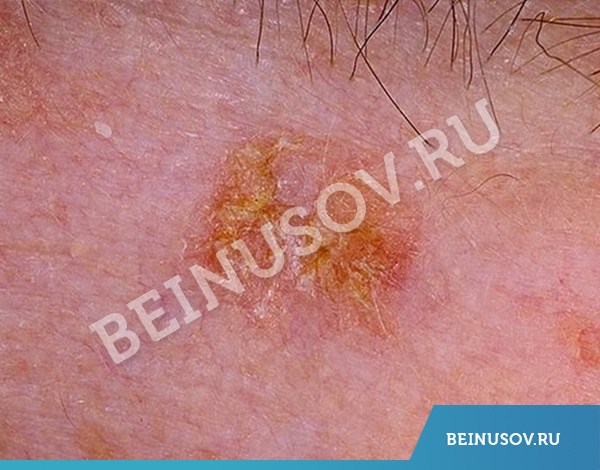
Наличие заболеваний, перечисленных в подзаголовке, говорит о том, что человек уже подвергался воздействию солнечного света. Следовательно, ДНК меланоцитов уже повреждена и имеет меньшую устойчивость к мутациям. Такие клетки с большей вероятностью станут предшественниками меланомы.
Могут ли одновременно или с промежутком появиться различные виды рака кожи? Могут. Более того, если на коже уже развилась одна злокачественная опухоль – вероятность появления других видов рака, в том числе меланомы, будет повышена. [6]
Онкологические заболевания в детском возрасте (саркома костей, лейкоз, лимфома, опухоль центральной нервной системы, опухоль Вильмса и неробластома) могут быть связаны с повышенным риском развития меланомы. [11]
Прием препаратов, подавляющих иммунитет, связанный с трансплантацией органов, костного мозга (речь в основном о глюкокортикоидах).
Пациенты, перенесшие трансплантацию органов, вынуждены длительно принимать глюкокортикоидные гормоны. Это необходимо для умеренного подавления иммунитета. В противном случае пересаженный орган будет отторгнут, т. к. разовьется аутоиммунная реакция. Такая терапия имеет еще один неприятный эффект – риск меланомы повышается. Меланома у таких пациентов протекает более агрессивно с меньшей 5-летней выживаемостью. [7]
Иммунодефицит, связанный с ВИЧ или другими факторами (например, гепатитом В и С)
Здесь объяснение такое же, как и в предыдущем пункте – проблемы с иммунитетом напрямую связаны с повышенным риском развития меланомы. [8]
Редкие наследственные заболевания кожи, например, пигментная ксеродерма
Продолжительность жизни больных пигментной ксеродермой не превышает, как правило, 20 лет. Это заболевание характеризуется появлением на коже пятен, напоминающих веснушки, которые постепенно увеличиваются и сливаются. Кроме этого, отмечаются другие гормональные нарушения и дегенеративные изменения в нервной системе. Меланома развивается у таких пациентов в подавляющем большинстве случаев. [9]
Генетическая предрасположенность (полиморфизмы CDKN2A, CDK4, MC1R). Меланома у кровных родственников первой линии родства
По поводу генетической предрасположенности важно отметить, что выявление мутаций в указанных генах не всегда означает 100 % вероятность заболеть меланомой. Кроме этого, такие изменения могут быть связаны с раком поджелудочной железы. [10]
Частое посещение солярия
В исследовании DeAnn Lazovich и соавторов доказано, что если общее количество времени, проведенного в солярии, в течение жизни превышает 50 часов, то риск меланомы может быть увеличен в 3 (. ) раза.

При проведении в солярии от 1 до 9 часов – риск развития меланомы возрастает на 46 %, от 10 до 19 часов – на 81 % (. )
Регулярное посещение солярия в течение длительного времени увеличивает риск заболеть меланомой. Это общепризнанный факт!
Не вижу смысла писать в этом разделе еще что-то. [12]
Отдельно отмечу, что риск возрастает в сопоставимых пропорциях как в соляриях с УФ-А, так и с УФ-В лучами.
Проживание в южных странах или в горной местности. Периодическое или эпизодическое сильное воздействие ультрафиолетового излучения, например, при сезонной работе или во время отпуска в южных регионах
Чем выше над уровнем моря находится местность, тем меньшее количество УФ-лучей задерживает озоновый слой атмосферы и тем больше риск получить ожог у человека, находящегося в этой местности. Та же ситуация с близостью к экватору – чем ближе, тем интенсивнее УФ-воздействие и опаснее. Здесь, думаю, все понятно и без ссылок.
Также напомню, что особенную опасность в горах представляет снег – он может отражать до 80 % УФ-лучей.
Хроническое воздействие ультрафиолетового излучения
Речь о тех, чья работа связана с пребыванием на солнце. Строители, сельхозработники, дорожные работники и люди других профессий, связанных с регулярным длительным воздействием ультрафиолета. Им нужно защищать кожу спецодеждой и специальными кремами, ничего другого пока не придумали.

У меня есть фактор риска! ЧТО ДЕЛАТЬ?
Первое и самое важное – отставить панику. Есть есть фактор риска, это еще не говорит о том, что меланома разовьется на 100 %. Наличие одного или более факторов риска всего лишь означает, что вам необходимо больше внимания уделять простым правилам профилактики меланомы:
1. Избегать длительного пребывания на солнце с 10 до 16 часов. При долгом пребывании на солнце до 10 и после 16 обязательно наносить на все открытые участки кожи солнцезащитный крем SPF-50. В солярий не ходить никогда.
2. При удалении любых образований кожи на широком основании обязательно требовать гистологическое исследование.
4. Осмотр ВСЕЙ кожи у онколога с дерматоскопией проходить 1 раз в год.
Список литературы:
1) Kurtis B. Reed, Jerry D. Brewer, Christine M. Lohse, Kariline E. Bringe, Crystal N. Pruitt, and Lawrence E. Gibson. Increasing Incidence of Melanoma Among Young Adults: An Epidemiological Study in Olmsted County, Minnesota.
2) Gandini S, Sera F, Cattaruzza MS, et al. Meta–analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer. 2005; 41:28–44. [PubMed: 15617989]
3) Olsen CM, Carroll HJ, Whiteman DC. Estimating the attributable fraction for cancer: A metaanalysis of nevi and melanoma. Cancer Prev Res (Phila). 2010; 3:233–245. [PubMed: 20086181]
4) Mitra D1, Luo X, Morgan A, Wang J, Hoang MP, Lo J, Guerrero CR, Lennerz JK, Mihm MC, Wargo JA, Robinson KC, Devi SP, Vanover JC, D'Orazio JA, McMahon M, Bosenberg MW, Haigis KM, Haber DA, Wang Y, Fisher DE. An ultraviolet–radiation–independent pathway to melanoma carcinogenesis in the red hair/fair skin background. Nature. 2012 Nov 15;491(7424):449–53. doi: 10.1038/nature11624. Epub 2012 Oct 31.
5) Wu S, Han J, Laden F, Qureshi AA. Long–term ultraviolet flux, other potential risk factors, and skin cancer risk: a cohort study Cancer Epidemiol Biomarkers Prev. 2014 Jun;23(6):1080–9. doi: 10.1158/1055–9965.EPI–13–0821.
6) Wheless L, Black J, Alberg AJ. Nonmelanoma skin cancer and the risk of second primary cancers: a systematic review. Cancer Epidemiol Biomarkers Prev. 2010 Jul;19(7):1686–95. doi: 10.1158/1055–9965.EPI–10–0243. Epub 2010 Jun 22.
7) Vajdic CM, Chong AH, Kelly PJ, Meagher NS, Van Leeuwen MT, Grulich AE, Webster AC.
Survival after cutaneous melanoma in kidney transplant recipients: a population–based matched cohort study. Am J Transplant. 2014 Jun;14(6):1368–75. doi: 10.1111/ajt.12716. Epub 2014 Apr 14.
8) Risk of melanoma in people with HIV/AIDS in the pre– and post–HAART eras: a systematic review and meta–analysis of cohort studies. Olsen CM, Knight LL, Green AC. PLoS One. 2014 Apr 16;9(4):e95096. doi: 10.1371/journal.pone.0095096. eCollection 2014. Review.
9) Kraemer KH, Lee MM, Scotto J. Xeroderma pigmentosum. Cutaneous, ocular, and neurologic abnormalities in 830 published cases. Arch Dermatol. 1987 Feb;123(2):241–50.
10) Udayakumar D, Tsao H. Melanoma genetics: an update on risk–associated genes. Hematol Oncol Clin North Am. 2009; 23:415–429. vii. [PubMed: 19464594] Authors review genes of variable risk implicated in CMM, most notably CDKN2A.
11) Pappo AS, Armstrong GT, Liu W, et al. Melanoma as a subsequent neoplasm in adult survivors of childhood cancer: A report from the childhood cancer survivor study. Pediatr Blood Cancer. 2012
12) Indoor tanning and risk of melanoma: a case–control study in a highly exposed population.
Lazovich D1, Vogel RI, Berwick M, Weinstock MA, Anderson KE, Warshaw EM. Cancer Epidemiol Biomarkers Prev. 2010 Jun;19(6):1557–68. doi: 10.1158/1055–9965.EPI–09–1249. Epub 2010 May 26.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
К факторам риска относят влияния, которые способны вызвать течение раковых заболеваний. Каждый вид онкологии имеет собственные факторы риска. Некоторые их возможные причины, например, курение и чрезмерное влияние солнца, возможно исключить, тогда как возраст или общий анамнез пациента, подвергнуть изменениям не представляется возможным.
Но даже присутствие факторов риска не является стопроцентной гарантией того, что вы подвергнетесь заболеванию. Некоторые люди, столкнувшиеся с онкологией, могут иметь малое количество факторов риска, или даже не иметь их вовсе. Если у больного меланомой присутствует какой-либо из факторов риска, бывает трудно установить, какой именно из них поспособствовал развитию опухоли. Ученым удалось определить несколько факторов риска, способных изменить человека и сделать его систему наиболее подверженной к появлению меланомы.
Причины появления меланомы
Ультрафиолетовое излучение стоит на первом месте среди факторов риска для большого количества меланом. Используемые для загара в соляриях лампы и прочее оборудование, известны как второстепенные источники ультрафиолетового излучения. Частое световое воздействие подобных источников имеет большое влияние на возникновение рака кожи.
Если у человека когда-либо уже выявлялась меланома, то он находится в зоне повышенного риска нового образования. 5% больных меланомой спустя время приобретали повторную опухоль.
Чаще всего подобный вид опухоли встречается у пожилых людей, но иногда диагностируется и у молодежи. Меланома является наиболее распространенным видом онкологии у людей младше 30 лет.
В США по некоторым подсчетам, мужской пол более предрасположен к развитию меланомы, чем женщины. Этот показатель изменчив в зависимости от возраста. Например, у женщин младше 40 лет, риск выше, чем у мужчин того же возраста, и наоборот.
Такое наследственное заболевание, как пигментная сухость кожи относится к редким видам, протекающим в связи с дефектами фермента, способствующего устранению повреждений ДНК. У человека с такой проблемой самый высокий риск проявления онкологических заболеваний кожи в молодом возрасте. У таких людей клетки наименьшим образом способны восстанавливать проблемную ДНК под влиянием солнечных лучей. Также у них возможно появление любого из видов онкологии на открытых местах кожного покрова.
УФ-излучение стоит на первом месте среди факторов риска для большого количества меланом. Солнце является главной причиной появления ультрафиолетовых лучей. Используемые для загара в соляриях лампы и прочее оборудование, известны как второстепенные источники ультрафиолетового излучения. Частое световое воздействие подобных источников имеет большое влияние на возникновение рака кожи.
УФ-излучение принято разделять на три вида, в зависимости от диапазона размеров лучей:
- UVA-лучи способствуют старению клеток и негативному влиянию на ДНК. Их связывают с появлением морщин, путём продолжительного воздействия, а также рассматривают их степень в развитии онкологических заболеваниях кожи.
- UVB-лучи известны как главная причина солнечных ожогов, к тому же они способны к различным повреждениям ДНК. Считается, что они способны вызвать большое количество разновидностей рака кожных покровов.
- UVC-лучи не проникают сквозь слой атмосферы и не являются частью доходящего до нас солнечного света.
Составляющие UVA и UVB излучений находятся в солнечных лучах лишь в небольшом количестве, однако, их реакция на кожные покровы считается первостепенным признаком негативного влияния на кожу. Рак кожных покровов развивается в случаях, когда воздействие лучей вида UVA и UVB сказывается на геноме (совокупность ДНК), который отвечает за рост кожных клеток. Стоит учесть, что обе эти разновидности лучей в той или иной степени наносят вред коже и способны вызвать рак. Лучи UVB относят к наиболее явным причинам возникновения многочисленных видов онкологии кожи, но по многим современным свидетельствам, безопасных ультрафиолетовых излучений в природе неизвестно. Всё число ультрафиолетового облучения, получаемого человеком в различных условиях, прямо зависит от активности лучей и количества времени их влияния на кожные покровы. Для обеспечения собственной защиты от неблагоприятных последствий, следует носить одежду в условиях сильных солнечных лучей и применять солнцезащитные средства для тела.
Сыграть определённую роль в появлении меланомы и её прогрессировании способен характер УФ-облучения. Большое количество исследований приводят к тому, что появлении меланомы на груди, спине и ногах связано с многократными солнечными ожогами. Однако, стоит принять к сведению важный момент – эти части человеческого тела не всегда находятся под воздействием УФ-излучения. По данным учёных был сделан вывод, что меланомы в таких областях имеют разные признаки, нежели меланомы на лице и шее, которые почти постоянно принимают на себя удары ультрафиолета. К тому же от любой из разновидности имеют отличия меланомы, появившиеся на ладонях рук, ступнях, или на поверхностях рта и вагины, где доступ к солнечным лучам минимален или отсутствует как таковой.
Исследователи давно изучили многие факторы, способствующие повышению риска появления меланомы, но не было установлено, почему именно такие факторы возводятся в симптом. Как известно, большое количество телесных невусов могут никогда не перерасти в меланому, тогда как малая часть из них все же перерастает. Ученые установили некоторую изменчивость в клетках доброкачественных родинок, которая способна прогрессировать в клетки меланомы. Хотя по сей день точно неясно, каким образов часть невусов перерождается в злокачественные опухли и почему наличие некоторых родинок увеличивает опасность развития меланом.
В течение последних лет ученым удалось узнать большую часть о том, как некоторые перестроения в ДНК зарождают процессы перемен доброкачественных клеток в злокачественные. Дезоксирибонуклеиновая кислота является химическим веществом, содержащееся в каждой нашей клетке и являющееся параметром для её полноценной работы. Основой нашей ДНК выступают родители, именно поэтому мы часто имеем с ними сходства, однако, не только лишь этот факт влияет на внешность.
Большое количество генных структур имеют параметры, при помощи которых устанавливается регулирование клеточного роста, их последующее деление и смерть. Если работа генов производится с ошибками, то подверженные воздействию клетки способны вызвать онкологию.
Гены, способствующие клеточному росту и делению, именуют онкогенами. Гены, замедляющие клеточное деление или вызывающие смерть клеток в определённый период, называют генами-супрессорами. Как уже говорилось, некоторые разновидности рака способны развиваться за счёт перестроения ДНК, увеличивая работоспособность онкогенов или ослабляя гены-супрессоры. Чаще всего для изменения нормальной клетки на заражённую, требуется перемена сразу пары генов.
Большая часть ультрафиолетовых лучей поступает к нам от солнца. Неестественные источники, в которые чаще всего входят солярии для загара, также способны в разном количестве излучать ультрафиолет. Независимо от источника неизвестно, в какой момент УФ-облучение способно нанести повреждение структуре ДНК, приводящее к онкологическим заболеваниям. Некоторые отклонения в ДНК возможны задолго до обнаружения и прогрессирования рака. Большое количество онкозаболеваний могут быть связаны с влиянием многолетней давности. Молодежь наиболее часто попадает под влияние длительных УФ-излучений, способных вызвать онкологию лишь через длительный срок, доходящий до десятилетий.
Учеными доказано, что в клеточном строении меланомы повреждение ДНК чаще всего выявляется в каких-то определенных генах. Эти изменения выступают результатом УФ-излучений и большая часть из них неспособна перейти по наследству. К самым предрасположенным по развитию рака и меланомы в частности относятся люди, у которых возможность восстанавливать затронутую ДНК как у остальных отсутствует.
В лечении меланом опираются на основные знания о мутациях в ДНК, приводящих к заболеванию. Известно, что почти в половине случаев обнаружения меланомы устанавливалась прямая зависимость от мутации онкогена BRAF (человеческий ген, кодирующий белок B-Raf), способного стимулировать ее рост. Наследственной передачи такой мутации обнаружено не было. Скорее всего, этот процесс протекает в этапах прогрессирования меланомы. В наши дни процесс лечения меланом невозможен без лекарственных средств определённого типа, которые определенно борются с мутациями данного гена. Ко всему прочему изучаются и прочие медикаменты, нацеленные на схожие гены, например, MEK.
Бывают случаи передачи меланомы по наследству, изменения в генах, способные увеличить риск онкологии кожи, переходят от родителя к ребёнку. Наследственные, или как их ещё называют семейные меланомы чаще всего возникают мутацией генов-супрессоров, например, CDKN2A (также p16, белок-супрессор опухоли) и CDK4, не позволяющие полноценно функционировать в борьбе с клеточным ростом. Считается, что такой процесс запускает разрастание клеток, что в свою очередь вызывает рак.
Влияние родинок на появление рака кожи
Медицинское определение родинок – невус. Они являются доброкачественной пигментированной опухолью. Чаще всего проявляются не с рождения, а постепенно, и не доставляют дискомфорта, но если у человека на теле большое количество родинок, он более склонен к появлению меланомы.
Данный вид имеет схожие черты как с обычными родинками, так и с меланомой. Чаще всего их размер чуть больше нормальной родинки, с нестандартной формой и окрасом. Обычно образовываются на коже, открытой к воздействиям ультрафиолета, но возможно и их появление на недоступной для лучей коже.
Риск рака кожных покровов у человека со множественными атипичными невусами способен превышать отметку в 10%. Диспластические невусы часто переходят по наследству. Люди с большим количеством диспластических родинок, имеющие родственников с установленной меланомой, приближается к ещё большему процентному риску развития онкологии. Такие люди часто должны проходить полные осмотры кожи у дерматолога. Лечащие врачи также советуют своим пациентам проводить ежемесячный самоосмотр на предмет увеличения и изменения своих родинок.
У людей с приобретенными в процессе рождения меланоцитарными невусами риск развития меланомы варьируется от 0 до 10%. Более точный показатель зависит от размера родинок. Если у человека большие врожденные невусы, то и риск соответственно больший, чем у человека с небольшими невусами. К примеру, если родинка имеет размер меньше, чем размер ладони, то риск меланомы крайне низок, если невус имеет значительный радиус и охватывает большую часть спины и ягодиц, риск очень высокий. Врожденные родинки возможно удалить при помощи хирургии во избежание возможных изменений, вследствие которых невус имеет шанс стать злокачественной опухолью. Такое вмешательство зависит от решения врача, который должен сопоставить размеры, расположение и окрас родинок. Также врачи рекомендуют, если невусы удалять нет возможности, стоит посещать дерматолога и освоить ежемесячный самоосмотр кожи.
Учеными доказано, что белокожие голубоглазые или зеленоглазые люди с рыжими или светлыми волосыми, веснушками, подвержены появлению меланомы в 10 раз больше, чем чернокожие.
Если у человека есть близкие родственники с поставленной меланомой, то риск приобретения меланомы увеличивается. Почти 10% людей с меланомой имеют родственную связь с подобным недугом.
Повышенный риск в таких случаях часто возникает из-за любви к солнечным ваннам, предрасположенности к светлой коже и некоторым другим факторам. Также этот феномен может быть связан с генными мутациями, протекающими последовательно у всего семейства. Такие мутации были обнаружены у 10%- 40% семей с большой частотностью появления меланомы.
Некоторые эксперты не советуют людям с семейной историей меланомы проверять себя на генные мутации, так как неизвестно, поможет ли данная процедура в таком случае. Однако, врачи рекомендуют людям из зоны риска предпринять следующее:
- регулярный дерматологический медосмотр;
- ежемесячный самоосмотр кожи;
- тщательная защита от солнечных лучей и отказ от искусственных ультрафиолетовых источников.
В Интернете существует очень большое количество информации по меланоме. Примерно 95% из этого объёма - статьи по 100 раз переписанные разными людьми, не имеющими отношения к медицине. Основная цель таких статей - запугать человека меланомой и заставить его прийти на приём к врачу.
С одной стороны, замысел - не плохой: теоретически люди должны испугаться за свою жизнь и регулярно профилактически обследоваться. С другой стороны, к сожалению, почему-то часто это работает не так как планирует автор.
Как заработать себе невроз, читая о меланоме в интернете?
Во многих случаях эффект от "запугивающих" материалов получается прямо противоположный. Вместо того, чтобы прочитать одну статью, испугаться и пойти к врачу, люди начинают углубляться в чтение о меланоме. Страх усиливается, однако к онкологу теперь идти просто страшно - "а вдруг мне скажут, что я скоро умру?!". Затем наступает следующая стадия, которая предшествует неврозу. Любые изменения состояния организма, которые раньше даже не замечались (зуд, покалывание, головная боль, подъём температуры, незначительное увеличение лимфоузлов) трактуются как проявление раннего стремительного метастазирования. Тут уже самая устойчивая психика может пошатнуться.

Почему мы "боимся" меланомы
Мы все боимся смерти. Если в нашем поле зрения появляется информация о той или иной опасности для жизни мы рефлекторно пытаемся понять - насколько она реальна и сделать вывод о вероятности того, что это произойдёт.
Приведу два примера, из которых второй всегда вызывает больше страхов:
- Дорожно-транспортное происшествие
- Авиакатастрофа
В первом случае шанс "склеить ласты" значительно выше, чем во втором и действительно, людей в дорожных авариях гибнет значительно больше. В то же время шанс оказаться в падающем самолёте составляет сотые (если не тысячные) доли процента, однако любая авиакатастрофа очень болезненно переживается обществом. Людей, которые боятся летать, на мой взгляд, значительно больше, чем тех, кто боится ездить на машине. Это происходит потому, что самолёты падают значительно реже, чем происходят ДТП и поэтому воспринимаются значительно острее
Похожая ситуация и с меланомой. Заболевание действительно смертельное, зачастую, с мало предсказуемым течением. Человек и вправду может умереть за полгода при определённых типах этой опухоли. Многие случаи меланомы, вызывают широкий общественный резонанс - "Как же так? Человек может умереть от любой самой обычной родинки??". Начинаешь всё это читать и становится страшно.
Что же делать? Не преувеличивать опасность.

Немного сухих цифр по меланоме
Заболеваемость меланомой в России (данные за 2008 г.) составляет 7744 человека . Данные не очень свежие, однако, нам важно понять масштаб проблемы. Ещё раз - среди 146 544 710 меланомой в год заболевают 7744 человека.
Смертность от меланомы в России (также 2008 г.) составляет 3159 человек. Вероятность умереть от меланомы для россиянина более чем в два раза меньше
Много это или мало? Так ли страшен чёрт, как его малюют?
Давайте сравним с другими причинами смерти в России (данные Росстата за 2014г.). Приведу не всю таблицу, нам не очень важны детали, важно, повторюсь, понять масштаб проблемы.
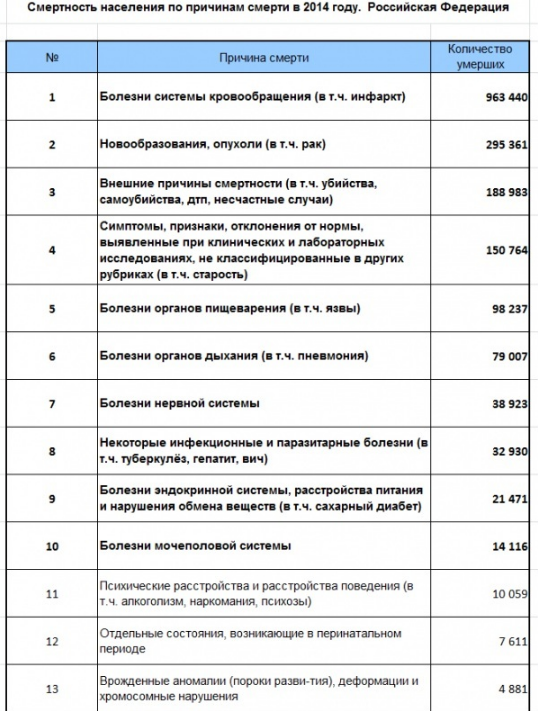
Теперь небольшое сравнение смертности от меланомы (3159) с другими причинами смерти:
11) Вероятность сойти с ума у жителя России более чем в 3 раза выше, чем шанс умереть от меланомы.
Надеюсь, теперь реальный масштаб проблемы меланомы понятен.
Доктор. Моя родинка - меланома.
Теперь, думаю, Вы понимаете мои чувства, когда уже третий человек за день спрашивает у меня в интернете что-то вроде:
"Неделю назад удалил родинку, по гистологии всё хорошо, но вчера нашёл на ягодице шарик 1х1см. Доктор. Это метастаз меланомы. Я умираю. "
- Я не могу точно сказать - меланома это или нет.
- Шанс заболеть меланомой у жителя России очень низкий.
- Ещё менее вероятно быстрое метастазирование.
- А теперь посмотрите количество смертей от сердечно-сосудистых заболеваний
- Расслабьтесь насчёт меланомы и прочитайте лучше о профилактике гипертонической болезни.
- А после прочтения займитесь спортом.
Не хочу сказать, что проблемы не существует
Нет. Я по-прежнему призываю:
- следить за всеми родинками и любые явные изменения показывать онкологу
- следовать рекомендациям этой статьи по безопасному пребыванию на солнце
- удалять любые образования на коже только у онколога и только с гистологией
- Всего лишь хочу сказать, что есть проблемы, гораздо более вероятные, чем меланома и не нужно "сгущать краски" под воздействием сомнительной информации, прочитанной в интернете.
Коротко о главном:
Меланома - редкое заболевание. Шансы умереть от инфаркта или инсульта в 300 раз выше, а сойти с ума - в 3 раза выше. На проблему меланомы не нужно закрывать глаза, но, вместе с тем, и не стоит её излишне преувеличивать.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
![]()
| Цитата |
|---|
| Гость написал: Хорошая статья многим будет полезна |
![]()
Добрый день. Огромное спасибо вам за статьи.)
Дмитрий Сергеевич, скажите пожалуйста, откуда вы взяли такую цифру - 0,000053%?
И скажите, каков тогда риск, если у человека около 200 невусов на теле? Мне непонятно, от чего вы отталкиваетесь, выявляя цифру риска?
И еще вопрос. Каким образов выявляется генетическая предрасположенность к меланоме?
С уважением, Владимир.
![]()
Приятно получать вопросы по существу
Эта цифра - результат моих не очень верных, с точки зрения статистики, вычислений. Основной смысл статьи именно в сравнениях различных объективных статистических данных.
Цифру убрал, т.к. по сути её наличие ничего не меняет, благодарю, за то, что обратили моё внимание на это.
По риску - всё сложно.
200 невусов на теле - один из факторов риска меланомы, который растёт прямо пропорционально их количеству. Если среди них есть клинически атипичные - это ещё один фактор риска.
К сожалению, человек без знаний в области дерматоонкологии далеко не всегда может различить невус, солнечное лентиго и себорейный кератоз.
Посчитать риск для конкретного человека в настоящее время не представляется возможным. Можно только рекомендовать определённую частоту профилактических осмотров, в зависимости от наличия факторов риска. Подробнее о них здесь: beinusov.ru/info/faktory-riska-razvitiya-melanomy/
В своей практике делаю следующую ОЧЕНЬ условную градацию:
- как у всех (нет факторов риска, количество родинок от 0 до 25)
- выше среднего (есть факторы риска)
- высокий (есть несколько факторов риска и большое количество родинок - более 25)
В первом случае рекомендую осмотр всех образований на коже с дерматоскопией 1 раз в год + самоосмотр 1 раз в 6 месяцев.
Во втором - дерматоскопия 1 раз в 6 месяцев + самоосмотр 1 раз в 3 месяца
В третьем (таких случаев крайне мало) - либо то же самое, что в п.2, либо чаще, но здесь в зависимости от конкретной ситуации. Также, в этой группе нередко назначаю цифровое картирование невусов.
Степень риска ни на что, кроме частоты профилактических осмотров не влияет. В редких случаях - совокупность факторов риска может повлиять на решение о диагностическом удалении того или иного образования.
По генетической расположенности - есть гены CDKN2A, CDK4, MC1R, наличие которых может увеличивать риск развития меланомы. Практического смысла в проверке себя на эти гены не вижу, т.к. они обнаруживаются у КРАЙНЕ малого количества людей и далеко не всегда означают повышенный риск меланомы.
Значительно более реальный генетический фактор риска - наличие меланомы у кровных родственников первой линии - мать и отец.
Буду рад ответить на дополнительные вопросы :)
Здравствуйте, Дмитрий Сергеевич. Признаюсь, что я напуган, ибо мне непонятны следующие моменты:
1. Если смотреть эту статистику Минздрава:
В 2017 году, было поставлено 11200 диагнозов МК, то процент вероятности, согласно общему количеству жителей - 0,0076% . Я так понимаю, что этот средний процент риска на каждого человека, без(!) учета факторов риска. Я прав?
К примеру показатель рака легких - 0,042%.
Так можно судить? Если да, то ваши слова: " вероятность смерти от рака других локализаций (рак молочной железы, рак лёгкого и пр.) в 93 раза выше, чем конкретно от меланомы". - не верны или. Ведь на чем-то вы основываетесь, говоря, что МК - не очень часто встречается.
В любом случае, цифра должны быть.
К примеру, по тому же раку легкого есть некоторая статистика с цифрами: Среди курильщиков опасность заболеть онкологией составляет 17,2 % у мужчин . В то время как вероятность рака лёгкого среди некурящих людей составляет 1,4 %. Здесь более или менее понятно, почему курить не следует.
Можно ли провести подобную аналогию, с малым количеством факторов риска и с большим?
Хотя бы примерно.
2. Вы пишите - "По риску все сложно". Почему сложно, если есть данные вашей статьи в главе " Наличие большого количества невусов на коже ":
Максимальный риск у того челка, у которого на теле и на руках максимальное количество невусов.
Есть ли атипичные - пока неизвестно. Тогда какой в итоге риск? И что такое относительный риск?
3.Вы пишите: "В своей практике делаю следующую ОЧЕНЬ условную градацию:
- как у всех (нет факторов риска, количество родинок от 0 до 25)
- выше среднего (есть факторы риска)
- высокий (есть несколько факторов риска и большое количество родинок - более 25) "
Значение 25 - принципиально или условно, типа грубая аналогия "много родинок"?
И подскажите пожалуйста в целом, какова общая ситуация с рисками, у молодого человека, до 18 лет, с наличием невусов около 200, которые появились у него в период с 13 до 16 лет из-за гормональных расстройств? 90% всех невусов - маленькие(до 5мм). Обсыпало всего, как при аллергии.
Второй тип кожи, проживание в СНГ (условно жаркая страна), кожа не обгорала, кремом пользуется, родственников с диагнозом МК - нет.
Имеет ли значение для риска размер невусов? В данном случае.
Буду рад Вашим ответам.)
![]()
Здравствуйте, Владимир!
1) Как я уже сказал в своём предыдущем сообщении, деление количества заболевших на общее число жителей РФ - не правильный метод получения степени риска, с точки зрения статистики. На это мне указал один из моих пациентов, когда прочитал аналогичные вычисления в статье про травматизацию невусов. В той статье я убрал эту цифру, сейчас, благодаря Вам - исправил и в этой.
"вероятность смерти от рака других локализаций (рак молочной железы, рак лёгкого и пр.) в 93 раза выше, чем конкретно от меланомы"
Цифра 93 получается путём деления общего числа смертей от опухолей (295 361) на количество смертей от меланомы (3159). Обе цифры указаны в статье.
Мои слова о том, что меланома - достаточно редкое заболевание основаны на данных о заболеваемости этой патологией и другими злокачественными опухолями. Конкретные цифры в этой статье beinusov.ru/info/pochemu-vazhno-vyyavit-melanomu-na-ranney-stadii/
Среди курильщиков опасность заболеть онкологией составляет 17,2 % у мужчин . В то время как вероятность рака лёгкого среди некурящих людей составляет 1,4 %.
В приведённой Вами статье с РБК этой фразы нет. Как получены эти цифры мне неизвестно и прокомментировать их не могу.
Как я уже говорил, существует 17 факторов риска развития меланомы. Они все могут влиять одновременно в разной степени и вычислить риск для конкретного человека в виде конкретных цифр не представляется мне возможным. Как это сделали для рака лёгкого мне не очень понятно, т.к. ссылки на исследование нет.
Чтобы завершить нашу с Вами дискуссию по заболеваемости и смертности - резюмирую:
Основной смысл этой статьи - несколько снизить градус паники, которая раздувается в интернете. Для жителя РФ есть МНОГО ДРУГИХ, значительно более вероятных возможных причин смерти, нежели меланома. Это утверждение основывается на сравнении объективных статистических данных - смертности от меланомы и других причин смерти, таких как другие онкологические и сердечно-сосудистые заболевания.
2) Риск меланомы увеличивается прямо пропорционально количеству типичных и атипичных невусов на коже. Чем больше невусов, тем больше риск. Чем меньше невусов, тем меньше риск. Однако, количество невусов - всего лишь ОДИН из 17 факторов риска.
Это максимум, который я могу сказать заочно.
Читайте также:

