Как на узи отличают эндометриоидную кисту от функциональной

Содержание статьи
- 1 Что это такое
- 2 Симптомы эндометриоидной кисты яичника
- 3 У кого чаще развивается
- 4 Стадии
- 5 К чему может привести
- 5.1 Чем осложняется
- 5.2 А может ли быть рак
- 7.1 Лекарственная терапия
- 7.2 Хирургическое лечение
- 7.3 Осложнения после лапароскопии
Что это такое
В норме клетки эндометрия должны присутствовать только в полости матки. Они подвергаются ежемесячным трансформациям — нарастают в первую фазу цикла, затем отторгаются и выходят вместе с менструальной кровью. В полости они не накапливаются, а регулярно выходят наружу.
При патологии клетки, гистологически сходные с эндометрием, каким-то образом проникают в другие места, где в норме их быть не должно. Чаще всего обнаруживаются они:
- в мышечном слое матки, на ее шейке;
- на маточных трубах;
- в яичниках;
- на брюшине (она покрывает все внутренние органы);
- на петлях кишечника.
Здесь они подвергаются тем же трансформациям, что и в полости матки. Но проблема в том, что часто при этом нет сообщения с окружающей средой и весь секрет вместе с отторгающимися клетками годами накапливается. В итоге из очага в яичнике в несколько миллиметров формируется киста пять и даже более сантиметров. А ежемесячная секреция менструальноподобной жидкости приводит к постоянному увеличению образований и яркой клинике — болям, мазне.
Симптомы эндометриоидной кисты яичника
Симптомы эндометриоидной кисты яичника всегда становятся заметнее накануне месячных, а после них выражены мало. К основным относятся следующие:
- боли внизу живота;
- неприятные ощущения при половых контактах;
- нарушение цикла (задержки или межменструальная мазня);
- чувство давления на прямую кишку;
- проблемы с зачатием;
- поносы и боли при дефекации накануне месячных.
Практически всегда параллельно обнаруживаются признаки эндометриоза тела матки или шейки:
- мажущие бурые выделения накануне и после месячных;
- обильные и болезненные менструации.
У кого чаще развивается
Сегодня эндометриоз — одна из распространенных гинекологических патологий. В той или иной степени его обнаруживают у каждой четвертой-пятой женщины. Обусловлено это как возросшим уровнем диагностики, так и повышением частоты оперативных вмешательств на половых органах у женщин репродуктивного периода. В группы риска по развитию эндометриоза относятся следующие женщины.
Стадии
Эндометриоз классифицируется следующим образом.
- Первая степень. Выявляются единичные небольшие очаги на брюшине.
- Вторая степень. Возникает эндометриоз придатков с многочисленными спайками вокруг придатков.
- Третья степень. Прогрессирование эндометриоидных очагов на соседние с маткой органы — мочевой пузырь, прямую кишку, мочеточники, аппендикс.
- Четвертая степень. Диссеминация эндометриоза по брюшине и за пределы малого таза.
К чему может привести
Эндометриоз яичников сопровождается серьезными изменениями в организме женщины. Тяжесть заболевания определяют не столько размеры кисты, сколько наличие очагов на смежных органах и брюшине. Чем активнее процесс, тем более выражен спаечный процесс. Это приводит к непроходимости маточных труб и бесплодию. Помимо этого, эндометриоз придатков может провоцировать следующие состояния.
Эндометриоидные кисты яичников могут иметь те же осложнения, что и обычные подобные образования.
- Разрыв. Происходит при резком повышении внутрибрюшного давления, обычно на фоне физического напряжения или резких движений. Помимо того, что содержимое кисты выходит в брюшную полость, начинается внутреннее кровотечение, угрожающее жизни женщины. В подобных случаях необходимо срочное хирургическое вмешательство.
- Воспаление. При присоединении инфекции (например, половой или неспецифической) киста воспаляется и становится более подвержена травматизации. Это повышает вероятность ее разрыва. Помимо этого, при активации воспаления может формироваться абсцесс.
- Перекрут. При нарушении питания кисты (перекрута ее ножки, где идут питающие сосуды) происходит омертвение ее тканей, что чревато развитием перитонита.
Эндометриоз некоторые исследователи относят к фоновым заболеваниям для развития рака. Приводится статистика, что в 10% случаев заболевания развивается рак половых органов, причем доля злокачественных опухолей яичников в этой структуре наибольшая.
Обусловлено это тем, что эндометриоидные кисты стимулируют постоянные репаративные процессы в яичниках, тем самым повышая частоту спонтанных мутаций и вероятность ракового перерождения.
Диагностика
Для обнаружения эндометриоидной кисты яичника необходимы следующие действия.
- Гинекологический осмотр. При обычном исследовании определяется увеличенный правый или левый яичник. Но если эндометриоидная киста небольших размеров, придатки наощупь могут быть в пределах нормы.
- Ультразвуковое исследование. При выполнении УЗИ обнаруживаются даже небольшие эндометриоидные кисты до 1 см. Причем существуют диагностические критерии, по которым с высокой достоверностью можно указать именно на эндометриоз придатков.
- Лапароскопия. С целью диагностики и лечения может выполняться лапароскопия. Оно позволяет увидеть строение половых органов и оценить распространенность эндометриоза.
Дополнительно накануне оперативного лечения эндометриоидной кисты выполняются следующие исследования.
- Кровь на онкомаркеры. При эндометриозе они могут быть выше нормы, чаще всего увеличивается СА-125 (не более 100 при норме до 35 Ед/л). Анализы на индекс ROMA и РЭА могут быть в норме.
- Исследование кишечника и желудка. Рак яичников при прогрессировании дает метастазы в эти органы. Метастаз Крукенберга (при раке желудка) обнаруживается как киста в левом яичнике. Поэтому для исключения онкологического процесса в организме необходимо исследование этих органов. Также выполняется рентгенография легких.
- Кульдоцентез. Это пункция брюшной полости через задний свод влагалища. Исследуются клетки, полученные в смыве или аспирате.
Можно ли избавиться навсегда
Если женщина утверждает, что у нее рассосалась эндометриоидная киста яичника, скорее всего была ошибка в диагностике и это был не эндометриоз. Небольшие по размерам опухоли могут проходить самостоятельно только в период менопаузы (так как нет гормональной поддержки), а также во время лактации и при беременности, когда этому способствует гестагенный фон. У молодых женщин в репродуктивном возрасте без операции или хотя бы медикаментозного лечения эндометриоз только прогрессирует.
В основе медикаментозного лечения — гормональные препараты, которые создают в организме женщины состояние, подобное климаксу (иногда так и называют, искусственная менопауза). Это могут быть следующие группы.
Дополнительно используется симптоматическая терапия:

Удаление эндометриоидной кисты яичника проводится по следующим показаниям:
- если она достигает 3 см и более в диаметре;
- если есть бесплодие;
- при распространенном эндометриозе.
- это малоинвазивная операция;
- малая кровопотеря;
- быстрое восстановление в послеоперационном периоде;
- используется увеличение, поэтому визуализируются даже микроочаги эндометриоза.
Но после хирургического удаления кисты нет 100% вероятности того, что эндометриоз не будет рецидивировать. Отзывы многих девушек подтверждают тот факт, что приходится выполнять не одну, а несколько операций, и все равно очаги появляются. Поэтому лечение должно быть комплексным и длительным — на протяжении многих лет. Возможны следующие варианты:
- Первая схема. Удаление больших очагов с последующим приемом антигонадотропных препаратов или агонистов гонадотропинов на протяжении трех-шести месяцев. После чего необходим длительный прием оральных контрацептивов — пять и более лет.
- Вторая схема. Удаление очагов хирургическим путем с последующим приемом гормональных препаратов. Далее их отмена и планирование беременности. После родов следует максимально длительно (желательно до трех лет) кормить ребенка грудью. При лактации создаваемый гестагенный фон также способствует регрессу очагов.
Во время того, как выполняется лапароскопия эндометриоидной кисты яичника, врачу приходится прижигать участки измененной ткани. Поэтому чем больше размеры образования, тем меньше остается функциональных здоровых элементов. Если кисты на двух яичниках, даже после одной лапароскопической операции впоследствии может возникнуть яичниковая недостаточность и ранняя менопауза. С каждой последующей операцией функция яичников уменьшается. Поэтому в интересах женщины провести как можно меньше вмешательств, а дополнять лечение медикаментозной терапией.

Когда планировать беременность
Многие женщины сталкиваются с эндометриозом при неудачном планировании беременности. Действительно, недуг может провоцировать бесплодие. Если это так, лечить эндометриоз необходимо комплексно на этапе планирования. Если эндометриоидные кисты выявлены впервые и женщина хочет беременность, также рекомендуется удалять их до зачатия.
В случае когда это рецидив, следует тщательно отнестись к подбору лечения, чтобы впоследствии не выйти на синдром истощенных яичников и раннюю менопаузу, которая может наступить даже ранее 35 лет.
Как предупредить недуг
Профилактика эндометриоза заключается в укреплении иммунитета и минимизации количества вмешательств на половых органах (например, выскабливаний, кесарево сечение). Девушкам с предрасположенностью к эндометриозу или с минимальными его проявлениями полезно использовать в качестве предохранения гормональные препараты как можно дольше.
Причины возникновения эндометриоидной кисты яичника до сих пор неоднозначны. Незнание основ болезни приводит к частым рецидивам недуга даже после комплексного лапароскопического и медикаментозного лечения. Подобные образования имеют риск малигнизации, может происходить разрыв или воспаление эндометриоидных кист яичников. Поэтому они требуют не только наблюдения, но и активного, грамотного и длительного лечения.
Поделитесь ссылкой и ваши друзья узнают, что вы заботитесь о своем здоровье и придут к вам за советом! Спасибо ツ
Большинство кист в яичниках доброкачественные. При семейных формах рака яичников или молочной железы риск злокачественной патологии повышается. Внематочную беременность, гидросальпинкс, тубоовариальный абсцесс можно ошибочно расценить как кисту яичника.
Если доминантный фолликул или желтое тело не регрессируют вовремя, образуется функциональная киста. Формальным признаком перехода фолликула в кисту служит размер более 30 мм. Такие кисты реагируют на циклические гормональные изменения и во время месячных самоликвидируются. При гормональной дисфункции киста может сохраняться несколько циклов.
Нажимайте на картинку, чтобы увеличить.
Рисунок. На УЗИ простые кисты яичника (1, 2, 3): анэхогенное образование с тонкими, гладкими стенками, без внутренних включений, акустическое усиление позади, размер более 30 мм.
Фолликулярная киста яичника на УЗИ
Фолликулярная киста возникает при ановуляторном цикле. Фиброзная капсула кисты состоит из текаткани фолликула, активный гранулезный эпителиий внутри вырабатывает фолликулярную жидкость. В длительно существующих кистах гранулезная выстилка атрофируется, тогда стенка состоит только из соединительной ткани — ретенционная киста без эпителиальной выстилки. Такая киста не изменяется под действием гормонов и не способна самоликвидироваться.
На УЗИ фолликулярные кисты чаще однокамерные, округлые или овальные, контур четкий и ровный, стенка очень тонкая (1-2 мм), содержимое анэхогенное, акустическое усиление позади; размер не более 10 см; по периферии можно увидеть нормальную ткань яичника.
- Простые кисты до 3 см в репродуктивном возрасте являются нормой → не требуют наблюдения;
- Простые кисты до 7 см у молодых женщин → УЗИ-контроль после месячных;
- Простые кисты до 7 см в постменопаузе почти наверняка доброкачественные → УЗИ-наблюдение;
- Простые кисты более 7 см трудно полностью оценить с помощью УЗИ → рекомендуют МРТ.
Рисунок. Пациентка с жалобами на тянущие боли внизу живота. На УЗИ справа и слева от матки бессосудистое анэхогенное, тонкостенное образование с акустическим усилением позади, размер ≈30 мм; по периферии серповидной формы нормальная ткань яичника. Заключение: Фолликулярная киста в обоих яичниках. Через 6 недель кисты самоликвидировались.
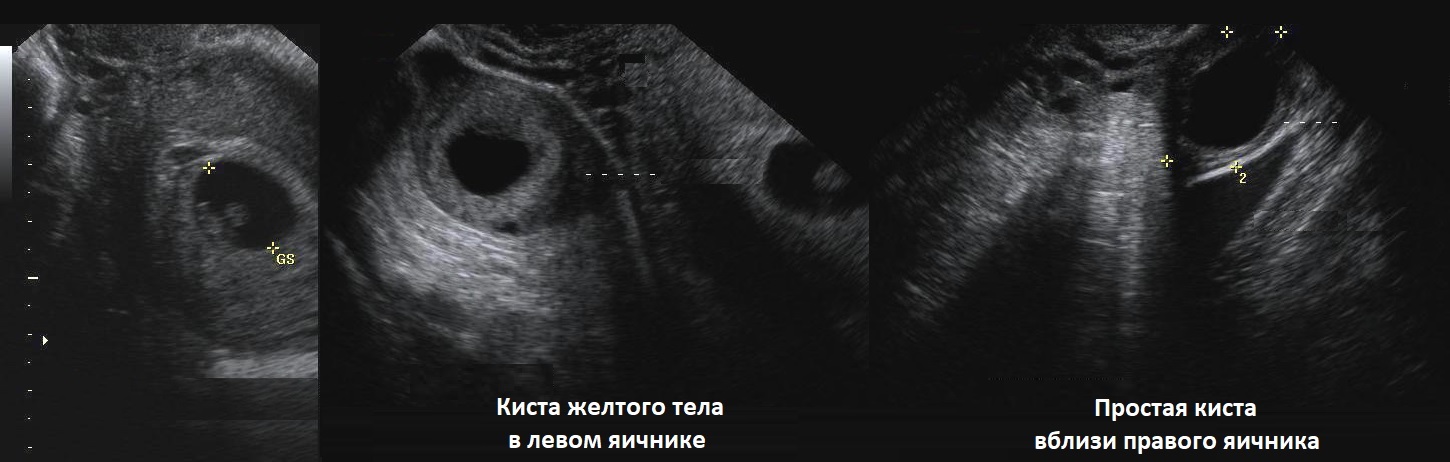
Киста жёлтого тела на УЗИ
Киста желтого тела отличается от нормального желтого тела большим размером — до 4-5 см в диаметре. В стенке кисты желтого тела текалютеиновые и лютеиновые клетки. Лютеиновые клетки проходят все стадии развития желтого тела — пролиферация, васкуляризация, расцвет и обратное развитие. Таким образом, киста желтого тела является функционирующим кистозным желтым телом.
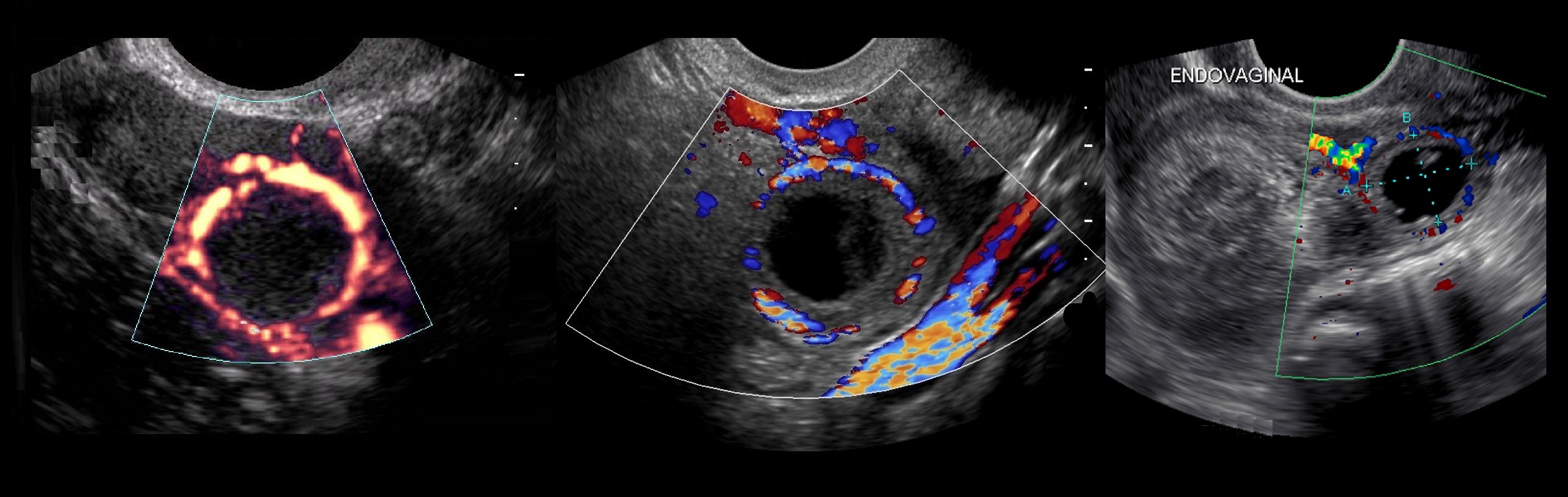
Рисунок. На УЗИ в матке плодное яйцо (1). В левом яичнике анэхогенное образование округлой формы, с толстой стенкой (2). В правом яичнике анэхогенное, тонкостенное образование, овальной формы, размер ≈30 мм (3). Заключение: Беременность. Киста желтого тела в левом яичнике. Фолликулярная киста в правом яичнике.
Геморрагическая киста яичника на УЗИ
Геморрагическая киста яичника образуется при кровоизлиянии в фолликулярную кисту или желтое тело. Может быть острая боль внизу живота или бессимптомное течение. Большинство геморрагических кист самопроизвольно рассасываются перед или во время месячных.
- Бессимптомные геморрагические кисты менее 5 см у молодых женщин → не требуют наблюдения;
- Геморрагические кисты более 5 см у молодых женщин → УЗИ-контроль после месячных;
- Геморрагические кисты в ранней менопаузе и спустя 5 лет от последней менструации → рекомендуют МРТ.
Рисунок. На УЗИ геморрагические кисты яичников: однокамерное образование с гиперэхогенными включениями — мелкодисперсная взвесь (1), сетка из нитей фибрина (2); тромб может имитировать опухоль (3). Кровоток в просвете кисты всегда отсутствует.
Текалютеиновые кисты на УЗИ
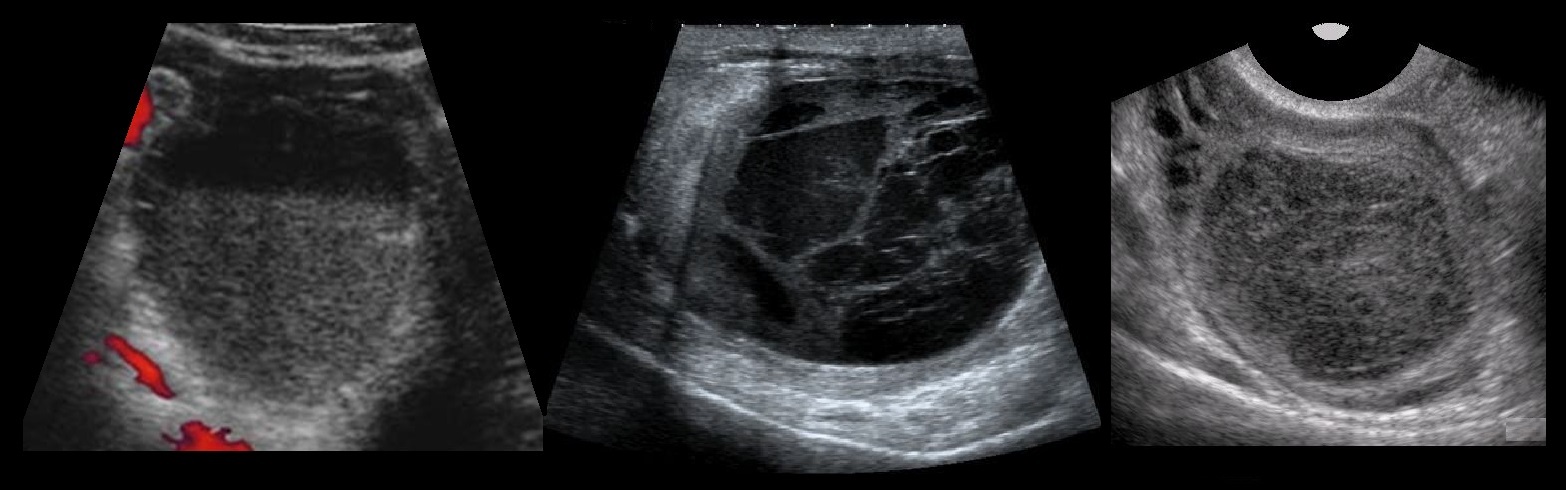
Под влиянием большого количества хорионического гонадотропина (ХГ) нормальную паренхиму яичников практически полностью замещают кисты размером 10-40 мм. При исследовании под микроскопом находят атрезированные фолликулы в окружении текалютеиновых клеток.
Текалютеиновые кисты часто обнаруживают при многоплодной беременности, пузырном заносе и хорионэпителиоме. Лечение кломифеном или гонадотропинами может провоцировать развитие текалютеиновых кист. Текалютеиновые кисты исчезают самостоятельно после нормализации гормонального фона.
Рисунок. Пациентка получает гонадотропин по поводу бесплодия. УЗИ на 15-е день менструального цикла: оба яичника увеличены до 7 см; множественные анэхогенные образования с толстыми стенками, размер 20-40 мм — текалютеиновые кисты. Заключение: Синдром гиперстимуляции яичников. Женщины с синдромом поликистозных яичников имеют высокий риск гиперстимуляции яичников при ЭКО.
Поликистозные яичники на УЗИ
При сочетании гиперандрогении и хронической ановуляции говорят о синдроме поликистозных яичников (СПКЯ). У пациентов с СПКЯ олигоменорея, бесплодие, гирсутизм и ожирение. Требуется исключить другие причины — врожденная гиперплазия надпочечников, синдром Кушинга, андрогенсекреторная опухоль.
Гормональный профиль при СПКЯ: лютеинизирующий гормон (ЛГ) — ↑, фолликулостимулирующий гормон (ФСГ) — норма или ↓; ЛГ/ФСГ > 2:1 или > 3:1 (норма в пременопаузу 1:1); анти-мюллеровский гормон (AMH) — ↑.
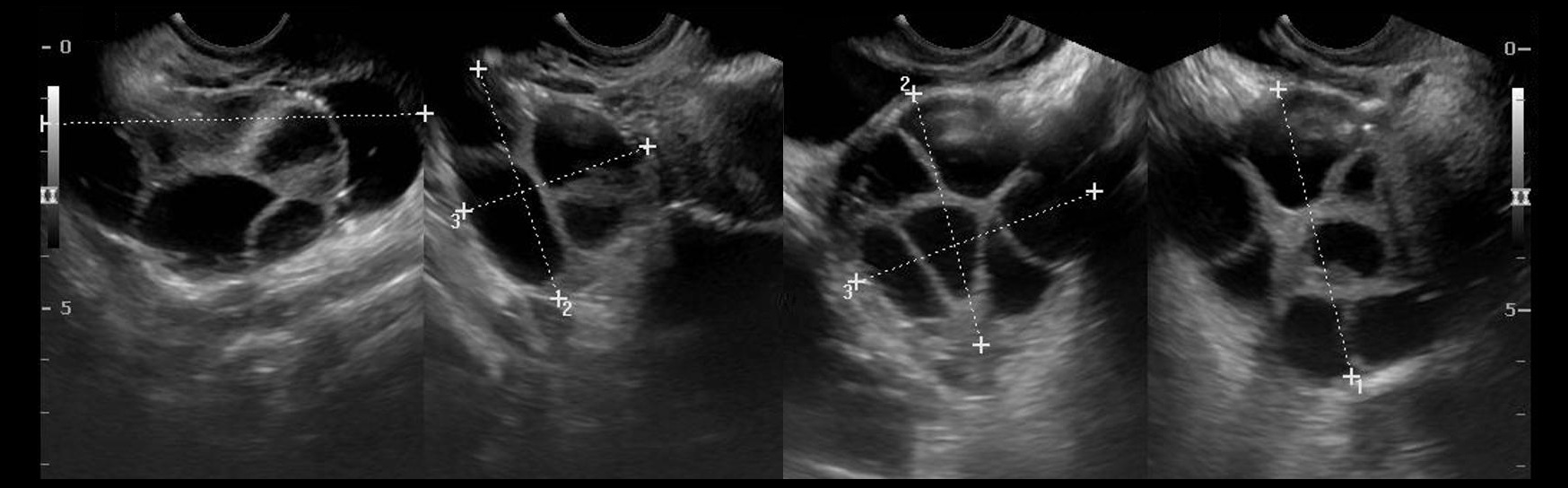
УЗИ критерии поликистозных яичников: процесс всегда двусторонний; яичники увеличены > 10 см³; в каждом яичнике более 25 (критерии Роттердама более 12) фолликулов; размер фолликулов от 2 до 9 мм. Другие морфологические особенности:
При функциональных поликистозных яичниках фиброзная капсула отсутствует, объем мозгового вещества не меняется, ановуляция происходит из-за гормональных нарушений фолликулогенеза, а после гормональной коррекции наступает беременность. При СПКЯ гормонотерапия неэффективная, беременность наступает только после каутеризации яичников.
Рисунок. Пациентка с жалобами на олигоменорею и неспособность к зачатию. На УЗИ оба яичника увеличены, гиперэхогенная капсула, мозговая зона расширена, гиперэхогенная, по периферии анэхогенные округлые образования, размером 3-8 мм. Заключение: Эхо-картина может соответствовать склерокистозу (синдром поликистозных яичников).
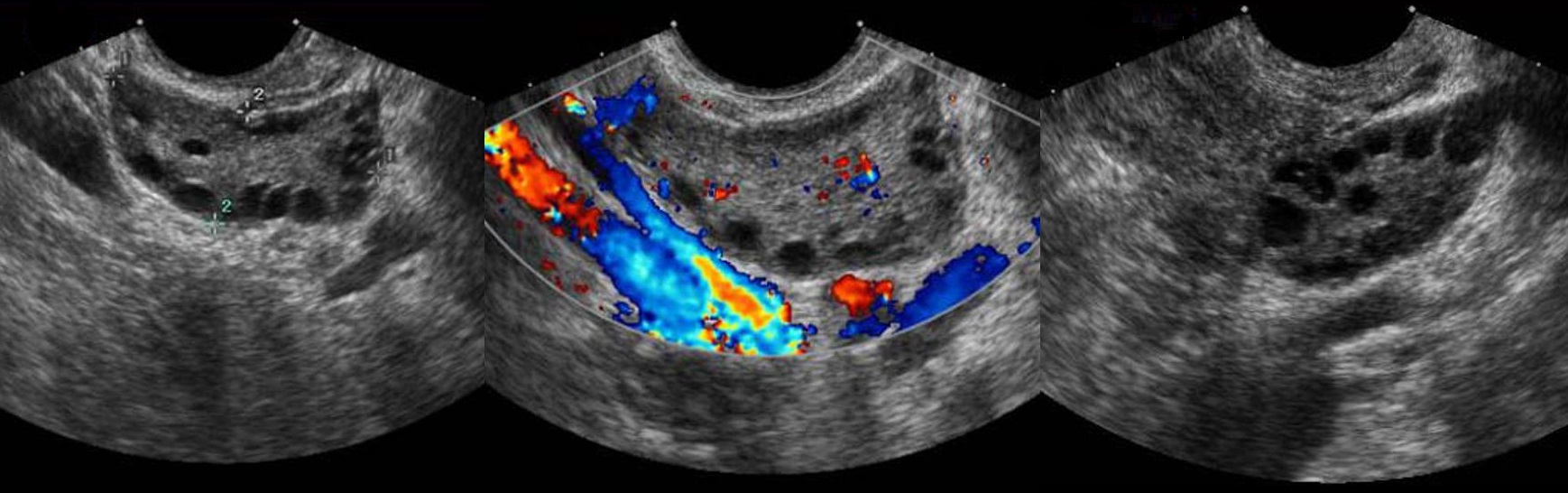
Нефункциональные кисты не реагируют на циклические гормональные изменения. Такие кисты могут происходить из тканей яичника, например, эндометриома, или имеют не яичниковое происхождение, например, параовариальные и перитонеальные кисты.
Серозоцеле яичников на УЗИ
После перенесённых операций, эндометриоза или инфекции возможно развитие спаечного процесса. Если яичники оказываются запаянными, то фолликулярная жидкость, которая обычно утилизируется брюшиной, скапливается между спаек.
На УЗИ серозоцеле яичника — это одно- или многокамерное образование неправильной формы, чаще анэхогенное, но при кровоизлияниях может появиться взвесь и нити фибрина; яичник заключен внутрь или располагаться на периферии.
Рисунок. Кистозное образование неправильной формы в нижней части ограниченное дном матки (1) и левым яичником (3, 4). В просвете кисты несколько тонких ровных перегородок (4). Паренхима обоих яичников не изменена (2, 3, 4). Заключение: Серозоцеле левого яичника.
Параовариальная киста на УЗИ
Надъяичниковый придаток представляет собой эмбриональный остаток первичной почки, располагающийся в широкой маточной связке между трубой и яичником. Эпоофорон состоит из 5-16 канальцев, сливающихся в общий канал, рудиментарный вольфов ход.
Киста надъяичникового придатка, или паровариальная киста, представляет собой продукт задержки секрета в просвете канальцев надъяичникового придатка. Размеры подобной кисты колеблются от крайне незначительных до 15-20 см в (диаметре). Поверхность кисты гладкая, форма овальная или округлая, содержимое прозрачное, водянистое. Тонкая стенка кисты состоит из соединительной ткани с примесью мышечных и эластичных волокон; внутренняя поверхность покрыта цилиндрическим или плоским эпителием.
Развитие паровариальной кисты обычно не сопровождается никакими болезненными симптомами. При больших размерах кисты могут возникнуть боли, альгодисменорея, учащение мочеиспускания (вследствие смещения и сдавления соседних органов). [Учебник гинекологии В.И. Бодяжина, К.Н. Жмакин, 1958]
Рисунок. Эмбриональные остатки эпоофрона в широкой связке матки.
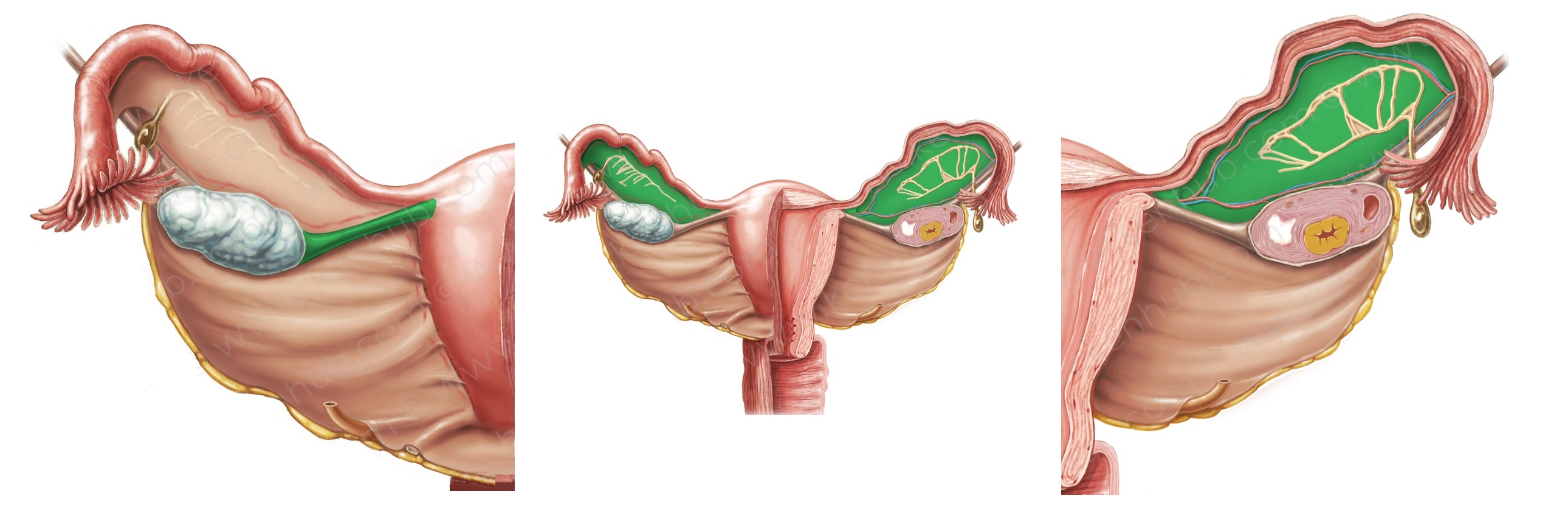
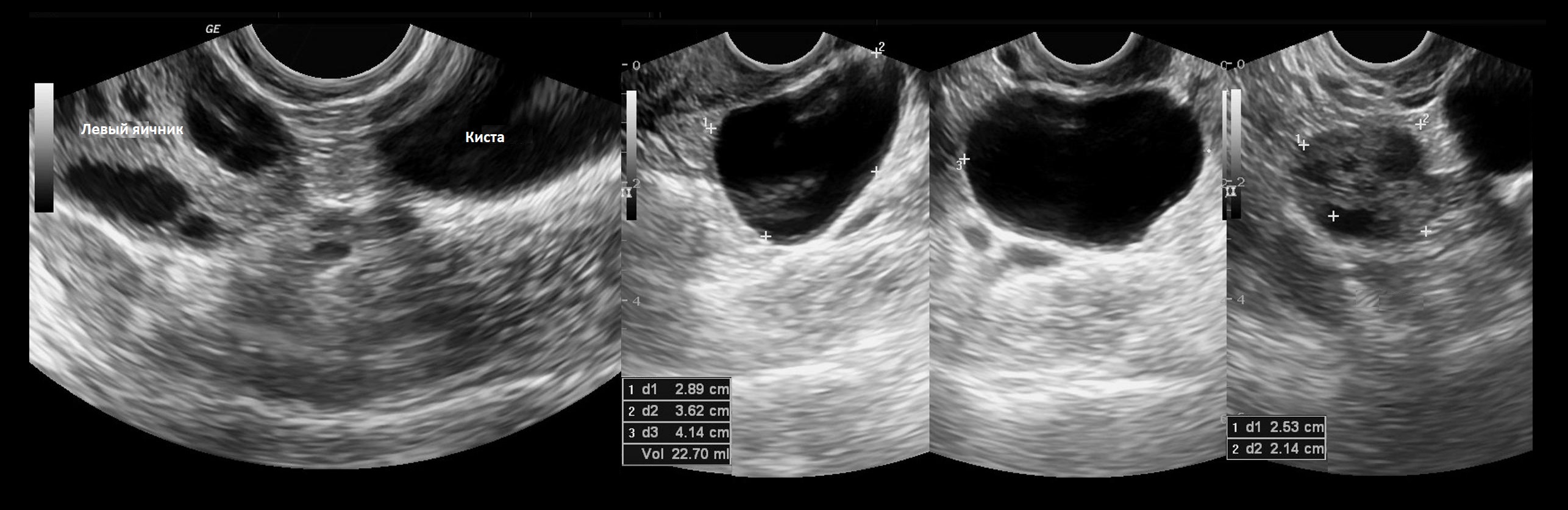
На УЗИ параовариальные кисты — это анэхогенные тонкостенные образования заключенные между листками широкой связки матки, размер обычно менее 5 см; над кистой располагается маточная труба, рядом нормальный яичник. Чтобы отличить параовариальную кисту от фолликулярной, попробуйте датчиком отделить кисту от яичника.
Рисунок. Пациентка с жалобами на боль внизу живота. На УЗИ отдельно от левого яичника определяется однокамерная тонкостенная анэхогенная полость с усилением сигнала позади, объем 22,7 см³ (1, 2, 3). Левый яичник не изменен (4). Заключение: Параовариальная киста слева.
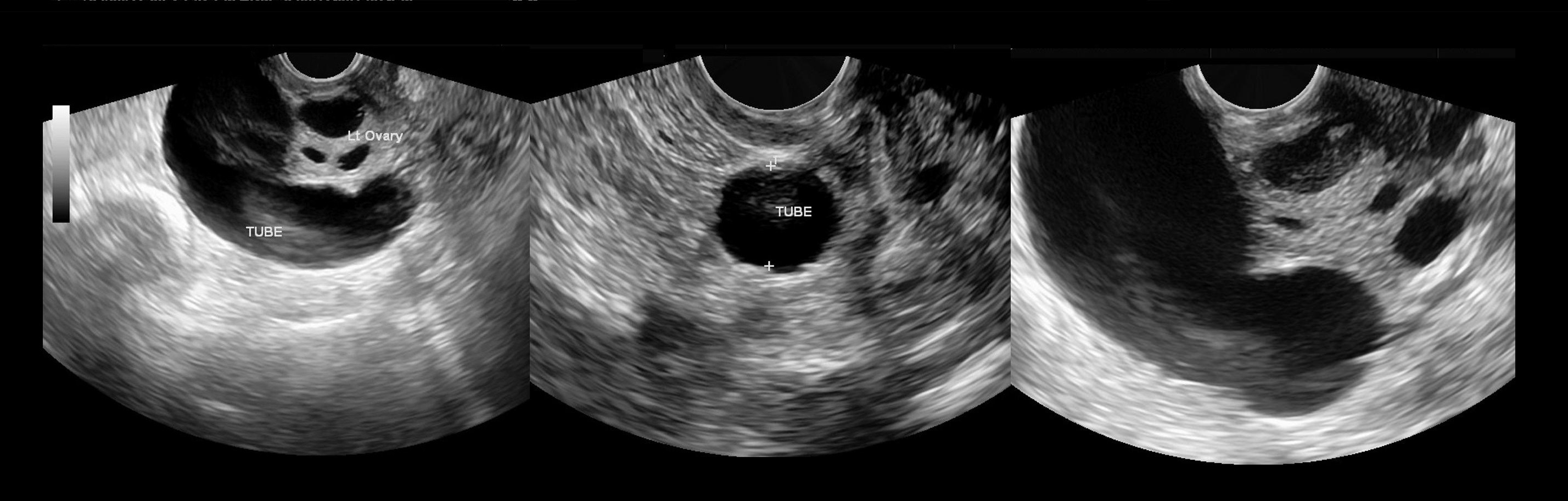
Воспаление придатков на УЗИ
Рисунок. Женщина с жалобами на тянущие боли внизу живота, появились нескольких дней. Матка и правый яичник удалены 4 года назад. На УЗИ левый яичник соприкасается с анэхогенной трубчатой структурой с неполными перегородками. Заключение: Гидросальпинкс слева.
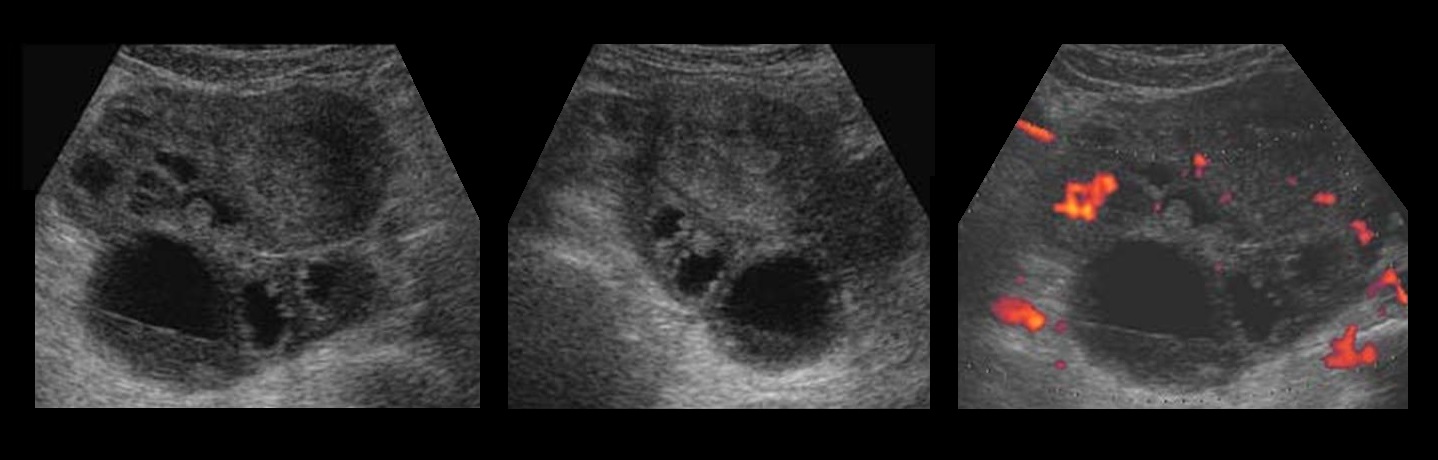
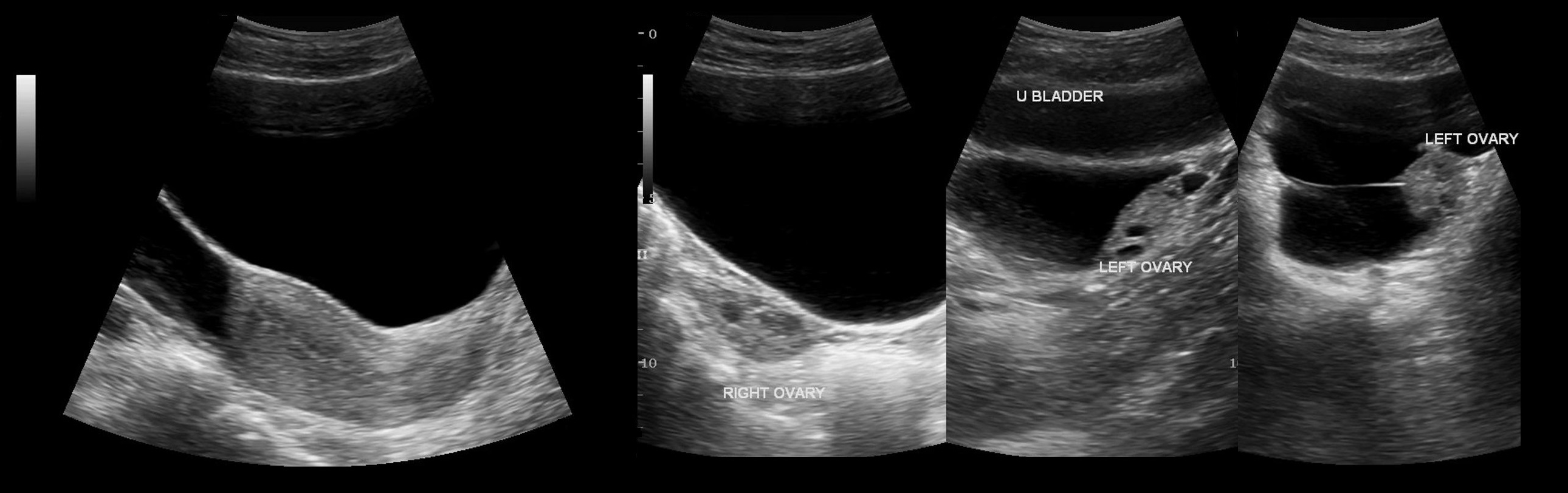
Эндометриоидная киста яичников на УЗИ
Эндометриоз яичника может представлять собой поверхностные образования в виде мелких кист или же более крупную (до 10-15 см в диаметре) кисту с содержимым шоколадного цвета. На гладкой внутренней поверхности стенки такой кисты находят уплотнения, которые при микроскопическом исследовании оказываются участками ткани, подобной эндометрию. [Учебник гинекологии В.И. Бодяжина, К.Н. Жмакин, 1958]
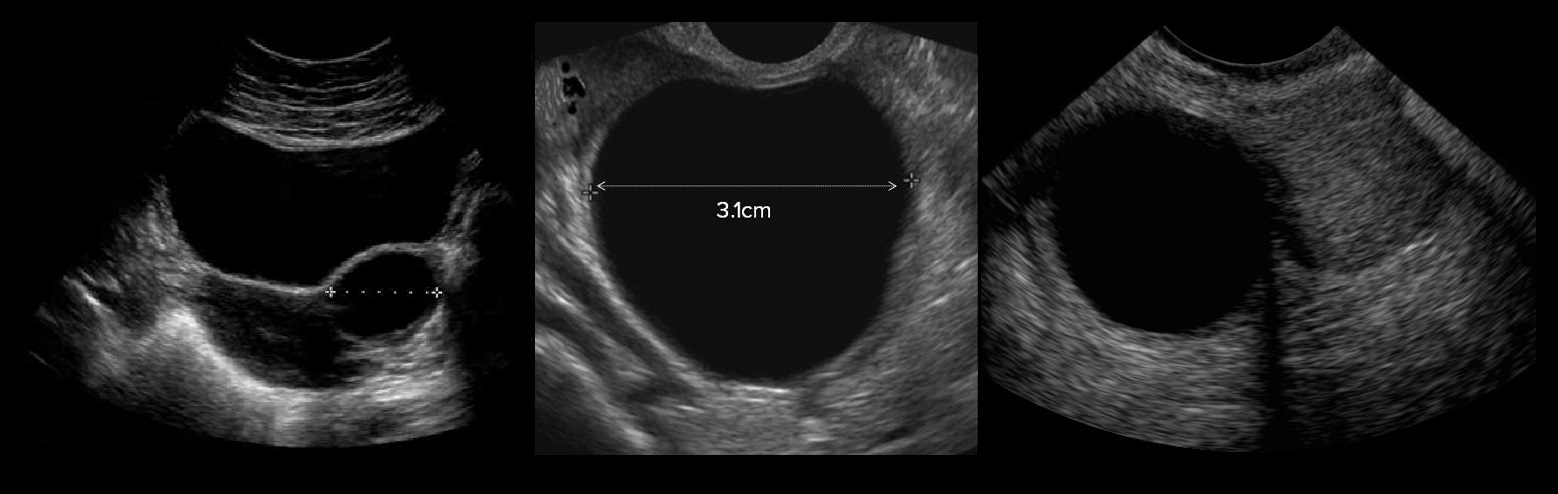
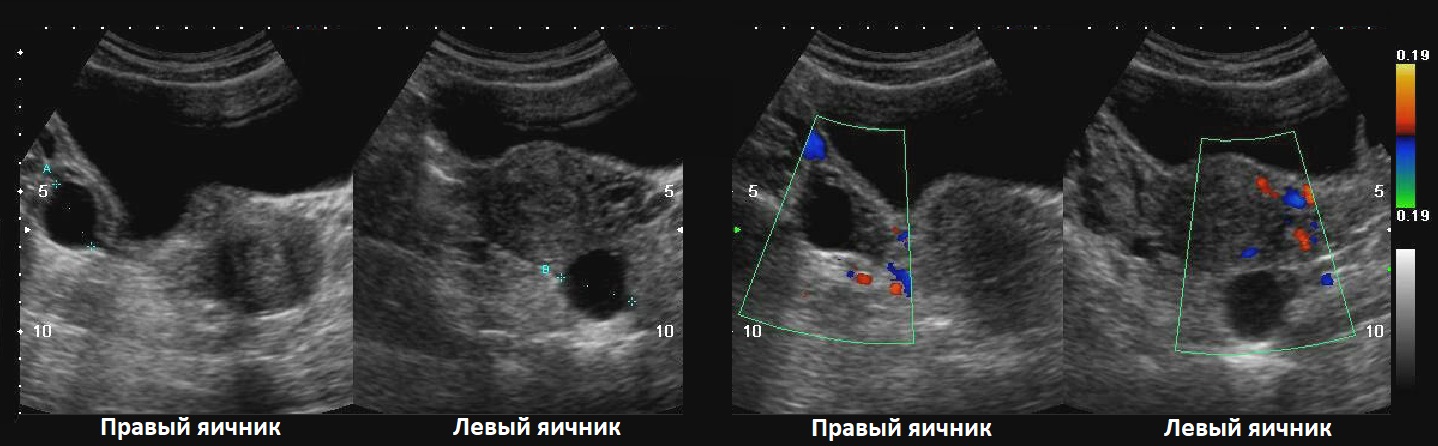
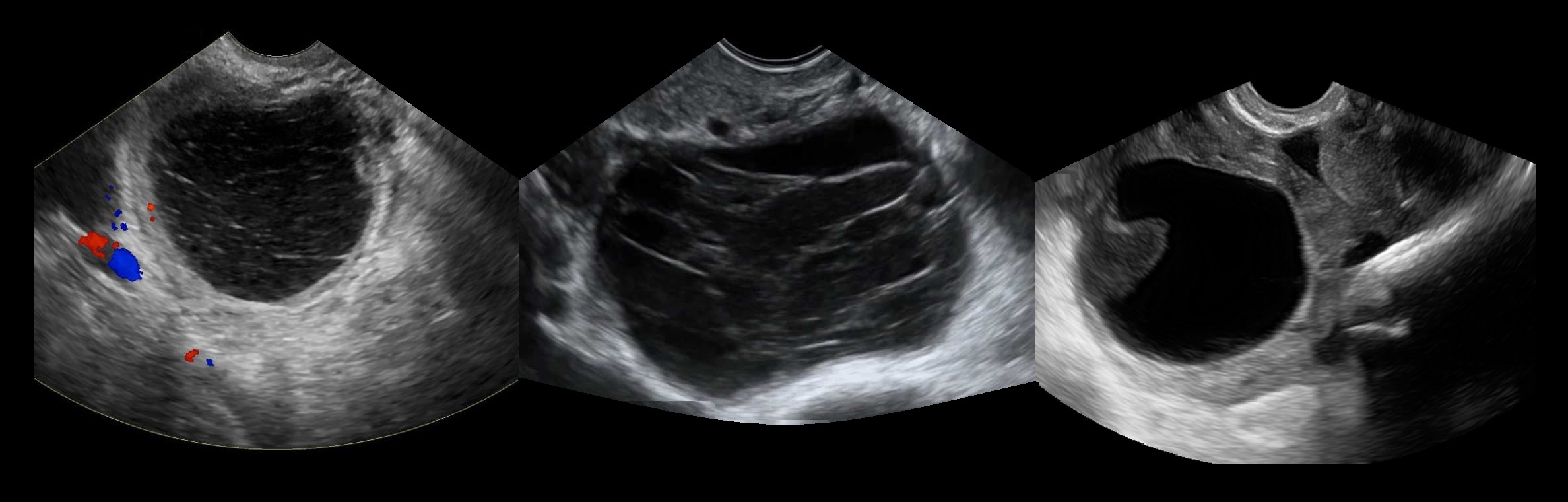
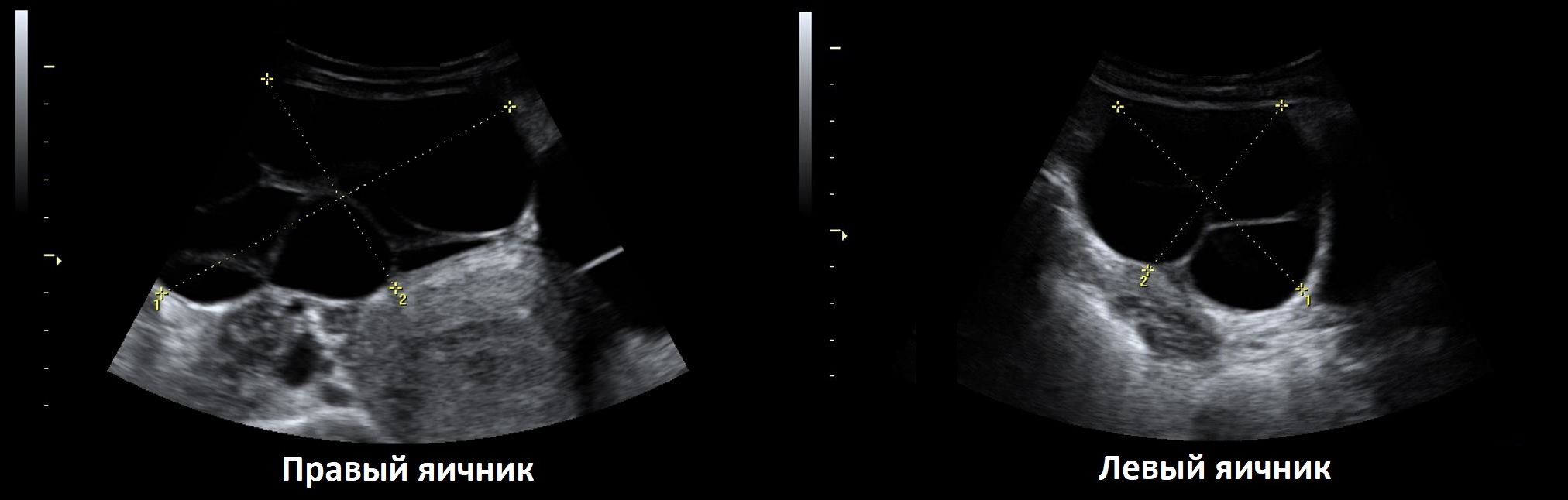
Эндометриоидная киста яичника на УЗИ — это округлое гипоэхогенное образование с двойным контуром, толщина стенок 2-8 мм; внутренняя структура неоднородная мелкоячеистая, ячейки вытянутые или округлые, могут занимать только часть полости; в просвете нет плотных включений и кровотока; капсула может содержать гиперэхогенные очаги. Эндометриоидная киста увеличивается во время месячных за счет притока свежей крови, в менопаузу и при гормонотерапии подвергается обратному развитию.
Рисунок. Пациентка продолжительное время жалуется на боли внизу живота, усиливающиеся во время месячных. На УЗИ округлые гипоэхогенные образования без внутреннего кровотока в правом (1) и левом (2, 3) яичниках, размер 3,5 и 2,6 см. На стенке кисты левого яичника (2) отчетливо видно гиперэхогенное включение — эктопическая ткань эндометрия. Диагноз: Эндометроидные кисты яичников.
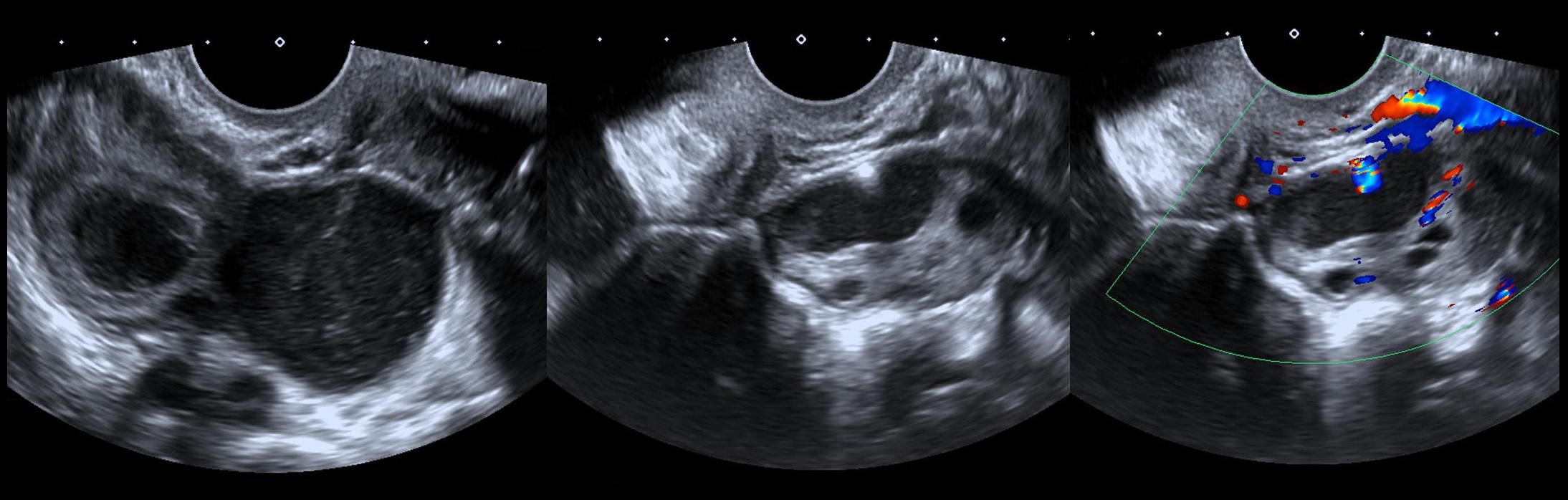
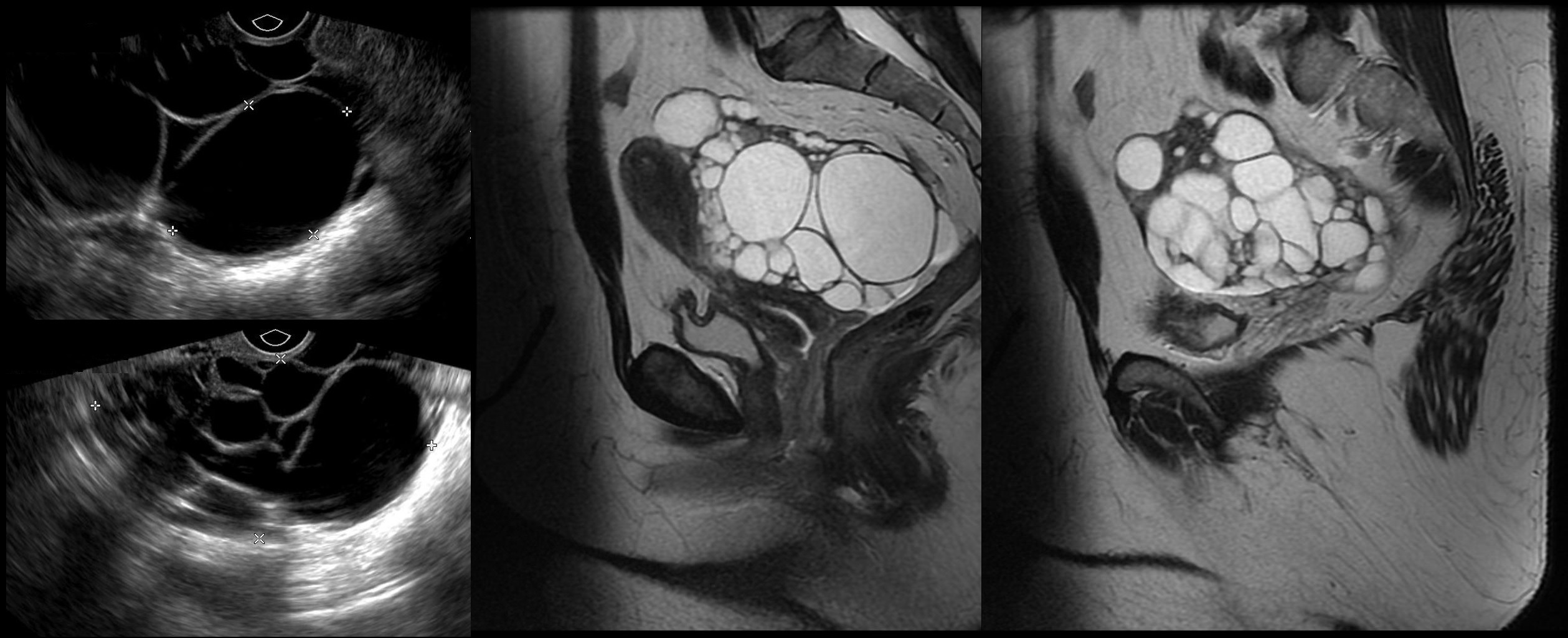
Зрелая тератома или дермоидная киста на УЗИ
Наиболее принято название зрелой тератомы — дермоидная киста (дермоид). При микроскопии обнаруживают исключительно зрелые ткани, что указывает на доброкачественность. Опасен перекрут ножки.
Обычно дермоид бывает одиночный, но в 15% возникает в обоих яичниках. Как казуистическое наблюдение в одном яичнике описано 10, а во втором — 11 дермоидных кист. Рост этих кист медленный, в основном за счет отделяемого секрета. Размеры их колеблются от булавочной головки до 15-20 см в диаметре. Форма округлая или овальная; поверхность гладкая или бугристая; цвет белый или слегка желтоватый; консистенция часто неравномерная; в одних местах эластическая, в других плотная до каменистости. При разрезе кисты извлекается ее густое, похожее на сало содержимое; изредка это содержимое представляется в виде шариков (дермоид с шариками). Вместе с салом в кисте обнаруживают пучки волос. Внутренняя стенка поверхности кисты на значительном протяжении гладкая; в одном участке ее обычно определяется выступ так называемый головной, или паренхиматозный, бугорок. В бугорке часто находят зубы (изредка до 300), кости, например верхнюю челюсть, части органов (кишечной трубки), зачатки глаз, ушей, шитовидной железы.
Микроскопически стенка кисты состоит из плотной, местами гиалинизированной соединительной ткани. Внутренняя поверхность кисты лишена эпителиального покрова или выстлана многослойным плоским эпителием; в отдельных участках цилиндрическим однослойным мерцательным или секреторным эпителием. Головной бугорок кисты покрыт кожей с волосами и сальными железами; под кожей находится слой жировой ткани и плотная соединительная ткань с разнообразными включениями. Чаще всего это ткани и органы головного конца зародыша: элементы центральной нервной системы, узлы типа межпозвоночных или периферических вегетативных, мякотные и безмякотные нервы, зачатки глаз, органов дыхания, пищеварения, мочеотделения, щитовидной железы, соединительная ткань, хрящ, кость. Описан (Репин, 1894) случай, когда головной бугорок имел признаки уродливого гомункулуса. Ни разу в бугорке не были обнаружены зачатки половых желез и половые клетки. [Учебник гинекологии В.И. Бодяжина, К.Н. Жмакин, 1958]
Рисунок. В головном бугорке зрелой тератомы кожа с волосами, костный фрагмент челюсти с хорошо развитыми зубами (2, 3).
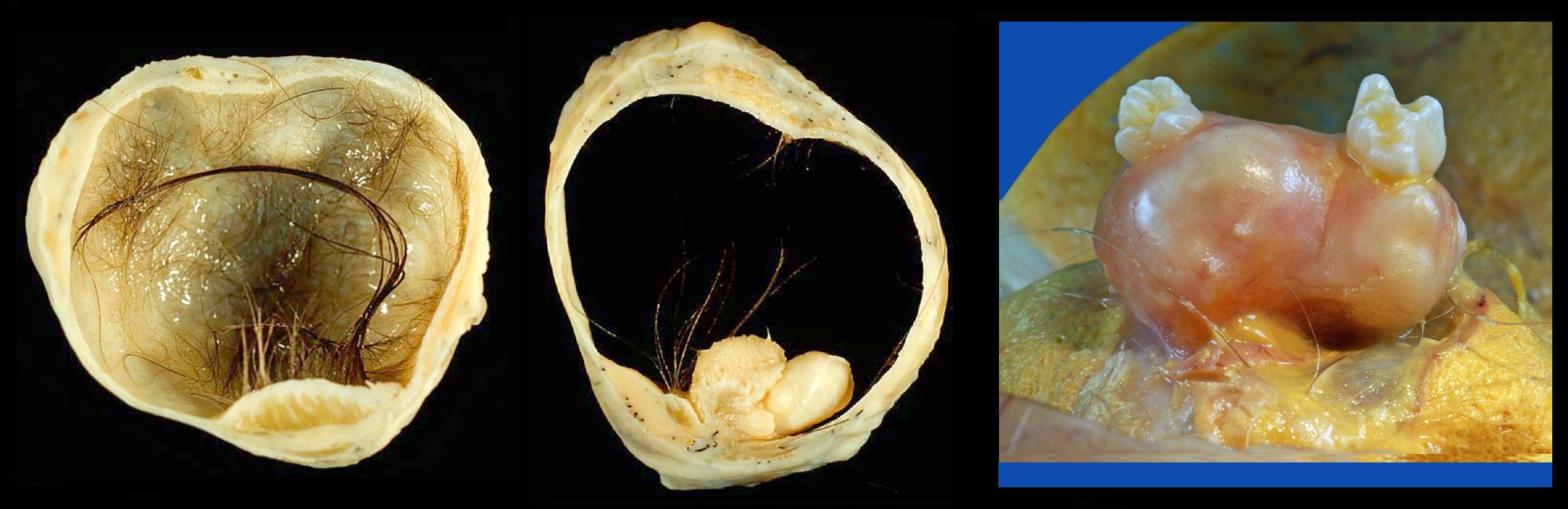
Рисунок. На УЗИ дермоидная киста яичника: позади головного бугорка определяется акустическая тень, что указывает на наличие компонентов костной плотности.

Цистаденомы яичников на УЗИ
Цистаденома — это доброкачественная опухоль из тела яичника. Такие кисты часты располагаются над маткой, при длинной ножке и отсутствии спаек легко смещаются, растут постепенно и могут достигать 30 кг. Цистаденомы яичников различают по структуре стенки: серозная, муцинозная, папиллярная.
Серозная цистаденома чаще поражает только один яичник, обычно однокамерная, правильной формы, имеет плотную капсулу 1-4 мм, внутренняя и наружная поверхность гладкая, содержимое анэхогенное. Внутренняя поверхность выстлана эпителием яичника или трубным эпителием. Когда выстилка атрофируется, киста перестает расти — ретенционная киста без эпителия. Серозная цистаденома не представляет опасности в плане малигнизации, однако может сдавливать окружающие ткани.
Рисунок. Молодая женщина с жалобами на маточные кровотечения и чувство распирания внизу живота. На УЗИ анэхогенные многокамерные образования с тонкими и гладкими перегородками исходят из правого (1) и левого (2) яичников, размер 10х7 и 7х6 см. Заключение: Серозная цистаденома.
Муцинозная цистаденома яичника многокамерная, в просвете крупных кист располагаются более мелкие; контур волнистый, местами крупнобугристый; стенки тонкие, гладкие; содержимое анэхогенное или гипоэхогенное. Внутренняя выстилка похожа на эпителий шейки матки и вырабатывает слизь. Риск малигнизации муцинозной цистаденомы 15 %.
Рисунок. На УЗИ многокамерная кистозная масса с волнистым контуром, содержимое гипо- и анэхогенное, стенки местами утолщены — солидные компоненты. Заключение: Муцинозная цистаденома.

Цистаденофиброма яичника развивается, когда в серозной или муцинозной цистаденоме появляются сосочковые разрастания. Риск малигнизации цистаденофибромы 50%, второе её название – пограничная цистаденома. Женщинам с цистаденофибромой, назначают анализы крови на онкомаркеры (СА-125, HE4) и МРТ. Лечение только хирургическое.
Рисунок. Пациентка с жалобами на тянущие боли внизу живота. На УЗИ в позадиматочном пространстве и над маткой мнококамерное анхогенное с гладкими стенками образование, акустическое усиление позади, размер более 10 см (1, 2). На КТ из правого яичника исходит многокамерное кистозное образование (5). При контрастном исследовании определяютяс солидные компоненты. Заключение по результатам гистологии: Серозная цистаденофиброма.
Рак яичников на УЗИ
Простые кисты яичников, даже у женщин в менопаузе, почти всегда доброкачественные. Сложные кисты также чаще всего доброкачественные, но должна присутствовать настороженность, особенно в отношении женщин после менопаузы. На базе кистом может развиваться рак яичников.
- Размер более 7 см;
- Стенки кисты толстые и неровные, с развитой сосудистой сетью (кроме кисты желтого тела);
- Перегородки внутри кисты более 3 мм толщиной, с активным кровотоком;
- Внутри кисты определяются солидные массы массы с кровотоком;
- Асцит, лимфаденопатия и метастазы.
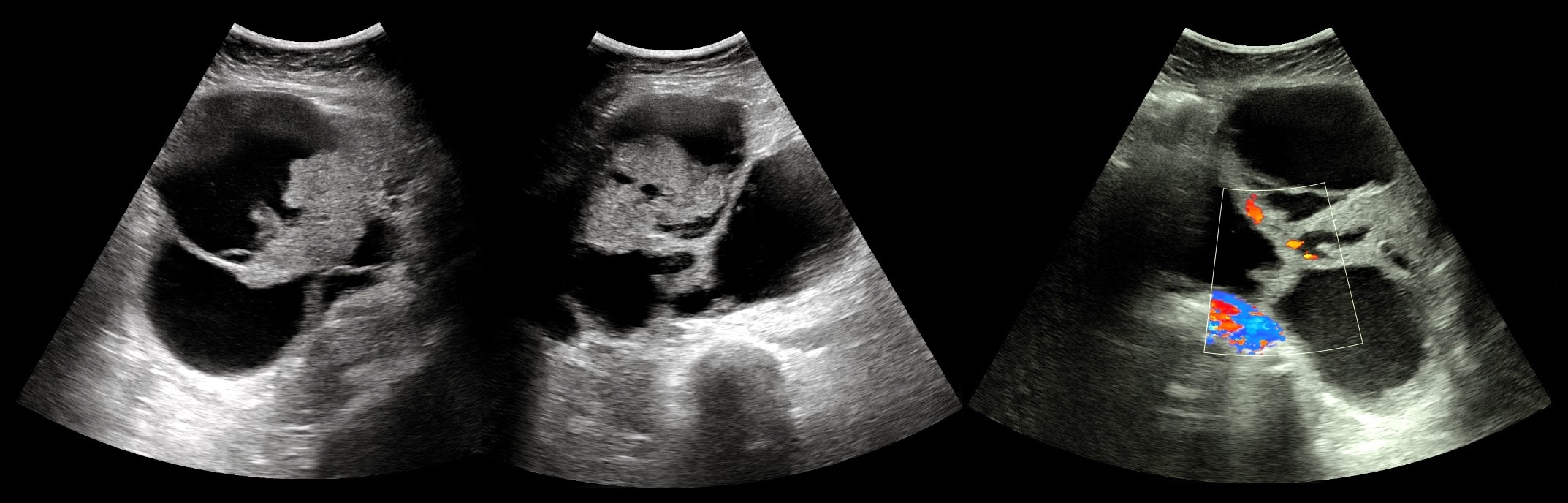
Рисунок. Женщина 50-ти лет с жалобами на маточные кровотечения. На УЗИ в малом тазу многокамерное кистозное образование с толстыми, неровными перегородками, внутри солидные компоненты с активным кровотоком. CA125 повышен до 125 Ед/мл (норма до 35 Ед/мл). Заключение по результатам гистологии: Рак яичников (серозная цистаденокарцинома).
Берегите себя, Ваш Диагностер!
Читайте также:

