Как берут пункцию почки при опухоли
Пункция почки — что это? Данная процедура, как правило, проводится в целях диагностики, для пациентов, у которых обнаружены новообразования на почках. Медик при помощи специального инструмента прокалывает кисту, и отсасывает ее патологическое содержимое.
При этом размеры опухоли значительно уменьшаются. Пункция почки – это довольно сложная процедура, которая имеет свои показания и противопоказания. Читайте статью до конца, чтобы узнать обо всех особенностях данного метода диагностики.
Что такое пункция почки? Пункция из почки – это распространенный метод диагностики, при котором медики выполняют забор тканей органа или содержимого кисты у пациента. При помощи пункции можно не только поставить точный диагноз, но и ускорить процесс выздоровления. Данная процедура особенно эффективна при следующих почечных патологиях.
- Гломерулонефрите или пиелонефрите.
- Выявлении доброкачественного или злокачественного новообразования на почках.
- Хронической почечной недостаточности.
- Сахарном диабете, красной волчанке, амилоидозе.
- Необходимости дифференциальной диагностики патологий со схожими симптомами.
- При подготовке к трансплантации почки.
Операция малоинвазивна, выполняется достаточно быстро и редко приводит к проявлнию побочных эффектов. Все манипуляции осуществляются под точным контролем УЗИ или рентгена.В группу риска образования кисты на почке входят люди, часто страдающие от гипертонии, инфекционно-воспалительных заболеваний органов мочевыделительной системы, туберкулеза или плеврита. Причиной образования опухоли на почке может стать травмирование после оперативного вмешательства.

Пункция почки. Источник: 1opochkah.ru
Противопоказания
При некоторых состояниях пункция из почек невозможна. Чаще всего от такого метода диагностики отказываются при коликистозе, кальцинозе (уплотнении оболочки опухоли), парапельвикальной кисте, наличии новообразования большого размера. Кроме того, противопоказаниями к получению пункции из почки являются:
- Высокая вероятность разрыва кисты и сильного кровотечения;
- Наличие только одной почки;
- Врожденные аномалии в развитии внутренних органов;
- Некоторые виды новообразований;
- Наличие большого количества крупных конкрементов в почках;
- Инфекционное заболевание в острой или хронической форме;
- Атеросклероз, заболевания сердечно-сосудистой системы, нарушение кровообращения в почке.
Если операция назначена на период менструального кровотечения у женщины, ее придется отложить на несколько дней. В любом случае, пункция берется только после полного обследования пациента, и назначается квалифицированным врачом.
Подготовка к процедуре
Чтобы процедура оказалась максимально эффективной, а результаты диагностики точными, нужно правильно подготовиться к пункции почки. Инструкция достаточно проста, и состоит всего из нескольких пунктов.
- За 3 дня до диагностики перестаньте принимать любые лекарственные препараты, которые могут разжижить кровь.
- Постарайтесь максимально защитить себя от простудных заболеваний, так как в противном случае процедуру придется отложить до полного выздоровления.
- За сутки до операции пересмотрите свой рацион питания. Исключите из меню свежие фрукты, овощи, сладости.
- Накануне контрольного дня нужно поставить клизму для полного очищения кишечника.
- За 10 часов до пункции запрещено употреблять любую еду. Утром также стоит отказаться от курения и приема лекарственных препаратов.
Методика проведения
Помните о том, что пункция и биопсия почки – это разные понятия. Биопсия – это изъятие небольшого участка почки, выполняется при полостной операции. Пункция осуществляется через небольшой прокол в теле пациента, при помощи длинной иглы. Процедура осуществляется в стационаре, под местной анестезией.
Накануне пункции почки пациент должен пройти комплексную диагностику. Стандартное обследование включает УЗИ и рентген внутренних органов, допплерографию сосудов, КТ или МРТ. Также больной в обязательном порядке сдает кровь и мочу для определения свертываемости и аллергии на лекарственные препараты.
Процедура состоит из нескольких последовательных этапов.
- Пациент размещается на операционном столе. В зависимости от локализации кисты, больной может лежать на боку или животе. Медик определяет точное место введение иглы, угол наклона инструмента. Важно выполнить все правильно, чтобы случайно не повредить лоханку или чашечку почки. На игле монтируется специальный фиксатор. Пациенту вводится анестезия.
- При помощи скальпеля на коже делается надрез, и его края фиксируются зажимами. Это дополнение позволяет тканям быстрее восстанавливаться и сокращает время на реабилитацию.
- Далее непосредственно выполняется аспирация кистозной жидкости. Если в изъятом биоматериале нет патологических клеток, киста сразу же заполняется склерозантом. Это может быть спирт с антисептиком или антибактериальным средством. Заполнение кисты позволит предотвратить рецидив заболевания. Склерозант остается в организме от 8 до 120 минут, а затем выводится.
Если во время пункции почек медики обнаружили гной в новообразовании, рекомендуется установка дренажной системы. Склерозирующее вещество остается в полости в течение 4-5 дней. Если стенки кисты склеились, можно оценить результат операции, как положительный. Постепенно новообразование будет уменьшаться в размерах, а затем совсем исчезнет.
Реабилитация
Процесс восстановления после пункции почки достаточно быстрый, так как операция малоинвазивная. Если в течение 3-х дней никаких осложнений не обнаружено, пациента выписывают. Медик дает больному полезные рекомендации для эффективной реабилитации. Через 2 недели нужно обязательно посетить больницу, и пройти контрольное УЗИ. Медик оценит динамику выздоровления, оценит размеры и состояние кисты.
Если через несколько месяцев жидкость снова начинает скапливаться в кисте на почке, пациенту рекомендуется амбулаторное наблюдение. Повторная пункция может назначаться только через 6 месяцев, при полном отсутствии положительных изменений.
Последствия пункции почки
Пункция почки проводится под местной анестезией или под общим наркозом. Когда обезболивающее перестает действовать, у больного могут появиться незначительные болезненные ощущения, которые в скором времени должны исчезнуть. Если состояние наоборот ухудшается, можно утверждать о развитии осложнений.
Неприятными последствиями пункции почки могут быть:
- Пневмоторакс. Это патология, характеризующаяся скоплением газов в плевральной полости. Это приводит к серьезным проблемам – нарушению кровообращения и дыхательной функции.
- Почечные колики. Резкая и острая боль в почках возникает из-за закупорки мочевыводящих путей и проблем с оттоком мочи.
- Повышение температуры тела. Развитие инфекционного воспаления.
- Инфаркт почки, гипотония.
- Паранефрит гнойного типа.
- Артериовенозная фистула.
Все эти осложнения возникают очень редко. В первые дни после операции медик сможет с легкостью заметить развитие патологий, и предотвратить их прогрессирование. Предотвратить развитие осложнений поможет курс антибиотиков. В первые дни после пункции пациент может жаловаться на плохое самочувствие. Время от времени возникают приступы тошноты и головной боли, повышение температуры, болевой синдром, наличие крови в моче. О любых отклонениях от нормы нужно незамедлительно сообщать врачу.
Биопсия почек – это диагностический метод исследования. Он позволяет отследить изменение в органе и его строении. С помощью процедуры исследуют слои почечной оболочки. Некоторые морфологические исследования бывают безопасными. Другие опасны осложнениями, проводятся в операционной, требуют специально подготовки. Биопсия почки считается небезопасной процедурой. Методика проведения процедуры появилась в прошлом веке. С тех пор оснащенность стационаров улучшилась. Добавилась возможность отслеживать инструмент во время исследования с помощью УЗИ.
Представление о нефробиопсии
Процедура помогает определить прогноз при патологии. В зависимости от результата отменяется или назначается иммуносупрессивное лечение. Исследование проводится в стационарах или отделениях больницы. Направление выписывает врач нефролог.
Биопсия почки — основной способ диагностики. С ее помощью можно поставить верный диагноз, назначить корректное лечение. Другие неинвазивные методы и анализы часто дают неверные результаты. Различают 5 видов процедуры, в зависимости от способа получения материала:
- Чрескожная пункционная биопсия почки. Инструмент помещается в орган, процедура контролируется ультразвуком. Наиболее популярный метод.
- Лапароскопическая нефробиопсия. Забор материала проводится через прокол в коже. Контролируется исследование с помощью видеокамеры.
- Трансяремная нефробиопсия почек. Назначается, когда нельзя применять наркоз, при патологии дыхательной системы, нарушении гемостаза, излишнем весе. Пункцию почки проводят через почечные вены.
- Открытая. Забор части почки делается во время операции. Данный вид исследования применяется при наличии опухоли.
- Эндоскопическая биопсия. Инструмент вводится через мочеточник. Применяется после пересадки органа, у пожилых, детей и беременных.

Основная цель назначения биопсии – возможность постановки верного диагноза, отражающего системное заболевание или почечную патологию. Прокол позволяет контролировать течение процесса, помогает определить, требуется ли организму трансплантация почки. С помощью данного метода можно подобрать правильную терапию и вести научно-исследовательскую деятельность при изучении болезней органа.
Для проведения биопсии почки показания таковы:
- Нефротический синдром.
- Когда почка задействована в каком-либо воспалительном или аутоимунном процессе в организме.
- В моче есть белок или другие изменения.
- Гипертензия артерий вторичная.
- Почечная недостаточность в период обострения.
- Структурные изменения почечных канальцев.
Показание к исследованию бывает, когда гемодиализ или иное патогенетическое лечение не улучшают самочувствие больного. Биопсия почек при гломерулонефрите позволяет определить, насколько развилось воспаление.
Противопоказания бывают относительными и абсолютными. К последнему виду относятся:
![]()
тромбы, которые расположены в почечных венах;- гнойнички, экзема в месте забора пункции;
- острое заболевание, вызванное инфекцией;
- одна почка у человека;
- политоксикоз;
- нарушение свертываемости крови;
- воспаление органа или клетчатки, носящее гнойный характер;
- злокачественное новообразование;
- туберкулезное поражение;
- сердечная недостаточность правого желудочка;
- кома;
- аневризма артерии органа (почечной);
- психическое заболевание.
Не желательна пункция органа при поликистозе, атеросклерозе артерий, миеломе, гипертонии, наличии образований, необычной подвижности почек, некоторых васкулитах, а также при тяжелой почечной недостаточности.
Проведение процедуры
Изначально нефролог спрашивает о заболеваниях, узнает, есть ли аллергия, об операциях, проведенных ранее. Многие больные не знают, что такое биопсия почек. Поэтому перед исследованием доктор описывает процедуру, связанные с ней риски. Пациент озвучивает вопросы, затем подписывает согласие о хирургическом вмешательстве.
Подготовка начинается за 2 недели. За 10-14 дней отменяется употребление нестероидных противовоспалительных препаратов и кроверазжижающих средств. Перед исследованием нельзя есть, между последним приемом еды и биопсией должно пройти не меньше 8 часов. Восприимчивым людям могут назначить слабые транквилизаторы.
За несколько дней до прокола у исследуемого будут брать кровь для общего и биохимического анализа, сдается моча, делается коагулограмма, а также флюорография, УЗИ почек и ЭКГ. При болезнях других органов назначается консультация у узкого специалиста.
Исследование могут проводить в стационаре, процедурном кабинете или в операционной. Длится прокол почки в среднем 30 минут, чаще всего используется местная анестезия. Если пациент эмоционально нестабилен, вводится препарат, погружающий его в полусон. При этом человек находится в сознании. Общий наркоз делается в исключительных случаях.
Каждый больной должен знать, как делают биопсию почки. Человека просят лечь спиной кверху, лицо оказывается внизу. Под брюшину или грудь помещается подушка или валик. Они позволяют поднять орган ближе к спине. В течение всего исследования контролируют пульс и артериальное давление.
Определить местонахождение почки можно под 12 ребром по задней подмышечной линии с помощью ультразвука или другого метода. Кожу в месте прокола смазывают антисептиком, вводится обезболивающее.
Затем делают надрез длиной в 2-3 мм, через него вводится инструмент по траектории, определенной ранее. При разрезе, а также пункции обычно не больно. Когда игла оказывается под кожей, пациента просят сделать вдох и не дышать 30-45 секунд. Это позволяет зафиксировать органы в одном положении.
Игла проникает в орган на 0,1-0,2 см. Забор материала происходит автоматически. После инструмент извлекают. На кожу повторно наносится антисептик, сверху кладется повязка.
После процедуры рекомендуется отдыхать 10-12 часов. В эти часы измеряется пульс и давление, врачи смотрят, есть ли кровь в моче.
Есть после процедуры можно сразу, нужно пить больше жидкости. Спина иногда слегка болит, при необходимости назначают анальгетики. Если нет осложнений и показатели нормальные, больного выписывают в этот же день.
После исследования нельзя поднимать тяжести 2 недели, на несколько дней нужно ограничить физическую активность.
Возможные последствия после процедуры:
![]()
Обструкция мочевыводящих путей.- Разрыв почки или различные кровотечения в области чашечки или в лоханке.
- Гематома подкапсульная или паранефральной клетчатки.
- Повреждение остальных органов, сосудов, а также инфекции, воспаления и гнойный паранефрит.
Забранный материал исследуется 1-2 дня. Иногда результаты готовы только через 1,5-2 недели. Нормой считаются случаи, если нет проявления опухолей, инфекций, воспалений и рубцов. Наличие последних чаще указывает на гломерулонефрит и иные патологии.
Аномальный результат указывает на изменение почечной структуры, инфицирование, системные нарушения соединительной ткани, недостаток кровотока. Если исследуют пересажанную почку, отрицательный итог говорит об ее отторжении.
Преимущества и недостатки
Как и у любого метода исследования, у биопсии есть свои плюсы и минусы. К положительным сторонам диагностической манипуляции можно отнести следующее:
- простота подготовки к процедуре;
- информативность;
- является наиболее достоверным и точным методом диагностики.
Риски процедуры включают в себя такие пункты:
- большой список противопоказаний;
- высокая стоимость;
- возможность осложнений после проведения.
Стоимость
Многие задумываются, сколько может стоить прокол почки. Цена зависит от города и от самого учреждения. Так в небольших населенных пунктах, процедура обойдется в 1500-2000 рублей. В 
столице в государственных учреждениях цены начинаются от 2500 руб. (поликлиника МИД России), 3000 руб. в Городской клинической больнице №67 им. Л. А. Ворохобова, 4000 руб. исследование будет стоить в Федеральном клиническом центре высоких медицинских технологий федерального медико-биологического агентства, ФГБУ.
Отзывы
Подавляющее большинство мнений о биопсии хорошее. Люди говорят об отсутствии значительного дискомфорта во время процедуры, быстром проведении и коротком восстановительном периоде. Ниже приведены 3 отзыва.
Все происходит быстро, процесс отточен до мелочей, людей много. С нашего отделения было 4 человека, и множество пациентов с других. На каждого больного выделяется по 15 минут. Кладут на живот, место прокола обрабатывают антисептиком, затем обезболивающим.
Дальше непонятно, так как боль не чувствуется, только копошение в спине. После процедуры сутки покоя в отделении, кололи кровоостанавливающие. На следующий день делают УЗИ. Через неделю будут готовы результаты гистологического исследования.
Биопсию выполняют с целью диагностики. Болезненные ощущения минимальны. Чаще пациенты описывают момент выстрела иглы как тупой толчок.
Исследование безболезненно. При вводе иглы чувствуется как будто щипок. Если нервничаешь, могут предложить успокоительное. Лучше его принять.
Нервничала перед самой процедурой. Нашла сайт, где можно посмотреть фото и видео биопсии. Немного успокоилась, выглядит это не страшно.
Судя по отзывам, исследование безболезненное, не требует особой подготовки и легко переносится большинством людей.
Биопсия почки – это информативный метод исследования, позволяющий поставить диагноз, узнать характер патологии, назначить верное лечение. Как и любое хирургическое вмешательство, эта процедура связана с рисками. Но в связи с развитием технологий опасности от прокола минимизированы, больные легче переносят биопсию почки.
- English
- Русский







































Главное меню
- Редакционная коллегия
- Редакционный совет журнала
- Архив
- База авторов
- Порядок рецензирования статей
- Информация для авторов
- Информация для рекламодателей
- Издательский дом
- Политика редакции
- Обратная связь
Главное меню
- Редакционная коллегия
- Редакционный совет журнала
- Архив
- База авторов
- Порядок рецензирования статей
- Информация для авторов
- Информация для рекламодателей
- Издательский дом
- Политика редакции
- Обратная связь
Почечно-клеточный рак (ПКР) составляет около 2% всех опухолей у взрослых (Parkin, 2005). В США ПКР был диагностирован у 36 000 пациентов (22 000 мужчин и 14 000 женщин) (Jemal, 2005). C 1973 по 1997 гг. количество вновь зарегистрированных случаев ПКР в США возросло на 43%, а смертность увеличилась на 16%. В Европе смертность от ПКР росла до 1990-х гг. С середины 90-х гг. XX века уровень смертности стабилизировался. Наибольшее снижение наблюдалось в Германии, Норвегии и Нидерландах (Levi, 2004). В России рак почки диагностируется примерно у 15000 людей в год. В общей структуре онкологических заболеваний рак почки занимает 3% от всех злокачественных опухолей (Bray F., 2003, Levi F., 2004).
Биопсия является важным методом верификации опухолевого процесса и стратегического определения лечебной тактики. Однако не во всех клиниках с целью определения показаний к оперативному лечению у пациентов с опухолями почек выполняется биопсия.
Это обусловлено несколькими факторами:
- сегодня в урологии имеется много достоверных высокоспецифичных, высокочувствительных, эффективных и доступных методов диагностики: УЗИ, КТ, МРТ;
- специфичность этих методов исследования не зависит от размера опухоли;
- широкое развитие и внедрение в клиническую практику нефронсберегающих методик лечения почечно-клеточного рака, в том числе и лапароскопии;
- возможные осложнения биопсии;
- себестоимость исследования.
Сегодня наша хирургическая активность очень высока – мы оперируем пациентов с любой стадией по TNM опухоли почки, любой степени сложности (таблица 1).
Таблица 1. Количественное распределение опухолей почек по гистологической структуре
| Распределение новообразований почек по нозологии у прооперированных больных Ставропольского района и г. Тольятти за период с 1997 по 2001 гг. | 1997 | 1998 | 1999 | 2000 | 2001 | Итого |
|---|---|---|---|---|---|---|
| Всего прооперированы | 44 | 42 | 46 | 45 | 72 | 249 |
| Неклассифицируемый рак | 5 | 1 | 3 | 0 | 10 | 19 |
| Папиллярный рак 1-го и 2-го типов | 1 | 1 | 3 | 3 | 3 | 11 |
| Онкоцитома | 0 | 1 | 3 | 3 | 4 | 11 |
| Ангиомиолипома | 0 | 6 | 2 | 2 | 8 | 18 |
| Хромофобный рак | 0 | 1 | 1 | 1 | 1 | 4 |
| Мультилокулярная кистозная нефрома | 0 | 0 | 1 | 1 | 1 | 3 |
| Светлоклеточный рак | 38 | 32 | 33 | 35 | 45 | 183 |
Плешивцев М.А., Саратов, 2007
Следует отметить тот факт, что благодаря высокой чувствитель ности и специфичности лучевых методов диагностики все больше увеличивается процент выявления маленьких опухолей, которые выделены в отдельную стадию Т1а. Лечение маленьких опухолей почки стало второй по важности проблемой после лекарственной резистентности при поздних стадиях заболевания. Для опухолей размером менее 3 см была выявлена тенденция к медленному росту и редкому метастазированию. В связи с этим, бытует мнение о целесообразности проведения биопсии перед хирургическим лечением с целью оценки реальной необходимости хирургического вмешательства в данный конкретный момент. Если опухоль является низкодифференцированной, хирургическая операция имеет смысл именно в данное время. В скором времени, несомненно, появятся новые геномные и другие методы анализа биопсийного материала, которые позволят прогнозировать целесообразность лечения.
В настоящее время лучевые методы диагностики являются основными в обнаружении опухолей почек. Компьютерная томография позволяет верифицировать диагноз практически в 100% случаев, поэтому мы не задумываемся о необходимости биопсии. К сожалению, процент выявления запущенных стадий опухолей почек остается высоким: в стадии Т3 – до 39%, Т4 – до 40% случаев (Kavashima A. et al., 2004).
Неоспорим тот факт, что все лучевые методы диагностики позволяют нам верифицировать диагноз практически в 100% случаев, поэтому мы не задумываемся о необходимости биопсии.
В середине 50-х годов прошлого века впервые появился метод ультразвукового исследования (УЗИ), благодаря ему количество случайно выявленных опухолей почек выросло с 10% в 1970-х гг. до 68% в 1998 г. Если при рутинном УЗИ обнаруживается киста почки, относящаяся к третьему типу по классификации Bosniak, то биопсия должна выполняться обязательно. Однако надо отметить тот факт, что при сочетанном использовании компьютерной томографии (КТ) с УЗ-диагностикой диагноз рака почки возможно достоверно установить и без биопсии.
Ангиомиолипомы – это тоже одна из проблем, наиболее часто встречающихся в амбулаторной практике в виде случайной находки при УЗИ (рисунок 1). Если при ангиомиолипоме выполнять биопсию, чтобы исключить злокачественный компонент опухоли, то можно столкнуться с определенным процентом осложнений. В данном случае сочетание УЗИ и КТ-диагностики также достаточно, чтобы установить диагноз ангиомиолипомы и не подвергать больного биопсии (Nelson C.P., 2002, Oesterling J.E., 1986).
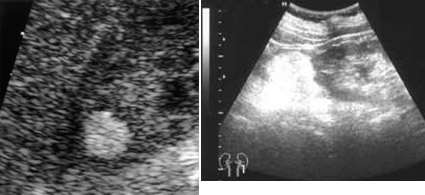
Рисунок1. УЗИ. Ангиомиолипома
Еще один метод визуализации, применяющийся для диагностики опухолевого процесса – магнитно-резонансная томография (МРТ). Ценность и доступность МРТ в стадировании опухолевого процесса, оценке инвазии фиброзной капсулы почки, поражению лимфоузлов, – неоспорима, но этот диагностический поиск все равно приведет нас к осознанию необходимости операции.
Информативность МРТ и КТ также стремится к 100%, причем это касается любой стадии заболевания (Палко А., 1991) (рисунок 2).
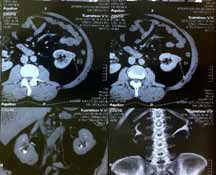
Рисунок 2. КТ в диагностике опухолей почек
Итак, вопрос о биопсии особенно остро стоит для маленьких опухолей почек, определения дальнейшей тактики в отношении пациентов – активное наблюдение или хирургическое лечение? В результате проведенных исследований доказано, что даже при небольших опухолях почек имеется риск метастазирования: не существует безопасных размеров опухоли. При размерах опухоли меньше 2 см, опухоль ассоциированная смертность составляет 4,3%, менее 4 см – 6,2%; а частота метастазирования при таких размерах опухоли – 5,2% (Tsui K.H., 1997). Поэтому, даже, несмотря на маленькие размеры опухоли, невозможно гарантировать пациенту отсутствие метастазирования. Даже опухоли, которые называются доброкачественными, являются условно-доброкачественными.
С деонтологической точки зрения ситуация также неоднозначна. Предложим пациенту с маленькой опухолью почки на выбор две ситуации. Первая – предложить биопсию опухоли и при отсутствии злокачественного процесса рекомендовать динамическое наблюдение. Вторая – предложить сразу выполнить лапароскопическую операцию (например, резекцию почки) или аблятивную методику (криоабляцию)
образования в почке. Если пациента информировать о возможном ложноотрицательном результате биопсии, который, в среднем, встречается в 5% случаев (Peters C., 2005), ее возможных осложнениях, и обусловно доброкачественном характере опухоли, то, скорее всего, он сразу выберет операцию.
Биопсия, как и любая инвазивная процедура, может иметь осложнения, которые или требуют дополнительного вмешательства, или делают биопсию неинформативной (таблица 2). Это такие осложнения, как неадекватный биоптат (до 10%), микро- и макрогематурия (5-9%), бессимптомная паранефральная гематома (до 90% случаев), кровотечения, требующие гемотрансфузии, травма соседних органов (Tang S., 2002, Cluzel P., 2000). В самых серьезных случаях биопсия опухоли почки может закончиться хирургическим вмешательством, вплоть до нефрэктомии.
Таблица 2. Частота и структура осложнений биопсии почек
| Осложнения | Частота (%) | |
|---|---|---|
| Неадекватный биоптат | 2-3-5-10 | |
| Микрогематурия | 100 | |
| Макрогематурия | 5-9 | |
| Бессимптомная перинефральная гематома | 90 | |
| Симптоматическая перинефральная гематома | 1,56% | 1- 0,75%- 0,8% |
В 2010 г. нами выполнено 72 открытых радикальных нефрэктомии, 25 лапароскопических нефрэктомий, 24 открытых и 2 лапароскопические резекции почек, 11 нефроуретерэктомий, всего – 134 операции. По результатам гистологического заключения из 134 операций в 133 случаях выявлен рак почки. У одного больного диагностирована ангиомиолипома, что составляет 0,8% случаев.
Ключевые слова: рак почки, биопсия почки.
Keywords: kidney cancer, kidney biopsy
Читайте также:



