К соединительнотканным опухолям яичников относится
Выделяют также опухоли, развивающиеся из соединительной ткани. Наиболе частым представителем является фиброма яичника, при котором возможен асцит и гидроторакс. Эта опухоль из соединительной ткани может перерождаться, но редко, у детей и подростков почти не встречается.
Различают также опухоли, содержащие зародышевые клетки – герминогенные опухоли (эндо-, экто- и мезодерма), или дермоиды, встречающиеся чаще у детей. Они склонны к перекручиванию ножки, но изредка превращаются в тератобластомы. В числовом выражении преобладают среди детей и подростков.
Гормонпродуцирующие опухоли можно подразделить на две группы:
1) феминизирующие (эстрогенпродуцирующие – гранулёзаклеточные и текаклеточные опухоли, seu текальные)
n текаклеточные (текальные) опухоли встречаются очень редко, но достигают величины с голову новорожденного, очень похожи на фиброму, является также гормонпродуцирующей опухолью, может озлокачествляться.
2) маскулинизирующие опухоли (адренобластомы) – происходят из зачатков клеток Лейдига, клеток Сертоли, выделяют андрогены. Действуя на первом этапе онтогенеза, вызывают дефеминизацию, на втором – маскулинизацию. Лечение здесь хирургическое, в ряде случаев можно оставить матку и второй яичник, но требуется при этом тщательное наблюдение.
В IV группу объединяют отдельные виды опухолей яичника:
Дисгерминативные опухоли, семиномы являются злокачественными новообразованиями, развиваются чаще до 30 лет. Лечение хирургическое и радикальное, комбинированное (лучевая терапия + экстирпация матки) с хорошим эффектом.
Опухоль Бремера – плотное образование размером, доходящим до размеров головы человека, преимущественно возникает в возрасте 40-45 лет. Чаще носит односторонний (но бывает и с обеих сторон) характер, доброкачественное течение.
Частота истинных опухолей яичника составляет 3-4% среди всех женщин с гинекологическими заболеваниями, и 6-8% от общего числа всех опухолей гениталий. Злокачественный процесс встречается от 9 до 25%, в среднем у женщин около 5,2% злокачественных процессов среди всех опухолей яичника, чаще от 20 до 50 лет (около 86% всех случаев).
Течение опухоли, as a rule, малосимптомное или асимптомное, характерной клиники не бывает. Осложнения при опухолях яичников и опухолеподобных образованиях:
1) перекрут ножки опухоли, возможен частичный перекрут, при котором пережимаются вены, а приток крови по артериям сохраняется
2) полный перекрут – здесь развивается ишемия и некроз, нарастает клиника острого живота и требуется ургентное вмешательство.
С практической точки зрения различают:
- анатомическая ножка – это образования, которые содержат питающие сосуды: собственная связка, подвешивающая связка яичника, брызжейка
- хирургическая ножка – дополнительно к этому фаллопиева труба, зажим накладывают ниже места перекрута. Частота 3-50%.
3) инфицирование опухоли (нагноение) – чаще всего этому подвергаются дермоиды, сопровождаются клиникой острого живота, перитонитом
4) разрыв стенки (капсулы)опухолевого образования с излитием содержимого в брюшную полость
5) кровоизлияние в опухоль – это также сопровождается асцитом, возникает чаще при сосочковых преобразованиях опухоли, жидкость в брюшой полости носит геморрагический характер, при большом ее количестве делают пункцию, и устанавливают характер
6) озлокачествление – начинается быстрый рост опухолевого образования и др.
Дата добавления: 2015-08-08 ; просмотров: 1280 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
Доброкачественные опухоли яичников подразделяют на: эпителиальные и соединительнотканные.
К эпителиальным новообразованиям яичников обычно относят:
муцинозные опухоли:
собственно кистомы или псевдомуцинозные кистомы
Основной вид соединительнотканной доброкачественной опухоли – это фиброма яичника.
Гладкостенные серозные кистомы представляют собой шарообразные блестящие тонкостенные образования небольшого размера. Напоминает кисту яичника. Развивается в возрасте 30-50 лет и проявляется в основном лишь жалобами на боли внизу живота. Диагноз ставится преимущественно на основании ульразвукового исследования и биопсии.
Лечение преимущественно хирургическое, органосохраняющее. Прогноз благоприятный.
Папиллярные кистомы более разнообразны по строению и размерам и наиболее часто встречаются в репродуктивном возрасте.
Симптомы развиваются раньше, чем при других опухолях яичников. Обычно у таких пациентов неблагоприятный инфекционный фон. Наблюдается нарушение менструальной и детородной (репродуктивной) функции. Наиболее ранний и частый симптом – боли внизу живота и пояснице. Боль может отдавать в нижние конечности. Однако острая боль возникает в основном лишь при перекруте ножки опухоли. Наблюдаются дизурия (нарушение мочеиспучскания), расстройства стула, слабость, плохой сон и аппетит, но в ряде случаев возможно бессимптомное течение заболевания.
Диагностика заболевания проводится на основании клиники, осмотра, ультразвукового исследования и некоторых других вспомогательных методов. Подобные опухоли довольно часто малигнизируют (озлокачествляются).
Лечение оперативное, по возможности органосохраняющее. Прогноз при своевременном удалении кистомы благоприятный.
Муцинозные кистомы имеют округлую форму, долчатую структуру, блестящую поверхность. Величина опухоли может сильно варьировать плоть до гигантских размеров. Опухоль чаще развивается у женщин старше 40 лет. Менструальная функция чаще всего не страдает. Рост опухоли медленный, поэтому длительное время кистома может ничем себя не проявлять.
Основные симптомы связаны лишь с увеличением размера опухоли. Наиболее частые симптомы – тяжесть или тупая боль внизу живота, запоры, нарушение мочеиспускания, увеличение размеров живота. Муцинозная кистома часто сочетается с другими опухолями половых органов.
Диагноз ставится на основании клиники, осмотра, данных УЗИ.
Лечение хирургическое, объем операции зависит от возраста женщины и размеров кисты. Прогноз благоприятный.
Псевдомиксома яичника – разновидность муцинозной кистомы. Часто поражает оба яичника.
Симптоматика схожа с муцинозной кистомой, специфические признаки отсутствуют. Иногда заболевание маскируется под хронический аппендицит или опухоли брюшной полости. Часто пациенты обращаются к врачу из-за роста размеров живота. При больших размерах опухоли симптоматика становится более разнообразной.
Лечение оперативное – немедленная радикальная операция. Прогноз при псевдомиксоме яичника серьёзный, т.к. капсула кистомы имеет склонность к разрыву. Невзирая на доброкачественность течения, больные часто погибают от развивающегося истощения.
Соединительнотканная опухоль яичника (фиброма) имеет овоидную форму, обычно повторяющую форму яичника. Развивается чаще после 40 лет обычно на фоне частых нарушений менструальной и детородной функции. Часто сочетается с фибромиомой матки или кистой яичника.
Фиброма яичника почти всегда сопровождается синдромом Мейгса - асцитом (накоплением жидкости в брюшной полости) и/или гидротораксом и/или анемией. Фиброма обычно растет медленно. Осложнения фибромы – перекрут ножки, некроз и нагноение опухоли. Малигнизация встречается редко.
Лечение оперативное и зависит от размеров опухоли, возраста женщины, а также некоторых других сопутствующих условий. Прогноз в отсутствие осложнений благоприятный.
Гормонально активные опухоли яичников дают более яркую симптоматику и порой вызывают необходимость привлечения эндокринологов.
Диагностика таких опухолей обычно не вызывает серьезных затруднений, хоть и требует дополнительных методов исследования. Малигнизация гормонально активных опухолей происходит редко.
К феминизирующим опухолям относятся:
Гранулезеклеточная опухоль в 30% случаев не обладает гормональной активностью, что несколько затрудняет своевременную диагностику и лечение.
Опухоли бывают размером от нескольких миллиметров до 30-40 см. Примерно в 10% случаев такие опухоли озлокачествляются.
Наиболее часто опухоль развивается после 45 лет, в детском возрасте встречается редко и почти не встречается в репродуктивном возрасте. В случае развития опухоли в детском возрасте наблюдаются признаки преждевременного полового созревания
Лечение хирургическое. Прогноз при удалении опухоли благоприятный.
К смешанным (со свойствами мужского и женского типа) опухолям относятся гинандробластома и гонадобластома (гоноцитома).
К вирилизирующим опухолям относятся:
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Медицинский эксперт статьи

Доброкачественные опухоли яичников - это в первую очередь функциональные кисты и опухоли; большинство имеет бессимптомное течение.
Функциональные кисты развиваются из граафовых фолликулов (фолликулярные кисты) или из желтого тела (кисты желтого тела). Большинство функциональных кист имеют размеры в диаметре менее 1,5 см; немногие превышают 8 см, очень редко достигают размеров 15 см. Функциональные кисты обычно рассасываются спонтанно от нескольких дней до недель. В кисты желтого тела могут происходить кровоизлияния, которые, растягивая капсулу яичника, могут приводить к разрывам яичника.
Доброкачественные опухоли яичников обычно растут медленно и редко малигнизируются. Наиболее частые доброкачественные опухоли яичников — это доброкачественные тератомы. Эти опухоли также называются дермоидными кистами, потому что они происходят из всех трех слоев зародышевых листков и состоят, главным образом, из эктодермальной ткани. Фибромы, наиболее распространенные солидные доброкачественные опухоли яичников, характеризуются медленным ростом и размерами менее 7 см в диаметре. Цистаденомы могут быть серозными или муцинозными.

[1], [2], [3], [4], [5], [6], [7], [8]
Симптомы доброкачественных опухолей яичника
Большинство функциональных кист и доброкачественных опухолей имеют бессимптомное течение. Геморрагические кисты желтого тела могут вызывать боль или признаки перитонита. Иногда встречается очень сильная боль в животе при перекруте придатков матки или кист яичников размерами более 4 см. Опухоли часто обнаруживаются случайно, но их можно заподозрить также и при наличии симптомов. Необходимо выполнить тест на беременность, чтобы исключить эктопическую беременность.
Виды доброкачественных опухолей яичника
Наиболее часто встречаются эпителиальные опухоли, дермоидные кисты (зрелые тератомы), фибромы яичников. Доброкачественные опухоли яичников (кроме гормонопродуцирующих) независимо от строения в своих клинических проявлениях имеют много общего. В ранних стадиях заболевание, как правило, протекает бессимптомно.
Эти опухоли составляют 75% от всех новообразований яичников. Цилиоэпителиальные и псевдомуцинозные цистаденомы яичников развиваются из мюллеровского эпителия.

[9], [10], [11], [12], [13], [14]
Выделяют два вида серозных цистаденом: гладкостенные и папиллярные. Внутренняя поверхность гладкостенных серозных опухолей выстлана мерцательным эпителием. Данная цистаденома представляет собой тонкостенное образование шаровидной или овоидной формы с гладкой блестящей поверхностью, многокамерное или чаще однокамерное. Опухоль редко достигает очень больших размеров, содержит светлую прозрачную жидкость.
Особенности клинического течения папиллярных цистаденом: двустороннее поражение яичников, интралигаментарное расположение опухолей, асцит, разрастание сосочков по поверхности опухоли и брюшины, спаечный процесс в брюшной полости, часто встречаются нарушение менструальной и снижение репродуктивной функции. Заболевание протекает более тяжело при наличии эвертирующей формы и двустороннего процесса. В этих опухолях значительно чаще, чем в других, происходит злокачественное превращение.

[15], [16], [17], [18], [19], [20], [21], [22], [23], [24]
Опухоль имеет овоидную или шаровидную форму, часто с неровной дольчатой (за счет выбухающих отдельных камер) наружной поверхностью. Капсула опухоли гладкая, блестящая, серебристо-белого или голубоватого цвета. В зависимости от характера содержимого (примесь крови, холестерина и др.) и толщины стенок опухоль может иметь разнообразную окраску – от зеленовато-желтой до коричневой. В большинстве случаев опухоль достигает значительных размеров. Гладкостенные муцинозные кистомы редко поражают оба яичника, имеют хорошо выраженную ножку. Межсвязочное расположение опухоли отмечается редко. Сращения с соседними органами необширные. Перекрут ножки гладкостенной муцинозной цистаденомы встречается в 20% случаев. Асцит при доброкачественных муцинозных опухолях отмечается у 10% больных.
Папиллярные муцинозные опухоли яичников, в отличие от папиллярных серозных, всегда имеют хорошо выраженную ножку. Этим цистаденомам часто сопутствует асцит, также их отличает выраженная склонность к пролиферации.
- Гранулезоклеточные опухоли – развиваются из клеток гранулезы атрезирующихся фолликулов. Частота их состаапяет 2-3% от числа доброкачественных опухолей. Около 30% гранулезоклеточных опухолей не обладают гормональной активностью, в 10% опухолей возможно злокачественное превращение. Чаще возникают в постменопаузе, менее чем 5% опухолей выявляется в детском возрасте.
Гистологически выделяют микро-, макрофолликулярные, трабекулярные и саркоматозные типы гранулезоклеточных опухолей, последние являются злокачественными.
- Тека-клеточные опухоли – образуются из тека-клеток яичников, частота их составляет около 1% среди всех опухолей. Опухоли обнаруживают чаще в возрасте постменопаузы. Имеют небольшие размеры. Опухоли солидного строения, плотные, на разрезе ярко-желтого цвета. К озлокачествлению не склонны.
Особенности клинического проявления феминизирующих опухолей яичников:
- в детском возрасте симптомы преждевременного полового созревания;
- в репродуктивном возрасте – нарушение менструальной функции по типу ациклических маточных кровотечений, бесплодие;
- в периоде менопаузы – исчезновение явлений возрастной атрофии наружных и внутренних гениталий, маточные кровотечения, повышенное содержание в крови эстрогенных гормонов.
Феминизирующие опухоли отличаются медленным ростом.
- Андробластома – встречается чаще у женщин 20–40 лет; ее частота составляет 0,2% среди всех опухолей. Опухоль образуется из мужской части гонады и состоит из клеток Лейдига и Сертоли.
- Арренобластома – опухоль из дистопированной ткани коры надпочечников; ее частота составляет 1,5–2%. Злокачественный рост отмечается в 20–25% случаев. Опухоль встречается чаще у молодых женщин – до 30 лет; имеет плотную капсулу, небольшие размеры, нередко повторяет форму яичника.
- Липоидоклеточная – состоит из липоидсодержащих клеток, при надлежащих к клеточным типам коры надпочечников, и клеток, напоминающих клетки Лейдига. Опухоль встречается наиболее редко среди вирилизирующих новообразований и, в основном, в климакте рическом периоде и постменопаузе.
Симптомы вирилизирующих опухолей:
С появлением вирилизирующей опухоли у женщины вначале происходит дефеминизация (аменорея, атрофия молочных желез, понижение либидо), а затем – маскулинизация (рост усов и бороды, облысение, снижение тембра голоса).
Частота этих опухолей среди всех опухолей яичников – 2,5%.
Фиброма яичника относится к опухолям стромы полового тяжа, к группе теком-фибром. Возникает из соединительной ткани. Опухоль имеет округлую или овоидную форму, часто повторяет форму яичника. Консистенция плотная. Встречается преимущественно в пожилом возрасте, растет медленно.
Клинически характерна триада Мейгса:
- опухоль яичника;
- асцит;
- гидроторакс.
Опухоль Бреннера – редко встречающееся образование. Состоит из эпителиальных элементов, располагающихся в виде включений различной формы среди соединительной ткани яичника.
Из доброкачественных опухолей этой группы (10%) чаще встречается зрелая тератома (дермоид), которая имеет эктодермальное происхождение, высокодифференцированная. Опухоль может быть различного размера, имеет плотную гладкую капсулу, содержимое в виде жира, волос, зубов и т. д.
Другие опухоли этой группы (тератобластома и дисгерминома) относятся к злокачественным опухолям.
Яичники – это парные органы, расположенные с двух сторон от матки в полости малого таза. Вырабатывают женские половые клетки, половые гормоны, выполняют эндокринную функцию. Яичники состоят из соединительной ткани (стромы) и коркового вещества. В корковом веществе находятся фолликулы, в которых созревают яйцеклетки. Нарушения, возникающие во время эмбрионального развития, на фоне гормональных сбоев, других негативных процессов, приводят к развитию доброкачественных и злокачественных опухолей яичников. Новообразования в яичниках отличаются от опухолей других органов большим разнообразием.
Юсуповская больница – это медицинский комплекс, в состав которого входят несколько отделений, стационар, лаборатория, диагностический центр, реабилитационный центр. В больнице оказывают весь спектр медицинских услуг, проводят хирургические операции, в реабилитационном центре пациенты после лечения опухолей проходят восстановление по специальной онкопрограмме. Женщины с подозрением на доброкачественные опухоли яичника смогут пройти диагностические исследования, лечение в больнице.
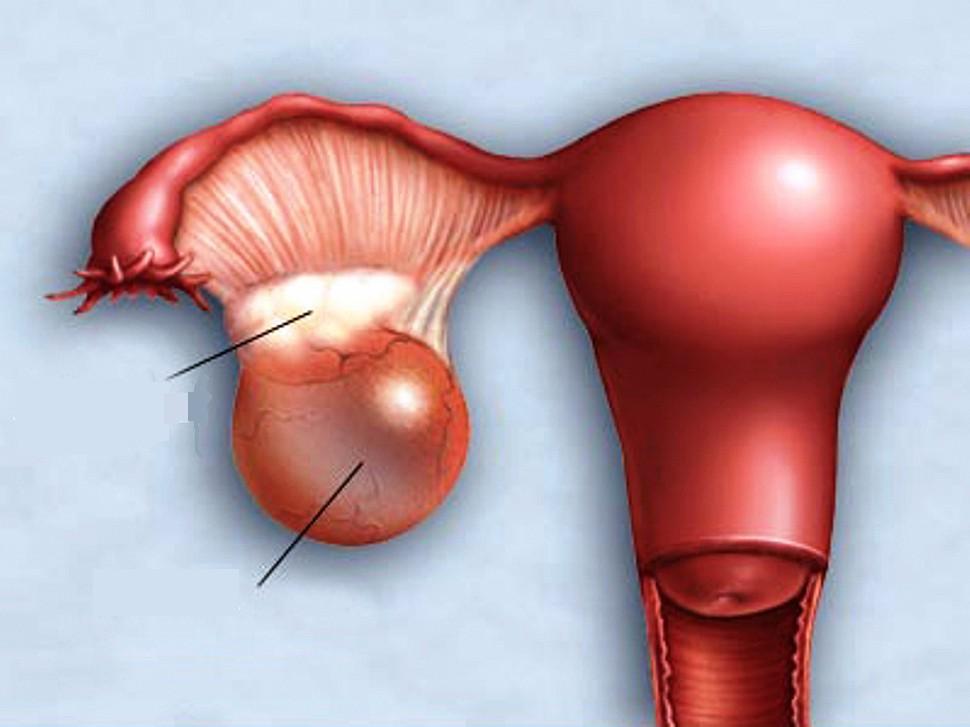
Доброкачественные опухоли яичников встречаются часто, бывают эпителиальные и соединительнотканные. К соединительнотканным опухолям относится фиброма яичника, доброкачественная опухоль Бреннера. Эпителиальные опухоли яичника: серозные кистомы (папиллярная кистома, сецернирующая кистома, папилломатоз), муцинозные кистомы (псевдомуцинозная кистома, пролиферирующая псевдомуцинозная кистома). Опухоли яичников обнаруживают часто – у третьей части пациенток обнаруживают доброкачественную опухоль яичника.
Доброкачественные опухоли яичников
Доброкачественные опухоли имеют благоприятный прогноз, не дают метастазы, развитие опухоли длительное время протекает бессимптомно, выраженные симптомы появляются, когда опухоль достигает большого размера. Опухоли яичников могут быть истинные и не истинные. К истинным опухолям относятся кистомы, к неистинным опухолям органа кисты яичника. Смешанные эпителиальные опухоли состоят из полостей муцинозного и серозного типа, называются диморфными. Эндометриоидная аденофиброма и цистаденофиброма напоминают фиброму с небольшими кистами, встречаются редко.
Отдельно описывается вид гормонально активных опухолей яичников по мужскому и женскому типу гормональных нарушений. Гладкостенные кистомы напоминают кисту яичника, чаще всего встречаются в возрасте от 30 до 50 лет. Опухоль со временем проявляется болью в нижней части живота. Прогноз благоприятный, лечение кисты хирургическое. Муцинозная кистома может достигать очень больших размеров, вызывает чувство распирания, тянущую боль, чувство тяжести в нижней части живота.
Растет медленно, со временем вызывает увеличение объема живота, нередко сопутствует другим опухолям женских половых органов. Чаще всего встречается у женщин после 40 лет, прогноз благоприятный, лечение хирургическое. Папиллярная кистома отличается разнообразием размеров и строения, чаще всего встречается в репродуктивном возрасте. При таком виде кистомы нарушается менструальный цикл, страдает репродуктивная функция, нередко у женщины обнаруживают инфекционное заражение. Папиллярная кистома характеризуется болями в нижней части живота, возможно развитие осложнения в виде перекрута ножки опухоли.
Папиллярная кистома имеет тенденцию к малигнизации, прогноз благоприятен в случае своевременного обнаружения, лечение хирургическое. Псевдомукозная кистома яичника состоит из эпителиальных клеток, вырабатывающих псевдомуцин. Характеризуется болью и тяжестью в нижней части живота, может достигать большого размера, вызывая сильное увеличение объема живота, одышку, сердцебиение, отеки ног. Псевдомукозная кистома диагностируется чаще всего у женщин в предклимактерическом периоде, длительное время развивается бессимптомно. Лечение заболевание хирургическое.
Кистомы могут быть пролиферирующие (предраковое состояние, интенсивный рост), сецернирующие (пролиферирующая активность не отмечается), малигнизированные (злокачественные кистомы). Доброкачественные новообразования яичников составляют около 12% от всех новообразований женской половой сферы, большая часть новообразований яичников – это доброкачественные опухоли.
Фиброма яичников: лечение
Фиброма яичника – это гормонально неактивная доброкачественная опухоль, в большинстве случаев развивается в возрасте после 40 лет, может достигать больших размеров, вызывать ряд осложнений – анемию, асцит, синдром Мейгса. Лечение заболевания хирургическое. Как будет проходить хирургическое лечение, зависит от объема опухоли, состояния здоровья больной, её возраста, состояния детородных органов, сопутствующих фиброме заболеваний. Фиброма небольшого размера у женщин детородного возраста удаляется с помощью лапароскопии, врач сохраняет яичник, менструальную функцию. Удаление фибромы вместе с яичником проводится у женщин старшего возраста, при двустороннем поражении яичников опухолью сохраняют наиболее здоровую часть одного из них.
Фиброма правого яичника: симптомы
Клинические проявления фибромы яичников становятся выраженными, когда опухоль достигает больших размеров, небольшая фиброма обнаруживается случайно, во время профилактического осмотра. Если фиброма развивается в правом яичнике, при развитии осложнения её могут принять за приступ аппендицита. Большая фиброма яичника может вызвать сильную слабость, больная быстро устает, живот вздувается, появляется одышка, признаки синдрома Мейгса – развивается плеврит, асцит, диагностируется анемия. Из-за попадания асцитической жидкости в плевральную полость развивается гидроторакс. Если происходит озлокачествление фибромы, развивается кахексия и полисерозит.
Фиброма яичников: как лечить медикаментозно
Медикаментозное лечение фибромы яичника не проводится, так как оно не оказывает значительного влияния на опухоль. Фиброма удаляется с помощью хирургической операции.
Доброкачественные опухоли яичников: клинические рекомендации
Некоторые виды опухолей яичников склонны к исчезновению без лечения. За небольшими кистами яичника при отсутствии нарушений менструального цикла возможно наблюдение. При осложненном течении заболевания требуется оказание срочной помощи. Оперативное вмешательство проводится при разрыве кисты, при перекруте ножки опухоли, большом размере опухоли, быстром росте новообразования.
Фиброма яичника на УЗИ
На УЗИ фиброма представляет собой овальное или округлое образование с четкими и гладкими границами. Во время роста опухоли может появиться гипоэхогенный контур, фибромы отличаются сниженной эхогенностью. Диагностика и лечение фибромы проводят в Юсуповской больнице. Диагностика фибромы яичников проводится во время осмотра гинекологом или онкологом. Если появляется подозрение на новообразование яичника, врач направляет пациентку на дальнейшие исследования: анализ на онкомаркеры, общий анализ крови, трансвагинальное УЗИ, МРТ, КТ, при обнаружении опухоли проводится биопсия и гистологическое исследование тканей новообразования. Записаться на консультацию к врачу можно по телефону.

Существует несколько теорий возникновения опухолей яичников, в том числе и доброкачественных. Это гормональная теория, генетическая, и вирусная.
Среди доброкачественных опухолей яичников различают:
1. По гистологическим признакам: эпителиальные и соединительнотканные опухоли. Среди соединительнотканных опухолей чаще всего встречается фиброма яичника. К эпителиальным относятся: серозные опухоли (или кистомы), папиллярные, гладкостенные, муцинозные опухоли (псевдомуцинозные кистомы, псевдомиксомы), эндометриоидные кисты, светлоклеточные кисты, опухоль Бреннера.
2. Выделяют несколько видов кист яичников: фолликулярные кисты, параовариальные и лютеиновые.
4. Герминогенные опухоли.
5. Метастатические опухоли.
1. Фиброма яичника
Чаще всего возникает у женщин старше 40 лет, у них такая опухоль провоцирует появления асцита (скопления жидкости в брюшной полости), причина которого не установлена, иногда возможно появление гидроторакса (скопления жидкости в грудной полости), возникновение анемии.
Самые частые осложнения этой опухоли – перекрут ножки, иногда возможна малигнизация (когда опухоль становится злокачественной).
Серозные кистомы – образования, имеющие форму шара с тонкими стенками. Они могу возникать в любом возрасте и проявляются болезненными ощущениями внизу живота.
Папиллярные кистомы чаще всего встречаются в репродуктивном возрасте. При этом у больных отмечается нарушение менструальной и детородной функций. Самым ранним их симптом являются боли внизу живота и в области поясницы. Кроме того, имеет место нарушение мочеиспускания, расстройства стула, плохой сон и аппетит, общая слабость.
Муцинозные кистомы – имеют круглую форму и дольчатое строение. Размеры их могут быть огромны. Опухоль чаще всего развивается у женщин в возрасте старше 35 лет. При этом у них отмечаются нарушения менструального цикла. Опухоль растет медленно, долгое время может не проявляться. Однако при значительном увеличении ее размеров возникает ноющая боль внизу живота, ощущение тяжести, нарушение мочеиспускания, запоры, увеличение размеров живота.
Псевдомиксома яичника – является разновидностью муцинозной кистомы. Чаще всего имеет двустороннюю локализацию (поражает одновременно оба яичника) и может имитировать симптоматику хронического аппендицита.
Эндометриоидные кисты (шоколадные кисты) – увеличение таких кист происходит за счет накопления в них крови. Они встречаются у молодых женщин и сопровождаются значительным спаечным процессом.
Светлоклеточные опухоли – развиваются из остатков эмбриона. Они состоят из светлых клеток, содержащих лейкоген. Это односторонние мелкокистозные опухоли.
2. Фолликулярная киста яичника
Представляет собой однокамерное образование небольших размеров, заполненное прозрачной жидкостью и имеющее тонкие эластичные стенки.
Параовариальная киста – образуется из придатка, расположенного над яичником. Чаще всего опухоль возникает у женщин репродуктивного возраста (20 — 40 лет), имеет однокамерный вид, овальную форму, заполнена прозрачной жидкостью. Стенки кисты тонкие, прозрачные. Опухоль может достигать огромных размеров.
Лютеиновая киста (киста желтого тела) встречается редко. Причина ее возникновения связана с тем, что после овуляции фолликул не заполняется клетками желтого тела, а растягивается и заполняется жидкостью. Такая киста является односторонней, имеет вид толстостенной опухоли, наполненной желтоватой жидкостью (иногда с кровянистым содержимым).
3. Гормонпродуцирующие опухоли
Гранулезо-кистозные опухоли – состоят из вырабатывающих эстрогены гранулезных клеток. Встречаются такие опухоли очень редко (в 2% случаев) и у всех возрастных категорий. Опухоль имеет овальную или округлую форму, небольшие размеры. Она не имеет полости с жидкостью, на срезе плотная, желтого цвета. У девочек такая опухоль вызывает преждевременное половое развитие. У зрелых женщин может вызывать кровотечение.
Андробластомы – опухоли, синтезирующие мужские половые гормоны. Как правило, это односторонние опухоли небольшого размера, плотные, оранжевого цвета на срезе. У женщины они вызывают появление мужских признаков (верилизация): оволосение по мужскому типу (гирсутизм), огрубение голоса, атрофия половых органов и молочных желез.
Текомы – небольшого размера опухоли, редко бывают гормонпродуцирующими, сопровождаются гидротораксом и асцитом.
4. К герминогенным опухолям относятся дисгерминома и тератома (дермодная киста, дермоид).
Дисгерминома – односторонняя опухоль, встречающаяся у молодых женщин и подростков. Ее наличие в организме обуславливает инфантилизм.
Тератома (дермоид) – доброкачественная опухоль яичника, которая может быть зрелой и незрелой. Внутренний ее слой напоминает по строению кожу и состоит из многослойного эпителия. Содержимое такой опухоли часто включает потовые и сальные железы, волосы, жировые включения, зубы и хрящи. Такая кистома может нагноиться, иногда может стать злокачественной.
5. Метастатические опухоли
К ним относится опухоль Крупенберга – двусторонняя, небольших размеров, бугристая опухоль ячеистого строения. Такая опухоль является результатом метастазирования рака желудка, кишечника или поджелудочной железы.
Диагностика доброкачественных опухолей яичников включает в себя:
• анамнез заболевания, детализация жалоб больной;
• бимануальное вагинальное исследование, исследование с помощью зеркал;
• цитологическое исследование смывов или выпота (жидкость, пропотевающая из мелких кровеносных сосудов при воспалении), полученного при пункции заднего свода влагалища;
• рентгеноскопия и рентгенография органов грудной клетки (выявление свободной жидкости);
• рентгенография (рентгеноскопия) желудка и кишечника;
• эндоскопия (эзофагогастроскопия, колоноскопия);
• экскреторная урография (контроль функциональности мочевыводящей системы);
Читайте также:



