К доброкачественным костеобразующим опухолям относятся
При лечении саркомы Юинга ведущая роль отводится
(+) а)лучевой терапии + химиотерапии
б)хирургическому лечению
в)хирургическому лечению с последующей послеоперационной химиотерапией
г)все ответы верные
Гигантоклеточные опухоли могут развиваться
а)как доброкачественные опухоли
б)как первичные злокачественные опухоли
в)как вторичные злокачественные опухоли
(+) г)все ответы верные
Первичной саркомой Юинга могут поражаться
а)только длинные трубчатые кости
б)только плоские кости
(+) в)длинные трубчатые и плоские кости
Для хондросаркомы высокой степени морфологической зрелости свойственно
(+) а)медленное развитие с малой выраженностью симптомов
б)быстрый рост
в)наличие сильных постоянных болей
г)частые патологические переломы
Для злокачественной остеобластокластомы характерны
а)ограничения подвижности
б)локализация в метаэпифизарных отделах длинных трубчатых костей
в)умеренные боли локального характера
(+) г)все ответы верные
Саркомы Юинга наиболее часто встречаются в возрасте
(+) а)до 25 лет
б)от 30 до 40 лет
в)от 40 до 50 лет
г)старше 50 лет
К доброкачественным костеобразующим опухолям относятся
а)остеома
б)остеобластома
(+) в)все ответы верные
Функция конечностей при саркоме мягких тканей нарушается
а)редко
(+) б)как правило, при запущенных процессах
в)всегда
К костно-мозговым саркомам относятся
а)остеогенная саркома
(+) б)саркома Юинга
в)хондросаркома
г)паростальная саркома
Гигантоклеточные опухоли чаще всего локализуются
а)в диафизе длинных трубчатых костей
(+) б)в метаэпифизе длинных трубчатых костей
в)в плоских костях
г)все ответы верные
Прогноз при хондросаркоме зависит 1)от формы опухоли (первичной или вторичной) 2)от степени морфологической зрелости 3)от возраста больного 4)от адекватного объема хирургического вмешательства 5)от дозы лучевой терапии 6)от методики послеоперационной химиотерапии
а)все ответы правильные
(+) б)правильные 1, 2, 3 и 4
в)правильные 3, 4, 5 и 6
г)правильные 1, 2 и 3
д)правильные 4, 5 и 6
При лучевой терапии ретикулосаркомы кости наиболее целесообразно подведение СОД
а)30-35 Гр
б)40-45 Гр
(+) в)50-60 Гр
г)более 60 Гр
Для остеогенной саркомы характерны следующие рентгенологические признаки
а)наличие "треугольника" (козырька) Кодмана
б)наличие спикул
в)оссификация внекостного компонента
(+) г)все ответы верные
К костно-мозговым опухолям относятся
(+) а)саркома Юинга
б)остеобластокластома
в)остеогенная саркома
При лечении злокачественных опухолей мягких тканей применение лучевой терапии наиболее целесообразно
а)как самостоятельный метод лечения
б)в предоперационном периоде
в)в послеоперационном периоде
г)правильные ответы а) и б)
(+) д)правильные ответы б) и в)
При лучевой терапии саркомы Юинга лечебными дозами принято считать
а)30-35 Гр
б)40-45 Гр
(+) в)50-60 Гр
г)более 60 Гр
Лучшие отдаленные результаты после хирургического лечения первичной хондросаркомы получены
(+) а)при I степени злокачественности
б)при II степени злокачественности
в)при III степени злокачественности
г)степень злокачественности значения не имеет
В основе дифференциальной диагностики первичных опухолей костей лежит
а)рентгенологическое исследование
(+) б)морфологическое исследование
в)ультразвуковое исследование
г)ангиография
При лечении метастазов остеогенной саркомы в легкие лучевая терапия
а)целесообразна
б)целесообразна только в комбинации с химиотерапией
(+) в)нецелесообразна
г)правильные ответы а) и б)
Феохромоцитома и хемодектома относятся к опухолям
(+) а)параганглионарных структур
б)периферических нервов
в)мезотелиальной ткани
В лечение ретикулосаркомы костей лучевая терапия используется
а)как основной метод лечения
б)как паллиативный метод лечения
в)в качестве предоперационного курса
(+) г)правильные ответы а) и б)
д)правильные ответы б) и в)
К доброкачественным опухолям из хрящевой ткани относятся
а)хондрома
б)хондробластома
в)хондромиксоидная фиброма
(+) г)все ответы верные
Морфологическая верификация первичной саркомы костей необходима
а)для уточнения диагноза
б)для выбора метода лечения
в)для решения вопроса об объеме хирургического вмешательства
(+) г)все ответы верные
Метастазировать в кости может
а)рак молочной железы
б)рак яичников
в)меланома
г)правильные ответы а) и б)
(+) д)все ответы верные
Злокачественные опухоли костей относятся к соединительнотканным
а)злокачественным мезенхимам
б)фибросаркомам
(+) в)все ответы верные
К радиочувствительным может быть отнесена
а)фибросаркома
б)веретеноклеточная саркома
в)синовиальная саркома
г)правильные ответы а) и б)
(+) д)правильного ответа нет
Для диагностики злокачественной опухоли мягких тканей могут быть применены следующие рентгенологические методы исследования
а)обзорная рентгенограмма
б)ангиография и флебография
в)пневмография
г)лимфография
(+) д)все перечисленные
Лучевая терапия может быть адекватным методом лечения
а)при хондроме
б)при ретикулосаркоме
в)при саркоме Юинга
г)при фиброме
(+) д)правильные ответы б) и в)
У больной 48 лет выявлена хондросаркома бедренной кости II степени злокачественности. Наиболее целесообразно проведение
а)комплексного лечения
(+) б)только хирургического лечения
в)лучевого лечения
г)лекарственного лечения
Остеогенная саркома, как правило, метастазирует
(+) а)в легкие
б)в кости
в)к лимфоузлы
г)все ответы верные
В лечении остеогенной саркомы лучевая терапия используется
а)как возможный компонент радикального лечения
б)как один из элементов комплексного лечения
в)как паллиативный метод при неоперабельных опухолях
г)лучевая терапия нецелесообразна
(+) д)правильные ответы б) и в)
Лучевая терапия является ведущим методом лечения
а)при хондросаркоме
б)при фибросаркоме
(+) в)при опухоли Юинга
г)все ответы правильные
д)правильного ответа нет
Суммарная лечебная очаговая доза при X-гистиоцитозе костей должна составлять
(+) а)8-15 Гр
б)20-30 Гр
в)35-40 Гр
г)более 40 Гр
Опухоли из синовиальных тканей могут быть
а)доброкачественными
б)злокачественными
(+) в)все ответы верные
Применение комплексного лечения при остеогенной саркоме нижних конечностей позволяют получить 5-летнюю выживаемость
а)12%
б)20%
в)30%
(+) г)50%
К факторам, влияющим на развитие первичных опухолей костей, относятся
а)нарушение внутриутробного развития
б)влияние физических факторов
в)влияние химических факторов
г)хронический остеомиелит
(+) д)все ответы верные
Остеогенные саркомы чаще всего встречаются в возрасте
(+) а)до 25 лет
б)от 30 до 40 лет
в)от 40 до 50 лет
г)старше 50 лет
Опухоли мягких тканей могут развиваться
а)из фиброзной ткани
б)из жировой ткани
в)из мышечной ткани
г)из синовиальной ткани
(+) д)все ответы верные
Постоянным признаком, который наблюдается у больных саркомами мягкими тканей, является
(+) а)ограничение подвижности опухоли
б)медленный рост
в)боли
г)нарушение функции конечности
Хондросаркомы наиболее часто встречаются
а)в детском возрасте
б)в юношеском возрасте
(+) в)у людей старше 40 лет
г)в любом возрасте
К опухолям мягких тканей из фиброзной ткани относятся
а)дерматофиброма
б)эластофиброма
в)фибросаркома
(+) г)все ответы верные
При выборе уровня ампутации нижней конечности целесообразно учитывать следующие моменты
а)локализацию опухоли
б)морфологическое строение опухоли
в)получение наиболее функциональной культи для протезирования
г)верные ответы а) и в)
(+) д)все ответы верные
Злокачественные опухоли мягких тканей могут развиваться из следующих исходных тканей
а)мезенхимы
б)фиброзной ткани
в)жировой ткани
г)мышечной ткани
(+) д)все ответы верные
Первичные злокачественные опухоли костей необходимо дифференцировать
а)с фиброзной дисплазией
б)с хроническим остеомиелитом
в)с костно-хрящевым экзостозом
(+) г)все ответы верные
К метастазирующим опухолям мягких тканей относятся
а)ангиосаркомы
(+) б)миогенные бластомы
в)злокачественные невриномы
г)липосаркомы
д)все перечисленные
Суммарная лечебная очаговая доза при лучевой терапии гемангиомы костей должна составлять
а)20-25 Гр
(+) б)30-40 Гр
в)40-50 Гр
г)более 50 Гр
Лучевая терапия нецелесообразная
(+) а)при остеоме
б)при гигантоклеточной опухоли
в)при эозинофильной гранулеме
г)правильные ответы а) и б)
д)правильного ответа нет
Наиболее радиочувствительной является
а)хондросаркома
б)остеогенная саркома
(+) в)саркома Юинга
г)фибросаркома
Хондросаркома чаще возникает
(+) а)в любой кости
б)в длинных трубчатых костях
в)в плоских костях
г)в мелких костях стопы и кисти
При лечении сарком Юинга основным методом является
а)хирургический
б)лучевой
в)химиотерапевтический
г)иммунотерапия
(+) д)правильные ответы б) и в)
Рентгенологическая картина остеобластокластомы характеризуется
а)крупным литическим очагом в эпифизе кости, иногда с остатками ячеистой структуры
б)нарушением кортикального слоя
в)экстраоссальным компонентом, не содержащим дополнительных включений
г)периостальной реакцией в виде "козырька"
(+) д)все ответы верные
Остеома
Остеома наблюдается преимущественно в 20-35-летнем возрасте с одинаковой частотой у мужчин и женщин, растет очень медленно и не озлокачествляется.
Среди первичных опухолей скелета встречается в 1,9-8% случаев.
Чаще всего остеома возникает в своде и основании черепа, в околоносовых пазухах, в нижней челюсти, лопатке и тазовых костях (Рис.1).

Рис. 1. Типичная локализация остеомы. а — локализация на наружной пластинке лобной чешуи, теменной кости и затылочной чешуи (1), локализация на внутренней пластинке лобной чешуи (2), локализация в лобной пазухе (3), локализация в верхнечелюстной пазухе (4), локализация в решетчатой пазухе (5), локализация в клиновидной пазухе (6), локализация в нижней челюсти (7). б — типичная локализация в лопатке. в — типичная локализация остеомы в тазовых костях.
Остеома в длинных и коротких костях встречается редко. По отношению к костному органу остеомы располагаются периостально и эндостально. Чаще встречаются одиночные остеомы, но могут быть и множественные.
Остеомы, как правило, случайно обнаруживаются рентгенологически при исследовании больного по поводу различных заболеваний (гайморита, травмы, артрита и др.). Сами остеомы иногда могут вызывать клинические проявления, которые зависят от их локализаций.
Остеома, расположенная на наружной пластинке костей свода черепа, прощупывается в виде плотного неподвижного образования, и, кроме косметического дефекта, других клинических симптомов не имеет. Остеома на внутренней пластинке костей свода черепа может при определенных размерах сопровождаться головными болями, расстройством памяти, эпилептическими приступами, симптомами внутричерепной гипертензии, а при росте в области турецкого седла — гормональными нарушениями.
При локализации опухоли в околоносовых пазухах могут возникать глазные и ринологические симптомы. Глазные симптомы обусловлены раздражением первой ветви тройничного нерва, а носовые возникают при присоединении воспаления околоносовых пазух. При других локализациях остеомы клиника может характеризоваться дискомфортом, а иногда и функциональными нарушениями.
Макроскопически различают компактные и губчатые остеомы. Микроскопически компактные остеомы построены из костной ткани различной степени зрелости: от тонковолокнистой до пластинчатой. Истинного остеонного строения не наблюдается.
Губчатые остеомы имеют строение губчатой кости, которая представлена не вполне зрелыми пластинками. Между ними находится фиброретикулярная ткань. Наибольшие дифференциально-диагностические трудности возникают при локализации остеомы в толще челюстных костей, где ее можно принять за фиброзную дисплазию.
В околоносовых пазухах, как правило, развивается периостальная компактная остеома, которая представляет собою интенсивное образование округлой или овальной формы. Реже остеома повторяет форму околоносовой пазухи. Контуры остеомы четкие, ровные, основание широкое — табулярная остеома, либо узкое — остеома на ножке (Рис.2).

Рис. 2. Компактная остеома в виде округлого добавочного интенсивного образования на узкой ножке, исходящей из нижней стенки лобной пазухи (стрелка). Контуры остеомы четкие ровные.
При локализации в костях свода черепа чаще возникает периостальная губчатая остеома. Она может расти из наружной или внутренней пластинок и проявляться как добавочное образование в виде сегмента шара. Основание остеомы широкое, структура губчатая, плавно переходящая в структуру неизмененного диплоического вещества. Наружные контуры остеомы четкие, ровные и плавно переходят в окружающую замыкающую пластинку кости свода черепа (Рис.3).

Рис. 3. Губчатые остеомы на наружной (а) и внутренней (б) пластинках костей свода черепа (стрелки).
Остеомы других плоских костей (лопатки или крыла подвздошной кости) имеют те же рентгенологические симптомы, что и остеомы костей свода черепа. Разница лишь в том, что контуры добавочного образования могут иметь неровные, волнистые очертания.
Губчатая остеома костей свода черепа имеет одинаковые клинические проявления с эпидермоидом, эозинофильной гранулемой, окостеневшей кефалогематомой и др. Только рентгенологический метод позволяет провести соответствующую дифференциальную диагностику.
Эпидермоид на рентгенограмме, произведенной по касательной, выглядит в виде добавочного мягкотканного образования, у основания которого наружная пластинка свода черепа значительно истончена, а внутренняя пластинка вдавлена в полость черепа. Края костного ложа острые и несколько приподняты над общим уровнем наружной пластинки.
Эозинофильная гранулема рентгенологически также представлена мягкотканным компонентом, на уровне которого прослеживается сквозной дефект. Окостеневшая кефалогематома отличается от остеомы тем, что ее основание отделено от диплоического вещества неизмененной замыкающей пластинкой.
Эндостальные компактные остеомы составляют группу "эностозов". "Эностоз" — понятие сборное, включает в себя компактные островки и участки уплотнения после различных процессов в кости (воспаления, кист, остеоид-остеомы и др.). Наиболее важно "эностозы" дифференцировать с остеопластическим вариантом остеосаркомы и остеопластическим и метастазами.
"Эностозы" могут встречаться в любом возрасте. Остеосаркомы встречаются чаще у молодых, метастазы — у пожилых людей. "Эностоз" локализуется в любом отделе скелета. Излюбленная локализация остеосарком — область коленного сустава (бедренная и большеберцовая кости) и проксимальный отдел плечевой кости, остеопластических метастазов — плоские и губчатые кости. В основном "эностоз" и остеогенная саркома — одиночное поражение, метастазы — множественное.
"Эностоз" имеет четкие, иногда неровные контуры, остеосаркома — нечеткие, метастазы — четко-нечеткие. При "эностозе" никогда не наблюдается периостальная реакция. При остеосаркоме нередко выявляются признаки прорастания опухоли в корковый слой и окружающие мягкие ткани. Для остеопластических метастазов периостальная реакция нехарактерна.
Некоторые исследователи считают, что "эностозы" больших размеров в молодом возрасте являются, как правило, начальными проявлениями остеопластической остеосаркомы. В сомнительных случаях необходимо использовать, помимо рентгенологического метода, другие методы и методики исследования (ангиографию, компьютерную томографию, радионуклидную диагностику) с обязательной патоморфологической верификацией процесса до начала лечения.
К сожалению, в нашей практике встретились единичные наблюдения, когда анатомические структуры (например, бугор затылочной кости, дельтовидная бугристость плечевой кости), особенно при избыточном их развитии, принимались за губчатые остеомы. Следует крайне осторожно высказываться об остеомах в этих областях, т.к. после заключения рентгенолога может последовать хирургическое вмешательство.
Остеоидная остеома
На распиле в толще склерозированной кости макроскопически обнаруживается сероватая или красноватая ткань в виде округлого образования — "гнезда". Микроскопически определяются остеоидные и слабо обызвествленные, примитивно построенные балочки, окруженные тканью с повышенной васкуляризацией и большим количеством одноядерных клеток остеобластического типа.
Степень обызвествления остеоидной ткани зависит от эволюции опухоли: в начальной стадии развития опухоли в ней преобладает пролиферация остеобластов; в промежуточной фазе остеоид имеет разную степень обызвествления; в зрелой стадии обызвествления хорошо выражены и сосредоточены в беспорядочно ориентированных костных балках. Эти морфологические признаки обуславливают рентгенологическое изображение остеоидной остеомы.
Например, в третьей стадии обызвествления центрального отдела остеоидной остеомы рентгенологически проявляются "секвестроподобной" тенью. При пункционном исследовании материала и по цитологическим препаратам можно лишь предположить диагноз остеоид-остеомы. В препаратах видны клетки крови и большое количество клеток остеобластического ряда, единичные остеокласты. Полиморфизм клеток, вследствие разной степени их дифференцировки, значительный, что дает неверный повод думать о злокачественности процесса.
По степени реакции костной ткани, окружающей остеоидную остеому, выделяют типичные и атипичные формы. При типичной остеоидной остеоме возникает выраженный остеосклероз и ассимилированные периостальные наслоения. При атипичной форме указанные изменения отсутствуют. Более чем в половине случаев остеоидная остеома, локализуясь в корковом слое длинных костей, развивается по типичному варианту.
Это сопровождается формированием локального гиперостоза, иногда выраженного, по периметру и длиннику кости. Рентгенологически гиперостоз характеризуется выраженным остеосклерозом и утолщением кости за счет ассимилированных периостальных наслоений. На фоне остеосклероза (особенно на томограммах и компьютерных томограммах) выявляется очаг деструкции овальной формы, ориентированный по длиннику кости (Рис.4).

Рис. 4. Схема с прицельной рентгенограммы правого предплечья больного с остеоидной остеомой локтевой кости.
В губчатом веществе остеоидная остеома проявляется очагом литической деструкции круглой или овальной формы размером 1-2 см, без признаков выраженного остеосклероза и ассимилированных периостальных наслоений. Структура очага просветления однородная, иногда в центре определяется интенсивное включение — "секвестроподобная" тень и тогда рентгенологическая картина остеоид-остеомы похожа, по образному выражению С.А. Рейнберга, на "гнездо с яйцом".
Вокруг очага деструкции располагается зона реактивного остеосклероза в виде узкого ободка. В окружающей костной ткани констатируется умеренный, либо выраженный регионарный равномерный остеопороз, что находится в прямой связи с длительностью и выраженностью болевого синдрома (Рис.5).

Рис. 5. Схемы с рентгенограммы (а) и томограммы (б) плечевого сустава: на фоне остеопороза в шейке лопатки определяется округлой формы очаг деструкции с секвестероподобной тенью. Вокруг деструкции ободок умеренно выраженного остеосклероза. Остеоидная остеома.
При ангиографии констатируется повышенная васкуляризация остеоидной остеомы за счет расширения приводящих и отводящих сосудов без нарушения обычной архитектоники сосудистого рисунка.
Контрастированные сосуды "гнезда" имеют сходство с ангиодиспластическими сосудами. Следует заметить, что в некоторых случаях остеоидной остеомы "гнездо" резко контрастирует на фоне остеопороза.
Остеобластома
По макро- и микроскопически патологоанатомическим характеристикам остеобластома напоминает остеоидную остеому и в современных гистологических классификациях описывается под единой рубрикой. Отличительными признаками остеобластомы считают ее крупные размеры (до 7 см в диаметре), большее количество в опухоли остеобластов и незначительную выраженность в ней склеротического ободка.
Микроскопически, в отличие от остеоидной остеомы, в остеобластоме определяется большее количество костных балочек низкой степени зрелости, больше остеоида и остеобластов. Цитологическая картина неспецифична.
Рентгенологические симптомы зависят от стадии течения остеобластомы. В начальном периоде опухоль проявляется очагом остеолитической деструкции с нечеткими и неровными контурами (Рис.6).

Рис. 6. Остеобластома проксимального отдела плечевой кости (гистологическое подтверждение): на схеме с рентгенограммы (а) опухоль проявляется разрежением костной ткани без четких границ; на схеме с КТ (б) в области большого бугорка констатируется очаг деструкции (стрелка). Данная остеобластома соответствует начальному этапу развития процесса и характеризуется только деструктивными изменениями.
Деструкция имеет тенденцию к заметному прогрессированию. Однако к концу первого года заболевания процесс стабилизируется и начинает развиваться остеосклероз.
В этот период возможно умеренное локальное вздутие. Это характерно для второй стадии. В третьей стадии, особенно при динамическом наблюдении, отмечается прогрессирование остеосклероза, который приобретает доминирующее значение. Таким образом, в конечной стадии своего развития остеобластома проявляется выраженным остеосклерозом, который может занимать площадь в несколько кв.см и иметь неровные и волнистые очертания, но четкие границы (Рис.7).

Рис. 7. Остеобластома тела позвонка. Опухоль в конечной стадии своего развития: в теле позвонка определяется выраженный остеосклероз, имеющий волнистые контуры и четкие очертания, представленный однородным и интенсивным участком; талия позвонка сглажена из-за локального гиперостоза (стрелка).
Ангиография в начальном периоде развития опухоли дает возможность определить высокую васкуляризацию очага, длительное его контрастирование, атипичную форму сосудов и ранний венозный отток.
Остеобластома по клинико-рентгенологическим данным напоминает остеоидную остеому, тем более, что по возрасту поражения и длительности заболевания обе нозологические формы близки друг к другу. Для них ведущим является болевой симптом. Однако, тщательные сопоставления дали возможность выделить основные дифференциально-диагностические различия (Таблица 1).
Таблица 1. Дифференциально-диагностические различия остеобластомы и остеоидной остеомы.

Наиболее радикальным является хирургическое удаление опухоли.
Агрессивная (злокачественная) остеобластома — промежуточная опухоль.
Термин агрессивная (злокачественная) остеобластома предложен для описания опухолей, имеющих строение остеобластомы, но локально агрессивные, с тенденцией к рецидивированию в той же области. Возраст больных колеблется в широких пределах как у мужчин, так и у женщин. Опухоли обнаруживаются в позвоночнике, длинных трубчатых костях, подвздошных костях, черепе, костях стопы и др.
Рентгенологически очаг поражения очерчен четко, местами кортикальный слой истончен или разрушен с врастанием опухоли в смежные мягкие ткани.
Гистологически опухоль имеет строение остеобластомы с остеобластами, носящими признаки атипии. Остеоидно-костные структуры располагаются в толще клеточно-волокнистой ткани с большим содержанием тонкостенных кровеносных сосудов. Местами остеобласты образуют крупные скопления или островки остеоидных масс.
Ядра части остеобластов крупные, "эпителиального" вида, со светлой цитоплазмой. Митотическая активность умеренная. Опухоль не содержит хрящевых включений. В значительном количестве видны гигантские клетки типа остеокластов. Метастазы даже при рецидивировании не определяются.
К ним относят новообразования, которые при своем развитии образуют опухолевую костную ткань. Различают доброкачественные образования — остеому, остеоид-остеому, остеобластому, оссифи-цирующуюся фиброму, злокачественную — остеосаркому.
Остеома. Это доброкачественное образование из зрелой костной ткани. Некоторые авторы не считают остеому истинной опухолью, полагая, что она возникает в результате нарушений эмбрионального развития и формирования костей.
По нашим данным, остеома встречается у 8 % больных с костными новообразованиями челюстей, чаще у женщин молодого и среднего возраста. Различают периферическую и центральную остеому. Периферическая остеома в виде костного образования округлой, реже неправильной формы соединяется с челюстью узким или довольно широким основанием, приводит к деформации лица.
Центральная остеома, исходящая из эндоста, располагается в глубине челюстной кости, имеет небольшой размер (до 1,5 см), протекает бессимптомно. Возможно, что ее появление в виде очага остеосклероза является реакцией на раздражение при хроническом периодонтальном процессе. По структуре опухолевой ткани различают компактную и губчатую остеому. К остеоме тесно примыкают экзостозы и остеофиты, локализующиеся на альвеолярном отростке челюсти в виде небольших костных выступов. Природа их спорна, большинство авторов не относят их к опухолям. Растут они чрезвычайно медленно, но, вызывая деформацию альвеолярного отростка, препятствуют изготовлению зубного протеза.
Клиническая картина остеомы зависит от ее размера и локализации. Увеличивается она медленно, безболезненно, развивается в различных участках лицевого скелета, выявляется случайно или при обнаружении деформации лица. Функциональные расстройства могут возникнуть при локализации остеомы на верхней челюсти (диплопия, затруднение носового дыхания), на скуловой дуге (ограничение открывания рта). Остеома шиловидного отростка (в виде так называемого мегастилоида) ведет к неприятным ощущениям и боли в позадичелюстной области и соответствующей половине горла. Озлокачествления остеомы не наблюдается.
Рентгенологическая картина остеомы, особенно компактной, характерна. На рентгенограмме она выявляется в виде более плотного, чем кость, с четкими границами образования, выходящего за пределы челюсти при периферической форме (рис. 174, а). Губчатая остеома на рентгенограмме неоднородна, отмечается чередование участков уплотнения и разрежения (рис. 174,6). Дифференциальную диагностику, особенно губчатой остеомы, проводят с оссифицирующейся фибромой, хондромой, остеосаркомой. Макроскопически ткань остеомы представляет губчатую или плотную кость.
Микроскопически ткань компактной остеомы напоминает структуру кортикального слоя зрелой кости, но отличается от нее нарушением общего плана строения: каналы остеона (гаверсовы каналы)
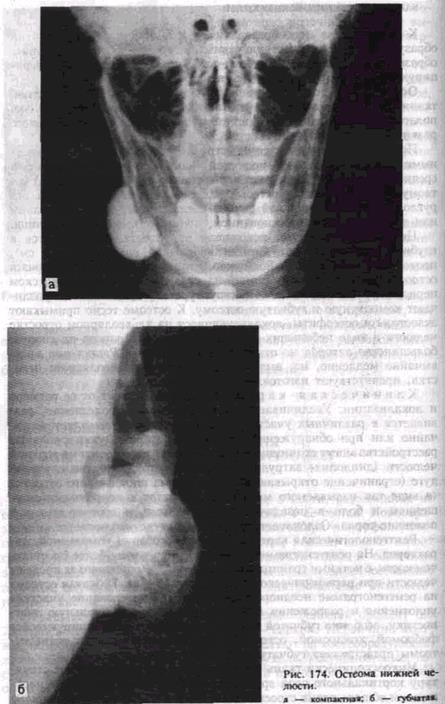
располагаются беспорядочно, остеоны отличаются причудливой формой. Губчатая остеома представлена переплетом извитых костных балочек различной степени зрелости, заключенных в клеточно-во-локнистую ткань.
Лечение остеомы заключается в иссечении в пределах непораженной кости. Операцию применяют по косметическим и функциональным показаниям, а также в случае затруднений при зубном протезировании. При невозможности провести оперативное лечение (нарушение общего состояния больного, труднодоступная локализация остеомы и др.) устанавливают динамическое наблюдение.
Прогноздля жизни благоприятный
Остеоид-остеома иостеобластома. Эти опухоли доброкачественные остеобластические, тесно связаны между собой, хотя имеют некоторые различия в клинических проявлениях. Они встречаются редко, в основном у лиц среднего возраста.
Остеоид-остеома развивается в кортикальном слое челюсти. Располагаясь поверхностно, она вызывает вначале чувство неловкости, затем неинтенсивные боли, больше по ночам, во время приема пищи. Слизистая оболочка над ней становится гиперемированной, при пальпации определяется болезненное выбухание кости небольших размеров (до 1 см). Наличие болевого симптома некоторые авторы связывают со склерозированием окружающей кости. Остеобластома располагается в губчатом веществе, характеризуется большими размерами (более 1—1,5 см), при ней, как правило, отсутствуют болезненные ощущения и гиперемия слизистой оболочки.
При рентгенологическом исследовании остеоид-остеомы выявляется очаг разрежения кости диаметром до 1 см с четкими контурами и окружающей склерозированной костью. Иногда в центре очага определяется уплотнение костного характера. При остеобластоме зона реактивного костеобразования в окружающей ткани отсутствует, очаг разрежения больших размеров, чем при остеоид-остеоме.
Опухоли дифференцируют от неврита, невралгии тройничного нерва, хронического остеомиелита, кистевидных поражений челюстей.
Макроскопически обе опухоли представляют собой мягкотканное образование красного цвета, нередко с участком окостенения в центре, при остеоид-остеоме окружающая костная ткань беловатого цвета за счет склероза.
При гистологическом исследовании обнаруживают клеточную вы-соковаскуляризированную ткань, состоящую из незрелой кости и остеоида. В некоторых случаях остеобластому трудно отличить от остеосаркомы.
Лечение заключается в удалении опухоли вместе со склеро-зироаанными участками окружающей кости. При неполном удалении возможен рецидив.
Прогноз дляжизни хороший.
Оссифицирующаясяфиброма (фиброостеома). Эта доброкачественная опухоль встречается только в челюстных костях. Клинически и рентгенологически она протекает идентично с фиброзной
дисплазией, отличаясь от последней четкими границами и наличием капсулы. Ранее рассматривалась как очаговая форма фиброзной дисплазии.
Оссифицирующуюся фиброму дифференцируют от десмопласти-ческой фибромы, амелобластической фибромы, доброкачественной цементобластомы.
Лечение заключается в удалении опухоли с капсулой.
Прогноз благоприятный, наступает излечение.
Остеосаркома. Это высокозлокачественная опухоль, характеризующаяся непосредственным образованием кости или остеоида опухолевыми клетками. Встречается наиболее часто (до 50 %) среди других первичных костных злокачественных новообразований челюстей. Остеосаркома дает даже в начальной стадии гематогенные метастазы в легкие, которые иногда обнаруживают раньше, чем первичную опухоль. В большом проценте случаев поражает мужчин молодого и среднего возраста. Отмечают более частую локализацию в нижней челюсти по сравнению с верхней.
Клиническая картина. Нередко появлению опухоли предшествует травма. Возникает болезненная ограниченная опухоль на наружной поверхности тела челюсти или альвеолярного отростка. Зубы в пределах опухоли выдвигаются, становятся подвижными. Новообразование увеличивается быстро, в течение 1—2 мес, появляется выбухание и со стороны полости рта. Пальпаторно опухоль неподвижна, плотной консистенции, слизистая оболочка над ней растягивается, становится бледной, видна расширенная сосудистая сеть. Интенсивные боли беспокоят по ночам, возникает парестезия соответствующих областей. В поздней стадии заболевания опухоль достигает большого размера (рис. 175, а). Возможен патологический перелом челюсти. Регионарные лимфатические узлы не увеличиваются. Отмечаются слабость, потеря аппетита.
Диагностика остеосаркомы, особенно в начальной стадии и в случае остеолитического варианта опухоли, представляет затруднения. Дифференцируют ее от воспалительного процесса ги-гантоклеточной опухоли (литическая форма), саркомы Юинга. Диагноз должен быть подтвержден морфологически. При невозможно-
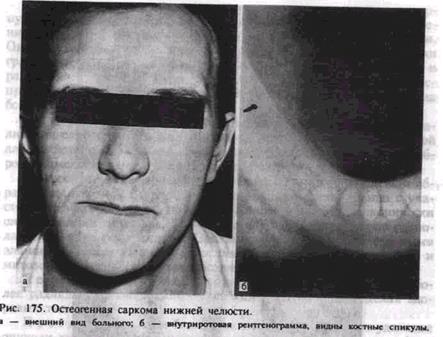
сти получить пунктат для цитологического исследования проводят открытую биопсию.
Макроскопически опухоль при остеопластической ее форме представляет плотную костеподобную ткань беловатого цвета с очагами распада, при остеолитическом варианте — крошащуюся кровоточащую массу. При морфологическом изучении определяется полиморфизм опухолевой ткани, может присутствовать недифференцированная веретеноклсточная ткань.
Лечение остеосаркомы заключается в резекции челюсти с окружающимимягкими тканями. Комбинированное лечение с предоперационным облучением применяют при радиочувствительной опухоли, но часто опухоль резистентна к ионизирующей радиации. Лучевую терапию используют только с паллиативной целью.
Прогноз неблагоприятный, однако лечение больных с ранней стадией опухоли в единичных случаях приводит к выздоровлению.
Читайте также:

