Израиль опухоль ствола мозга

Согласно статистике министерства здравоохранения, лечение опухолей ствола головного мозга в Израиле, за последние пять лет, чаще других стран предпочитают пациенты из России и Казахстана. При этом, популярностью пользуются, так же, диагностические проверки, позволяющие дать точную оценку общего состояния организма. Это еще раз подтверждает высокий уровень израильских докторов и доступность медицинского рынка в финансовом плане.
Сегодня выявляют три основных типа опухолей ствола головного мозга:
- Эпендимома
- Глиома
- Астроцитома
Из-за локализации опухоли лечение требует высочайшего мастерства хирурга и самого современного оборудования.
В Медицинском Центре Imedical, в зависимости от размера опухоли, применяют две тактики лечения опухоли ствола головного мозга.
Для точного определения локализации и размеров опухоли необходимо провести МРТ сканирование головного мозга.
Стоимость МРТ головного мозга составляет 1 200 USD.
После проведения МРТ радиолог делает расшифровку снимков и они передаются на ученый консилиум в составе двух сильнейших в мире нейрохирургов головного мозга: профессора Цви Рама и профессора Нэво Маргалит. Именно они определяют оптимальную тактику дальнейшего лечения опухоли ствола головного мозга. В случае эпендимомы тактику лечения определяет профессор Шломо Константини.
Если размеры опухоли не превышают 35 мм — тактикой выбора является стереотаксическая радиохирургия.
Стереотаксическая радиохирургия — это современный бескровный и безболезненный лучевой метод лечения патологических очагов головного и спинного мозга. Принцип работы заключается в том, что сфокусированный рентгеновский луч разрушает структуры ДНК в клетках опухоли, благодаря чему останавливается рост образования. Лучи сверх точно поражают ткань опухоли и метастаз, в то же время не повреждая здоровые ткани и клетки мозга. Лечение может проходить как за один сеанс (высокая доза облучения), так и за несколько, в зависимости от локализации и типа опухоли.
В случае, если размеры опухоли превышают 35 мм — тактикой выбора является нейрохирургическая операция краниотомия.
Профессор Нэво Маргалит входит в тройку лучших в мире нейрохирургов по удалению опухолей ствола головного мозга и по версии журнала Forbes (Israel) — имеет самый высокий процент успешности операций данной патологии в Израиле.
- Консультация профессора Нэво Маргалит — 550 USD
- Предоперационная тщательная подготовка (Рентген легких, ЭКГ, консультация доктора-анестезиолога) — 110 USD
- Операция краниотомия (операцию проводит лично профессор Нэво Маргалит) — от 32 000 USD
По вопросам лечения опухолей ствола головного мозга в Израиле, оставьте заявку или обращайтесь по телефонам:
+7 499 112 35 19 (в России) или + (972) 528 282 416 (Viber, WhatsApp)

При лечении опухолей головного мозга в Израиле нашими пациентами занимаются: заведующий нейрохирургическим отделением медицинского центра Ихилов Клиник профессор Цви Рам, доктор Двора Блюменталь, ведущий нейрохирург по данной тематике Нево Маргалит и команда ведущих специалистов – онкологов, радиологов, нейрохирургов, диагностов. В нашей клинике проводится эффективное лечение всех видов доброкачественных и злокачественных первичных и вторичных опухолей ствола головного мозга.
Как показывает практика, отграниченные доброкачественные опухоли ствола головного мозга успешно удаляются. Удаление проводится различными методами. Мы отдаем предпочтение стереотаксической хирургии.
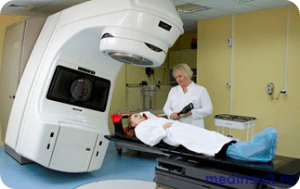
Однако операция проводится строго по показаниям. В некоторых случаях проведение операции невозможно в силу тех или иных причин и лечение ограничивается лучевой терапией. Этот метод для большинства маленьких пациентов является основным. После лучевой терапии более чем у 75% пациентов отмечается симптоматическое улучшение. Чаще всего при лечении в Ихилов Клиник проводится высокодозная лучевая терапия. Доза облучения для каждого пациента рассчитывается индивидуально. Лечению опухолей ствола головного мозга в Израиле предшествует комплексное обследование.
Диагностика при лечении опухолей ствола головного мозга в Израиле

Первым этапом обследования пациентов с жалобами, позволяющими заподозрить опухоль ствола головного мозга, является неврологический осмотр. Обследование проводит ведущий специалист профессор Нир Гилади. Обследование включает оценку слуха, движения глазных яблок, оценку чувствительности, обоняния, мышечной активности, а также оценку координации движения и равновесия. Доктор обязательно оценивает память и состояние интеллекта. Следующим этапом обследования пациентов являются лабораторно-инструментальные исследования.
Чаще всего в своей практике мы используем такие методы визуализации как:
- Магнитно-резонансная томография (МРТ)
- Компьютерная томография (КТ)
- Позитронно-эмиссионная томография (ПЭТ)
Наряду с этими методами могут проводиться дополнительные методы визуализации:
- Магнитоэнцефалография (МЭГ)
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ)
- МРТ-ангиография
- Люмбальная (спинномозговая) пункция
- Биопсия с последующим гистологическим и гистохимическим исследование
Обследование проводится в течение 3-4 рабочих дней. Стоимость обследования от пяти тысяч долларов и зависит от назначений врача.
Лечение опухоли головного мозга в Израиле начинается с обращения к невропатологу, оно должно быть незамедлительным, если вы заметили такие симптомы как: косоглазие, подергивание глазных яблок, ассиметрия лица, снижение памяти и слуха, головокружение, мышечная слабость, тремор рук. Симптомы заболевания напрямую зависят от того, в какой зоне ствола головного мозга расположена опухоль. По мере роста опухоли симптомы могут нарастать и к ним могут присоединяться другие.
Если у Вас возникли вопросы о лечении в Израиле — форум на этой странице поможет их разрешить. На любой Ваш вопрос ответит доктор Ихилов в максимально короткие сроки. Также Вы можете прочитать отзывы о лечении в Израиле от наших пациентов внизу страницы. Получить квалифицированную консультацию по вопросам опухолей ствола головного мозга вы можете, связавшись с нами по телефону +972-772-201-372 (Израиль) или +7-499-350-1227 (Россия).
Опухоль ствола головного мозга — это новообразование, расположенное в тканях продолговатого, среднего мозга или моста. Среди всех цито-гистологических типов новообразований, образующихся в области ствола головного мозга, наиболее часто диагностируются глиальные опухоли, которые обычно развиваются у маленьких детей и всегда требуют незамедлительного лечения.
Причины опухолей ствола головного мозга
Точных причин, приводящих к образованию опухолей в этом участке мозга, на сегодня никто не знает. Предположительно, определённую роль играет наследственность, перенесенные черепно-мозговые травмы, в том числе родовые, а также воздействие ионизирующего облучения.
Симптомы опухоли ствола головного мозга
В стволе головного мозга расположены нервные центры, регулирующие деятельность сердечно-сосудистой и дыхательной систем. Именно поэтому при поражении этого участка мозга наблюдаются многочисленные симптомы, отражающие возможные нарушения в работе сердца и органов дыхания.
Опухоль ствола головного мозга может проявляться в виде следующих признаков:
- ассиметрия лица;
- офтальмологические нарушения, в том числе косоглазие и подёргивание глазного яблока;
- частые головокружения и головные боли;
- тремор рук;
- левосторонняя или правосторонняя мышечная гипотония;
- шаткость походки;
- тошнота и рвота, несвязанные с приёмом пищи;
- нарушение слуха;
- эмоциональная лабильность.
При появлении одного или нескольких из вышеперечисленных симптомов следует незамедлительно обратиться к врачу для проведения точной диагностики и последующего лечения заболевания.
Виды опухолей ствола головного мозга
Опухоли, поражающие ствол головного мозга делятся на два основных вида:
- Первично-стволовые новообразования (экзофитно-стволовые и внутристволовые) – это опухоли, которые образуются непосредственно из ствола мозга.
- Вторично-стволовые опухоли образуются в области оболочек четвёртого желудочка или мозжечка, а потом уже прорастают в ствол головного мозга. К данному виду новообразований относятся:
- опухоли, которые поражают ствол мозга через дно ромбовидной ямки;
- опухоли, которые поражают ствол мозга через ножки мозжечка.
Диагностика опухолей ствола головного мозга в Израиле
Одним из важнейших этапов лечения опухоли головного мозга, является точное определение диагноза, стадии развития патологического процесса и цито-гистологического типа новообразования. В этих целях в медицинских центрах Израиля проводятся следующие диагностические процедуры:
- МРТ — один из наиболее точных способов диагностики опухолей мозга. С помощью томографии можно выявить даже самые мелкие патологические новообразования в организме.
- КТ — исследование, позволяющее с максимальной точностью установить размеры и место расположения новообразования.
- Биопсия — исследование тканей опухоли, необходимое для постановки окончательного диагноза, определения гистологического типа новообразования и составления индивидуального плана лечения пациента.
Лечение опухоли ствола головного мозга в Израиле
Выбор метода лечения напрямую зависит от типа опухоли, её размера, локализации, возраста пациента и распространённости патологического процесса. В большинстве случаев, с целью достижения наилучших результатов, назначается комплексное лечение с использованием различных методов воздействия на опухоль.
Хирургическое удаление новообразования на сегодня является основным методом лечения опухолевых заболеваний, как злокачественных, так и доброкачественных. Однако, в случае с опухолями ствола головного мозга, проведение операции не всегда возможно из-за наличия в этой области жизненно важных центров и тонкости самого участка. Например, для достижения максимальной стабильности состояния при необластоме ствола головного мозга, желательно проведение оперативного удаления опухоли. При глиомах операция возможна примерно в четверти случаях и только при отсутствии диффузного роста новообразования. Во всех остальных случаях глиом обычно используются другие методы лечения.
Для получения доступа к новообразованию, выполняют краниотомию. Применение современных малоинвазивных методик и специального оборудования позволяет сегодня проводить хирургические операции по удалению новообразований с минимальными рисками повреждения тканей головного мозга.
Инновационный метод лечения, применяемый в случае, если диагностируется неоперабельная опухоль. Суть метода заключается в одноразовом прицельном облучении опухоли высокой дохой ионизирующего излучения. Благодаря современным нейрохирургическим методам стереотаксической навигации, появилась возможность исключительно точно направлять пучок ионизирующего излучения, что позволяет прицельно воздействовать на опухоль сверхвысокими дозами, не затрагивая здоровые ткани. По результату данный метод можно сравнить с хирургическим удалением новообразования.
Курс лучевой терапии может быть назначен до операции, с целью уменьшения опухоли, или после операции для снижения риска развития рецидива. Однако, в большинстве случаев, лучевая терапия оказывается единственно возможным методом лечения из-за локализации опухоли, её размеров или возраста пациента. Как правило, для маленьких детей, этот метод лечения оказывается более предпочтительным, чем операция. Доза и количество курсов всегда подбирается индивидуально.
Медикаментозная терапия является дополнительным методом лечения рака мозга в Израиле и может быть назначена как перед хирургическим вмешательством, так и в послеоперационный период. Современные цитостатические препараты, применяемые в Израиле, позволяют в значительной степени остановить рост опухоли и в большинстве случаев хорошо переносятся пациентами.

Опухоли ствола головного мозга представляют собой злокачественные новообразования, поражающие такие отделы центральной нервной системы как продолговатый, средний мозг и мост. В 90% случаев такие новообразования имеют глиальное происхождение и развиваются из клеток глии, основной задачей которых является создание всех условий для нормального функционирования клеток нервной системы. Зачастую это диффузная опухоль ствола головного мозга, которая не имеет четкого отграничения от здорового мозгового вещества. Их рост и развитие воздействует на важнейшие нервные центры ствола головного мозга, регулирующие такие процессы как дыхание и сердцебиение. Только своевременное и качественное лечение может остановить прогрессирование патологического процесса.
Содержание:
Опухоль ствола головного мозга причины
Точные причины развития новообразований такого типа остаются неясными, однако специалисты уделяют большое внимание наследственной предрасположенности и воздействию ионизирующего излучения как факторам риска развития заболевания. Под влиянием тех или иных факторов риска клетки генетическая информация клеток нейроглии меняется, после чего они приобретают черты опухолевых. Глиальные клеточные элементы начинают бесконтрольно делиться и угнетать жизнедеятельность других клеток нервной системы.
Опухоль ствола головного мозга симптомы
Клинические проявления новообразований ствола головного мозга определяются особенностями расположения опухоли и скоростью его роста. Большинство больных с таким диагнозом предъявляют жалобы на следующие патологические симптомы:
- немотивированная тошнота и рвота;
- частые приступы сильной головной боли, не поддающейся лечению;
- судорожный синдром;
- паралич или слабость мышц на одной стороне лица, тела;
- снижение четкости зрения;
- нарушение речи;
- изменение характера, раздражительность, депрессия;
- снижение памяти и внимания;
- нарушение слуха;
- асимметрия лица;
- косоглазие и подергивания глазных яблок;
- головокружение;
- тремор рук.
Опухоль ствола головного мозга диагностика в Израиле
При появлении первых же признаков патологического процесса необходимо обратиться за квалифицированной медицинской помощью и пройти полноценное обследование. Для получения полной информации о характере роста и развития опухоли, особенностях поражения головного мозга используется ряд современных исследований.
- Магнитно-резонансная терапия – является основным методом диагностики новообразований ствола головного мозга. Проведение данного исследования безопасно для организма больного и позволяет получить максимально полную информацию о состоянии головного мозга пациента.
- Компьютерная томография – при проведении этого современного рентгенологического исследования для лучшей визуализации новообразований головного мозга используются специальные рентгеноконтрастные вещества. Накапливаясь в ткани новообразования, рентгенологический контраст позволяет точно оценивать размеры и особенности расположения опухоли.
- Ангиография – проведение этого исследования необходимо для определения особенностей кровоснабжения новообразования и определения сосудов, питающих опухоль.
- Биопсия – проведение этого исследования необходимо для получения образцов опухолевой ткани. Биопсия ткани новообразований ствола головного мозга выполняется в ходе малоинвазивного оперативного вмешательства под рентгенологическим или ультразвуковым контролем. Это делает процедуру максимально безопасной и эффективной.
Опухоль ствола головного мозга лечение
Улучшить прогноз при опухолях головного мозга позволяет радикальное лечение заболевания. Чаще всего оно является комплексным и включает сразу несколько методов воздействия на опухоль.
- Хирургическое лечение – направлено на полное удаление новообразования с сохранением здоровых тканей ствола головного мозга. Оперативное вмешательство выполняется после проведения краниотомии. Во время его выполнения используются современные микрохирургические микроскопы и современные методики нейровизуализации, позволяющие точно определять расположение здоровой и опухолевой ткани. Диффузная опухоль ствола головного мозга, глубоко прорастающая в здоровые ткани, требует применения инновационных методов картирования тканей центральной нервной системы. При отсутствии возможности для проведения радикальной операции удаляется лишь часть новообразования, что позволяет значительно облегчать состояние пациента.
- Лучевая терапия – для облучения новообразований ствола головного мозга на сегодняшний день используются современные установки для лучевой терапии, позволяющие воздействовать на опухоль под различными углами. Такое направление лучевой терапии получило название стереотаксической радиохирургии. Для подготовки к лечению проводится МРТ-исследование, позволяющее точно определить координаты расположения опухоли. После этого выполняется несколько сеансов облучения опухоли на аппаратах Кибер-нож и Гамма-нож. Радиохирургическое лечение дает возможность воздействовать на новообразование под различными углами максимальными дозами ионизирующего излучения без риска повреждения здоровой ткани головного мозга. Проведение нескольких сеансов радиохирургического воздействия позволяет получить эффект, сравнимый с результатами оперативного вмешательства.
- Химиотерапия – для подавления роста и развития злокачественных клеток во всем организме используются современные цитостатические препараты. Такие лекарственные средства эффективно воздействуют на злокачественную опухоль, вызывая появление минимального количества побочных эффектов.
Опухоль ствола головного мозга прогноз
Течение заболевания во многом зависит от времени обращения за квалифицированной медицинской помощью. При своевременном выполнении радикального оперативного вмешательства патологический процесс можно стабилизировать не менее чем на 5-7 лет. Поддерживающее и симптоматическое лечение дает возможность эффективно подавить рост опухоли и значительно улучшить показатели выживаемости пациентов.
Лечение опухоли ствола головного мозга в Израиле
Лечение новообразований центральной нервной системы в Израиле имеет ряд преимуществ:
- проведение высококачественного обследования;
- использование современных безопасных оперативных вмешательств;
- современное радиохирургическое лечение;
- круглосуточное наблюдение и качественная поддерживающая терапия;
- внимательное отношение высококвалифицированного медицинского персонала.
Опухоль ствола головного мозга, лечение которой требует выполнения сложного оперативного вмешательства, должна наблюдаться высококвалифицированными специалистами.

Оперативное лечение опухоли головного мозга предполагает полное ее удаление, либо в случае невозможности – резекцию основного объема новообразования и/или наложение шунта, который восстанавливает отток спинномозговой жидкости.
Современные медицинские технологии позволяют применять новые способы хирургического лечения: лазер и нейронавигацию, микрохирургическую аппаратуру, эндоскопические, стереотаксические и радиохирургические операции.
Опухоль головного мозга является показанием для ее удаления. Но целесообразность операции обусловлена расположением новообразования, его размерами и видом; возрастом и состоянием здоровья пациента; прогнозом хирургического вмешательства.
Возрастает риск подобной операции при труднодоступной локализации, прорастании и двухстороннем расположении опухоли. Оперативное вмешательство становится невозможным при множественном поражении органа, локализации опухолей в жизненно важных центрах органа (центре речи, моторной зоне). При принятии решения об операции (участвуют нейрохирург, онколог, радиолог, химиотерапевт) учитываются все особенности конкретного случая, последовательность применения различных видов лечения (лучевой терапии, химиотерапии).
В Израиле практикует ведущий нейрохирург Шломи Константини. У него большой опыт в удалении опухолей мозга. Записаться на прием к специалисту вы можете, воспользовавшись формой запроса
На нашем ресурсе у вас есть возможность получить бесплатную консультацию по поводу операции и отправить заявку на проведение краниотомии в Израиле. Координационный центр Tlv.Hospital окажет помощь в организации всего процесса лечения в клиниках страны.
Подготовка к операции по удалению опухоли мозга в Израиле
Проведению операции по удалению опухоли мозга в Израиле предшествует предварительная противоотечная терапия. Для того чтобы снизить или предупредить отек мозга, уменьшить сосудистую проницаемость, назначают глюкокортикоиды (к примеру, дексаметазон); для снижения внутричерепного давления – лазикс или маннитол. Если имели место приступы эпилепсии, проводят противосудорожную терапию.
В большинстве случаев операция по удалению опухоли мозга в Израиле проводится с применением общего наркоза, производится интубация трахеи и вводится дыхательная смесь с закисью азота. Сопровождающими наркоз мероприятиями могут быть: введение наркотических анальгетиков, миорелаксация, искусственная вентиляция легких и контролируемая гипотония. По мнению ряда нейрохирургов, это способствует улучшению условий для выполнения операции.
Методики проведения операций по удалению опухолей мозга в Израиле

Нейрохирургическое лечение может носить радикальный или паллиативный характер.
Условиями для радикального удаления опухоли мозга является доступное расположение и доброкачественное течение без метастазов или вторичных очагов.
В случае прорастания новообразования, возможность тотальной операции зависит от функциональной важности близлежащих структур. Нецелесообразной считается резекция зоны, пограничной с опухолью, если это вызовет грубую неврологическую симптоматику. В таком случае предпочтение отдают паллиативной операции, цель которой удалить основную часть опухоли для повышения эффективности химиотерапии или радиотерапии. Если нет возможности удалить образование, которое препятствует нормальному движению цереброспинальной жидкости; накладывают шунт.
Трепанация черепа, для многих известная как краниотомия, представляет собой наиболее распространенный тип операции при опухолях мозга, она дает возможность хирургу работать непосредственно на самом органе. Он производит иссечение сегмента кости с черепа пациента. Удалив опухоль, возвращает назад кость, которую иначе называют лоскут, сшивая кожу головы.
Существует ряд методик выполнения трепанации: резекционная, декомпрессионная, костно-пластическая, трепанация для доступа к полости свода черепа. По решению врача-анестезиолога применяется местное обезболивание или общий наркоз. Все виды краниотомии в Израиле выполняются исключительно с применением самых современных инструментов и оборудования – электротрепанов и пневмотрепанов. С их помощью извлекают сегмент кости, не повреждая его, и позднее используют для аутопластики.
В развитых в медицинском отношении государствах – США, Израиле, Германии краниотомию разработали до мельчайших деталей. Вовлекается самое передовое оборудование, которое повышает эффективность нейрохирургического лечения. При проведении операций по удалению опухолей мозга в Израиле применяют визуальный контроль с помощью ультразвука, МРТ, стереотаксической системы и нейронавигации, что, несомненно, повышает возможности наиболее полного удаления опухоли без неврологических осложнений.
Применение в клиниках Израиля микрохирургических инструментов, хирургического микроскопа, лазерной коагуляции и лазера, ультразвуковой аспирации позволяют уменьшить степень травматичности оперативных манипуляций и по максимуму сберечь функционально значимые зоны головного мозга.
Микрохирургия предполагает использование мощных микроскопов. Процесс оперативного лечения фиксируют на видеокамеру, он просматривается на мониторе в операционной. Удаление опухоли возможно эндоскопическим или открытым способом краниотомии.
Некоторые опухоли (к примеру, аденому гипофиза), возможно удалить эндоскопическим путем через нос, избежав трепанации черепа. Нейрохирург выполняет операцию через маленькое отверстие. У него есть возможность видеть операционное поле с помощью эндоскопа, либо окуляра микроскопа или экрана телевизора. На завершающем этапе операции он производит удаление опухоли с помощью электропинцета, ультразвукового всасывателя или микронасоса. Данный вид оперативного лечения считается эффективным при удалении опухолей, которые располагаются в пространствах, заполненных жидкостью (желудочках мозга).
При лечении опухолей мозга также используются такие методы, как локальная химиотерапия, фотодинамическая терапия, гипертермия, иммунотерапия. Эти методы лечения на предмет их действенности продолжают изучать ученые.
Одним из составляющих успешного лечения рака в Израиле является высокоточная диагностика, от которой напрямую зависит эффективность дальнейшей терапии.
В качестве противопоказаний со стороны опухоли могут рассматривать:
- неоперабельность;
- труднодоступную локализацию;
- метастазы, прорастание в ткани головного мозга;
- поражение функционально значимых зон органа.
Противопоказаниями со стороны пациента считаются:
- тяжелое общее состояние здоровья;
- возраст старше семидесяти лет;
- тяжелая соматическая патология или выраженные аллергические реакции на анестетики.
Вышеупомянутые противопоказания оцениваются как относительные, если эффект от операции во много раз превосходит риск осложнений.
Виды операций по удалению опухоли мозга в Израиле
При ограниченной опухоли - пилоидной астроцитоме или плеоморфной ксантоастроцитоме возможно радикальное удаление.
Однако зачастую такие операции невозможны в связи с диффузным прорастанием новообразования в близлежащие ткани головного мозга. В таком случае хирург иссекает основную часть опухоли и дополняет ликворошунтирующей операцией при необходимости.
Определенные виды новообразований головного мозга в связи с разрастанием вызывают затруднения с оттоком и нормальной циркуляцией жидкости (ликвора) вокруг спинного и головного мозга. Ликвор накапливается внутри черепа, развивается гидроцефалия. Эта жидкость повышает внутричерепное давление, вызывая сильные головные боли у пациента. Так возникает необходимость в проведении операции по отводу спинномозговой жидкости – шунтирование.
Современные технологии в операциях по удалению опухоли мозга в Израиле позволяют выполнить эту операцию лишь один раз. Под контролем нейронавигатора; устанавливается шунт так, чтобы данная жидкость поступала в грудную клетку. Даже со временем не возникает необходимости в замене его или корректировки расположения.; Современные шунты снабжены клапанами, которые обеспечивают отток жидкости вниз от головного мозга, но не допускают ее обратного поступления.
Удалить неглиальную опухоль (аденому, невриному, краниофарингиому и др.) возможно, если она имеет доброкачественный характер течения, проросла в мозговую ткань на узком сегменте, образуя ее ножку. Новообразование, которое значительно проросло, можно удалить только частично. Если опухоль неоперабельна в зависимости от ее локализации, выполняют декомпрессию головного мозга или шунтирующую операцию.
К вентрикулярным опухолям относят новообразования бокового желудочка головного мозга. Для их удаления производят трепанацию черепа в затылочной или лобной области. Если новообразование сделать невозможно, проводят шунтирующую операцию – накладывают сообщения между большой мозговой цистерной и III желудочком, что обеспечить свободную циркуляцию спинномозговой жидкости.
Данные виды опухоли могут вызывать необходимость экстренных оперативных вмешательств. Это бывает, когда новообразование перекрывает пути оттока цереброспинальной жидкости, что провоцирует окклюзионную гидроцефалию, более того, смещается мозжечок со стволом мозга в затылочное отверстие черепа и происходит сдавление. Тогда для того чтобы срочно понизить давление в желудочковой системе, выполняют пункцию бокового желудочка, после этого проводят операцию по удалению опухоли мозга. Если невозможно полностью иссечь новообразование, выполняют частичное удаление или декомпрессию задней черепной ямки с помощью резекции края затылочного отверстия и дужки I шейного позвонка. В случае, когда не восстанавливается отток цереброспинальной жидкости, проводят шунтирующие операции: наружное дренирование бокового желудочка, вентрикулостомию III желудочка, анастомоз IV желудочка с мосто-мозжечковой цистерной.
В недавнем прошлом опухоли ствола мозга считались неоперабельными. С помощью возможностей современной нейрохирургии в Израиле проводят удаление доброкачественных образований, четко отграниченных от тканей ствола. На их долю приходится 25% от всех опухолей ствола мозга.
Удаление прорастающих образований возможно только на поздней стадии, когда развивается гидроцефалия и необходимо произвести декомпрессию задней черепной ямки.
К удалению данного вида новообразования приступают, если его рост продолжается, а лучевое или гормональное лечение не дает результатов. При этом прогрессируют нарушения зрения, опухоль III желудочка сдавливает отток ликвора.
При опухолях турецкого седла возможно проведение эндоскопических операций через нос с помощью вскрытия основной пазухи. Если новообразование значительно проросло в соседние структуры или имеет место опухоль хиазмы, применяют трепанацию лобной кости черепа.
Этот вид новообразований подлежит радикальному удалению. Он относится к первичным опухолям желудочков, обладая четкими границами и связанный с мозговой тканью только узкой ножкой. По этой причине его удаление является менее затруднительным и более успешным по сравнению с другими новообразованиями III желудочка. Резекция выполняется через мозолистое тело или боковой желудочек.
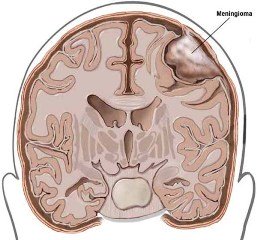
Производят наиболее успешное удаление менингиомы, если она расположена под костями свода черепа. Оперативный подход осложняется, когда опухоль локализуется на основании черепа, а когда она прорастает и врастает в мозговые синусы, становится затруднительным процесс ее выделения и резекции. Если не удается полностью удалить, после операции выполняют радиохирургическое облучение оставшихся сегментов.
Операция осуществляется с помощью височной трепанации черепа, новообразование вылущивают из соединительнотканной капсулы, стараясь его максимально удалить, нанося наименьшие повреждения нервным волокнам Гассерова узла.
Наиболее успешны операции на начальных стадиях невриномы, пока она небольших размеров и не сдавливает соседние структуры (ствол мозга, мозжечок, лицевой нерв).
Микрохирургическая операция с доступом в заушной области возможна, когда опухоль малых размеров и расположена во внутреннем слуховом проходе. Производится трепанационное отверстие в затылочной кости, если образование является невриномой корешка слухового нерва.
Полностью удалить краниофаренгиому возможно, если она незначительного размера. Оперативное вмешательство выполняется по типу удаления опухоли гипофиза. Краниофарингиома большого размера сдавливает черепно-мозговые нервы, гипоталамус, крупные сосуды хиазмально-селлярной области и прорастает в область III желудочка. В связи с опасностью повреждения сдавливаемых структур эти опухоли удаляют частично. В ходе операции устраняют сдавление гипоталамуса или зрительного перекреста, восстанавливают ток ликвора. Также могут проводить пункцию или вскрытие кисты при кистозном перерождении новообразования, шунтирующие операции.
Транскраниальный подход применяется при аденомах гипофиза, которые значительно выходят за границы турецкого седла. Выполняется трепанация лобной кости. Хирург максимально вылущивает опухоль из капсулы, по возможности отсекает капсулу от близлежащих структур: гипофизарной ножки, зрительных нервов, хиазмы, сосудов. Достаточно часто полностью удалить опухоль вместе с капсулой нет возможности в связи с риском кровотечения либо тотальным удалением гипофиза. Тогда производят частичную резекцию аденомы, для того чтобы устранить сдавление структур, а после хирургического лечения выполняют лучевую терапию.
Трансназальный доступ осуществляется, если аденома располагается внутри турецкого седла, либо выходит за пределы, не более чем на 2 см. Через носовой ход и разрез под верхней губой производят вскрытие клиновидной пазухи, после этого хирург делает отверстие в верхней стенке, где располагается турецкое седло. Разрезав твердую оболочку мозга, добираются до опухоли и удаляют ее. В ходе операции применяется микрохирургическая или эндоскопическая техника.
Национальный институт здравоохранения и клинического мастерства (NICE) проводил анализ подобного рода операций. Сравнивая с открытой краниотомией, было выявлено, что транссфеноидальные операции (через нос), являются такими же эффективными и приводят к меньшим осложнениям. Этот подход считается инновационным и эффективным решением.
Вопрос об удалении метастазов в головном мозгу решается в индивидуальном порядке. В большинстве случаев опухоль не приводит к быстрому ухудшению состояния пациента, когда растут внутричерепные метастазы. По этой причине, если отдельные вторичные очаги располагаются в доступных зонах органа, у пациента отсутствует выраженная раковая кахексия, производится их удаление. Если несколько метастатических очагов локализуются в одной зоне, также имеет смысл операция. Глубоко расположенные метастазы оперируют с помощью радиохирургии или стереотаксической методики.
Общие осложнения могут быть вызваны наркозом: бронхоспазм, першение и боль в горле, остановка сердца или дыхания, анафилактический шок, аллергические реакции, нарушения памяти и спутанность сознания.
После операции возможны следующие осложнения: плохая регенерация раны, инфицирование, рецидив опухоли, образование спаек, тромбоэмболия легочной артерии, ликворея, ускорение роста опухоли при неполном удалении, необратимые неврологические нарушения, гематома, кровотечение и др.
Узнать более подробные сведения можно, непосредственно обратившись к нам. Мы приводим стоимость ряда процедур:
- Диагностическая программа - 2 840 $, включает МРТ, консультацию нейрохирурга, анализы крови.
- Хирургическое удаление новообразования (краниотомия) - 35 800 $.
Краниотомия в Израиле выполняется под контролем современной диагностической и лечебной аппаратуры, которая позволяет врачам проводить ювелирные операции на головном мозге с минимальными рисками, не причиняя вреда здоровью своих пациентов. Высокий уровень онкологической хирургии – особенность и преимущество лечения рака в Израиле. Он достигнут благодаря мастерству и профессионализму хирургов, а также медицинской и инженерной инфраструктуре.
Читайте также:

