Избранные лекции по клинической онкологии

Онкология - Ганцев Ш. X. - Учебник
Описание: Учебник отличается от аналогов по ряду позиций. Во-первых — строгим соответствием учебной программе. Во-вторых — использованием опыта ведущих клиник и ученых России в рамках единой образовательной концепции. В-третьих — впервые в отечественной педагогической практике медицинских вузов изложены стандарты диагностики и лечения в онкологии. Студент, обучающийся на кафедрах, получит первоначальные знания о стандартизации лечебно-диагностического процесса, что на сегодняшний день очень важно. Можно и дальше перечислять плюсы учебника, но мне представляется, что главным экспертом издания является студент. Учебник создан для него, и он его по достоинству оценит.

Онкология - В.И. Чиссов, С. Л. Дарьялова - Учебник с компакт-диском
Описание: В учебнике представлена современная информация об этиологии, патогенезе, клинической картине, диагностике, лечении, профилактике и прогнозе онкологических заболеваний. В самостоятельных разделах приводятся сведения по общим вопросам онкологии, а также по особенностям онкологических заболеваний у детей. Учебник включает приложение на компакт-диске, содержащее тестовый экзамен, дополнительные иллюстрации и разнообразные справочные материалы.
Учебник подготовлен в соответствии с действующей программой по онкологии и предназначен для студентов медицинских вузов.

Молекулярная онкология: клинические аспекты - Имянитов Е.Н., Хансон К.П.
Описание: Бурное развитие молекулярной генетики, в частности открытие онкогенов и антионкогенов, кардинально видоизменило представления о механизмах возникновения новообразований. Тем не менее принято считать, что прогресс в теоретической области практически не отразился на состоянии дел в клинической онкологии. Содержание настоящего издания призвано продемонстрировать несостоятельность подобных утверждений.
Действительно, если 70-е и 80-е гг. XX века характеризовались прогрессом преимущественно в экспериментальной области, символом последнего десятилетия стали именно практические достижения молекулярной онкологии. К настоящему моменту молекулярно-генетические подходы рутинно используются на всех этапах онкологической помощи, т. е. в профилактике, диагностике, лечении и мониторинге пациентов. Наиболее заметные успехи отмечены в развитии лабораторных методов выявления групп онкологического риска, поиске диагностических и прогностических маркеров новообразований, разработке патогенетически обоснованных подходов к химиопрофилактике и химиотерапии неоплазм и, наконец, в генотерапии рака.

Лечение хронической боли онкологического генеза - Г.А. Новиков - Учебное пособие
- Клиническая база кафедры
- Студенческий научный кружок
- Награды
- Учебные пособия
- Примеры итоговых тестов и ситуационных задач
- РАБОЧАЯ ПРОГРАММА подготовки к сдаче кандидатского экзамена по специальности
- Расписание занятий
УЧЕБНЫЕ ПОСОБИЯ
опубликованные кафедрой для подготовки студентов, клинических ординаторов и аспирантов .


Атлас по онкологии. Авторы: Давыдов М.И., Ганцев Ш.Х. Издатель: МИА (Медицинское информационное агентство). 2008г.
В атласе приведены краткие сведения и многочисленные иллюстрации, позволяющие получить наглядное представление о методах диагностики и лечения злокачественных новообразований, а также статистические показатели, характеризующие онкологическую заболеваемость и смертность в динамике.

Онкология. Учебник. Авторы: М. Давыдов, Ш. Ганцев Издательство: ГЭОТАР-Медиа. 2010г.
Учебник написан известными учеными-онкологами - преподавателями ведущих вузов Российской Федерации - в соответствии с современными достижениями медицинской науки и практики. В отличие от аналогичных изданий, в нем подробно освещены вопросы биологии рака, молекулярные механизмы канцерогенеза. Существенно дополнены разделы, посвященные эпидемиологии, клинике, диагностике и лечению основных нозологических форм злокачественных новообразований (рака кожи, меланомы, опухолей головы и шеи, рака молочной железы, легкого, пищевода, желудка, ободочной и прямой кишки, рака печени, поджелудочной железы, опухолей костей и мягких тканей, злокачественных лимфом). В учебник включены главы по онкоурологии, онкогинекологии, опухолям центральной нервной системы.

Онкология: модульный практикум: учебное пособие. Авторы: М.И. Давыдов, Л.З. Вельшер, Б.И. Поляков и др. Издательство: ГЭОТАР-Медиа, 2008г.

Онкология. Клинические рекомендации. Давыдов М.И. (под ред.). Издательская группа РОНЦ, 2015 г.
В книге представлены клинические рекомендации по самым острым проблемам клинической онкологии. Приведены алгоритмы профилактики, скрининга, диагностики, лечения наиболее распространенных в РФ онкологических заболеваний. Единство методологии, современная классификация, достоверность обобщаемого опыта делают книгу необходимой онкологу-клиницисту, химиотерапевту, терапевту, хирургу, гинекологу, урологу, проктологу, врачам иных специальностей, специалисту — клиническому фармакологу, врачу медицинской статистики, студентам старших курсов медицинских вузов в качестве источника консолидированной информации по основным вопросам клинической онкологии.

Детская онкология. Авторы: Рыков М.Ю., Турабов И.А. Издательство: Гэотар-Медиа, 2018г
В учебнике рассмотрены особенности детской онкологии, различные аспекты диагностики и лечения гемобластозов (лейкозов и лимфом), опухолей головного и спинного мозга, эмбриональных опухолей и опухолей костной ткани, кист средостения и брюшной полости, ангиодисплазий, пигментных новообразований, злокачественных и доброкачественных опухолей мягких тканей у детей. Отдельная глава посвящена редким для детского возраста опухолям - раку щитовидной железы и носоглотки, опухолям слюнных желёз. Теоретический материал сопровождается иллюстрациями, тестовыми заданиями. Учебник предназначен студентам, обучающимся по программам высшего образования - по программам специалитета Педиатрия по дисциплине Детская онкология.

Данная книга включает клинические рекомендации по диагностике и лечению детей с солидными опухолями. Издание подготовлено ведущими специалистами НИИ детской онкологии и гематологии ФГБУ "РОНЦ им. Н.Н. Блохина" Минздрава России и Российского общества детских онкологов. Описаны ключевые моменты этиологии и патогенеза, диагностики, лечения злокачественных новообразований у детей и диспансерного наблюдения за такими пациентами, материал проиллюстрирован блок-схемами, отражающими указанные этапы. Представленная информация позволяет врачу принимать решения в зависимости от клинической ситуации. Издание предназначено для врачей - детских онкологов, педиатров, студентов медицинских вузов, ординаторов, аспирантов.

Клиническая онкология. Избранные лекции. Авторы: Л.З. Вельшер, Б.И. Поляков, С.Б. Петерсон - М.: ГЭОТАР-Медиа, 2014.
Курс лекций подготовлен коллективом сотрудников кафедры онкологии и лучевой терапии Московского государственного медико-стоматологического университета им. А.И. Евдокимова, кафедр онкологии Первого Московского медицинского университета им. И.М. Сеченова и Российского национального исследовательского медицинского университета им. Н.И. Пирогова. Авторы разработали данный курс лекций, исходя из современных концепций преподавания онкологии в высших учебных заведениях. В лекции включены основные разделы специальности "Онкология", преподаваемые студентам, интернам и ординаторам. Лекции содержат современные сведения, касающиеся этиологии, патогенеза, классификации, методов обследования и лечения основных онкологических заболеваний.
Рак молочной железы. Атлас. Давыдов М.И., Летягин В.П. (под ред.). Издательство: АБВ Пресс, 2006г.
В издании, посвященном одной из наиболее актуальных тем клинической онкологии - раку молочной железы, изложены принципы современной классификации, основные гистопатологические формы опухолей. Впервые в отечественной практике представлены варианты оперативных вмешательств, являющихся "золотым стандартом" хирургического лечения рака данной локализации: модифицированная радикальная мастэктомия с сохранением обеих грудных мышц, радикальная резекция, а также радиохирургический вариант оперативного пособия, используемый для центрально-медиальных локализаций. Книга знакомит врачей с нормальной и рентгенологической анатомией, детально описана рентгенологическая и сонографическая семиотика заболеваний молочной железы. Часть диагностического иллюстративного материала посвящена возможностям использования магнитно-резонансной томографии в комплексной визуализации патологии молочных желез.

Лекарственная терапия злокачественных опухолей. Учебное пособие. Авторы: И.В. Высоцкая, Б.И. Поляков, С.Б. Поликарпова. Издатель: Специальное Издательство Медицинских Книг (СИМК), 2012г.
В учебном пособии приведены сведения, касающиеся основных механизмов действия лекарственных препаратов, являющихся стандартом лечения при различных локализациях злокачественного процесса. Определены основные критерии оценки и принципы назначения различных химиотерапевтических средств. Представлены современные сведения о новом направлении лекарственного лечения - молекулярно-направленной терапии.

Эндокриночувствительные опухоли репродуктивной системы. Рук-во для врачей. Авторы: Высоцкая И.В. Издатель: Специальное Издательство Медицинских Книг (СИМК), 2014г.
В книге даны современные сведения об эндокриночувствительных злокачественных опухолях репродуктивной системы. Приводятся основные патогенетические механизмы возникновения такой распространенной патологии, как рак молочной железы, тела матки, предстательной железы; освещены вопросы диагностики и современные варианты комбинированной и комплексной терапии этих заболеваний.

Доброкачественные заболевания молочных желез. Рук-во для врачей. Авторы: Высоцкая И.В., Летягин В.П. Издатель: Специальное Издательство Медицинских Книг (СИМК), 2013г.
В данном издании представлены современные сведения о патогенезе и морфологических изменениях при доброкачественных процессах молочных желез. Приводятся данные о наиболее информативных вариантах визуализации и современных подходах к лечению предопухолевой патологии. Рассматриваются современные возможности коррекции дисгормональных дисплазий молочных желез у женщин и диффузной гинекомастии.

Настоящая книга посвящена меланоцитарным невусам и меланоме - одной из наиболее опасных опухолей человека, которая развивается под воздействием генетических и гормональных факторов, а также избыточного солнечного излучения. Эти же факторы играют ключевую роль в трансформации меланоцитарных невусов (в первую очередь при синдроме атипичного/диспластического невуса и гигантском врожденном меланоцитарном невусе) в меланому.

Лекции по детской онкологии для студентов медицинских вузов
Злокачественное новообразование представляет собой длительно незаживающую язву эпителиального слоя слизистой оболочки рта и ретромолярной области.
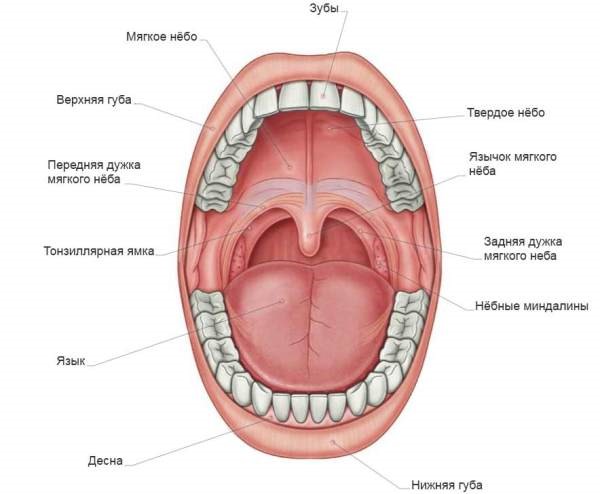
Анатомическое строение
Полость рта – это начальный отдел пищеварительного тракта, в котором пережевывается пища, вырабатывается слюна для переваривания пищи. Он задействован в процессе дыхания, глотания, артикуляции и речи.
В состав ротовой полости входит:
- преддверие (губы, передняя сторона зубов, внутренняя поверхность щек);
- десны;
- дно, на котором лежит язык;
- две трети языка;
- зубы;
- позадимолярный треугольник – пространство на нижней челюсти позади третьего моляра;
- твердое и мягкое небо.
Классификация
Рак полости рта подразделяется на три вида:
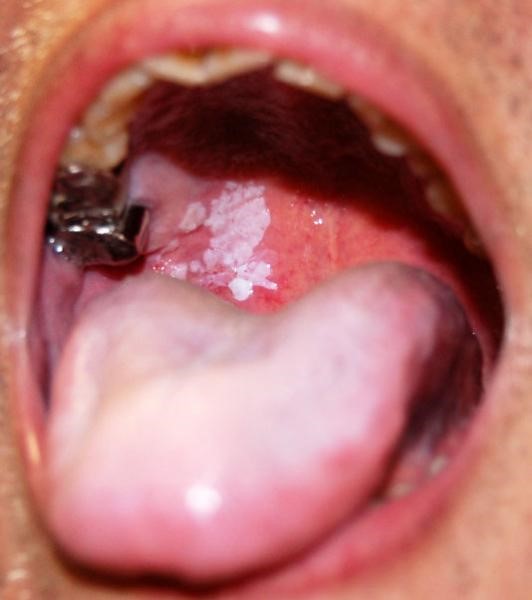
- папиллярный. Узелок в слизистой оболочке увеличивается в размере и свисает в полость рта. Новообразование медленно прогрессирует;
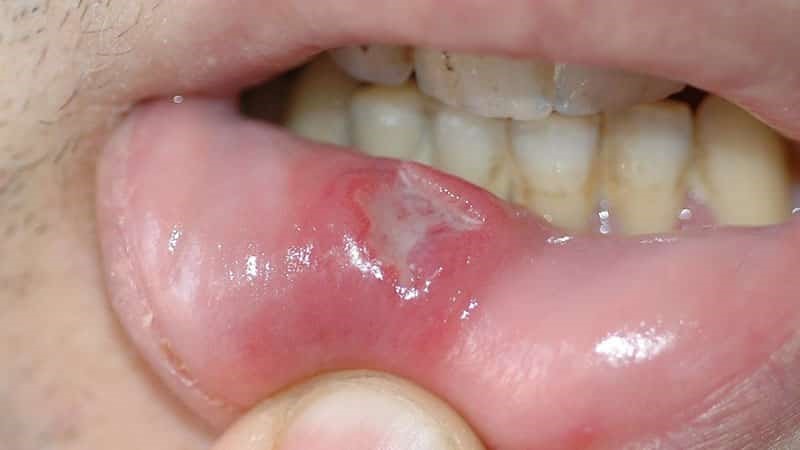
- инфильтративный. Уплотнение на розоватой слизистой отличается белесым цветом, четкими контурами и формой, истончением оболочки вокруг. При пальпации со стороны щеки чувствуется плотный инфильтрат. Опухоль склона к быстрому росту. Больной жалуется на невыносимую боль;
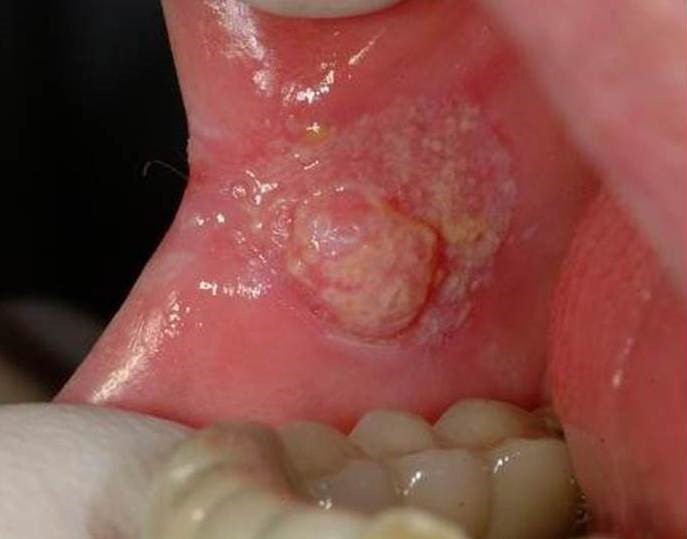
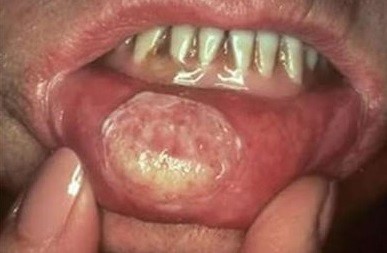
- язвенный. Наиболее распространенная форма заболевания. Язвочки на слизистой не заживают, разрастаются, а кайма вокруг них краснеет. Контур рваный, а его края кровоточат.

Метастазы опухоли появляются быстро. Злокачественные клетки прорастают в подбородочные, подчелюстные, глубокие яремные лимфатические узлы. На этот процесс влияет толщина и глубина опухоли. Так, при углублении новообразования на 4-5 мм метастазы возникают в 98% случаев. На Т1-стадии онкологии метастазирование выявляется в половине случаев, а при достижении Т4-стадии отдаленное распространение раковых клеток наблюдается в 85% случаев.
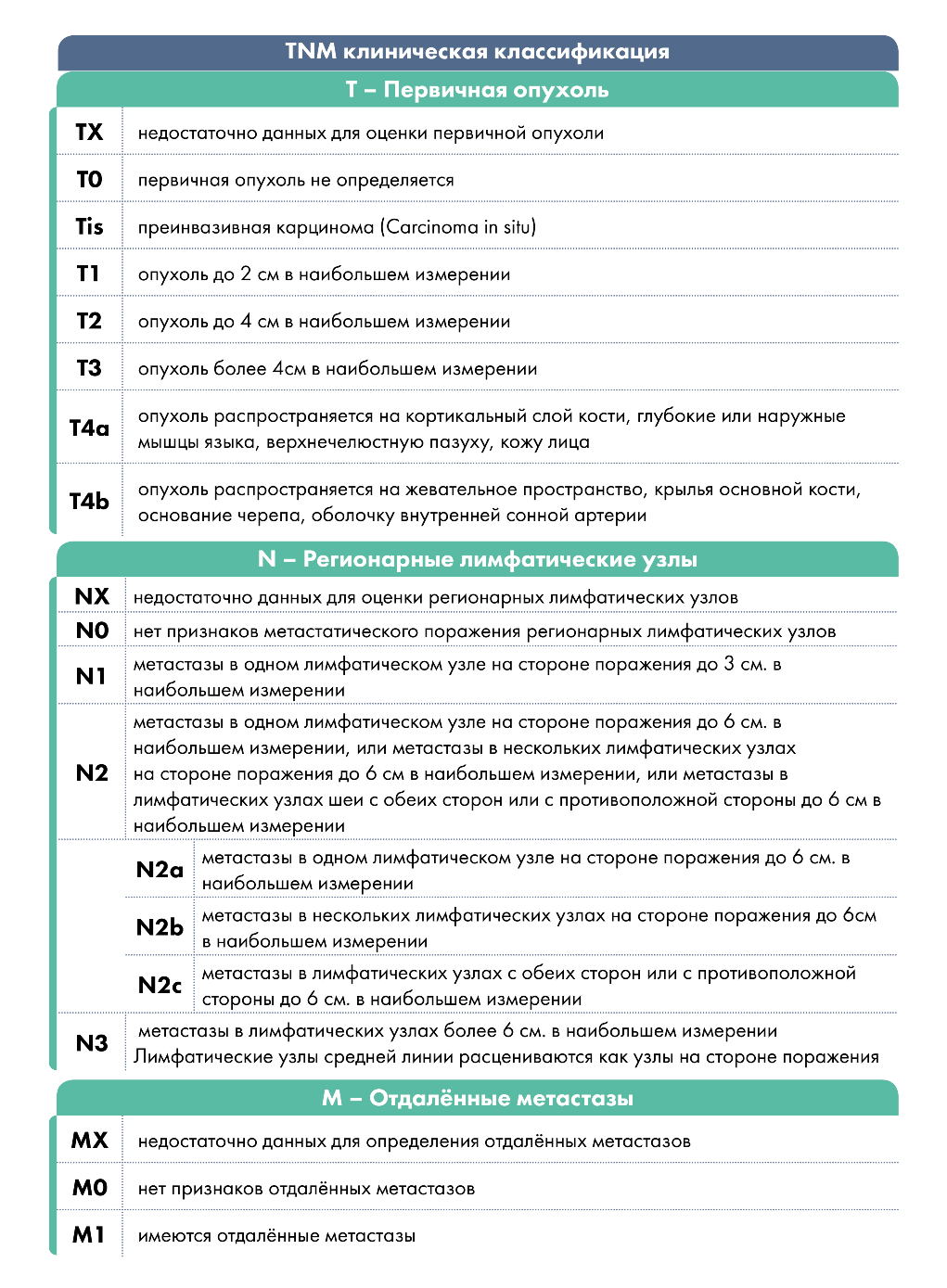
Классификация TNM
Причины возникновения
Распространенность рака полости рта растет и на сегодняшний день диагностируется у 2% больных среди общего числа заболевших. Начиная с 2009 года, заболеваемость выросла на 25%, при этом в основном выявляется плоскоклеточный рак и только в единичных случаях – аденокарцинома.
Большинство очагов онкологии наблюдается на языке. Чуть меньше злокачественных образований на дне полости рта. Рак мягкого и твердого неба, десен и щек выявляется в 20% случаев. Гораздо реже диагностируется поражение альвеол нижней челюсти – 4%, дужек неба, ретромолярной области и преддверия – 3%.
Исходя из практики, онкологии полости рта больше подвержены мужчины, чем женщины. Это связано с вредными привычками, например, злоупотребление сигаретами или разжевывание тонизирующих смесей усиливает выработку слюны, которая вымывает полезные элементы со слизистой. В группу риска входят больные ВПЧ, пожилые люди, работники вредных производств, больные красным плоским лишаем, люди, у которых систематически травмируется слизистая рта пломбой, протезом, металлическими предметами.
Симптомы
Идентифицировать злокачественную язву от обычного стоматита во рту можно по отеку и припухлости щек, болезненности и постоянному дискомфорту даже в состоянии покоя. Насторожить должно длительное незаживление раны и ее кровоточивость.
По мере развития заболевания признаки усиливаются:
- отек нарастает и распространяется на шею;
- усиливается красное или белое пятно на слизистой рта;
- неприятные ощущения при пережевывании и глотании;
- трудности при разговоре из-за трения слизистой о зубы при движении челюсти;
- появление неприятного запаха изо рта;
- чувство инородного предмета в горле;
- анемия рта.
 |  |
 |
На поздней стадии рака выпадают зубы, стремительно снижается масса тела.
Диагностика
На первичной консультации врач осматривает полость рта, рассматривает язвы, эрозии, повреждения слизистой, а затем берет мазок для исследования. Для подтверждения воспалительного процесса больной направляется на общий и биохимический анализ крови.
Диагноз подтверждается по результатам обследования:
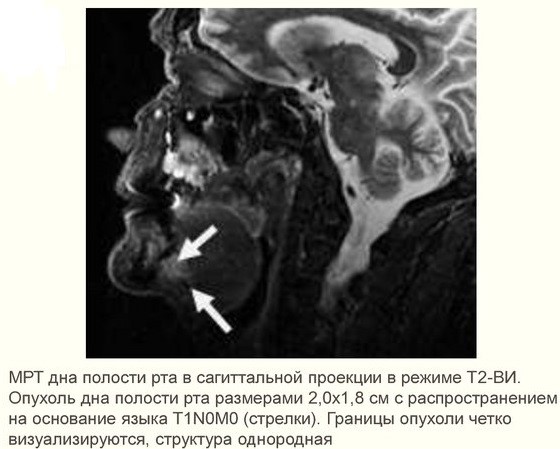
- при подозрении на метастазы проводится аспирационная биопсия тонкой иглой лимфатических узлов под подбородком, под челюстью и в верхней трети шеи;
- позитронно-эмиссионная томография. Показывает глубину залегания опухоли, а также ранние метастазы;
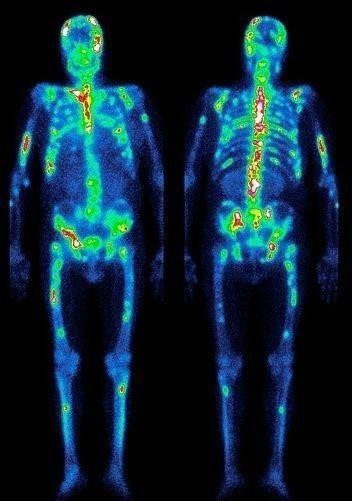
- остеосцинтиграфия. Исследуются кости скелета для поиска перемещенных раковых клеток;
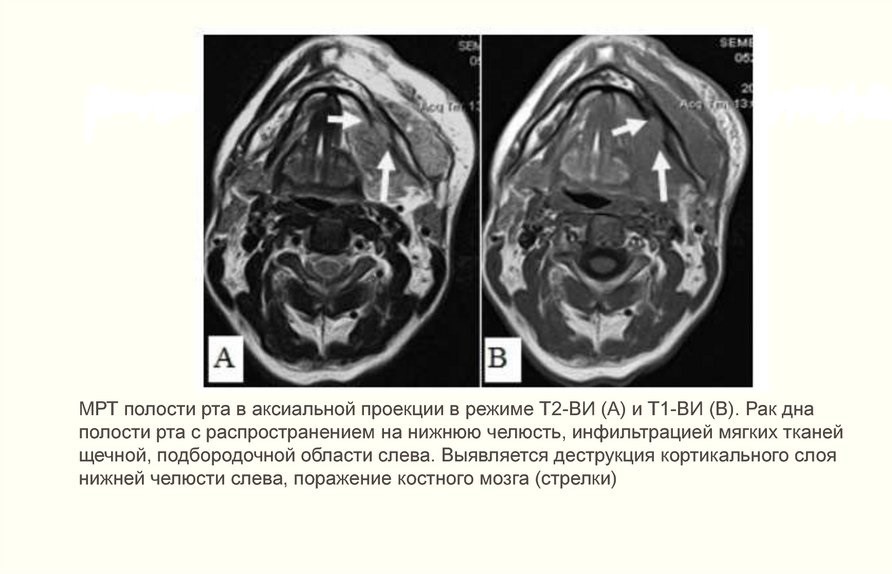
- КТ костей лица с контрастом. Снимки показывают прорастание опухоли в шейные сосуды, челюсть или основание черепа.
Лечение
Выбор тактики лечения зависит от стадии и распространенности новообразования. При быстром разрастании опухоли методы терапии комбинируются.
Принцип хирургического вмешательства врач определяет после определения стадии опухоли и ее распространения. Если раковые клетки проникли в надкостницу и окружающие ткани, проводится клиновидная, плоскостная или сагиттальная резекция челюсти. Если при обследовании выявлено прорастание раковых клеток напрямую в кость или дефект замечен уже во время операции, осуществляется сегментарная резекция нижней челюсти. Врач на месте оценивает поражение и определяет толщину иссекаемого слоя.
Следующий этап операции – это частичное или полное иссечение шейных лимфатических узлов для предотвращения метастазов при условии толщины опухоли более 4 мм или расположении очага опухоли в дне полости рта или на языке. Если новообразование расположено на срединной линии, то шейные лимфатические узлы иссекаются с двух сторон. Операция завершается одномоментным замещением поврежденных тканей.
После удаления опухоль отправляется на гистологическое исследование. Оценивается ее размер, толщина, глубина, края. На дальнейшее лечение влияет прорастание клеток за границы капсулы удаленного лимфатического узла, расхождение раковых клеток на соседние органы.
Облучение после операции назначается при диагностировании Т3, Т4, N2, Т3 стадий болезни не позже чем через шесть недель после удаления опухоли. Необходимость в лучевой терапии возрастает при периневральной инвазии в лимфатических сосудах. Суммарная очаговая доза за все сеансы – 60 гр, а разовая очаговая доза за один сеанс – 2 гр. При выявлении метастазов на шее СОД повышается до 66 гр, а при отсутствии риска метастазирования СОД уменьшается до 50 гр.
В качестве основного лечения лучевая терапия используется в суммарной очаговой дозе 60-70 гр. Процедура проводится пять дней в неделю, при этом она комбинируется с химиотерапией. Каждые три недели вводится 100 мг цисплатина.
Противоопухолевые препараты назначаются перед хирургическим вмешательством или одновременно с лучевой терапией для уменьшения размера новообразования. Иногда терапия назначается одновременно с операцией.
Лечение предполагает использование схемы 5-фторацила вкупе с цисплатином или иные средства – карбоплатин, метотрексат, блеомицин. Они вызывают ряд побочных явлений, например, рвоту или тошноту, выпадение волос, снижение аппетита, повышение кровоточивости. Симптомы исчезают после прохождения курса лечения, но после приема цисплатина иногда фиксируется стойкое нарушение слуха.
Прогноз рака полости рта зависит от стадии, на которой выявлена болезнь. Если лечение начато на нулевой стадии, то болезнь купируется. Стоит отметить, что курение провоцирует рецидив или перерождение опухоли, поэтому может потребоваться повторная операция или облучение. Оперирование на первой стадии повышает выживаемость до 80-85%, а комбинация лучевой терапии с операцией на второй стадии на 60-80%. Уже на последующих стадиях развития рака выживаемость не более 50%, при этом применяются все три метода лечения одновременно.
Диспансерное наблюдение
Поскольку опухоль может рецидивировать и дать метастазы, после пройденного курса лечения больной встает на учет в онкодиспансер. Первый год следует посещать врача каждый месяц, второй год профилактический осмотр проводится каждые 4-6 месяцев, а далее раз в год или при каких-либо недомоганиях. Осмотр предполагает прохождение обследования – УЗИ и контрастное МРТ мягких тканей шеи, ПЭТ, остеосцинтиграфию. Обязательна консультация отоларинголога, стоматолога и онколога. Доктор может сократить срок диспансеризации при высоком риске рецидива.
Список литературы по теме:
ИРКУТСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РФ
КЛИНИЧЕСКИЕ ЛЕКЦИИ ПО ОНКОЛОГИИ
Под редакцией проф. В.Г.Лалетина и проф. А.В.Щербатых
Зав. кафедрой онкологии
Российского государственного медицинского университета д-р мед. наук, профессор Петерсон С.Б.
Зав. кафедрой клинической онкологии и лучевой терапии с курсом ПО Красноярского государственного медицинского университета, Заслуженный врач РФ, д-р мед.наук, профессор Дыхно Ю.А.
КЛИНИЧЕСКИЕ ЛЕКЦИИ ПО ОНКОЛОГИИ / под ред. проф. В.Г.Лалетина и проф А. В. Щербатых.– Иркутск: Иркут. гос. мед. ун-т, 2009. – 149 с.
Клинические лекции по онкологии предназначены в качестве учебного пособия для студентов всех факультетов высших медицинских учебных заведений. Настоящее издание охватывает основные нозологические формы опухолевых заболеваний программы курса онкологии, факультетской и госпитальной хирургии, организацию онкологической службы Иркутской области, России и т.д.
Авторами лекций являются сотрудники курса онкологии, кафедры факультетской хирургии Иркутского государственного медицинского университета и врачи онкологического диспансера г.Иркутска.
Настоящие лекции не являются повторением отдельных глав учебников по онкологии, т. к. в них представлены, в том числе сведения и из монографий, журнальных статей, решений хирургических конференций и съездов последних лет. Поэтому отдельные разделы по каждой нозологической форме в лекциях представлены более подробно, что поможет студентам при подготовке к практическим занятиям, экзаменам и, к практической работе в будущем.
Лекции могут быть полезны интернам, ординаторам хирургам и онкологам, практическим врачам.
Печатается в авторской редакции Подписано в печать 27.07.09. Формат 60х90 1/16. Бумага офсетная.
Печать трафаретная. Усл.-изд. л. 14,85. Усл. печ. л. 13,5. Тираж 1000 экз.
РЕДАКЦИОННО-ИЗДАТЕЛЬСКИЙ ОТДЕЛ Иркутского государственного университета
664003, г. Иркутск, б. Гагарина, 36; тел. (3952) 24–14–36.
Лекция 1. Организация онкологической помощи в России
и Иркутской области (В.Г.Лалетин).………………………………….….4
Лекция 2. Диагностика онкологических заболеваний (В.Г.Лалетин,
Л. И. Галченко, А. И. Сидоров, Ю.К. Батороев, Ю.Г. Сенькин,
Лекция 3. Общие принципы лечения злокачественных
опухолей (В.Г.Лалетин, Н.А. Москвина, Д.М. Пономаренко)…………24
Лекция 4. Рак кожи и меланома (В.Г. Лалетин, К.Г. Шишкин)………….40
Лекция 5 Рак щитовидной железы (В.В.Дворниченко,
Лекция 6. Рак молочной железы (С.М.Кузнецов, О.А.Тюкавин)………64
Лекция 7. Рак легких (А.А. Менг)………………………………………..77
Лекция 8. Рак пищевода (А.А.Менг)..…………………………………. 82
Лекция 9. Рак желудка (В.Г.Лалетин, А.В.Белоногов)…. ……..86
Лекция 10. Рак ободочной кишки (В.Г.Лалетин)……………………….92
Лекция 11 . Рак прямой кишки (С.М.Кузнецов, А.А.Большешапов)…..98
Лекция 12. Рак печени (С.В.Соколова, К.А.Корнеев)… ………………111
Лекция 13. Рак поджелудочной железы (С.В.Соколова).
Лекция 14. Опухоли костей (В.Г.Лалетин, А.Б.Кожевников)…………126
Лекция 15. Злокачественные опухоли мягких тканей (В.Г.Лалетин,
Лекция 16. Лимфомы (В.Г.Лалетин, Д.А.Богомолов).

ОРГАНИЗАЦИЯ ОНКОЛОГИЧЕСКОЙ ПОМОЩИ В РОССИИ И ИРКУТСКОЙ ОБЛАСТИ
По линии академии медицинских наук (АМН) ведущим является Российский онкологический научный центр им. Н.Н.Блохина Российской академии медицинских наук (РАМН). Это одно из крупнейших медицинских учреждений мира в котором работает около 3000 человек, из них более 700 – научные сотрудники. В состав центра входят четыре института: НИИ клинической онкологии, НИИ детской онкологии и гематологии, НИИ канцерогенеза, НИИ экспериментальной диагностики и терапии опухолей. На базе центра работают 5 кафедр онкологии. Ведется обширное научное сотрудничество с международными организациями в области онкологии.
В Санкт–Петербурге работает НИИ онкологии им. Н.Н.Петрова и его сотрудники представляют все области клинической и экспериментальной онкологии.
Другим крупнейшим онкологическим учреждением России является Ростовский НИИ онкологии.
В Сибирском регионе с 1979 года действует научно - исследовательский институт онкологии Томского научного центра Сибирского отделения РАМН. Персонал института насчитывает более 400 человек, из них более 50 докторов медицинских наук. Ученые института изучили онкологическую заболеваемость на территории Сибири и Дальнего Востока. Впервые в клинической практике они внедрили метод интраоперационного облучения с использованием малогабаритного бетатрона. Впервые в стране
создан центр нейтронной терапии для лечения онкологических больных на циклотроне в Томском институте ядерной физики. Хорошо известны достижения онкологов Томска в лечении опухолей головы и шеи, опухолей опорно - двигательного аппарата и др.
Студентам, обучающимся в ИГМУ, естественно, необходимы сведения об онкологических учреждениях Иркутской области, об организации онкологической помощи в регионе, где они будут работать. В учебниках подобных материалов нет, поэтому по возможности восполняем этот пробел.
Структура онкологической службы Иркутской области
Учитывая распространенность злокачественных новообразований и необходимость ведения противораковой борьбы в 1945 году было принято постановление Правительства
В настоящее время Иркутский областной онкологический диспансер - это специализированное лечебное учреждение, являющееся методическим организационным центром оказания медицинской помощи онкологическим больным в Иркутской области. В диспансере работает поликлиника на 400 посещений в смену. Поликлинический прием ведут онкологи - торакальный хирург, уролог, гинеколог, маммолог, проктолог, химиотерапевт, врачи по лечению опухолей головы и шеи, мягких тканей и костей и др.
Здесь же размещены клиническая и биохимическая лаборатория, рентгенологическое отделение с кабинетом компьютерной томографии, кабинеты эндоскопии и эндохирургии, цитологические лаборатории, кабинеты УЗИ, организационно – методический кабинет.
В стационаре размещены следующие отделения - торакальное, колопроктологическое, онкогинекологическое, отделение опухолей головы и шеи, урологическое – каждое на 40 коек. Радиологическое отделение развернуто на 60 коек, химиотерапевтическое – на 45 и маммологическое – на 30 коек.
С 2006 года онкологические диспансеры г.г. Ангарска, Братска, Усолье - Сибирского являются филиалами Иркутского онкологического диспансера. Всего для лечения больных со злокачественными новообразованиями в области развернуто более 900 коек, из них 520 –
в Иркутске. Онкологические диспансеры укомплектованы опытными специалистами и оснащены современным оборудованием.
Структура онкологической службы Иркутской области представлена в таблице 1-1.
В 2008г. построен новый корпус Восточно-Сибирского онкологического центра. Основными задачами онкологического диспансера являются:
1. Обеспечение специализированной помощи.
2. Диспансеризация онкологических больных.
3. Организационно – методическая помощь медицинским учреждениям общего профиля по вопросам ранней диагностики злокачественных опухолей.
4. Систематический анализ показателей заболеваемости и смертности от злокачественных новообразований соответствующей территории.
Первичным звеном в структуре онкологической службы является онкологический кабинет. Основными задачами онкологического кабинета являются:
1. Организация ранней диагностики злокачественных новообразований.
2. Диспансеризация онкологических больных и лиц из групп повышенного риска.
3. Реабилитация онкологических больных.
4. Оказание медицинской помощи больным по рекомендации онкологических учреждений. Смотровые кабинеты являются одной из форм профилактических осмотров
1. Смотровой кабинет организуется в амбулаторно - поликлиническом учреждении.
2. Кабинет размещается в отдельной комнате, оснащается специальным оборудованием.
3. Работает в кабинете средний медицинский работник, прошедший специальную подготовку по онкологии.
4. Профилактический осмотр женщин включает осмотр кожных покровов и видимых слизистых оболочек, осмотр и пальпацию щитовидной и молочных желез, живота, периферических лимфатических узлов, осмотр в зеркалах шейки матки и влагалища, бимануальное обследование матки и придатков, пальцевое обследование прямой кишки женщинам старше 40 лет и при наличии жалоб. У всех женщин, обратившихся в кабинет,
берутся мазки с цервикального канала и шейки матки и направляются в цитологическую
Профилактический осмотр мужчин включает
осмотр кожных покровов и видимых
слизистых оболочек, осмотр и пальпацию области щитовидной железы, грудных желез,
живота, периферических лимфоузлов, наружных половых органов, пальцевое
обследование прямой кишки и предстательной железы.
40 коек отделения
Основные показатели онкологической помощи по Иркутской области
Злокачественные новообразования занимают третье место в структуре причин смерти
населения Иркутской области, что отражается на показателях продолжительности жизни.
Уровень заболеваемости злокачественными новообразованиями в Иркутской области за
последние пять лет увеличился на 25,3% и составил в 2007 году 351 человек
населения (таблица 1-2). Среди
8823 новых случаев злокачественных новообразований,
выявленных в Иркутской области в 2007 году, ведущая роль принадлежит раку легкого, раку кожи с меланомой и раку молочной железы. Последующие места в структуре онкологической заболеваемости занимают злокачественные новообразования желудка и ободочной кишки, лимфатической и кроветворной ткани, почки, шейки матки, тела матки, поджелудочной железы. При этом доля больных, выявленных в 3 - 4 стадии заболевания, остается на высоких цифрах.. На учете в онкологических учреждениях Иркутской области на конец 2007 года состоит 38895 человек, т.е. 1,5% населения области, каждый 65 житель области болеет злокачественными новообразованиями. 18336 пациента или 47,1% (РФ – 49,4%) всех учтенных онкологических больных состояли на учете 5 лет и более. Эти показатели могли бы быть значительно выше, если бы заболевания выявлялись своевременно.
Таблица 1-2 Основные показатели онкологической помощи по Иркутской области
Заболеваемость на 100 000
Летальность на первом
Смертность на 100 000
Анализ показывает, что причинами запущенности в 50% наблюдений явилось несвоевременное обращение, в 40% - врачебные ошибки и только в 10% - скрытое течение.
Впервые пациенты обращаются, как правило, в общую лечебную сеть. Поэтому важно, чтобы каждый врач общего профиля имел онкологическую настороженность, которая предполагает знание клиники рака основных локализаций.
В ИГМУ с 1976 года на базе областного онкологического диспансера работает курс онкологии (зав. – профессор В.Г. Лалетин). Сотрудники курса выполняют лечебную, научную работу и преподают онкологию на лечебном, медико-профилактическом и педиатрическом факультетах, осуществляют подготовку интернов и ординаторов.
В 1998 году в Иркутском ГИДУВе открыта кафедра онкологии (зав. – доктор медицинских наук В.В. Дворниченко). Сотрудники этой кафедры проводят последипломную подготовку по онкологии врачей не только Иркутской области, но и Сибирского региона.
Дворниченко Виктория Владимировна, главный врач Иркутского онкодиспансера, главный онколог Сибирского федерального округа, д.м.н, профессор, зав.кафедрой онкологии Иркутского ГИУВа.
ДИАГНОСТИКА ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ В.Г.Лалетин, Л. И. Галченко, А. И. Сидоров, Ю.К. Батороев, Ю.Г. Сенькин,
Основные принципы диагностики онкологических заболеваний
Этап 2 – физикальное обследование.
Этап 3 – проведение лабораторных и инструментальных методов.
При этом учитываются принятые стандарты обследования. В случае онкологического заболевания проводится морфологическая верификация опухоли и устанавливается стадия по системе TNM.
Алгоритм диагностики злокачественных новообразований представлен в таблице 3. При активном выявлении – скрининге, или при обращении пациента после появления
Анамнез и объективное исследование должны быть направлены на выявление опухолевых феноменов: обтурации, деструкции, компрессии, интоксикации, опухолевидного образования. Обтурация возникает при нарушении проходимости трубчатых органов и как симптом часто сопутствует раку пищевода, желчных путей, бронхов и т.д.
Деструкция возникает при распаде опухоли и проявляется кровотечением. Компрессия бывает вызвана тем, что опухолевая ткань сдавливает кровеносные и лимфатические сосуды, а также нервные стволы, вызывая отек конечностей, боли. Известна медиастинальная форма рака легкого, при которой клиническим проявлением опухоли, поражающей метастазами средостение, является отек и набухание вен головы и шеи. Интоксикация продуктами распада опухоли может вызвать анемию и лихорадку. У 10-15% онкологических больных не удается выявить первичный очаг, а заболевание проявляется метастазами. И все-таки первым признаком злокачественного новообразования чаще всего
является сама опухоль, определяемая либо визуально, либо пальпаторно, либо при проведении инструментальных методов исследования.
Лабораторные исследования. Опухолевые маркеры
Изменения периферической крови чаще отмечаются при распространенных стадиях злокачественных опухолей: это анемия, ускорение СОЭ свыше 30 мм/час, лейкопения или лейкоцитоз, лимфопения, тромбоцитопения или тромбоцитоз. Эти изменения носят неспецифический характер, также как и биохимические сдвиги. При раке поджелудочной железы наблюдается повышение липазы и амилазы, щелочной фосфатазы. На сегодняшний день не существует единственного лабораторного теста, указывающего на наличие злокачественной опухоли в организме.
При этом является установленным, что злокачественные клетки могут выделять в жидкие среды организма специфические продукты жизнедеятельности. В 1848 году Бенс – Джонс описал необычную реакцию преципитации в моче больных миеломной болезнью. Это было связано с выделением опухолью легких цепей иммуноглобулинов. Миеломные белки Бенс – Джонса представляют собой специфические моноклональные антитела.
В 1848 году биологические методы дали возможность выявлять феохромоцитому по уровню катехоламинов в крови, а хорионэпителиому – по экскреции хорионического гонадотропина. Несколько позднее научились определять серотонин крови и его метаболиты в моче при карциноидном синдроме.
Большим достижением было открытие онкофетальных антигенов советскими учеными Г.И. Абеловым и Ю.С.Татариновым (1963, 1964). Онкомаркеры отражают различные стороны функциональной активности злокачественных клеток. Это ферменты, опухолеассоциированные антигены, эктопические гормоны, некоторые белки, пептиды и метаболиты. Их более 50 и количество продолжает увеличиваться. Характеристика некоторых опухолевых маркеров представлена в таблице 2.
Читайте также:

