Истории онкобольных с острым миелоидным лейкозом
Применение цитарабина в дозе 100—200 мг/м2 увеличило вероятность достижения полной ремиссии до 30 %. Длительное использование цитарабина в малых дозах (10 мг/м2 подкожно 2 раза в день в течение 3— 4 нед) представляет собой особую, в ряде случаев очень эффективную химиотерапию ОМЛ. Так, по данным РАМН, описанный способ лечения позволяет получить полную ремиссию у 20—25 % больных с резистентными к стандартной терапии формами ОМЛ, при этом общая и безрецидивная 5-летняя выживаемость у них равна 15 и 30 % соответственно. Тем не менее при применении цитарабина в малых дозах у первичных больных ОМЛ общая и безрецидивная 5-летняя выживаемость составляет всего 6 и 7 %, соответственно.
Вскоре после введения цитарабина в широкую практику американская Группа В по изучению рака и ОЛ (CALGB) в рандомизированном исследовании продемонстрировала лучшие результаты при использовании цитарабина в сочетании с 6-тиогуанином (6-ТГ) по сравнению с монотерапией цитарабином [83]. Даунорубицин был добавлен к цитарабину и 6-ТГ в начале 70-х годов, и этот курс получил общепринятое название DAT.

Данное сочетание препаратов оказалось эффективнее комбинации цитарабина и 6-ТГ, что было доказано в двух рандомизированных исследованиях. Частота достижения полной ремиссии варьировала от 50 до 82 %, в среднем составляя 63 %. Дальнейшие исследования с целью сравнительной оценки результатов индукционной терапии, проведенной с использованием программ 7 + 3 (цитарабин по 100 мг/м2 2 раза в сутки в 1—7-й день, даунорубицин 45 мг/м2 1 раз в сутки в 1—3-й день) и DAT (те же препараты + 6-ТГ по 60 мг/м2 2 раза в день, 7 дней) показали, что по эффективности они почти идентичны. Средний процент полных ремиссий при применении программы 7 + 3 составил 64.
Последующие усовершенствования двух программ химиотерапии, ставших к концу 70-х годов XX в. основными в лечении острого миелоидного лейкоза, базируются на результатах серии клинических исследований по установлению оптимальных доз препаратов, кратности и способов их введения, выбору антрациклина (даунорубицин или доксорубицин). Доказано, что программа 7 + 3 эффективнее программы 5 + 2, при этом увеличение длительности введения цитарабина до 10 дней не способствовало улучшению результатов лечения.
Непрерывное введение цитарабина оказалось лишь немного более эффективным, чем двукратное краткосрочное введение. Цитарабин в дозе 100 или 200 мг/м2 в программе 7 + 3 был одинаково эффективным. Сравнительная оценка результатов применения даунорубицина и доксорубицина выявила преимущества программы с даунорубицином, поскольку доксорубицин оказывал более токсическое воздействие на слизистую оболочку желудочно-кишечного тракта, что способствовало увеличению ранней летальности. Таким образом, в 70-е — 80-е годы XX в. эмпирическим путем были выработаны оптимальные программы химиотерапии, которые в любом гематологическом центре при использовании препаратов в должных дозах позволяют получить стандартные результаты. Это время можно считать периодом становления и значительных успехов химиотерапии ОМЛ, так как впервые у большинства больных (60—65 %) удавалось достигнуть полной ремиссии. У значительного числа больных (20—25 % в течение 5 лет не отмечался рецидив заболевания, что обычно расценивают как онкологическое выздоровление.
Однако к концу 80-х годов назрела необходимость в создании более эффективных химиотерапевтических подходов к лечению острого миелоидного лейкоза. Исследования, направленные на улучшение его результатов, проводили и проводят на всех этапах противоопухолевого лечения: индукции ремиссии, постремиссионной терапии — консолидации и поддерживания ремиссии. С момента появления в середине 60-х годов XX в. первых цитостатических препаратов, эффективных при лечении ОМЛ, исследователи установили, что интенсификация лечения приводит к улучшению долгосрочных результатов.
В основе современных программ химиотерапии по-прежнему лежат различные варианты интенсификации лечения и многокомпонентность лечебных схем. Существует несколько таких направлений в лечении, новых и уже достаточно изученных, которые могут определять исходы терапии ОЛ. Во-первых, это введение в известные ранее программы дополнительных цитостатических препаратов; во-вторых, использование новых цитостатических препаратов в качестве альтернативы изученных; в-третьих, увеличение доз препаратов (особенно цитарабина); в-четвертых, модификация стандартных программ химиотерапии на основании кинетических параметров бластных клеток в ходе терапии и характерных особенностей восстановления кроветворения после цитостатического воздействия; в-пятых, применение ростовых гемопоэтических факторов для прайминга (введение больному этих факторов до начала химиотерапии с целью вывода большего числа лейкемических клеток в митотический цикл и, соответственно, более эффективного цитостатического воздействия на делящиеся клетки) и укорочения периода посткурсовой аплазии; в-шестых, использование новых биологически активных препаратов, не дающих цитостатический эффект; в-седьмых, применение ТКМ (аллогенного или аутологичного) в качестве мегадозной терапии, по существу летальной и для нормального костного мозга, и для клеток опухолевого клона.
Перечисленные подходы (за исключением ТКМ, которая осуществляется только больным в период ремиссии), используют в индукционной фазе, в период консолидации и в ходе поддерживающей терапии.
Диагноз: Острый миелобластный лейкоз, первая атака, острая фаза.
На момент осмотра больной предъявляет жалобы на общую слабость; снижение работоспособности; одышку в покое, геморрагии на нижних и верхних конечностях, снижение массы тела
Пациент считает себя больным с 20.11.14 года, когда сильно снизилась работоспособность, постоянное ощущение слабости, усталость даже после полноценного сна. Появились беспричинные синяки по телу, снижение веса на 5 кг .
Обратился к терапевту по месту жительства. После сдачи анализов был направлен в ВОКБ№1.
Больной в сознании, выражение лица осмысленное, речь ясная. Общее состояние больного: удовлетворительное. Тип телосложения: гиперстенический, рост 160, вес 81. Кожа и слизистые оболочки бледно-розового цвета. Гемморагии на руказ и ногах. Подкожная жировая клетчатка выражена умеренно, распространена равномерно. Осмотр зева: слизистые розового цвета, нормальной влажности,
гиперемии нет. Миндалины не увеличены, чистые. Шея правильной формы. Набухания и пульсации яремных вен нет. Отеков нет.
Сердечно-сосудистая система
Набухание шейных вен, расширение подкожных вен туловища и конечностей, а также видимая пульсация сонных и периферических артерий отсутствуют. Цианоза, периферических отёков нет.
При пальпации лучевых артерий пульс одинаковый на обеих руках, ритмичный, нормального напряжения, удовлетворительного наполнения, по величине большой, по форме – нормальный, ЧСС 76 уд/мин,
Сердечный толчок визуально не определяются. АД 130 /90 мм рт. ст.
При пальпации: верхушечный толчок не определяется
При аускультации: тоны сердца ясные, ритмичные. Патологические шумы не прослушиваются.
- Границы относительной тупости сердца:
Правая — на уровне 4 межреберья проходит по правому краю грудины
Левая — на уровне 5 межреберья на 1,5 см. кнутри от
левой срединно-ключичной линии
Верхняя — по левой окологрудинной линии на 3 ребре
- Границы абсолютной тупости сердца:
Правая — на уровне 4 межреберья проходит по левому
Левая — на уровне 5 межреберья на 2,0 см. кнутри от
левой срединно-ключичной линии
Верхняя — по левой окологрудинной линии на 4 ребре
Конфигурация сердца не изменена.
Дыхательная система
Осмотр и пальпация: Носовая перегородка не деформирована. Дыхание через нос свободное. Гортань нормальной формы, ощупывание безболезненно. Болей при глотании нет. Форма грудной клетки цилиндрическая. Правая и левая половины грудной клетки симметричны. Над — и подключичные ямки обозначены слабо, выражены одинаково справа и слева. Движение обеих половин грудной клетки синхронно. Вспомогательные дыхательные мышцы в дыхании не участвуют. Окружность грудной клетки на уровне нижних углов лопаток и IV-х ребер спереди: при спокойном дыхании — 89 см, при максимальном вдохе — 92 см, при максимальном выдохе — 86 см. Максимальная экскурсия грудной клетки — 6 см. Тип дыхания — преимущественно брюшной. Частота дыхания — 18 в минуту в покое. Ритм дыхания в покое правильный.
При пальпации грудной клетки – грудная клетка безболезненна. Голосовое дрожание не изменено, ощущается в симметричных участках грудной клетки с одинаковой силой. Грудная клетка эластичная.
- При сравнительной перкуссии над всей поверхностью лёгких определяется ясный лёгочный звук.
- При топографической перкуссии:
Нижняя граница легкого
При аускультации в легких везикулярное дыхание. Побочные дыхательные шумы не выслушиваются.
Пищеварительная система
Слизистая полости рта равномерной розовой окраски, язык обычной величины и формы, влажный, розовый, чистый, мягкое и твердое небо розовые, без пятен и налета, миндалины не увеличены. Живот округлый, обе половины симметричны, пупок умеренно втянут, кожа живота имеет нормальную окраску, Живот безболезненный. Свободная жидкость в брюшной полости не определяется. Признаков метеоризма, видимой перистальтики не обнаружено. Симптом Щеткина-Блюмберга отрицательный.
Кишечник. При поверхностной легкой пальпации болезненности нет. Все отделы кишечника расположены правильно, обычного диаметра, эластичные, стенка гладкая, ровная, подвижная, безболезненная, урчания нет.
Печень. Границы печени по Курлову 10, 9 и 8 см. При поверхностной пальпации печени болезненности не выявлено. При глубокой — на глубоком вдохе край печени выходит из-под края реберной дуги на 0.5 см. Симптомы Мюсси, Ортнера отрицательны.
Мочеполовая система
Поясничная область при осмотре не изменена. Болезненности в пояничной области не определяется. Почки в положениях лёжа на спине и стоя не пальпируются. Симптом Пастернацкого отрицательный. Цвет мочи желтый. Диурез не нарушен. При пальпации мочевой пузырь не выступает за верхний край лобка.
Эндокринная система
Вторичные половы признаки соответствуют возрасту. Щитовидная железа не увеличена, эластичная.
Система крови
Лимфоузлы не увеличены, при пальпации безболезненные. Селезенка не пальпируется, перкуторно определяется по средней подмышечной линии между IX и XI ребрами:
Продольный размер- 9 см
Поперечный размер- 4 см
Нервная система
Ориентирован во времени, месте, ситуации. Эйфории, бреда, галлюцинаций не отмечается. Сон не нарушен. Патологических рефлексов не выявлено. Изредка отмечается головная боль. Судороги и непроизвольные движения не наблюдаются, трофических нарушений и болезненности по ходу нервных стволов нет, обоняние и вкус не нарушены. Движение глазных яблок в полном объёме, зрение нормальное, форма зрачков правильная, мимическая мускулатура симметрична, оскала зубов нет. Со стороны слуха патологических изменений нет.
Результаты лабораторных исследований
Общий анализ крови
Бластные клетки 86
Заключение: анемия, значительная тромбоцитопения, выраженный лейкоцитоз.
Общий анализ мочи
Удельный вес: 1008
Лейкоциты: 0-2 в п/з
Иммунологическое исследование крови
Группа крови В(III)А
Рн принадлежность Rh (+) положительная
Биохимический анализ крови
Общий белок 79 ммоль/л
Билирубин общий: 14,5 ммоль/л (до 17, 0)
Билирубин прямой 4,5 ммоль/л (до 3,4)
Креатинин 109 мкмоль/л (44-100)
Лактатдегидрогеназа 134 Ед/л
Глюкоза крови 4,65 ммоль/л
Заключение: повышение прямого билирубина, креатинина
Анализ свертывающей системы крови
Протромбиновое время 17,6 сек. (11,3 — 18,5 сек)
Протромбиновый индекс 56% (90 — 100%)
Фибриноген 2,5 г/л (2 — 4 г/л)
Заключение: показатели свертывающей системы крови в пределах нормы
Цвет — бесцветная, прозрачная
Цитоз — 1 клетка
Реакция Панди — положительная
Исследование стернального пунктата
| Название клеток | Норма | Найдено | Заключение |
| Миелобласты | 0,25-6,4 | 83,1 | Костный мозг гиперклеточный. Бласты 83,1% ядерного состава (средних, и мелких размеров, с округлыми ядрами, нежный стуктурный хроматин). МПО положительный в 100% бластах. Лимфоциты 11,5% ядерного состава. Зернистый росток составляет 3,6%, красный и мегакариоцитарный ростки редуцированы. |
| Промиелоциты | 0,5-0,8 | — | |
| Миелоцит Н | 4,5-16,0 | 1,0 | |
| Юные | 0,9-21,6 | 0,3 | |
| Палочкоядерные Н | 14,0-33,0 | 0,5 | |
| Сегментоядерные Н | 13,0-27,0 | 1,8 | |
| Миелоциты Э | |||
| Юные Э | |||
| Палочкоядерные Э | 0,5-3,2 | — | |
| Сегментоядерные Э | |||
| Базофилы | |||
| Лимфоциты | 1,2-11,5 | 11,5 | |
| Моноциты | |||
| Плазматические клетки | 0,1-1,0 | 0,5 | |
| Ретикулярные клетки | |||
| Эритробласты | 0,5-6,0 | — | |
| Нормобластические базофилы | — | ||
| Мегалобласты |
При рентгеноскопии легкие: легочные поля прозрачные. Корни структурные, синусы свободные, диафрагма подвижная. Срединная тень не расширена.
Заключение: Синусовый ритм, ЧСС 71 в минуту, нормальное расположение ЭОС, нарушение внутрижелудочковой проводимости в системе правой ножки пучка Гиса.
Дифференциальная диагностика
| ПРИЗНАКИ | Миелолейкоз | Идиопатический миелофиброз | Истинная полицитемия |
| Возраст больных | Преимущественно до 50 лет | Преимущественно старще 50 лет | 50-60 лет, но может колебаться от 15 до 59 лет |
| Геморрагический синдром | Умеренно или значительно выражен (преимущественно в фазе акселерации и в терминальной фазе) | Обычно не выражен | Обычно не выражен |
| Плотность увеличенной селезенки | Умеренная | значительная | значительная |
| Декомпенсация клинического сотояния | Наступает быстро, через 2-3 года от начала заболевания. | Наступает медленно, через 5 лет от начала заболевания. | Наступает медленно, через 15 лет от начала заболевания. |
| R-графия трубчатых костей | Отсутствие изменений или диффузный или очаговый остеопороз | Уплотнение кортикального слоя, сужение костно-мозгового канала | Без патологии |
| Анемия | Появляется в развернутой стадии, быстро прогрессирует | Редко при переходе в терминальную стадию | Редко, практически никогда |
| Нормабластоз | При развитии вторичного фиброза | Рано в начальной стадии заболевания | |
| Число лейкоцитов | Гиперлейкоцитоз | N или умеренный лейкоцитоз (10-30) | Повышение лейкоцитов до уровня 9-15 |
| Лейкоцитарная формула | Выраженный нейтрофилез, сдвиг влево до промиелоцитов единичных бластов | Нейтрофилез, умеренное повышение числа эозинофилов и базофилов, бластный криз редко | Нейтрофилез, палочкоядерный сдвиг, миелобласты не обнаруживаются. Увеличение юазофилов, эозинофилов, моноцитов. Увеличение активности ЩФ. |
| Количество тромбоцитов | N или умеренный тромбоцитоз (до 500) в терминальной стадии тромбоцитопения | Тромбоцитоз более 500, редко тромбоцитопения. | Тромбоцитоз до 500-1000, фрагменты мегакариоцитов. |
| Миелограмма | Пунктат гиперклеточный, нормальное или пониженное коллличество мегакариоцитов, гиперплазия гранулоцитарного ростка с увеличением количествабластов, эритроидный росток сохращен. | Низкая клеточность, пунктат скудный, колличество мегакариоцитов повышено, преобладают зрелые или созревающие нейтрофильные ганулоциты, раздражение эритропоэза (у больных с гемолизом) | Гиперплазия всех трех ростков кроветворения спреобладанием эритроидного и мегакариоцитарного и значительным уменьшением за счет преимущественной гиперплазии красного ростка. |
| Цитогенетические признаки | Филадельфийская хромосома у 95% | Филадельфийская хромосома отсутствует | Филадельфийская хромосома отсутствует |
Формулировка окончательного диагноза
Лейкоз острый, атака первая ставится на основании:
-жалоб: на общую слабость, усталость, одышку в покое, беспричинные геморрагии по всему телу, потерю веса;
-анамнеза: считает себя больным с 20.11.14 г. когда впервые появились беспричинные геморрагии по всему телу, почувствовал сильную слабость, одышку, появилась субфебрильная температура, потеря в весе около 5 кг за месяц.
— лабораторных данных: в ОАК выраженный лейкоцитоз, анемия, тромбоцитопения.
Миелобластный вариант ставится на основании анализа стернального пунктата, по которому обнаружено 83,1% миелоцитарных бластов.
Лечение
Среди этапов лечения выделяются следующие:
- Индукция ремиссии. Начинается сразу после установления диагноза по программе, соответствующей варианту лейкоза и заключается в проведении курсовой цитостатической терапии по стандартизированным программам, составленным в соответствии с вариантом заболевания особенностями течения процесса. После купирования стадии медикаментозной гипоплазии в случае эффективного лечения развивается ремиссия острого лейкоза. Подтверждается ремиссия с помощью пункции красного костного мозга, люмбальной пункции и клинического осмотра.
При отсутствии эффекта после двух курсов ПХТ или через 4 недели лечения необходим переход на другую программу.
- Консолидация ремиссии-закрепление достигнутого противоопухолевого эффекта. Этот этап наиболее агрессивный и высокодозный в отношении цитостатических препаратов и проводится в период становления ремиссии. Задачей этого периода является по возможности полное уничтожение лейкозных клеток, оставшихся после индукции ремиссии, а также более выраженное сдерживающее влияние на дремлющую лейкозную клеточную субпопуляцию.
- Профилактика нейролейкоза-распространяется на все периоды лечения. В период индукции выполняется контрольно-диагностическая люмбальная пункция, а затем профилактическое введение цитостатических препаратов:
Основной период профилактики нейролейкоза осуществляется во время первой фазы, индукционного лечения, затем в течение первого года выполняются профилактические пункции 1 раз в месяц, в последующем 1 раз в 3 месяца на фоне поддерживающей терапии.
При лечение курируемого больного используются следующие препараты.
- Rp: Citozari-200,0mg.
D.S. в/в, 1 раз в день.
Механизм действия: относится к группе циклоспецифичных препаратов. Антипиримидиновый метаболит, блокирует синтез ДНК в результате нарушения превращения цитидина в деоксицитин.
- Rp: Sol. Cycloferoni 400,0 mg
D.S. в/м, 1 раз в день.
Циклоферон — это иммунокорректор (препарат, восстанавливающий защитные силы организма). Механизм его действия заключается в стимуляции выработки большого количества альфа и бета интерферона в органах и тканях, содержащих элементы лимфоидной ткани (лимфатические узлы, миндалины, слизистая оболочка тонкой кишки, печень, селезенка, дыхательные пути).
Кроме того, циклоферон стимулирует клетки костного мозга, вызывая активизацию клеточного иммунитета: повышенное образование гранулоцитов (лейкоцитов, которые защищают организм от внедрения бактерий и вирусов путем их уничтожения) и Тлимфоцитов. Эти свойства позволяют усиливать не только противовирусный, но и противобактериальный иммунитет.
Прогноз
Ближайший — благоприятный, в связи с адекватным ответом на проводимую терапию и положительную динамику.
Отдаленный — неблагоприятный, учитывая возможность перехода ремиссии заболевания в фазу рецидива и фазу бластного криза в любое время.
Назначение курсов цитостатиков: цитарабина (цитостатический препарат из группы антиметаболитов-аналогов пиримидина).
Курс цитозин-арабинозида (синтетический нуклеозид, антагонист пуринов и пиримидинов)
Дополнительные препараты – эторозид (ингибитор топоизомеразы II. Является полусинтетическим производным подофиллотоксина. Оказывает цитотоксическое действие за счет повреждения ДНК) и/или идарубицин (антрациклиновый антибиотик, цитостатический препарат, аналог даунорубицина )
Рассылка Пикабу: отправляем лучшие посты за неделю 🔥
Спасибо!
Осталось подтвердить Email - пожалуйста, проверьте почту 😊
Школа не для знаний, а для социализации.
Для знаний - репетиторы.
Печально, но факт.

Сообщество, посвященное авторскому эротическому контенту.
ВНИМАНИЕ. Для просмотра постов включите в настройках "Показывать NSFW-контент".












Продолжение постов о лейкозе, больнице и обо мне
Не ругайте меня что я так долго не писала. Сегодня у меня маленькая годовщина, я уже целый месяц лежу в больницах.
Теперь я лежу в инфекционке. Но давайте по порядку. Я уже успокоилась и не паникую. Это уже отлично, позитивный настрой очень важен в лечении. А я научилась получать удовольствие от жизни даже в больнице. Я рисую, слушаю музыку, смотрю фильмы и иногда ем вкусняшки. И от всего этого я выжимаю максимум удовольствий. Я уже не боюсь говорить с дочерью, она видит маму, которая улыбается. Мы научились рисовать и лепить вместе, она устраивает мне концерты и лечит меня. И всё это по видеосвязи. И всё без грусти. Моя мама тоже успокоилась, она очень рада что я перестала плакать. Стараюсь быть счастливой, настолько, насколько это возможно в больнице ради своей мамы. Ей и без моих слез пришлось очень тяжело за этот месяц.
А теперь ближе к сути. В гематологическом отделении у меня прекрасный врач. Аида Ураловна. Правда, она замечательная. Я ей верю. Она говорит что лечение уже началось и всё под контролем. Она профессионал, 25 лет опыта, в отделении все надеятся попасть к ней. Она вывела мои показатели крови почти до нормы. Сделаны две стерналки, в обеих бластов нет. Это уже хорошо. Сделали трепанобиопию. Вот эта процедура мне не очень понравилась, делают, конечно, анестезию, но это неприятно. И страшнее, чем стерналка. Я до визга боюсь уколов в ягодицу, а тут такие манипуляции с огромной иглой. Но я герой, только чуточку мычала и перенесла всё прям отлично. Трепанобиопию отдали в другую лабораторию на цитогенетический анализ. К сожалению материала взяли мало и этого не хватило для нормальной диагностики. Поэтому пока у меня стоит предварительный диагноз Апластическая анемия. Это тоже очень неприятная штука, но выживаемость выше, чем при остром лейкозе и поэтому я рада и такому диагнозу.
А ещё в Сибае меня заразили коронавирусом. Аида Ураловна хотела меня выписывать, но у меня поднялась температура и на кт обнаружили поражение лёгких 15%. Поэтому теперь я в инфекционке. Тут, если честно, так себе. Сначала меня поселили в отделение, где находятся тяжёлые больные, сейчас я в другом отделении и тут всё более менее хорошо. В том отделении, для тяжёлых больных мест вообще нет. Люди живут в коридоре. Я тут видела как умерли два человека, мужчина в коридоре упал, начал задыхаться и буквально за две минуты умер. Его не успели реанимировать. И сегодня утром меня разбудила медсестра чтобы мы вышли из палаты, пока они увозят бабушку. Она не ела и не пила, говорят уже несколько дней и вот так вот. Вообще, в гематологии тоже видела как умер мужчина. Говорят что он долго лечился, его пытались реанимировать, но не получилось. А ещё в гематологии я заразила бабушку после химии и она умерла в реанимации. Спасибо сибайским врачам, именно из-за них я лежала в палате с женщиной, у которой была вирусная пневмония(хотя даже в инфекционке всем подряд ставят пневмонию, даже мне, хотя в ркб мне поставили подтвержденый ковид). Когда кто-то умирает становится жутко. Я не видела мёртвых людей раньше и на меня всё это очень сильно давит, но мне не страшно, как ни странно.
В субботу мне снова делали кт и теперь у меня поражение лёгких 36%. Температуры уже нет, кашля и отдышки нет, сатурация в норме. Но показатели крови опять упали и сейчас я капаюсь эритроцитарной массой и тромбоконцентратом. У меня сейчас хороший врач, она созваниется с Аидой Ураловной и консультируется, так что я не переживаю.
Начала рисовать картины по номерам, одну закончила, теперь делаю вторую. Это меня успокаивает, всё таки тяжело сидеть без дела. Бывший муж приносит мне домашнюю еду и вкусняшки. Он меня поддерживает и меня это спасает. Несколько друзей слились и я рада что они пропали, не дав мне надежды на дружбу. Вообще, в больнице все стараются поддержать друг друга и я этому радуюсь. Хорошо когда рядом есть эмпатичные люди. Всем нужны добрые слова, особенно в таком месте.
Тут в больнице не хватает мед персонала. Прям катастрофически. В этом отделении всё ещё под контролем, а в предыдущем был мрак. Люди в коридорах, везде грязь, все стонут, кряхтят и задыхаются. Все лекарства я выбивала. Я за 6 дней так и не получила этамзилат в таблетках, потому что они заказали раствор для внутримышечных инъекций(мне их нельзя, потому что кровь не сворачивается вообще). И лечащий врач, глядя на историю болезни, мне несколько раз предлагал уколы в ягодицу. Я бы согласилась, если бы не истекала от них кровью. А ещё мне искололи вены до чёрных синяков, но анализ крови в лабораторию не заносили аж 4 раза. Они не сказали куда дели мою кровь и зачем она им нужна)
Меня очень радует что сейчас врач очень ответственно(даже слишком) подходит к моему лечению. Теперь мне не забывают положить лекарства и ставить капельницы, за анализами крови следит врач, а не я, да и вообще она постоянно контактирует с Аидой Ураловной и это отлично.
Как только мои показатели крови будут в норме, меня выпишут и я на 2 недели изолируюсь. А потом снова в больницу, делать трепанобиопию и опять капать кровь.
Не теряйте меня. Всем спасибо за поддержку и пожелания. Вы меня спасли. Всем желаю отменного здоровья и силы. Всё будет хорошо)
![]()
Опять я со своими болячкамиПродолжение поста
Сегодня приходил мой гематолог, сказала что завтра мы снова будем сдавать пункцию, а в четверг трепанобиопию.
Возможно что из-за гормонов, которые капали в Сибае, мои бласты спрятались и это всё таки острый лейкоз.
Я только успокоилась и снова вернулась в этот ад.
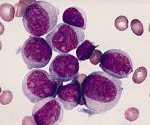
Острый миелоидный лейкоз – злокачественное заболевание системы крови, сопровождающееся неконтролируемым размножением измененных лейкоцитов, снижением количества эритроцитов, тромбоцитов и нормальных лейкоцитов. Проявляется повышенной склонностью к развитию инфекций, лихорадкой, быстрой утомляемостью, потерей веса, анемией, кровоточивостью, образованием петехий и гематом, болями в костях и суставах. Иногда выявляются изменения кожи и припухлость десен. Диагноз устанавливается на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, трансплантация костного мозга.
МКБ-10
- Причины острого миелоидного лейкоза
- Классификация острого миелоидного лейкоза
- Симптомы острого миелоидного лейкоза
- Диагностика и лечение острого миелоидного лейкоза
- Прогноз острого миелоидного лейкоза
- Цены на лечение
Общие сведения
Острый миелоидный лейкоз (ОМЛ) – злокачественное поражение миелоидного ростка крови. Неконтролируемая пролиферация лейкозных клеток в костном мозге влечет за собой подавление остальных ростков крови. В результате количество нормальных клеток в периферической крови уменьшается, возникают анемия и тромбоцитопения. Острый миелоидный лейкоз является самым распространенным острым лейкозом у взрослых. Вероятность развития болезни резко увеличивается после 50 лет. Средний возраст пациентов составляет 63 года. Мужчины и женщины молодого и среднего возраста страдают одинаково часто. В старшей возрастной группе наблюдается преобладание лиц мужского пола. Прогноз зависит от вида острого миелоидного лейкоза, пятилетняя выживаемость колеблется от 15 до 70%. Лечение осуществляют специалисты в области онкологии и гематологии.

Причины острого миелоидного лейкоза
Непосредственной причиной развития ОМЛ являются различные хромосомные нарушения. В числе факторов риска, способствующих развитию таких нарушений, указывают неблагоприятную наследственность, ионизирующее излучение, контакт с некоторыми токсическими веществами, прием ряда лекарственных препаратов, курение и болезни крови. Вероятность возникновения острого миелоидного лейкоза увеличивается при синдроме Блума (низкий рост, высокий голос, характерные черты лица и разнообразные кожные проявления, в том числе гипо- или гиперпигментация, кожная сыпь, ихтиоз, гипертрихоз) и анемии Фанкони (низкий рост, дефекты пигментации, неврологические расстройства, аномалии скелета, сердца, почек и половых органов).
Острый миелоидный лейкоз достаточно часто развивается у больных с синдромом Дауна. Прослеживается также наследственная предрасположенность при отсутствии генетических заболеваний. При ОМЛ у близких родственников вероятность возникновения болезни повышается в 5 раз по сравнению со средними показателями по популяции. Самый высокий уровень корреляции выявляется у однояйцевых близнецов. Если острый миелоидный лейкоз диагностируется у одного близнеца, риск у второго составляет 25%. Одним из важнейших факторов, провоцирующих ОМЛ, являются заболевания крови. Хронический миелоидный лейкоз в 80% случаев трансформируется в острую форму болезни. Кроме того, ОМЛ нередко становится исходом миелодиспластического синдрома.
Ионизирующее излучение вызывает острые миелоидные лейкозы при превышении дозы 1 Гр. Заболеваемость увеличивается пропорционально дозе облучения. На практике имеет значение пребывание в зонах атомных взрывов и аварий на атомных электростанциях, работа с источниками излучения без соответствующих защитных средств и радиотерапия, применяемая при лечении некоторых онкологических заболеваний. Причиной развития острого миелоидного лейкоза при контакте с токсическими веществами является аплазия костного мозга в результате мутаций и поражения стволовых клеток. Доказано негативное влияние толуола и бензола. Обычно ОМЛ и другие острые лейкозы диагностируются спустя 1-5 лет после контакта с мутагеном.
В числе лекарственных средств, способных провоцировать острые миелоидные лейкозы, специалисты называют некоторые препараты для химиотерапии, в том числе ингибиторы ДНК-топоизомеразы II (тенипозид, этопозид, доксорубицин и другие антрациклины) и алкилирующие средства (тиофосфамид, эмбихин, циклофосфамид, хлорамбуцил, кармустин, бусульфан). ОМЛ также может возникать после приема хлорамфеникола, фенилбутазона и препаратов мышьяка. Доля лекарственных острых миелоидных лейкозов составляет 10-20% от общего количества случаев заболевания. Курение не только повышает вероятность развития ОМЛ, но и ухудшает прогноз. Средняя пятилетняя выживаемость и продолжительность полных ремиссий у курильщиков ниже, чем у некурящих.
Классификация острого миелоидного лейкоза по версии ВОЗ очень сложна и включает в себя несколько десятков разновидностей заболевания, разделенных на следующие группы:
- ОМЛ с типичными генетическими изменениями.
- ОМЛ с изменениями, обусловленными дисплазией.
- Вторичные острые миелоидные лейкозы, возникшие в результате лечения других заболеваний.
- Болезни с пролиферацией миелоидного ростка при синдроме Дауна.
- Миелоидная саркома.
- Бластная плазмацитоидная дендритноклеточная опухоль.
- Другие виды острого миелоидного лейкоза.
Тактика лечения, прогноз и продолжительность ремиссий при разных видах ОМЛ могут существенно различаться.
Симптомы острого миелоидного лейкоза
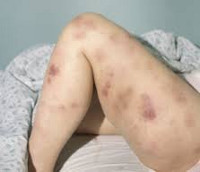
Клиническая картина включает в себя токсический, геморрагический, анемический синдромы и синдром инфекционных осложнений. На ранних стадиях проявления острого миелоидного лейкоза неспецифичны. Отмечается повышение температуры без признаков катарального воспаления, слабость, утомляемость, потеря веса и аппетита. При анемии присоединяются головокружения, обморочные состояния и бледность кожных покровов. При тромбоцитопении наблюдаются повышенная кровоточивость и петехиальные кровоизлияния. Возможно образование гематом при незначительных ушибах. При лейкопении возникают инфекционные осложнения: частые нагноения ран и царапин, упорные повторные воспаления носоглотки и т. д.
В отличие от острого лимфобластного лейкоза при остром миелоидном лейкозе отсутствуют выраженные изменения со стороны периферических лимфатических узлов. Лимфоузлы небольшие, подвижные, безболезненные. Иногда выявляется увеличение лимфатических узлов в шейно-надключичной области. Печень и селезенка в пределах нормы или незначительно увеличены. Характерны признаки поражения костно-суставного аппарата. Многие больные острым миелоидным лейкозом предъявляют жалобы на боли различной степени интенсивности в области позвоночника и нижних конечностей. Возможны ограничения движений и изменения походки.
В числе экстрамедуллярных проявлений острого миелоидного лейкоза – гингивит и экзофтальм. В отдельных случаях наблюдаются припухлость десен и увеличение небных миндалин в результате инфильтрации лейкозными клетками. При миелоидной саркоме (составляет около 10% от общего количества случаев острого миелоидного лейкоза) на коже пациентов появляются зеленоватые, реже – розовые, серые, белые или коричневые опухолевидные образования (хлоромы, кожные лейкемиды). Иногда при поражениях кожи обнаруживается паранеопластический синдром (синдром Свита), который проявляется воспалением кожных покровов вокруг лейкемидов.
В развитии острого миелоидного лейкоза выделяют пять периодов: начальный или доклинический, разгара, ремиссии, рецидива и терминальный. В начальном периоде острый миелоидный лейкоз протекает бессимптомно или проявляется неспецифической симптоматикой. В периоде разгара токсический синдром становится более выраженным, выявляются анемический, геморрагический и инфекционный синдромы. В период ремиссии проявления острого миелоидного лейкоза исчезают. Рецидивы протекают аналогично периоду разгара. Терминальный период сопровождается прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Диагностика и лечение острого миелоидного лейкоза
Основой лечения острого миелоидного лейкоза является химиотерапия. Выделяют два этапа лечения: индукцию и консолидацию (постремиссионную терапию). На этапе индукции выполняют лечебные мероприятия, направленные на уменьшение количества лейкозных клеток и достижение состояния ремиссии. На этапе консолидации устраняют остаточные явления болезни и предотвращают рецидивы. Лечебную тактику определяют в зависимости от вида острого миелоидного лейкоза, общего состояния больного и некоторых других факторов.
Программы индукции позволяет добиться ремиссии у 50-70% пациентов с острым миелоидным лейкозом. Однако без дальнейшей консолидации у большинства больных наступает рецидив, поэтому второй этап лечения рассматривается, как обязательная часть терапии. План консолидационного лечения острого миелоидного лейкоза составляется индивидуально и включает в себя 3-5 курсов химиотерапии. При высоком риске рецидивирования и уже развившихся рецидивах показана трансплантация костного мозга. Другие методы лечения рецидивных ОМЛ пока находятся в стадии клинических испытаний.
Прогноз определятся разновидностью острого миелоидного лейкоза, возрастом больного, наличием или отсутствием миелодиспластического синдрома в анамнезе. Средняя пятилетняя выживаемость при разных формах ОМЛ колеблется от 15 до 70%, вероятность развития рецидивов – от 33 до 78%. У пожилых людей прогноз хуже, чем у молодых, что объясняется наличием сопутствующих соматических заболеваний, являющихся противопоказанием для проведения интенсивной химиотерапии. При миелодиспластическом синдроме прогноз хуже, чем при первичном остром миелоидном лейкозе и ОМЛ, возникшем на фоне фармакотерапии по поводу других онкологических заболеваний.
Читайте также:

