Кисты и гранулемы в ухе
Гранулематоз Вегенера впервые описал в 1931 году Клингер, но Вегенер дал первое описание заболевания в качестве отдельного клинического состояния. Гранулематоз Вегенера представляет собой идиопатический гранулематозный некротизирующий васкулит. Обычно в процесс вовлечены маленькие сосуды, такие как капилляры и артериолы. Заболеваемость гранулематозом Вегенера составляет 3,14 на миллион человек с преобладанием женщин и предрасположенностью у представителей европеоидной расы.
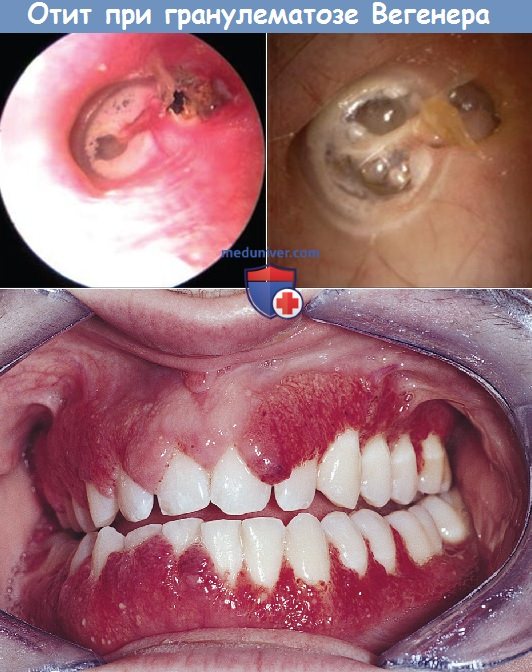
Пик заболеваемости приходится на возраст 45-65 лет. Органные поражения включают почки, легкие и верхние отделы желудочно-кишечного тракта с вовлечением ушей у 19-56% пациентов. Со стороны ушей возникает кондуктивная и ней-росенсорная тугоухость, ушной шум, головокружение, боль в ушах, парез лицевого нерва и выделения из уха. Выявляется перфорация с выделениями, слизистая оболочка выбухает, часто бледная и отечная. Клиническая картина отита при гра-нулематозе Вегенера соответствует резистентному к лечению хроническому гнойному среднему отиту.
Начальные проявления имитируют туберкулезный процесс, кроме обычно непропорционально сильных болей. Неврологическая симптоматика присутствует у 15-30% пациентов с вовлечением у 7% черепно-мозговых нервов, по данным обследования 324 пациентов. Предполагается, что антинейтрофильные цитоплазматические антитела c-ANCA формируют взаимодополняющие последовательности белка протеиназа-3. Эти антитела могут быть введены или индуцированы экзогенными инфекционными агентами и во многих случаях связаны с Staphylococcus aureus. St. aureus имеет белок с пептидной последовательностью, аналогичной протеиназе-3. c-ANCA, воздействуя на нейтрофилы, способствует высвобождению свободных радикалов и литических ферментов.
Специфические диагностические критерии Godman и Churg для гранулематоза Вегенера включают триаду: гранулемы верхних дыхательных путей, некротизирующий васкулит и гломерулонефрит. В настоящее время известно, что существует характерный васкулит, который может ограничиваться поражением одного органа. Биопсия может подтвердить диагноз, однако при биопсии тканей из уха часто определяется только неспецифическое воспаление.
Биопсия из полости носа и околоносовых пазух — высокочувствительный и специфический метод диагностики. Диагноз может быть подтвержден специфичным и чувствительным методом серодиагностики c-ANCA. Тем не менее, до 30% случаев c-ANCA могут быть отрицательными, особенно при ограниченных формах заболевания. В прошлом прогноз течения заболевания был неутешителен, в настоящее время на фоне лечения в 70% случаев удается добиться ремиссии.
Лечение первоначально направлено на индукцию ремиссии циклофосфамидом или метотрексатом в сочетании с глюкокортикостероидами. Сохранение ремиссии может быть достигнуто метотрексатом, азатиоприном и глюкокортикостероидами. Противостафилококковые антибактериальные препараты, такие как котримазол или триметоприм, имели смешанный долгосрочный эффект. TNF-a не доказал свою эффективность в предварительных исследованиях, ингибитор дифференциации Т и В-клеток деокспергуалин позволил достичь в рефрактерных случаях частичной или полной ремиссии заболевания. При обострении заболевания выполняются миринготомия или мастоидэктомия.
Гистопатология гранулематоза Вегенера характеризуется неказеозными гранулемами с некротизирующим васкулитом мелких кровеносных сосудов. Вовлечение височной кости представлено грануляционной тканью в барабанной полости, часто в устье слуховой трубы, а также фиброзными отложениями в подслизистом слое среднего уха и сосцевидного отростка с некрозом кровеносных сосудов, окруженных лейкоцитарной инфильтрацией. Также отмечается накопление белка в перилимфатическом пространстве, дегенерация волосковых клеток, отек спиральной связки, оссификация улитки, утолщение мембраны круглого окна, мембранозный лабиринтит.
- Вернуться в оглавление раздела "отоларингология"
Киста уха чаще является атеромой – кистозным образованием сальных желез. Они возникают при закупорке выводного протока желез и накоплением жирного секрета в округлом эпидермальном пузырьке. Киста уха чаще всего располагается в мочке, где больше всего сальных желез. Хирурги Юсуповской больницы определяют вид новообразования во время осмотра. Кисту уха удаляют оперативным методом.
Размеры кисты уха варьируют от трёх миллиметров до четырёх сантиметров. Формирование кист в ухе связано с наследственной предрасположенностью. Новообразования могут возникать при несоблюдении правил гигиены, избыточном образовании жира.
Нередко причиной обращения пациентов с кистой уха в Юсуповскую больницу является косметический дефект в результате достижения атеромой очень большого размера. В ходе самодиагностики пациент прощупывает под кожей шарообразное, безболезненное, эластичное и подвижное образование. При нагноении появляются следующие симптомы:
- Из кисты уха выделяется гной с неприятным запахом;
- Наблюдается отёк и покраснение кожи;
- Появляется болезненность.
У некоторых пациентов повышается температура тела.

Что это такое
Киста – полостное образование, заполненное разнообразными массами. Их характер зависит от причины заболевания. Кисты за ухом бывают ложными и истинными. Ложная киста отличается от истинной отсутствием эпителиальной выстилки. Внешне оба образования выглядят идентично. Разницу можно выявить при вскрытии полости кисты.
Причиной образования ложной кисты за ухом может быть травма или иное воздействие, вследствие которого закупориваются протоки желез. Закупорка приводит к тому, что секрет железы перестаёт выводиться на поверхность, накапливается под кожей, образует кисту.
Симптомы
Киста за ухом – это в большинстве случаев безболезненное округлое образование, которое имеет тестообразную или плотную консистенцию. Кожа над ним не изменена. Киста за ухом не вызывает боль или зуда. При увеличении размеров кисты появляется дискомфорт.
При инфицировании кисты появляются признаки воспаления:
- Боль;
- Местное повышение температуры тела;
- Покраснение кожи;
- Отёк.
Если киста за ухом нагнаивается и самостоятельно вскрывается. Из неё выделяются массы, которые имеют неприятный запах. Без адекватного лечения нагноившаяся киста может осложниться флегмоной или образованием язвы.
Лечение
Единственным методом лечения кист за ухом является их удаление хирургическим путём вместе с капсулой. При наличии признаков воспаления вначале проводят местную и общую антибактериальную терапию, затем кисту иссекают. Нагноившуюся кисту вскрывают, эвакуируют содержимое и лечат как гнойную рану. После очищения полости кисты от некротических масс хирурги решают вопрос удаления стенок кисты.
С этой целью применяют лечение лазером. Лазерный луч равномерно воздействует на все изменённые ткани. Это обеспечивает высокую эффективность лечения. Операцию выполняют под местным обезболиванием. В полость кисты вводят специальную пункционную иглу, которую используют для проведения оптического волокна. Через него лазерное облучение воздействует на стенки кисты.
Для удаления кистозных образований за ухом и фолликулярной кисты ушной раковины в Юсуповской больнице применяют диодные лазеры ведущих мировых производителей. Длина волны варьирует от 690 до 1270 нм. При проведении процедуры с помощью специальных датчиков фиксируют температуру кожи вокруг кисты. Лазерное воздействие приостанавливают при температуре 43-45 о С. Мощность излучения, время действия лазера и оптимальную длину волны врачи подбирают индивидуально каждому пациенту. При выборе параметров учитывается размер кисты за ухом, возраст больного. После удаления кисты лазером максимально восстанавливается структура тканей. На месте удалённой кисты не образуется келоидный рубец.
Радиоволновое удаление кист не предполагает нарушения целостности кожных покровов. Содержимое кисы за ухом выпаривается под воздействием радиоволн через поры кожи. Для того чтобы определить вид кисты уха излечится от заболевания современными методами, звоните в контакт центр Юсуповской больницы.
Лечение в Юсуповской больнице
Врачи Юсуповской больницы проводят обследование пациентов с кистой уха, дифференциальный диагноз с доброкачественными опухолями жировой ткани (липомами) и другими новообразованиями. Ключевой задачей лечения кисты в ухе – предотвращение образования язвы либо флегмоны.
Кисты уха (атеромы) больших размеров хирурги удаляют под местной анестезией. В ходе процедуры на коже делают небольшой разрез, через который вылущивают кистозную капсулу вместе с содержимым. Полное изъятие стенок кисты предотвращает рецидивы заболевания. В случае нагноения кисты уха после оперативного вмешательства назначают антибиотики.
Небольшие кисты в ухе удаляют посредством диодного лазера с длиной волн 690-1270 нм. Лазером производится щадящее температурное воздействие, после которого максимально полно восстанавливается структура тканей без образования келоидных рубцов. В качестве альтернативы лазеру используют радиоволновой метод удаления кист уха.
Рак наружного уха проявляется в виде бородавчатых узелков или в виде плоской язвы с резко отграниченными, инфильтрированными краями. По мере роста карцинома занимает всю ушную раковину, может перейти на боковую поверхность головы и шеи. Врастая в наружный слуховой проход, опухоль вызывает резкую боль, как при фурункуле.
Дальнейший рост карциномы наружного уха сопровождается инфильтрацией и некрозом подлежащих и окружающих тканей, образованием обширных обезображивающих дефектов.
В наружном слуховом проходе карцинома нередко развивается в виде мокнущей экземы или образует бледные грануляции на широком основании, покрытые легко отпадающей корочкой. Субъективно ощущаются зуд, а затем прогрессивно нарастающая боль в области ушной раковины и наружного слухового прохода. К сожалению, этим признакам часто не придают должного значения и рак наружного уха диагностируется крайне поздно — когда опухоль заполняет слуховой проход, прорастает и инфильтрирует соседние образования: височно-нижнечелюстной сустав, околоушную железу, среднее ухо.
Хотя рак наружного уха относится к кожному раку, прогноз при нем, в отличие от рака кожи другой локализации, плохой, даже при комбинированном лечении. Вначале проводят лучевую терапию — близкофокусную рентгенотерапию и дистанционную гамма-терапию, а затем широкое хирургическое вмешательство — удаление мягких частей наружного уха, кости и окружающих тканей. Несмотря на достаточную, казалось бы, радикальность операции, почти никогда не удается добиться стойкого излечения, больные живут 1—2 года после проведенного лечения.
Рак среднего уха обычно развивается на фоне хронического гнойного отита и клиническое течение его в ранней стадии ничем не отличается от течения гнойного воспаления среднего уха, т. е, имеются оторея, полипы и грануляции в ухе, понижение слуха, головокружение, боль в ухе, иногда паралич лицевого нерва.
Как можно заподозрить злокачественную опухоль среднего уха? На такую мысль должно наводить частое и быстрое рецидивирование грануляций (которые на самом деле оказываются не грануляциями, а опухолевой тканью), наличие инфильтрата в костном отделе наружного слухового прохода (около annulus tympanicus), концентрически суживающего его просвет, грубый парез или паралич лицевого нерва, ограничение подвижности нижней челюсти, увеличение зачелюстных лимфатических узлов.
Чтобы выявить злокачественную опухоль среднего уха в относительно ранние сроки, удаленные из уха ткани всегда необходимо подвергать гистологическому исследованию, причем делать это следует неоднократно!
Дальнейший рост опухоли вызывает мучительную боль в ухе, сильную головную боль, головокружение, расстройство равновесия, симптомы поражения околоушной железы. Прорастание опухоли в полость черепа сопровождается менингитом или менингоэнцефалитом.
Лечение рака среднего уха, как и наружного, комбинированное: предоперационная гамма-терапия, через 2—3 нед — расширенная радикальная операция уха, затем — послеоперационная гамма-терапия. Если имеется возможность (отсутствие кровотечения, наличие изотопов), в операционную рану вво.тят радиоактивные препараты.
Перечисленные методы лечения дают малоудовлетворительные результаты. Дело в том, что расположение опухоли в глубине и толще костного массива, соприкасающегося с жизненно важными образованиями (крупные артериальные и венозные сосуды, лабиринт, головной мозг), ограничивает возможности как лучевого, так и хирургического методов лечения. Поэтому злокачественные опухоли среднего уха — одна из самых грустных страниц ЛОР-онкологии.
В настоящее время лечение больных с новообразованиями верхних дыхательных путей и уха осуществляется в отделениях опухолей головы и шеи. Такое отдление со стационаром на 60 коек имеется и в г. Куйбышеве. Оно открыто в 1982 г. и функционирует при областном онкологическом диспансере. Отделение это является учебной и научной базой нашей кафедры.
Актуальные вопросы ЛОР-онкологии в течение многих лет составляют предмет научных исследований нашей кафедры. Результаты некоторых из них я приводил в данной лекции. Сейчас мы продолжаем научный поиск по изучению предопухолевых заболеваний и ранних проявлений злокачественных опухолей верхних дыхательных путей. При этом для выяснения этапов малигнизации предопухолевых процессов созданы модели предрака и рака гортани, выполнены иммунологические исследования, позволившие обосновать включение в комплексную терапию иммуномодуляторов.
Проводимые исследования призваны способствовать выработке эффективных мер профилактики и лечения при злокачественных новообразованиях.
Хронический отит является продолжительным, рецидивирующим инфекционным заболеванием уха, при котором наблюдаются выделения жидкости из уха, его отек, или наличие инфекции за барабанной перепонкой.

Это состояние вызывает долгосрочные или необратимые повреждения уха.
Причины
Евстахиева труба проходит от каждого среднего уха к глотке. Эта трубка является каналом, по которому стекает жидкость, образующаяся в среднем ухе. Если евстахиевы трубы блокируются, это приводит к накоплению жидкости и ее застою в ухе, что может привести к развитию инфекции. Причиной хронического отита становится постоянное скопление жидкости в среднем ухе (за барабанной перепонкой), приводящее к рецидивам инфекции.
Хронический отит может быть вызван:
- Недолеченной острой инфекцией уха
- Рецидивами инфекций уха
Отит чаще всего возникает в детском возрасте, в связи с тем, что евстахиевы трубы ребенка короче, чем у взрослых людей, и располагаются практически горизонтально. Хорошей новостью является то, что хронический отит встречается все же гораздо реже, чем острый отит.
Симптомы
Признаки и симптомы хронического отита могут быть менее тяжелыми, чем симптомы острого отита, в связи с чем, проблема может остаться незамеченной и не лечиться в течение длительного времени.
Симптомы могут быть следующими:
- Незначительная боль или дискомфорт в ухе, что, как правило, может ощущаться как давление в ухе
- Незначительное повышение температуры тела
- Нервозность у младенцев
- Гнойные выделения из уха
- Снижение или потеря слуха
Симптомы могут продолжаться достаточно долго или периодически возникать и проходить, причем это может происходить как с одним ухом, так и с двумя ушами одновременно.
Диагностика
Врач отоларинголог вначале тщательно осмотрит ваши уши. Он может выявить:
- Покраснение в среднем ухе
- Пузырьки воздуха в среднем ухе
- Вязкую жидкость в среднем ухе
- Прилипание барабанной перепонки к костям в среднем ухе
- Выделения из барабанной перепонки
- Перфорацию в барабанной перепонке
- Барабанная перепонка выпирает или вогнута внутрь (разрушается)
Также могут потребоваться следующие анализы:
- Анализ выделений из уха может показать тип бактерий или грибка (грибковый отит - отомикоз ), ставших причиной хронического отита. Инфекция при хроническом отите может лечиться сложнее, чем при острой форме заболевания.
- Компьютерная томография (КТ) головы или мастоидов (сосцевидных отростков височной кости) может показать распространение инфекции за пределы среднего уха.
- Также может понадобиться проведение слуховых тестов.
Лечение
Если хронический отит связан с бактериальной инфекцией, врач может прописать антибиотики. Длительность приема этих препаратов может быть достаточно продолжительной в зависимости от тяжести заболевания, и они могут приниматься как перорально, так и вводиться внутривенно.
Следующие процедуры также могут быть необходимы:
- Хирургическая очистка инфекции из полости сосцевидного отростка (Мастоидэктомия)
- Хирургическое восстановление или замена мелких костей в среднем ухе (Тимпанопластика)
- Восстановление барабанной перепонки (Мирингопластика)
- Операция при закупорке евстахиевой трубы (Миринготомия)
Прогноз
Хронический отит чаще всего положительно реагирует на лечение. Тем не менее, вашему ребенку, возможно, потребуется продолжать прием лекарственных препаратов в течение нескольких месяцев.
Хронический отит не опасен для жизни, однако он причиняет ощутимые неудобства и может привести к потере слуха и другим серьезным осложнениям.
Возможные осложнения
Хронический отит может привести к необратимым изменениям в ухе и близлежащих костях. К возможным осложнениям этого заболевания можно отнести:
- Инфекция сосцевидного отростка за ухом (мастоидит)
- Незаживающее отверстие в барабанной перепонке
- Киста в среднем ухе (холестеатома)
- Окостенение соединительной ткани в среднем ухе (тимпаносклероз)
- Повреждение или изнашивание костей среднего уха, задействованных в восприятии звуков
- Паралич лица
- Воспаление вокруг головного мозга (эпидуральный абсцесс) или в головном мозге
- Повреждение части внутреннего уха, отвечающей за равновесие
Потеря слуха при повреждении среднего уха может замедлить развитие языка и речи у ребенка, особенно, если оба уха затронуты.
Постоянная глухота – достаточно редкое явление при хроническом отите, но риск этого осложнения возрастает при увеличении количества рецидивов заболевания и их продолжительности.
Когда обращаться к врачу
Обратитесь за медицинской помощью, если:
- У вас или вашего ребенка присутствуют симптомы хронического отита
- Ушная инфекция не реагирует на лечение
- Новые симптомы возникают во время или после лечения
Как избежать возникновения хронического отита
В случае возникновения симптомов острого отита, незамедлительное лечение может снизить риск развития хронического отита. После окончания лечения острого отита, вам следует прийти к врачу на повторный осмотр, чтобы убедиться в том, что заболевание полностью вылечено.
Эта статья была полезна для вас? Поделитесь ей с другими!

Небольшому округлому образованию на ушной раковине или в толще мочки уха не всегда придают должное значение.
Поэтому выявляется эта патология гораздо реже, чем встречается на самом деле.
Как правило, за мед.помощью люди с атеромами уха обращаются уже при развитии воспаления либо при большом размере образования.
Хотя общий прогноз по атероме благоприятный, обнаружив такое уплотнение, лучше обратиться к врачу ЛОРу или хирургу, пройти обследование и исключить злокачественное новообразование.
Причины
Точных причин, вызывающих образование атеромы за ухом не выявлено.
Образование кисты происходит в результате закупорки выводного протока сальной железы, ее секрет начинает скапливаться внутри капсулы. Содержимое атеромы имеет резкий неприятный запах.
В возникновении атеромы имеют значение ряд предрасполагающих факторов:
- травмы и гематомы уха;
- ожоги и рубцовые изменения уха;
- укусы животных и насекомых;
- косметический прокол мочки;
- себорея;
- гормональные и эндокринные заболевания;
- нарушение нейроэндокринной регуляции работы сальных желез;
- жирный тип кожи;
- ношение некачественной бижутерии;
- ношение травмирующих изделий, ушных тоннелей;
- хронические воспалительные заболевания кожи;
- нарушение гигиены заушной области – навязчивое очищение кожи, либо ее загрязнение.
Симптомы

Формирование атеромы уха постепенное и бессимптомное. В толще кожи появляется округлое, плотно-эластичное образование, кожа над ним не изменена.
С течением времени атерома увеличивается в размерах. Локализуется чаще в толще мочки уха и в задней ушной складке.
Во втором случае больной не может комфортно спать на стороне поражения из-за давления на образование.
Если расположение атеромы в тканях сдавливает периферические нервные окончания, то появляется незначительный дискомфорт или зуд.
При надавливании выделений из атеромы обычно нет, но при прорастании в кожные слои может быть небольшое светлое, жировое отделяемое мягкой консистенции.
При осложненном течении заушная атерома может воспаляться и нагнаиваться. Область атеромы становится болезненной, кожа над ней ярко-красная или синюшная, горячая и отечная. Если опухоль находится в мочке, то мочка уха резко увеличивается, синеет. При сдавливании опухоли появляется резкая боль и гнойное отделяемое.
При глубокой заушной локализации ухо будет оттопыриваться. Возможно сужение наружного отдела слухового прохода с нарушением слуха по кондуктивному типу, т.е. вследствие механического препятствия.
Посмотрите как выглядит атерома за ухом на фото, а также на мочке уха:




Особенности лечения
Лечение атеромы вне нагноения не требуется. От пациента требуется только исключить воздействие провоцирующих факторов и наблюдать за ростом образования.
При выраженном воспалении и нагноении образования назначают курс антибиотиков. Наиболее эффективны в этом случае:
- Флемоксин 500 мг. 3 раза в день после еды – 5 дней.
- Аугментин 875 мг. 2 раза в день – 5 дней.
- Ципролет 250 мг. 2 раза в день –до 7 дней.
Для лечения нагноившейся атеромы у ребенка доза антибиотика подбирается по весу.
Важно! Для профилактики нарушения микрофлоры при приеме антибиотиков рекомендовано принимать пробиотики: Линекс, Бифиформ, Бифидумбактерин и другие.
При первых признаках воспаления помощь можно оказать в домашних условиях. Необходимо оберегать место опухоли от переохлаждения и травм. Греть и делать физиопроцедуры до купирования воспаления строго запрещено, т.к. это может усугубить состояние.

3-4 раза в день протирать кожу раствором антисептика и накладывать повязку с антибактериальной мазью.
С этой целью применяют мазь Левомеколь, Диоксидин, Ируксол, цинковая и другие. Повязка накладывается свободно, не сдавливая ткани уха.
При боли можно применять любое нестероидное противовоспалительное средство – найз, кеторол, нурофен, ибуклин и другие. Таблетка принимается разово, после еды.
При дальнейшем прогрессировании воспаления и роста образования нужно обратиться к врачу для хирургического удаления атеромы.
Способы удаления
Хирургический способ удаления – самый распространенный и надежный. Операцию проводят под местной анестезией с раствором Лидокаина или Новокаина. Место надреза плотно обкалывают. И далее делается надрез кожи. Капсулу с атеромой выводят за края разреза и удаляют, кюреткой удаляют остатки капсулы. Возможно удаление капсулы с прилежащим участком кожи.
При необходимости ставится резиновый дренаж на 1-2 дня для оттока гнойного экссудата из полости. Ушивая рану, накладывают несколько швов. После операции накладывается повязки с антисептиком, например иодопироном. Замена повязки проводится через день. Удаляют швы на 10 день. Может остаться линейный шрам.
Лазерная деструкция опухоли возможна только на ранней стадии ее образования, пока капсула еще не такая плотная, а секреция минимальна. Начинающаяся опухоль подвергается точечному воздействию луча. Такое вмешательство следов не оставляет.

Разрушение образования с помощью радиоволн возможно также только на начальной стадии заболевания. Это самый щадящий метод лечения.
Радиологическим воздействием при воздействии на ткани выпаривает содержимое опухоли вместе с капсулой. Окружающие ткани не повреждаются. На месте воздействия образуется корочка.
Код по мкб 10
В международном классификаторе болезней атерома уха имеет код D23.2
Профилактика
Профилактика заключается в следующем:
- Разумная гигиена кожи уха и головы.
- Исключение механических и термических травм.
- Своевременная санация хронических воспалительных заболеваний кожи.
- Коррекция системных эндокринных заболеваний.
- Нормализация гормонального фона.
Полезное видео
На видео, доктор расскажет вам что такое атерома, чем опасна болезнь и как лечится новообразование:
Заключение
Атерома уха – довольно распространенное заболевание, не приносящее пациенту большого дискомфорта. При обнаружении образования у себя за ухом не стоит тревожиться, а стоит в плановом порядке обратиться к врачу. При ее воспалении необходимо оказать своевременную помощь. Общий прогноз заболевания благоприятный.
Киста уха – это доброкачественное полое новообразование, которое возникает из тканей наружного слухового прохода, барабанной перепонки или среднего уха.
Киста уха — причины и классификация
Сальные кисты являются наиболее распространенным типом ушных кист. Они представляют собой мешочки из некротичных клеток и экстрактом сальных желез кожи.
Киста за ухом:
За ухом в коже находится большое количество сальных желез и при нарушении гормонального баланса происходит закупорка выводного протока железы. В результате в полости собирается секрет и не имея возможности выхода наружу, он растягивает внутреннюю поверхность капсулы. Сформированная киста выглядит как красноватое выпячивание кожи за ухом.
В слуховом проходе:
В полости среднего уха могут возникать серозные (после перенесенных травм) и эпидермоидные кисты (причиной возникновения считается закупорка сальных или потовых желез эпидермального слоя кожи). Заболевание преимущественно встречается у пациентов мужского пола. Стенки кистозной полости состоят из грануляционной и хрящевой ткани.
Киста мочки уха:
Образование кисты на мочке уха происходит в виде атеромы уха, которая представляет собой шарообразное кожное уплотнение (шарик в ухе). Даже если такое новообразование не вызывает болевых симптомов, не стоит пренебрегать визитом к врачу.
Достоверной причины возникновения кисты в ухе не установлено. Медицинские исследования выявили связь между нарушениями гормонального фона организма, избыточного образования секрета сальных желез и кистозным процессом.
Симптомы ушных кист
Первым проявлением кисты является твердое ухо, ощущение дискомфорта в ухе, причем внешних проявлений патологического процесса не наблюдается. В последующем человек может постепенно терять слух на одном ухе, появляется боль в области поражения. При кистозном поражении уха резкие болезненные ощущения могут свидетельствовать о развитии воспалительного процесса и присоединении бактериальной инфекции. Внешние проявления заболевания возникают одновременно с болевым симптомом и имеют вид небольшого мягкого выпячивания кожи в полости уха или в соседних тканях.
Диагностика заболевания
После обращения человека с жалобами на боль и припухлость, пациента осматривает и консультирует врач-отоларинголог. После внешнего осмотра иногда возникает необходимость проведения аудиометрии (метод диагностики, позволяющий установить остроту слуха).
Дополнительными методами исследования является
тестирование слухового нерва.
Метод заключается в определении чувствительности слухового нерва. Тест проводится с помощью воздействия холодной или горячей воды на внутренние поверхности уха, что при нормальной чувствительности нерва вызывает такое явление, как нистагм (самопроизвольное движение зрачков).
Электронистагмография – измерение движения глаз для установления качественных характеристик вестибулярного нерва (8 пара черепно-мозговых нервов, иннервирующих ушные ткани) и нерва, отвечающего за повороты глаз.
Киста уха — лечение
Лечения не требуют кисты, которые не вызывают болезненных ощущений и не влияют на слуховую функцию организма.
Если к кистозному поражению уха присоединяется вторичная инфекция, то лечение проводится с помощью антибиотиков и хирургического иссечения кисты.
Поскольку доброкачественная киста очень медленно развивается и сопровождается возникновением боли, ухудшением слуха и инфицированием, то в большинстве случаев возникает необходимость операционного вмешательства.
Перед проведением операции пациенту назначается семидневный курс антибиотиков, к которым сначала определяется чувствительность микрофлоры ушной раковины. Хирургическое лечение кисты проводится под местным обезболиванием с применением 10% раствора лидокаина. В процессе вылущивания кисты хирург должен тщательно удалить всю кистозную капсулу. Это связано с тем, что внутренняя поверхность кисты выстлана эпителиальными клетками и в случае неполного удаления покрывающих тканей кистозный процесс имеет склонность к образованию рецидива.
После проведенной операции части удаленной ткани подвергаются гистологическому анализу для исключения возможного онкологического поражения.
Также, в послеоперационный период пациенту назначается местная противовоспалительная терапия в виде капель. Необходимость применения местных антибиотиков заключается в возможном обсеменении раневой поверхности болезнетворными бактериями.
Прогноз и возможные осложнения
Кисты ушей, в основном, имеют благоприятный прогноз, поскольку патология очень часто излечивается без применения радикальных способов лечения. Неосложненные кисты ушей, как правило, не требуют особого лечения.
Читайте также:

