Инвазивный рак прямой кишки
Инвазивный колоректальный рак включает в себя группу онкоморфологических форм. На него приходится более 70 % случаев всех злокачественных эпителиом желудочно-кишечного тракта. В промышленно развитых странах карцинома ободочной кишки регистрируется с частотой 20— 37 случаев заболевания на 100 тыс. человек в год. Рак рсктосигмоидной области составляет более 50 % всех колоректальных карцином. Соотношение заболевших мужчин и женщин составляет 3:2. Частота заболевания увеличивается с возрастом, достигая максимума к шестой декаде жизни. Средний возраст больных около 62 лет. Важным фактором риска для колоректального рака является многолетний хронический дисбиоз (дисбактериоз) толстой кишки, а также хронический неспецифический колит, особенно после 8—10 лет его течения. При язвенном колите с поражением более половины длины ободочной кишки риск развития рака увеличивается на 15 %. При этом смертность повышается в 4,4 раза по сравнению с аналогичным показателем в общей популяции. При рано возникшей и длительно существующей болезни Крона риск развития рака толстой кишки в три раза выше.
Важную роль в развитии карциномы играет полипоз толстой кишки. На долю больных с семейным аденоматозным полипозом приходится 1—3 % всех колоректальных раков. При нелеченом семейном поли позе и его разновидностях — синдромах Гарднера и Тюрко — рак толстой кишки развивается у 100 % больных через 10—15 лет. На спорадические формы приходится около 75 % случаев колоректальной карциномы. Среди других предрасполагающих факторов особое место отводят: малоподвижному образу жизни; длительной диете с преобладанием в рационе большого количества животных белков и очищенных углеводов; небольшому содержанию в пище растительных волокон и микроэлементов, витаминов А, С и Е; частому употреблению алкоголя и курению. Особое место в перечне факторов риска занимает синдром Линча — аутосомно-доминантное заболевание, характеризующееся развитием рака толстой кишки, эндометрия, тонкой кишки, яичников, молочных желез, уретры, почки, опухолей головного мозга, кожи и других органов. При этом заболевании средний возраст больных с колоректальным раком — 45 лет, а риск его развития составляет 70—85 % (эндометрия — 50 %, других локализаций — менее 15 %).
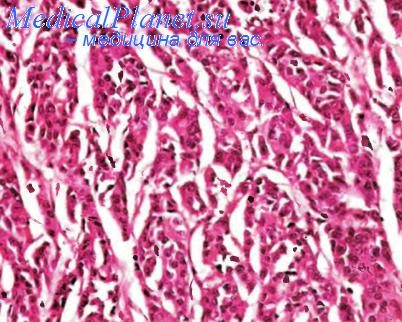
Недифференцированная аденокарцинома толстой кишки
Колоректальный рак может не давать никаких симптомов в течение нескольких лет. Правосторонняя карцинома слепой и восходящей ободочной кишки, как правило, обнаруживает себя, когда появляются утомляемость, слабость и железо-дефицитная анемия. Это новообразование может вызвать кровотечение и при своевременной колоноскопии может быть выявлено на ранних стадиях роста. Однако симптоматика левостороннеего поражения может проявиться острой кишечной непроходимостью. При постепенном развитии заболевания обращают на себя внимание кровотечения, дисфункция кишки, спастические ощущения в левом нижнем квадранте живота. Шансов на раннее обнаружение и быстрое удаление опухоли при левостороннем поражении должно быть больше, поскольку тут довольно рано появляются мелена, диарея и запоры. К моменту диагностики рак прямой и сигмовидной кишки имеет более выраженную тенденцию к инфильтративному росту, нежели опухоли проксимальных отделов толстой кишки. Отсюда и худший прогноз. Kaк при других карциномах, излюбленной локалицией для лимфогенных метастазов являются регионарные лимфатические узлы, а для гематогенных метастазов — печень, легкие, кости, брюшина, мозговые оболочки и др.
По локализации колоректальный рак распределяется следующим образом: в прямой кишки выявляются до 25—40 % всех опухолей, в сигмовидной — 35 %, в нисходящей и поперечной ободочной — 10—15 %, в восходящей ободочной и слепой — 15—20 %. Множественная синхронная карцинома толстой кишки обнаруживается у 1,5—5,1% больных, метахронная — у 0,5—3%. Две одновременно существующие опухоли находят у 67—90 % пациентов, три и более — у 10— 30 %. При этом в половине случаев одна из них располагается в сигмовидной или прямой кишке. При метахронном варианте временной интервал между развитием первой и второй опухоли составляет в среднем 5,6—10 лет. Выделяют девять гистологических групп (форм) колоректального рака.
Под микроскопом различают следующие типы аденокарциномы толстой кишки: высокодифференцированный mun в котором тубулярные раковые структуры занимают объем, превышающий 95 % площади опухолевой паренхимы; умереннодифференцированный тип, в котором указанный объем варьирует от 50 до 95 % площади паренхимы рака; низкодифференцированный тип, в котором этот объем колеблется в более низких пределах — 5—50 % — и выражена тенденция к солидизаиии паренхимы опухоли; недифференцированный тип с самыми низкими соответствующими параметрами — менее 5 %. На долю первых двух типов приходится до 80 % аденокарцином толстой кишки. В паренхиме таких опухолей могут встречаться клетки Панета, участки с нейроэндокринной дифференцировкой (выявляются примерно в 10 % новообразований) и очаги плоскоклеточной метаплазии.
Среди колоректальных аденокарцином выделяют муцинозную форму (син. слизистый рак), которая чаще встречается в ободочной и прямой кишке. В настоящее время к ней относят новообразования с внеклеточным содержанием слизи, занимающей более половины площади опухоли в гистологических срезах. Весьма важным признаком, позволяющим отличать указанную форму от кистозной муцинозной аденомы (цистаденомы), является наличие инвазии опухолевой ткани в мышечную пластинку слизистой оболочки кишки. Еше одна форма — перстневидно-клеточный рак — встречается лишь в 1—2% всех наблюдений колоректальных аденокарцином. Средний возраст у больных с этой формой на 10 лет меньше, чем у пациентов с муцинозным железистым раком. Кроме того, эта форма характеризуется наличием изолированных перстневидных клеток, содержащих слизь и занимающих более 50 % площади срезов опухоли.
Встречаются и еще более редкие формы колоректального рака. Суммарно на их долю приходится 1—2 % всех карцином толстой кишки. Перечислим главные из этих форм. Плоскоклеточный рак более чем у половины больных локализуется в слепой и правой половине ободочной кишки. Он чаще встречается у мужчин и, как правило, имеет низкую степень гистологической дифференцировки. Иногда такой рак может развиваться в зоне плоскоклеточной метаплазии эпителия. Железисто-плоскоклеточный рак (син. аденосквамозный рак) представлен в одном узле паренхимой и аденокарииномы, и плосксклеточного рака. Отличается крайней злокачественностью. К моменту диагностики более 80 % больных этой формой имеют метастазы в лимфатические узлы или печень. Анапластический рак (син. недифференцированный рак), как и в других органах, не имеет признаков какой-либо отчетливой лифференцировки опухолевой паренхимы. Лимфоэпителиомоподобный рак (син. медуллярный рак) обладает паренхимой из крупных клеток с большими везикулярными ядрами, четко выраженными ядрышками и обильной эозинофильной цитоплазмой. Для него также характерна выраженная лимфоцитарная инфильтрация стромы. Эта форма характеризуется относительно благоприятным прогнозом.
В толстой кишке описаны также единичные наблюдения веретеноклеточного рака, гигантоклеточного рака с трофобластической дифференцировкой (хориокарцинома), светло клеточного рака и меланотической аденокарциномы.
Начавшийся рост. Рак прямой кишки 2 стадии – это прогрессирование начальной формы карциномы: опухоль прорастает через все слои кишечной стенки и становится реальной угрозой для жизни пациента.
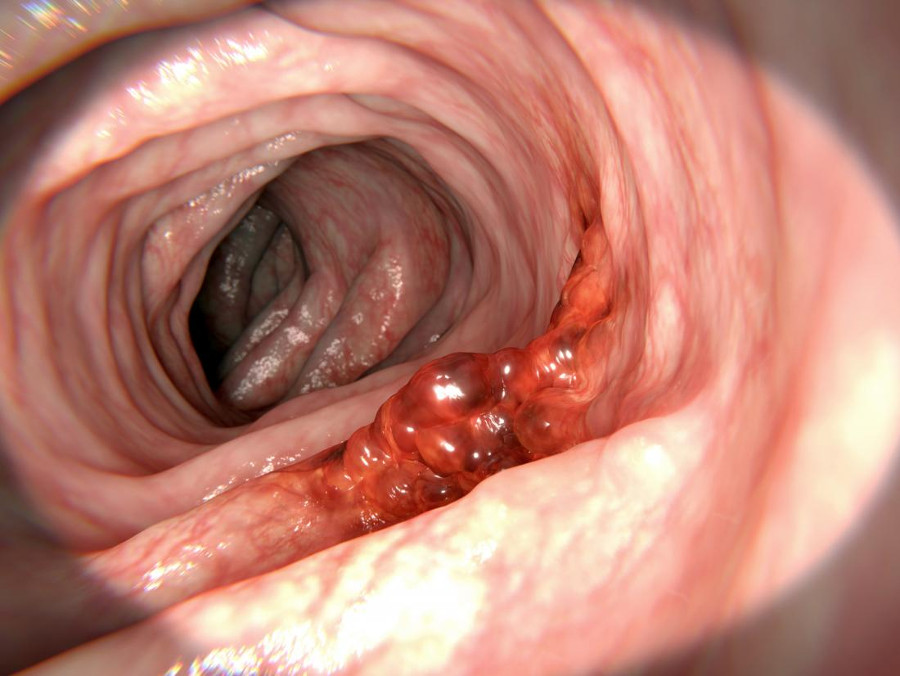
Опухоль начинает прорастать через всю стенку кишки
Рак прямой кишки 2 стадии
Хоть и небольшая по размерам карцинома, но риск для здоровья и жизни резко возрастает. Рак прямой кишки 2 стадии относится к сравнительно благоприятным формам онкологии, но важно понимать – после выхода опухоли за пределы слизистой оболочки кишечника вероятность быстрого роста и метастатического распространения увеличивается. В процессе диагностики всегда проводится стадирование, при котором выделяют 2 подстадии:
- T3aN0Mo – прорастание в подсерозный слой кишки на глубину менее 1 мм;
- T3bN0M0 – инвазия до 5 мм;
- T3cN0M0 – проникновение в серозную оболочку прямокишечного канала на глубину до 15 мм;
- T3dN0M0 – рост более 15 мм.
- T4N0M0 – инвазивное прорастание в соседние ткани и органы.
Самое главное – рак прямой кишки 2 стадии пока не распространяется в отдаленные ткани, ограничиваясь стенкой анального канала. Но это временно: если карциноме дать шанс, то переход в 3-4 стадию будет очень быстрым.
Как выявить опухоль
У большинства пациентов анальную карциному можно обнаружить при стандартном пальцевом исследовании: у 70% больных опухоль располагается на расстоянии не более 9-10 см от прямокишечного сфинктера. Но рак прямой кишки 2 стадии может быть небольшого размера, поэтому важен опыт врача – неопытный специалист может не заметить при ректальной пальпации наличие новообразования. Обязательными исследованиями при подозрении на опасное заболевание являются:
- Анализ каловых масс на скрытую кровь (гемокульт-тест);
- Эндоскопические исследования (аноскопия, ректороманоскопия, колоноскопия);
- Рентген кишечника (ирригоскопия);
- Ультразвуковое сканирование с применением трансректального датчика;
- Оценка уровня опухолевых онкомаркеров (РЭА, CA 19-9).
Важный элемент диагностических исследований – взятие биопсии из опухолевого очага. От гистологического типа зависит прогноз и выбор метода лечения.
Лечебная тактика и прогноз
Хирургическое вмешательство – это основа успешной терапии. Опухоль прямой кишки 2 стадии предполагает наличие реальной опасности рецидива при попытке выполнить органосохраняющую методику операции, поэтому врач предложит радикальное удаление анального канала (критерий радикальности – резекция кишки на расстоянии 12-15 см выше опухоли, на 2-5 см – ниже). Выбор хирургической методики зависит от следующих факторов:
- Возраст и общего состояния пациента;
- Месторасположения первичного очага злокачественного новообразования;
- Вида опухолевого роста;
- Степени прорастания в ткани (стадии).
Комбинированная методика лечения (лучевая терапия и химиотерапия) после операции при 2 стадии не используется. Облучение и лекарственная терапия применяется, если обнаружены очаги опухоли в лимфатических узлах или раковые клетки в крае удаленных при операции прямокишечных тканях. Прогноз 5-летней выживаемости не более 70%. Эта цифра указывает на то, что анальная карцинома на 2 стадии является опасной разновидностью злокачественного новообразования.
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный – растет в просвет кишечника;
- эндофитный – прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы – парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
Как выглядит рак прямой кишки – фото
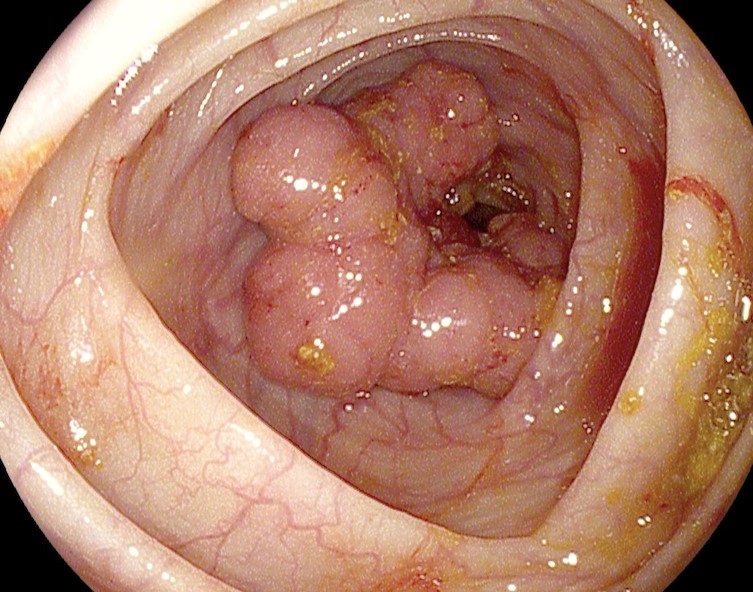
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
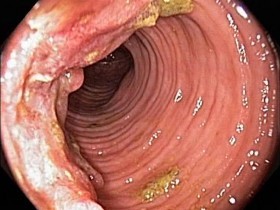
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия – до 77%;
- 2 стадия – до 73%;
- 3 а стадия – 46%;
- 3 б стадия – 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента – артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
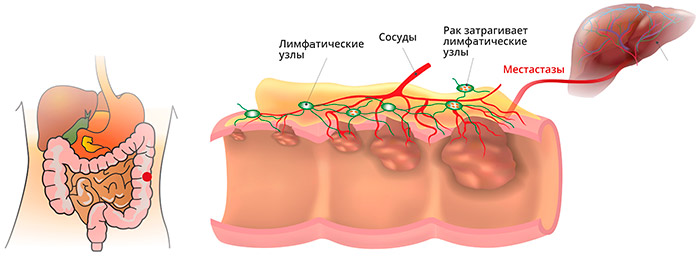
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также:

