Хориоидея глаза новообразование можно ли увидеть невооруженным глазом

В клинике онкологии созданы все условия, необходимые для успешного лечения заболевания:
Врачи индивидуально подходят к выбору метода лечения каждого пациента;
- Сложные случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории;
- Пациенты во время лечения находятся в палатах с европейским уровнем комфорта;
- Они обеспечены качественным питанием, индивидуальными средствами личной гигиены.
Ведущие специалисты в области онкопатологии органа зрения коллегиально вырабатывают тактику лечения пациентов. Медицинский персонал внимательно относится к пожеланиям пациентов и их родственников.
Причины меланомы хориоидеи
Меланома хориоидеи является генетически-детерминированной опухолью, которая развивается спорадически или у лиц с отягощенным семейным анамнезом. Около 70% от всех злокачественных опухолей глаз занимает увеальная меланома. Опухолевый процесс чаще развивается у людей со светлыми глазами. Большому риску развития опухоли сосудистой оболочки глаза подвержены лица белой расы. Женщины страдают данным заболеванием чаще мужчин.
Зачастую причину меланомы хориоидеи установить не удаётся, поскольку опухоль развивается спорадически. Прослеживается генетическая предрасположенность к развитию злокачественных новообразований сосудистой оболочки глаза. В 0,37% случаев заболевание носит семейный характер. Триггерами являются мутации гена GNAQ или GNA11. Редкой причиной меланомы хориоидеи является аномалии генов BRAF, NRAS. При этом имеют место мутации третьей (моносомия), шестой или восьмой (трисомия) хромосомы.
Появлению злокачественного новообразования органа зрения обычно не предшествуют изменения со стороны сосудистой оболочки. Реже меланома образуется на месте окулодермального меланоза или невуса хориоидеи. Предрасполагающими факторами являются голубой цвет глаз, светлая кожа. Отрицательное влияние ультрафиолетового излучения на развитие опухолей хориоидеи учёными не доказано.
Симптомы меланомы хориоидеи
Клинические проявления меланомы хориоидеи разнообразны. Признаки заболевания зависят от размеров и типа роста новообразования. Следующие виды роста меланомы хориоидеи:
- Узловой;
- Диффузный;
- Чашеобразный.
Для опухоли более свойственна постэкваториальная локализация. Реже новообразование располагается в преэкваториальной или экваториальной области глазного яблока. Как правило, в патологический процесс вовлечён только один глаз. Двухсторонние формы опухоли встречаются только у 2% пациентов. В большинстве случаев поражаются височные отделы хориоидеи.
На начальных стадиях развития заболевания меланома хориоидеи имеет вид небольшого округлого образования желто-коричневого или серого цвета с незначительным возвышением. Если диаметр опухоли не превышает 6-7 мм, её сложно отличить от невуса. Для заболевания характерно латентное течение. Зачастую патологию диагностируют в ходе планового осмотра.
В случае развития меланомы хориоидеи в центральных отделах могут появляться следующие симптомы:
- Снижение остроты зрения;
- Искажённое восприятие формы, величины или цвета предметов;
- Появление дефектов полей зрения в виде скотом.
При экваториальной локализации меланомы хориоидеи появляется синдром Ирвина-Гасса. В зоне новообразования развивается клиническая картина васкулита и периваскулита. В связи с повышенной проницаемостью сосудов происходит отёк макулярной области в дистальных отделах. Пациенты предъявляют жалобы на искаженность, размытость и розовый оттенок изображения перед глазами, повышенную чувствительность к свету. При синдроме Ирвина-Гасса может наблюдаться циклическое снижение остроты зрения утром.
Наиболее распространёнными симптомами меланомы хориоидеи являются следующие признаки:
Иногда может развиваться гемофтальм. Часто данное патологическое состояние по своим клиническим проявлениям напоминает хориоретинальную макулодистрофию. Токсические вещества, которые выделяются при распаде опухоли, вызывают развитие увеита. Частота возникновения воспаления напрямую зависит от клеточного состава опухоли. Изначально наблюдается хориоидит. Он является почвой для возникновения заднего увеита или склерита. Воспалительные поражения структур глазного яблока офтальмологи выявляют при диаметре меланомы хориоидеи более 15 мм и толщине более 5 мм. При некротических изменениях опухоли развивается эндофтальмит или панофтальмит. При этом пациенты предъявляют жалобы на сильную боль пораженного глаза с иррадиацией в одноименную половину головы, покраснение и отёчность век.
Меланома хориоидеи относится к числу злокачественных новообразований, которые склонны к гематогенному метастазированию. Наиболее часто метастазы определяются в лёгких и печени. На терминальных стадиях их можно обнаружить во всех органах и тканях организма.
Диагностика меланомы хориоидеи
Диагностику меланомы хориоидеи офтальмологи Юсуповской больницы проводят с помощью следующих методов исследования:
- Анализа жалоб пациента и сведений о развитии болезни;
- Офтальмоскопии;
- Биомикроофтальмоскопии;
- Ультразвукового доплеровского цветного картирования;
- Флуоресцентной ангиографии;
- Компьютерной и магнитно-резонансной томографии.
Офтальмоскопия позволяет выявить новообразованные сосуды при толщине опухоли 3,5 мм и более. Для того чтобы их обнаружить на ранних этапах развития меланомы хориоидеи, офтальмологи Юсуповской больницы выполняют флуоресцентную ангиографию. Этот метод позволяет выявить первые признаки ангиогенеза при толщине новообразования в 1,3 мм. При наличии опухоли большого размера сосуды выглядят короткими, толстыми, с выраженными деформациями структуры. Они склонны к образованию хаотической сети. При наличии сосудистых аномалий может развиться кровоизлияние в ткань меланомы хориоидеи и прилежащие структуры глаза. Это также устанавливают при проведении офтальмоскопического исследования. С помощью ультразвукового допплеровского цветного картирования выявляют ретинотуморальные шунты. Компьютерную и магнитно-резонансную томографию делают в предоперационном периоде для того чтобы точно определит размер и локализацию неоплазии, выявить метастазов в другие ткани и органы.
Лечение меланомы хориоидеи
Офтальмологи клиники онкологии Юсуповской больницы индивидуально подбирают оптимальную тактику лечения меланомы хориоидеи. Она зависит от размера, локализации и распространённости опухолевого процесса. Применяют лучевую терапию, которая относится к органосохраняющим методикам, и выполняют оперативное вмешательство – энуклеацию глаза. К полному удалению глазного яблока прибегают при обширном диффузном росте новообразования или большом размере узловой меланомы хориоидеи.
Широко применяются альтернативные варианты лечения:
- Брахитерапия глаза с диодлазерной термотерапией;
- Эндовитреальное удаление новообразования;
- Эндорезекцию меланомы;
- Различные комбинированные методики.
Эндорезекцию совместно с брахитерапией проводят даже при больших размерах злокачественного образования. Все виды оперативного вмешательства в Юсуповской больнице выполняются в соответствии с принципами абластики.
Специфические меры профилактики меланомы хориоидеи отсутствуют. Сколько живут с меланомой хориоидеи? Прогнозы выживаемости и трудоспособности зависят от стадии онкологического процесса, размера и локализации новообразования. Смертность при диаметре опухоли до 10 мм составляет 16%, при диаметре более 15 мм – 53%. Поэтому при появлении первых признаков нарушения зрительной функции немедленно звоните в контакт центр Юсуповской больницы.
Офтальмолог в удобное вам время проведёт осмотр. Для раннего выявления меланомы хориоидеи выполнит визометрию, тонометрию, офтальмоскопию и биомикроскопию. На начальной стадии заболевания пациенту можно сохранить орган зрения. При диффузном росте или большом диаметре узловой формы меланомы хориоидеи существенно снижается острота зрения вплоть до полной слепоты. Если отсутствует возможность проведения органосберегающей операции, выполняют энуклеацию глазного яблока. Это оперативное вмешательство влечёт за собой инвалидизацию пациента.
Под меланомой понимают новообразование злокачественного характера, состоящего из пигментных клеток. Таковые известны как , меланоциты. Здоровые клетки выполняют важную функцию защитного характера в организме человека. Но по некоторым причинам, таковые могут трансформироваться и приносить большой вред. Сами меланоциты находятся не только в коже. Эти клетки имеются и на слизистых оболочках органов, а также в органах зрения. Меланома глаза, известная как, меланобластома – опасное активно прогрессирующие заболевание, требующее немедленных оперативных мер по ее лечению.

В тканях глаза содержатся меланоциты, способные вызывать меланому
Причины возникновения меланомы органов зрения
Современная медицина не дает точного ответа на вопрос, что является возбудителем трансформации меланоцитов. Многочисленные исследования показывают различные друг от друга результаты зависимости определенных факторов, влияющих на злокачественность пигментных клеток. Можно лишь сопоставить некоторые из них и получить примерный список возбудителей.
Как меланома кожи, так и меланома глаза часто возникает от чрезмерного воздействия ультрафиолетового излучения. Этот фактор является основным и хорошо изученным. Ученые считают, что от воздействия прямых солнечных лучей или от воздействия искусственно выработанного излучения (ламп солярия), риск того, что пигментные клетки могут переродиться может достигать 25%. Этот показатель зависит от многих факторов, чаще личностного характера.
Именно личностные склонности к образованию этого заболевания часто называют главными и основными. Меланоз глаз проявляется чаще у людей со светлыми глазами.
Риск возникновения этого заболевания зависит от генетической предрасположенности, а также эпицентров выработки пигментных клеток – меланоформных невусов.
Меланома органов зрения может возникать у людей любых возрастных групп. Но исследования показали, что это онкологическое заболевание появляется чаще у тех кому за 50, особенно это касается мужского пола.

Ношение солнцезащитных очков , один из возможных способов профилактики меланомы
Симптоматика меланомы глаза
Самостоятельно определить меланому глаза сложно. Симптоматика большинства заболеваний органов зрения схожа между собой. Любое отклонение от прежнего вида или ухудшение самочувствия – это повод обратиться к врачу. Только качественная медицинская диагностика и исследования лабораторного характера могут подтвердить или опровергнуть предполагаемый диагноз. Предвестниками меланомы являются:
- ухудшение зрения,
- боль или дискомфорт в глазу,
- изменение цвета радужки глаза,
- образование язв или кожных новообразований на веке,
- воспалительные процессы в области века,
- увеличение глазного яблока,
- глазные узелки и кровотечение.
Любой из таковых факторов может являться свидетельством трансформации пигментных клеток. Но не стоит расстраиваться раньше времени. Меланома такого типа – редкое заболевание, симптоматика которого схожа с другими менее опасными недугами.
Изменение цвета глаз , повод для тревоги
Разновидности меланомы органов зрения
Меланома имеет разные виды. Таковые разделяют по месту локализации заболевания. Современная медицина подтверждает существования таковых заболеваний:
- меланома века,
- меланома радужной оболочки глаза,
- меланома конъюнктивы,
- меланома сетчатки глаза,
- меланома хориоидеи,
- меланома ресничного тела.
Но не все виды меланомы органов зрения представляют собой прогрессирующие и опасные заболевания. Только некоторые из таковых, даже при качественном и правильном лечении, могут негативно повлиять на прогноз жизни больного. Меланома хориоидеи , рак сосудистой оболочки глаза. Из всех известных типов заболевания, этот – самый опасный.
Злокачественная опухоль подвергает организм человека серьезной опасности. Этот недуг развивается стремительно и даже после прохождения курса лечения – ремиссия наступает редко.
Опасным фактором меланомы является то, что пораженные ею объекты, органы зрения, находятся близко к важным для жизни другим органам. Один из таковых – мозг. Если меланома распространит свои метастазы в этом направлении, то риск получения необратимых последствий увеличится в несколько раз.
Меланома может располагаться на любой части глаза
Каждый тип такого недуга имеет симптомы, свойственные только одному виду. Пользуясь таковыми, специалисты определяют примерный диагноз больного. Ничего не мешает воспользоваться этой информацией для самостоятельного осмотра. Клиническая картина такого недуга бывает разной. Для самой известной и опасной формы заболевания, воспаления сосудистой оболочки глаза, свойственно подвергать опасности один глаз. Меланома хориоидеи только в единичных случаях поражает оба органа. Возрастная группа риска – 50-90 лет. Такой вид заболевания разделяют на 2 типа. Первый – узловой, а второй – плоскостный.
Узловой тип хориоидеи имеет видимые невооруженным глазом признаки своей деятельности. В сосудистой оболочке глаза образуются мелкие точки и пятна, имеющие четкую форму и окантовку. Цвет таковых может быть разным. В зависимости от насыщенности поврежденных клеток, он может быть от бледно-розового до черного.
Плоскостному типу хориоидеи свойственно образовывать пигментные пятна напоминающие чашу. Микропрепарат больше по размеру, чем в случае возникновения узлового типа заболевания. Плоскостные пятна располагаются в нижних слоях сосудистой оболочки глаза. Меланома хориоидеи отличается своей малой интенсивностью развития. Зрение не изменяется до самых последних стадий, когда наблюдается отслаивание сетчатки.
Но существует другая опасность. Она состоит в том, что из-за своего расположения в нижних слоях сосудистой системы, раковые клетки могут распространяться и на другие органы.
Меланома хориоидеи иногда перерастает в комплексный вид заболевания. Оно имеет название – увеальная меланома. Этот недуг относится к онкологически опасным видам, и повреждает одновременно сосудистую оболочку, радужную оболочку и цилиарное тело глаза.
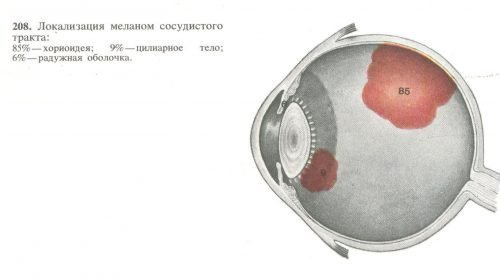
Локализация меланом сосудистого тракта в процентах от частоты случаев, 85% , хориодея, 9% , цилиарное тело, 6%- радужная оболочка.
Меланома радужки, как и в случае меланомы хориоидеи, имеет разную форму пигментных пятен. Этому заболеванию свойственно образование узловых, плоскостных и диффузных скоплений клеток. Определить внешне, онкологическое заболевание, не сложно. На радужке глаза пигментное пятно имеет темно-коричневый цвет. Только при узловых формах, этот недуг будет сложно определить самостоятельно. На радужке глаза образовываются мелкие пятна бугристой формы. Таковые могут развиваться несколько лет. Только спустя год-полтора, их можно будет увидеть даже через отражение в зеркале. На ранних этапах определить этот вид меланомы может только специалист.
По сравнению с другими типами недуга, этот – наименее опасен. Хоть заболевание и относят к злокачественным, но оно редко дает метастазы на другие органы. Применяя в качестве лечения, удаление опухоли и фотокоагуляцию поврежденного участка, можно значительно повысить шансы на полное выздоровление. Но иногда, на поздних стадиях недуга, может потребоваться серьезная хирургическая операция по удалению глазного яблока.
Меланомы радужки на ранних этапах может увидеть только специалист
Другие типы меланомы органов зрения и их лечение
Конъюнктивальной формой меланомы называют заболевание, вызванное образованием невусов на конъюнктиве. Этот тип заболевания имеет особенные отличительные черты, свойственные только ему. Такое новообразование имеет маленькие размеры, ровные границы своей формы, а вокруг нее располагается множество сосудов. Рост злокачественной опухоли может сопровождаться как с единичным таким узелком, так и с несколькими подобными экземплярами. Часто меланома повреждает поверхностные участки органов зрения. Это заболевание локализируется на лимбе, области слезного мясца и на полулунной складке.
Недуг может распространяться и на другие области глаза. Нередко поврежденные клетки прорастают в область глазного яблока. Меланопатия распространяется поверхностно, а рост ее редко бывает быстрым.
Нечасто раковые клетки переходят на веко. Такое заболевание имеет отдельную клиническую картину и свойственные ей симптомы. Микропрепарат меланомы имеет светло-коричневый оттенок. Новообразование, по своему строению, напоминает мелкий шарик на ножке. На его бугристой поверхности часто появляются трещины и мелкие сосочки. На последних стадиях меланомы, метастазы могут распространяться хаотично. Часто от таковых страдает головной мозг, кожа и печень. Как утверждают медики, процесс распространения метастаз сопровождается увеличением лимфатических узлов.
Невусы, предваряющие появление меланомы
Меланома глаза лечение которой основано на применении одновременно нескольких методик, часто считают смертельной в фазе метастазирования. Несмотря на это, своевременное диагностирование и избавление от рака, является единственным способом выжить. В качестве лечения применяют близкофокусную рентгенотерапию и хирургические методы. Биопсию проводить не рекомендуется из-за повышенного риска распространения метастаз.
Существуют и общие методы лечения. Меланома глаза причины которой достоверно не известны, может исчезнуть из-за хирургического вмешательства, позволяющего:
- удалить глазное яблоко,
- удалить все органы глазницы.
Недостатком таковых является потеря органов зрения. Существуют и другие методы, сохраняющие важную функцию организма. К таковым относят:
- лучевую терапию,
- криодеструкцию,
- коагуляцию лазером,
- коагуляцию током.
Каждый из перечисленных методов имеет свои преимущества и недостатки. Необходимость того или иного, зависит от: типа меланомы, ее стадии, формы новообразований и др. Современная медицина делает уклон на комбинацию оперативного вмешательства и органосохраняющих методов.
Здоровым людям, не зараженным меланомой, специалисты рекомендуют использовать профилактические меры, способствующие защитить организм от негативного воздействия тех или иных факторов. К таковым относят: защиту органов зрения от попадания солнечных лучей (использование солнцезащитных очков), систематические посещения офтальмолога (1 раз в год) и обращение к врачу при возникновении любых проблем с органами зрения.

Меланома хориоидеи — это пигментная опухоль злокачественного характера собственной сосудистой оболочки глаза (хориоидеи). Данная опухоль является одной из самых частых внутриглазных новообразований. Меланома хориоидеи является основной причиной смертности и инвалидизации онкобольных с поражением органа зрения. Заболевание может протекать практически бессимптомно, но при этом имеет высокую склонность к метастазированию, поэтому проблема ее выявления на начальных стадиях является крайне актуальной.
- Этиологические факторы
- Клиническая картина
- Стадии развития меланомы хориоидеи
- Виды меланомы глаза
- Диагностика
- Способы лечения меланомы хориоидеи
- Профилактика и диспансерное наблюдение
- Прогноз для жизни при меланоме хориоидеи
Этиологические факторы
Большинство случаев меланомы хориоидеи являются спорадическими, то есть обусловлены теми или иными мутациями клетки-предшественницы меланоцитарного звена, которая может дать начало патологическому опухолевому клону. Кроме того, есть предположение о наследственной причине данного заболевания. Воздействие такого типичного провоцирующего фактора для меланомы кожи, как повышенная инсоляция, для этой опухоли также не исключается.
В группе риска находятся пожилые люди (средний возраст манифестации опухоли — 60 лет). Немного чаще болеют мужчины. Склонны к появлению меланомы хориоидеи обладатели светлой кожи и волос, невусов и веснушек.
Клиническая картина
Жалобы пациентов зависят от размера и локализации меланомы хориоидеи, а также от наличия сопутствующих осложнений, к которым относятся: отслойка сетчатки вторичного характера, появление дегенеративных процессов в сетчатке, помутнение хрусталика.
На первичном приеме у офтальмолога обычно определяется снижение остроты зрения, появление перед глазом слепых участков (скотом), гемианопсий (выпадения половин поля зрения). В случае позднего обращения, больные жалуются на боль в глазу (вторичная глаукома), расширение сети сосудов. Также на склере может определяться пигментное пятно (экстраокулярный рост новообразования).
Стадии развития меланомы хориоидеи
Согласно международной классификации различают 4 стадии развития данной опухоли. Критерии распространенности опухолевого процесса:
- Т1 — размер меланомы 10 мм и менее, толщина — 2,5 мм и менее.
- Т2 — размер новообразования 10–16 мм, наибольшая толщина составляет 2,5–10 мм.
- Т3 — размером 16 мм и/или толщина более 10 мм без распространения за пределы глазного яблока.
- Т4 — наибольший размер опухоли 16 мм и/или толщина более 10 мм с распространением за пределы глазного яблока.
Также выделены 4 клинические стадии меланомы хориоидеи. Для каждой из них характерны определенные симптомы заболевания:
Симптомы второй и третьей стадии меланомы хориоидеи ярко выражены при расположении опухоли в центральной или парацентральной части глазного дна. Для периферической локализации новообразования характерно длительное отсутствие субъективных ощущений. В этом случае меланома выявляется либо случайно, либо на стадии распада опухоли и ее вторичных проявлений.
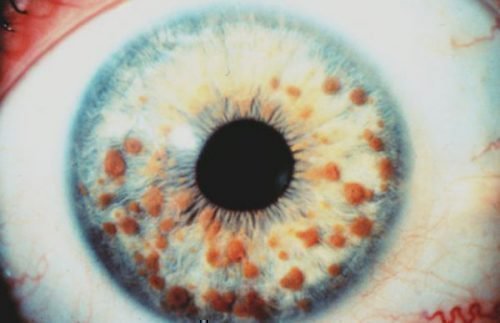
Виды меланомы глаза
Разработана классификация меланомы хориоидеи по морфологическому признаку. В зависимости от клеточной структуры, выделяют следующие типы данной опухоли:
- Веретеноклеточный.
- Эпителиоидный.
- Смешанный (микстмеланома).
- Фасцикулярный.
- Некротический.
Данная классификация имеет определенные недостатки, так как некротическая меланома хориоидеи определяется клинически, а вот определить ее клеточную принадлежность из-за обширного некроза невозможно. Веретенообразный и фасцикулярный тип имеют сходный прогноз. В связи с этим, в настоящее время морфологически принято выделять только 2 типа: веретеноклеточный и эпителиоидный. Смешанная форма занимает промежуточное положение. Ее прогноз зависит от преобладания тех или иных клеток. Наименее благоприятной прогностически считается эпителиоидноклеточная меланома хориоидеи.
Диагностика
Учитывая клинические особенности меланомы хориоидеи, ее диагностика, особенно на начальных этапах, представляет определенные трудности. Помимо анализа жалоб больного и клинико-анамнестических данных, учитываются результаты следующих инструментальных исследований:
- Биомикроскопии.
- Офтальмоскопии.
- Ультразвукового исследования глаза.
- Диафаноскопии и др.
Меланома хориоидеи является новообразованием с высоким риском появления метастазов. Поэтому при обследовании пациента необходимо использовать также методы диагностики метастатических очагов: УЗИ органов брюшной полости и лимфатических узлов, рентгенографию легких, КТ, МРТ.
Способы лечения меланомы хориоидеи
Выделяют органосохраняющие методы лечения данной опухоли и хирургический метод без сохранения глаза. В случаях, когда не удается сохранить глаз, производят энуклеацию — изолированное удаление глазного яблока или экзентерацию — иссечение вместе с глазным яблоком всего содержимого орбитальной полости.
Показания к энуклеации:
- Опухоль значительного размера.
- Распространение меланомы на диск зрительного нерва.
- Полное отсутствие зрительной функции.
- Экстрабульбарный рост опухоли.
- Вторичная глаукома.
После удаления глазного яблока, проводится имплантация внутреннего протеза и последующее наружное протезирование. Эти меры позволяют не только достичь хорошего косметического результата, но и препятствуют деформации лица.
К органосохраняющим методам лечения меланомы хориоидеи относятся:
Лучевая терапия. В зависимости от способа подведения излучения, лучевую терапию при данном заболевании проводят контактным или дистанционным способом. Контактное облучение, или брахитерапия, представляет собой имплантацию радиоактивных элементов вблизи очага меланомы.
Показания к проведению брахитерапии:
- Отсутствие признаков распада.
- Диаметр новообразования до 15 мм.
- Отстояние от диска зрительного нерва не менее 2 диаметров самого диска.
Брахитерапия является самым эффективным методом органосохраняющего лечения при меланоме хориоидеи. Его применение способно снизить вероятность образования метастазов опухоли.
В составе системного лечения, актуально проведение иммунной терапии. Также при оказании помощи больным с меланомой хориоидеи в поздних стадиях учитываются особенности ее метастазирования. Для данной опухоли характерно изолированное поражение печени метастазами. В таких случаях с успехом применяется химиоэмболизация данного органа.
Такой распространенный метод лечения меланомы кожи, как таргетная терапия, при меланоме хориоидеи не применяется, так как при данном виде опухоли отсутствуют специфичные BRAF-мутации.
Профилактика и диспансерное наблюдение
Рекомендовано пожизненное наблюдение за больными, которые получали лечение меланомы хориоидеи. После проведения лучевой терапии и удаления новообразования, офтальмолог должен осматривать пациентов каждые полгода в течение 2 лет, а далее — 1 раз в год. С целью раннего выявления метастазов назначают УЗИ органов брюшной полости и рентгенографию легких 1-2 раза в год.
Прогноз для жизни при меланоме хориоидеи
Продолжительность жизни при данном виде рака зависит от локализации и размера опухоли, возраста пациента, морфологии новообразования, проведенного лечения и других особенностей. Пятилетняя выживаемость на начальных стадиях меланомы хориодиеи после применения органосохраняющих радикальных методов составляет 93%, десятилетняя — 89%. На поздних стадиях, при выявлении метастазов печени медиана выживаемости составляет лишь 4-6 месяцев. Для пациентов с метастатическим поражением других органов годичная выживаемость составляет 76%.
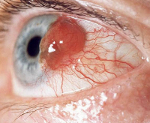
Опухоли хориоидеи – это группа патологических образований сосудистой стенки, которая включает в себя невус, увеальную меланому и гемангиому. В течение длительного промежутка времени клинические симптомы отсутствуют. Снижение остроты зрения и страбизм возникают только при увеличении диаметра новообразования. Диагностика опухолей хориоидеи основывается на проведении офтальмоскопии, визометрии, ФАГ, биомикроскопии, ОКТ, УЗД. В зависимости от формы заболевания тактика лечения сводится к проведению лазерной коагуляции, криотерапии, брахитерапии, фотодинамической терапии, транспупиллярной термотерапии. При отсутствии эффекта или большом размере опухоли хориоидеи показана энуклеация.
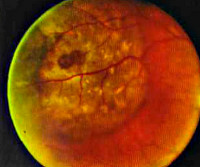
- Причины опухолей хориоидеи
- Симптомы опухолей хориоидеи
- Диагностика опухолей хориоидеи
- Лечение опухолей хориоидеи
- Прогноз и профилактика опухолей хориоидеи
- Цены на лечение
Общие сведения
Опухоли хориоидеи – это доброкачественные или злокачественные новообразования сосудистой оболочки глазного яблока. Невус – наиболее распространённое доброкачественное образование органа зрения. Частота его выявления при офтальмоскопии составляет 2%. В тоже время, при аутопсии данную патологию диагностируют у 6,5-20% пациентов. У лиц женского и мужского пола невусы определяются в равной степени. Распространенность увеальной меланомы среди всех патологий глаз составляет 5%. Риск образования этой опухоли хориоидеи существенно увеличивается с возрастом больного и после 69 лет с каждым годом возрастает на 50 случаев (из расчета на 1 млн. населения). Общая заболеваемость гемангиомой глаза среди общего числа интраорбитальных патологических новообразований составляет 0,76%. Данный вид опухоли хориоидеи встречается во всех возрастных группах, но чаще диагностируется после 10 и до 60 лет.

Причины опухолей хориоидеи
Гемангиома относится к числу гамартом. Причина образования – тканевая аномалия развития. Состав новообразования имеет те же компоненты, что и окружающие ткани, но степень его дифференциации и строение резко нарушены. Риск развития опухолей хориоидеи возрастает при длительном контакте с ультрафиолетовым излучением или на фоне солнечных ожогов глаз. В популяции заболевание чаще встречается среди лиц, в фенотипе которых присутствуют голубые глаза, светлая кожа и волосы, множественные невусы (более 50).
Симптомы опухолей хориоидеи
С клинической точки зрения выделяют сосудистые и пигментные опухоли хориоидеи. Также различают доброкачественные и злокачественные новообразования. К пигментным формам относят невусы (стационарные и прогрессирующие). В большинстве случаев это врожденный вид опухолей хориоидеи, но интенсивность пигментной окраски усиливается после 30-летнего возраста. Их выявляют в заднем полюсе глазного яблока, реже в экваториальной области или перед ней. Описаны случаи бинокулярного поражения органа зрения. Как правило, течение заболевания бессимптомное. Увеличение в размере прогрессирующего невуса в редких случаях приводит к снижению остроты зрения.
Гемангиома относится к группе доброкачественных опухолей хориоидеи. Для нее характерен быстропрогрессирующий рост, который очень часто приводит к полной отслойке сетчатки. Первый симптом заболевания у взрослых – нарушение зрительных функций. В детском возрасте данная опухоль хориоидеи становится причиной страбизма. С клинической точки зрения выделяют ограниченную и диффузную формы. При ограниченном варианте формируется небольшой узел с четко очерченными краями. Клинические проявления мало выражены. При диффузном распространении опухолевого процесса, заболевание осложняется энцефалофациальным ангиоматозом (синдром Стерджа-Вебера).
Диагностика опухолей хориоидеи
Диагностика опухолей хориоидеи основывается на результатах офтальмоскопии, визометрии, флуоресцентной ангиографии, биомикроскопии, оптической когерентной томографии (ОКТ), ультразвукового исследования (УЗД) в В-режиме. При офтальмоскопии невусы имеют вид плоских, приподнятых над уровнем окружающих тканей образований размером до 0,1 см. В зависимости от выраженности пигментации их цвет варьирует от сероватого до серо-коричневого. Границы зачастую неровные, но с четкими очертаниями. Неровность контуров обусловлена прилежащими сосудами. Для невусов, лишенных пигмента, характерна овальная или округлая форма с ровными, но менее очерченными контурами. В отличие от прогрессирующих невусов, на поверхности стационарных присутствуют друзы. Для их дифференциальной диагностики проводится офтальмоскопия с цветными фильтрами. Красная окраска фильтра позволяет визуализировать данный тип опухоли хориоидеи, при зеленой патологическое образование не определяется.
Методом флуоресцентной ангиографии при стационарной форме выявляется снижение флуоресценции на протяжении всего обследования. При этом в окружающей сосудистой оболочке изменения не выявляются. Об изменениях хориоидеи свидетельствует пропотевание и яркое свечение красителя. При офтальмоскопии увеальной меланомы обнаруживается небольшой узелок с постэкваториальной локализацией. Опухоль хориоидеи – желто-коричневой или аспидной окраски с друзами на поверхности или в окружающих тканях. Методом ОКТ устанавливается точная локализация, размеры, степень распространения на окружающие ткани. У большинства пациентом при визометрии диагностируется снижение остроты зрения.
При проведении офтальмоскопии отграниченная гемангиома имеет вид небольшого узелка округлой формы с ровными контурами диаметром 0,3-1,5 см. Средняя толщина патологического образования составляет 0,3-0,4 см. Цвет данной формы опухоли хориоидеи – от светло-серого до темно-красного. Для дифференциальной диагностики гемангиомы от меланомы следует провести флуоресцентную ангиографию. При гемангиоме средний диаметр сосудов опухоли соответствует таковому сосудов хориоидеи, также на ее поверхности могут появляться небольшие очаги кровоизлияния. Из-за прогрессирующего ангиогенеза при меланоме новообразованные капилляры имеют меньший калибр и более извитой ход. На УЗД опухоли хориоидеи определяется ток крови и характерная пульсация сосудов, что позволяет подтвердить диагноз. Наружный осмотр проводится для выявления типичной симптоматики страбизма.
Лечение опухолей хориоидеи
Тактика лечения при опухолях хориоидеи зависит от формы заболевания. При появлении признаков, свидетельствующих о трансформации стационарного невуса в прогрессирующий, показана лазерная коагуляция. При обнаружении увеальной меланомы большого размера следует провести энуклеацию глазного яблока. Если диаметр патологического новообразования незначительный, а опухоль не распространяется за пределы первичного очага, рекомендована контактная лучевая терапия (брахитерапия глаза). Преимущество данного метода лечения опухолей хориоидеи – местное воздействие на меланому максимальной дозой лучевой терапии. При этом на окружающие ткани и критические органы излучение не влияет. Альтернативный вариант – транспупиллярная диод-лазерная термотерапия. Данный метод относится к числу малоинвазивных техник. При этом вся процедура проводится под визуальным контролем.
Выявление гемангиомы – это показание к проведению оперативного вмешательства, что обусловлено большим риском экссудативной отслойки сетчатки и снижения зрительных функций. В лечении отграниченной формы опухоли хориоидеи используется криотерапия, брахитерапия, фотодинамическая терапия и транспупиллярная диод-лазерная термотерапия. Высокой эффективностью обладает лазерокоагуляция в желтом спектре излучения. Тактика лечения сводится к облитерации кровеносных сосудов. Преимущество этой методики – ликвидация выпота экссудата из новообразованных сосудов за счет адгезии пигментного слоя и сенсорной сетчатки. Субретинальная жидкость при этом резорбируется.
Прогноз и профилактика опухолей хориоидеи
Специфических мер по профилактике опухолей хориоидеи в офтальмологии не разработано. Все пациенты с установленным диагнозом доброкачественного или злокачественного новообразования сосудистой оболочки должны находиться на диспансерном учете у офтальмолога. После проведения оперативного лечения периодически необходимо проходить профилактическое обследование у специалиста, ограничить пребывание на солнце, избегать работы при высокой температуре окружающей среды.
Прогноз для жизни и трудоспособности при стационарной форме невуса благоприятный. Прогрессирующий вариант следует рассматривать как предраковое состояние. Наиболее злокачественная среди опухолей хориоидеи – меланома, прогноз для жизни определяется стадией развития. Гемангиома сосудистой оболочки – прогностически благоприятное заболевание, однако у отдельных больных возможна полная потеря зрения.
Читайте также:

