Грыжа опухоль спинного мозга
Что такое опухоль спинного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ярикова А. В., нейрохирурга со стажем в 8 лет.

Определение болезни. Причины заболевания
Опухоли спинного мозга — это новообразования первичного и вторичного характера в спинном мозге и окружающих его тканях [1] . Первичные (интрамедуллярные) опухоли, как правило, доброкачественные, а вторичные (экстрамедуллярные) — метастатические, т. е. злокачественные [14] . Первичные опухоли растут из клеток спинного мозга, его оболочек или корешков. Вторичные — это метастазы опухолей, возникших в других частях тела, поэтому они всегда злокачественные.

Опухоли спинного мозга чаще выявляются у людей в возрасте 30-50 лет. За год диагноз ставят в 1-1,3 случаях на 100 000 населения [2] .
Опухоли спинного мозга составляют 10—15 % опухолей ЦНС. Среди них:
- опухоли шейного отдела спинного мозга (19—37 %);
- грудного (27 — 47 %);
- пояснично-крестцового отдела (23—33 %);
- конского хвоста и терминальной нити (11 %) [3][4] .
Более 80 % опухолей спинного мозга развиваются из его оболочек, сосудов, эпидуральной клетчатки и нервных корешков. И только 15—20 % случаев составляют интрамедуллярные опухоли, которые растут внутри ткани спинного мозга.
Достоверные причины появления опухолей спинного мозга, до сих пор неизвестны. В качестве факторов риска выступают [1] [4] :
- генетическая предрасположенность;
- воздействие канцерогенных веществ (нефтепродуктов, красителей);
- лимфома (злокачественая опухоль лимфатической системы);
- болезнь Гиппеля — Ландау (наследственный опухолевый синдром, предполагающий развитие доброкачественных и злокачественных новообразований);
- нейрофиброматоз II типа (генетическое заболевание, при котором образуются множественные доброкачественные опухоли, преимущественно шванномы и менингиомы в ЦНС и по ходу периферических нервов);
- неблагоприятные экологические условия (радиация, химические загрязнения);
- нездоровый образ жизни (алкоголизм, курение, неправильное питание);
- низкий иммунитет;
- регулярный стресс;
- избыточное пребывание на солнце;
- воздействие высоковольтных линий (согласно последним исследованиям, связь между влиянием линий электропередач и развитием опухолей не выявлена [15][18] — Прим. ред.).
Симптомы опухоли спинного мозга
- Болевой синдром. Самая частая жалоба — это боль. Изначально она возникает на том уровне позвоночника, где образовалась опухоль. На ранней стадии боль бывает разной интенсивности, но без выраженных неврологических расстройств. Поэтому многие пациенты лечатся от других болезней: дегенеративно-дистрофического заболевания позвоночника, остеопороза, рассеянного склероза и обращаются к нейрохирургу с уже развившимся неврологическим дефицитом (сенсорными и моторными нарушениями). Боль усиливается при чихании, кашле, физических нагрузках, наклонах головы и в ночное время [5][6] .
- Двигательные нарушения. Следующая по частоте жалоба — мышечная слабость. Обычно появляется через некоторое время после чувствительных симптомов. Также встречаются: атрофия мышц, мышечные подёргивания и внезапное сокращение расслабленной мышцы [7] .
- Безболевые чувствительные нарушения. Выпадение поверхностной чувствительности при сохранении глубокой: восприимчивость к боли и температурным колебаниям снижается, но к лёгким прикосновениям остаётся на прежнем уровне [8] .
- Расстройства функции сфинктеров. Зачастую урогенитальных, реже — анальных. Распространены задержка или недержание мочи.
- Сколиотическая или другая деформация позвоночника, возникшая из-за болей, двигательных нарушений и деструкции позвонков.
Новообразования спинного мозга нельзя обнаружить по внешним признакам. Визуально можно определить только опухоль позвоночника в позвонках или рядом с ними.
Патогенез опухоли спинного мозга
Появление опухолей вызвано изменениями в генах, которые контролируют работу клеток, особенно их рост и деление. Генетические нарушения могут быть унаследованы от родителей или возникать в течение жизни человека в результате ошибок при делении клеток или из-за повреждения ДНК под воздействием окружающей среды [17] .
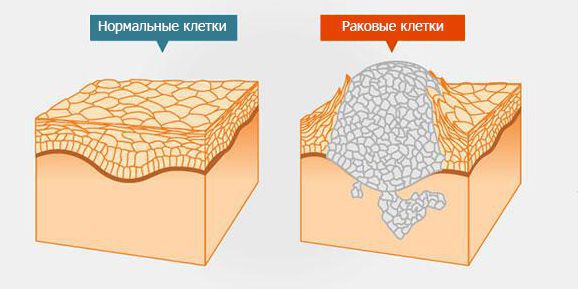
Опухоли делятся на доброкачественные и злокачественные. Большинство первичных новообразований, которые развиваются из спинного мозга, его оболочки и/или корешков, — доброкачественные. В отличие от злокачественных опухолей для них не характерна инвазия — способность клеток опухоли отделяться от неё и проникать в окружающие ткани. Как правило, инвазия — это первый этап сложного процесса, приводящего к появлению метастазов. Метастатическая опухоль содержит клетки, подобные клеткам исходной (первичной) опухоли [1] . Когда клетки отрываются от раковой опухоли, они могут перемещаться в другие области тела через кровоток или лимфатическую систему. Оттуда они могут попасть в любой орган или ткань [15] .
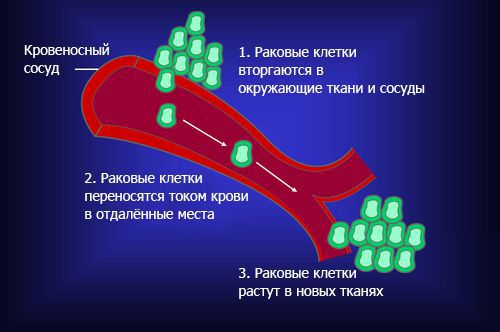
В спинной мозг чаще метастазируют опухоли молочной железы (21 %), лёгких (19 %), простаты (7,5 %), почек (5 %), желудочно-кишечного тракта (4,5 %) и щитовидной железы (2,5 %) [16] .
Скорость роста опухоли зависит от типа ткани и расположения новообразования [1] . Симптомы развиваются быстро, если опухоль злокачественная.
Новообразование со временем увеличивается в размерах и давит на содержимое позвоночного канала. Сильная боль возникает при опухолях в области шейного отдела и конского хвоста. Боль может быть односторонней, когда опухоль развивается на боковой поверхности спинного мозга и вызывает компрессию корешка; двусторонние боли в начале заболевания служат указанием на заднюю локализацию опухоли.
Опухоли задней поверхность спинного мозга вызывают утрату суставно-мышечного чувства и чувствительности к вибрации. Заднебоковая локализация опухоли проявляется болевым корешковым (радикулярным) синдромом, пониженной чувствительностью в этой области с последующим её полным выпадением.
По мере развития опухоли возникают и другие симптомы, которые указывают на сдавление спинного мозга. Синдром половинного поражения спинного мозга проявляется слабостью мышц с непроизвольными сокращениями, выпадением глубокой чувствительности (ощущения массы тела, вибрации, давления), нарушением способности понимать через прикосновения, что пишут или рисуют на коже (графестезия). Кроме того, притупляются болевые, температурные, реже тактильные ощущения в противоположной стороне тела. Стадия парапареза (снижения мышечной силы) самая длительная, и неврологические симптомы в этом периоде зависят от локализации опухоли. Средняя продолжительность этой стадии – 2-3 года, при новообразованиях конского хвоста – до 10 и более лет [8] .
Классификация и стадии развития опухоли спинного мозга
Заболевание классифицируют по следующим признакам:
- расположения опухоли по отношению к спинному мозгу, оболочкам и позвоночнику;
- гистологическое строение (из клеток каких тканей состоит опухоль);
- уровень локализации [1][8] .
По происхождению опухоли делятся на две группы:
- первичные — развиваются из спинного мозга, его оболочки и/или корешков.
- вторичные — образуются вне спинного мозга и являются метастазами других опухолей [1] .
По локализации [4] :
- экстрадуральные — располагаются над твёрдой мозговой оболочкой;
- интрадуральные — локализуются под твёрдой мозговой оболочкой;
- интрамедуллярные — формируются из клеток мозгового вещества и растут внутри спинного мозга.
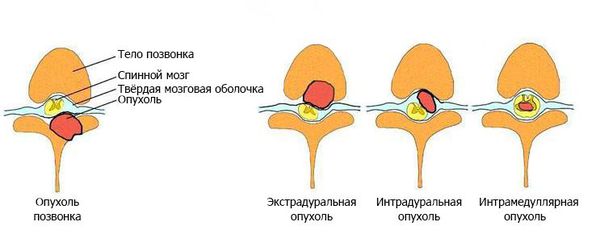
По отношению к стороне спинного мозга [3] [4] :
- дорсальные (задние);
- дорсолатеральные (заднебоковые);
- латеральные (боковые);
- вентральные (передние).
- вентролатеральные (переднебоковые).
По топографической локализации [8] :
- шейного отдела;
- грудного отдела;
- поясничного отдела;
- крестцового отдела.
По гистологической характеристике [1] [8] :
- менингиома (из клеток оболочек головного и спинного мозга);
- невринома (из клеток, образующих миелиновую оболочку нервов);
- эпендимома (из клеток центрального канала спинного мозга);
- астроцитома (из вспомогательных клеток нервной ткани);
- олигодендроглиомы (из олигодендроцитов — клеток нейроглии);
- ганглиоглиома (из нейрональных клеток и глии);
- гемангиобластома (из капиллярных каналов);
- дермоид (из клеток соединительной ткани и эпителия);
- эпидермоид (из клеток кожи);
- медуллобластомы (из эмбриональных клеток);
- тератома (из гоноцитов — первичных половых клеток );
- гемангиома (из эндотелиальных клеток);
- глиобластома (из вспомогательных глиальных клеток);
- липома (из жировых клеток);
- субэпендимома (клетки эпителиальной мембраны, выстилающей центральный канал спинного мозга);
- метастазы (лимфома, саркома, рак лёгкого, предстательной железы, почек, меланома).
Cтадии развития заболевания представлены в таблице [8] :
| Стадии развития заболевания | Проявления |
|---|---|
| 1. Радикулярная | 1. Слабая по интенсивности боль в области спины. Пациент может 10—15 лет не обращается к нейрохирургу или неврологу, так как не подозревает о проблеме. |
| 2. Броун-Секаровская | 1. Спастический парез со стороны опухоли. 2. Выпадение глубокой чувствительности (чувства массы тела, давления и вибрации, мышечно-суставные расстройства). 3. Нарушение графестезии. 4. Притупление болевого, температурного и реже тактильного восприятия с противоположной стороны тела. |
| 3. Парапарез или паралич | 1. Функциональные нарушения вегетативной системы, органов таза. 2. Выраженные сенсомоторные расстройства. 3. Паралич конечностей — как временный, так и постоянный. 4. Если опухоль злокачественная, то паралич наступает в течение 3-4 месяцев. Длительность жизни составляет полгода-год. |
Осложнения опухоли спинного мозга
Заболевание может приводить к следующим осложнениям [1] [2] :
- нарушение движений, парезы и параличи;
- парез кишечника (снижение моторной функции кишечника);
- инвалидность из-за потери трудоспособности;
- недержание или задержка кала или мочи;
- нарушения чувствительности;
- сильная боль, которую не удаётся устранить;
- малигнизация (приобретение клетками свойств злокачественной опухоли);
- венозные тромбоэмболические осложнения из-за снижения мышечной силы и нехватки двигательной активности;
- воспалительные осложнения (пневмония, инфекции мочеполовой системы и другие);
- трофические расстройства (пролежни);
- сепсис;
- переломы позвонков (метастазы могут прорастать в тела позвонков и приводить к переломам).
Диагностика опухоли спинного мозга
Диагностика опухоли спинного мозга проходит в несколько этапов:
1. Сбор анамнеза и жалоб. Уточняется начало развития заболевания, наличие болевого синдрома и неврологического дефицита, сроков его возникновения. Оценивают влияние клинических проявлений на качество жизни больного. Подробно собирается информация о сопутствующих патологиях [1] .
2. Неврологическое исследование. Проверяется чувствительность частей тела, рефлексы, уровень мышечной силы. Оценивают неврологические нарушения и общее состояние по следующим шкалам: ASIA, Frankel, Klekamp — Samii, Brice, MacKissock, EGOS и Karnofsky [9] [10] .
3. Магнитно-резонансная томография (МРТ) с контрастным усилением. На данный момент это основной метод диагностики новообразований спинного мозга. МРТ позволяет визуализировать весь спинной мозг и позвоночник и определить локализацию опухоли. Накопление контрастного вещества определяет не только распространение, но и гистологическую структуру опухоли [5] [6] .

4. КТ-миелография. Применяют для выявления границ опухоли. Метод заключается в контрастировании субарахноидального пространства (полости со спинномозговой жидкостью между мягкой и паутинной оболочками спинного мозга) водорастворимыми веществами. В комбинации с МРТ или КТ позволяет значительно улучшить диагностику опухолей спинного мозга, особенно в окружающих его тканях.
5. Диффузионно-взвешенная МРТ. Позволяет оценить состояние опухолевой ткани путём мониторинга движения свободных молекул воды на клеточном уровне [5] [6] [10] .
6. Диффузионно-тензорная МРТ. Это разновидность диффузионно-взвешенной МРТ, которая позволяет визуализировать проводящие пути спинного мозга [11] [12] .
7. Сцинтиграфия. В организм вводят радиоактивные изотопы и по излучению от них получают двумерное изображение. Методом определяют распространение опухоли и количество метастатических очагов [9] .
8. Прямая ангиография. Рентгенологическая методика с введением контрастного вещества. Показана в редких случаях, в основном при подозрении на артериовенозную мальформацию спинного мозга [1] .
Дифференциальную диагностику проводят с рассеянным склерозом, спинальным лептоменингитом, миелитом, миелопатией, сирингомиелией, нейросифилисом, спинальным инсультом [3] .
Лечение опухоли спинного мозга
Диагноз "опухоль спинного мозга" зачастую предполагает нейрохирургическое вмешательство. Если пациент находится в тяжёлом соматическом, то хирургическое лечение противопоказано. Операция состоит из двух этапов:
- доступ;
- удаление опухоли.
Нейрохирург, оперируя опухоль, стремится провести декомпрессию (устранить сдавление) спинного мозга, полностью удалить новообразование и, по возможности, избежать развития нового неврологического дефицита. Основные цели оперативного лечения:
- повысить уровень качества жизни;
- устранить болевой синдром;
- уменьшить неврологические симптомы;
- сократить период стационарного лечения.
За последние два десятилетия с развитием микронейрохирургической техники, интраоперационной нейровизуализации и нейронавигации хирургическое лечение опухолей спинного мозга стало значительно эффективнее [7] [13] . Нейрофизиологический мониторинг при удалении опухоли позволяет наблюдать за областями проводящих путей. Интраоперационное ультразвуковое сканирование даёт возможность проводить вскрытие твёрдой мозговой оболочки точно над опухолью. Ультразвуковая интраоперационная визуализация помогает спланировать вскрытие твёрдой мозговой оболочки и уточнить доступ в зависимости от расположения опухоли и её размера [7] [10] .
Интраоперационная мультиспиральная КТ позволяет чётко определить уровень расположения опухоли, уменьшить объём рассечения мягких тканей и костной резекции и снизить риск осложнений. Применение интраоперационного КТ и навигационной системы обеспечивает снижение лучевой нагрузки на медицинский персонал и пациента [13] .
При злокачественных опухолях кроме хирургического лечения больному назначают химиотерапию и лучевую терапию. Влияние химиотерапии на прогноз и результаты лечения на сегодняшний день не доказаны. Лучевую терапию проводят в том числе с помощью стереотаксической радиотерапии — высокоточной лучевой терапии. [9] . В этом случае лечение проводят нейрохирурги вместе с онкологами. При некоторых метастатических опухолях прибегают к гормональной терапии.
На настоящий момент лучевую терапию при опухолях спинного мозга не рассматривают в качестве первичного лечебного воздействия из-за её низкой продуктивности.
Стереотаксическая радиотерапия. Этот способ считается лучшим из всех известных медицине на сегодняшний день. Радиотерапию назначают пациентам, опухоли которых неоперабельны. Суть лечения в том, чтобы целенаправленным потоком гамма-излучения вызвать разрушение опухоли, не затрагивая при этом здоровые клетки.
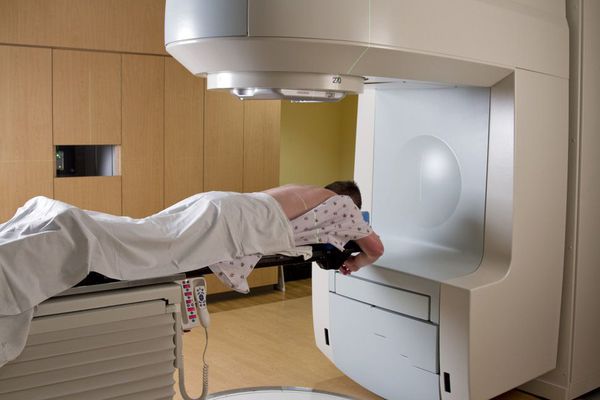
Прогноз. Профилактика
Прогноз зависит от возраста пациента, уровня неврологического дефицита, размеров опухоли, степени повреждения спинного мозга и разрушения позвоночника [1] [8] . При своевременном удалении экстрамедуллярной опухоли возможно полное выздоровление. При интрамедуллярных опухолях прогноз значительно хуже, полное восстановление не происходит. Прогноз неблагоприятен при метастазах. При неоперабельной злокачественной опухоли пациенту присваивают I группу инвалидности бессрочно.
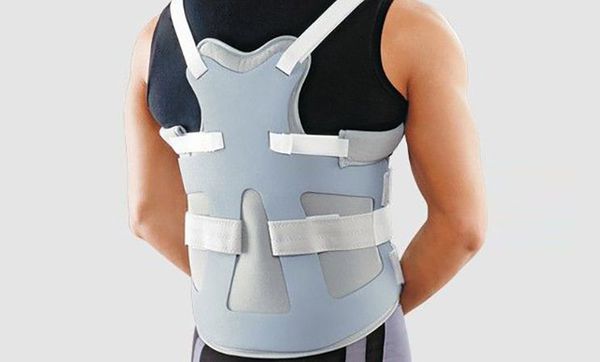
После удаления опухоли пациенту необходима реабилитация для восстановления как на физическом, так и на психологическом уровне. Для реабилитации назначаются лечебная физкультура, корсетотерапия, психологическая помощь, пациент учится ходить заново.
Для профилактики заболевания, начиная с раннего возраста, следует соблюдать основные правила:
- Заниматься спортом.
- Чаще бывать на свежем воздухе.
- Рационально питаться.
- Избегать продолжительных стрессов.
- Высыпаться.
- Не подвергаться воздействию вредных веществ и облучения.
Спинальные опухоли представлены в виде новообразований, локализация которых приходится на кости или оболочки позвоночника, а также спинной мозг. Деление таких опухолей на злокачественные и доброкачественные в случае со спинным мозгом почти не имеет смысла.
Воздействие на организм одинаково патологическое из-за поражения нервов, которое часто приводит к параличу и неврологическим заболеваниям. Любая опухоль спинного мозга может привести пациента к инвалидности, но в поиске современных вариантов лечения ученые добились прогресса, поскольку сейчас существуют методики, ранее недоступные.
Классификация
Классификация опухолей спинного мозга зависит от нескольких факторов, в зависимости от которых определяется диагностика и дальнейшая тактика лечения. Первостепенно стоит рассмотреть первичные и вторичные опухоли.
- Первичные возникают на основе клеток мозговых оболочек или нервных клеток;
- Вторичные являются результатом метастатического процесса.
Учитывая локализацию можно распределить новообразования следующим образом.
- Интрамедуллярные опухоли локализуются внутри мозга, в его толще, и состоят из его клеток. На долю таких патологий приходится 20% всех спинальных опухолей;
- Экстрамедуллярные опухоли локализуются вне мозга, но рядом с ним, и образуются из расположенных рядом тканей, корешков и оболочек нервов. Часто наблюдается врастание образования непосредственно в мозг. На такие случаи приходится 80% всех спинальных опухолей.
Учитывая гистологию, классификация может быть следующей:
- Липомы, формирующиеся на основе жировой ткани;
- Саркомы являются результатом деформации соединительных тканей;
- Невриномы, шванномы и нейрофибромы формируются на основе спинномозговых корешков;
- Ангиомы и гемангиомы являются результатом патологической деформации сосудистых клеток;
- Менингиомы – продукт мозговых оболочек;
- Глиобластомы, а также олигодендроглиомы, эпендимомы и медуллобластомы формируются на основе нервной ткани.
Локализация может быть в крестцовом, поясничном, грудном или шейном отделе.
Симптоматика
Опухоли спинного мозга представлены в виде дополнительной ткани, которая формируется на месте нервных клеток, сосудов, оболочек или нервных корешков. Симптоматика напрямую зависит от нарушения функций поврежденных образований, которые сдавливаются.
Рассмотрение отдельно взятых симптомов было бы ошибкой, поэтому анализ патологических признаков должен быть комплексным. Все симптомы опухоли спинного мозга можно распределить по отдельным группам.

Корешковые и оболочечные признаки
При интрамедуллярных патологиях эта группа симптомов будет последней из появившихся, а при экстрамедуллярных – первой. Принято разделять нервные корешки на задние передние, следовательно, на чувствительные и двигательные. Такое распределение влияет на проявившиеся признаки. Поражение корешка происходит в два этапа.
- Раздражение предполагает отсутствие чрезмерного давления и блокировки поступления крови к корешку. Характерным симптомом будет боль, которая может быть как в месте очага, так и отдаленной. Продолжительность болевого синдрома может быть неравномерной и составлять от пары минут до нескольких часов. Усиление боли наблюдается при наклоне вперед, в лежачем положении, а также при физическом воздействии на остистый позвоночный отросток. Зона иннервации корешка будет отличаться возникновением парестезий и чрезмерной чувствительностью. Под парестезиями стоит понимать внезапные ощущения жжения, онемения или покалывания. На этапе раздражения нередко повышаются рефлексы, замыкание которых приходится на зону расположения новообразования. Проверка и оценка данного явления доступна только врачу;
- На этапе выпадения корешок теряет свою функциональность из-за чрезмерного сдавливания. Упомянутые выше рефлексы, напротив, снижаются и со временем исчезают. Аналогично обстоят дела с чувствительностью в пораженной зоне – изначально она снижается и постепенно вовсе угасает. На примере данное явление можно сравнить с потерей способности ощущать разницу между горячим и холодным, ощущать прикосновения.
Отдельно также стоит упомянуть об оболочечных симптомах опухоли спинного мозга. Корешковая боль может возникать после надавливания на яремные вены в шейной зоне, что именуется симптомом ликворного толчка.
Данное явление обусловлено ухудшением оттока крови от головного мозга при надавливании, следовательно, давление внутри черепа увеличивается.
Далее происходит устремление спинномозговой жидкости к спинному мозгу и опухоль как будто получает толчок, а боль усиливается за счет натяжения нервного корешка.

Сегментарные изменения
Спинной мозг принято делить на сегменты, каждый из которых берет участие в деятельности конкретных мышц, органов и участков кожи. Связь между пораженными структурами и сегментами известна только врачу и он сможет определить, с чем связаны нарушения в работу определенных мышц или органов.
Анализируя такие изменения можно без труда определить локализацию новообразования. Каждый сегмент спинного мозга оснащен рогами – задними, передними и иногда боковыми.
- Сенсорные нарушения возникают в результате патологии задних рогов. Проблемы могут быть связаны с определением разницы между теплом и холодом, ощущением тактильных действий, утратой болевой реакции;
- Поражение переднего рога приводит с внезапным и неконтролируемым подергиваниям мышц, снижению и полной утрате рефлексов, истощением мышц и потерей тонуса. Если речь идет об опухоли, все эти патологические изменения будут затрагивать только те мышцы и органы, за которые отвечает пораженный сегмент. Если мышечные подергивания локализуются по всему телу, речь идет явно не о новообразовании. Если же деформации имеют локальный характер, вероятность поражения спинного мозга опухолью достаточно высока;
- Вегетативные деформации характерны для сдавливания боковых рогов. Питание тканей ухудшается, изменяется цвет и температура кожного покрова, возникает шелушение и сухость или наоборот чрезмерная потливость. В данном случае тоже стоит относить к опухоли только локальные нарушения. Определенные рока отвечают за особые вегетативные центры, например, новообразование в зоне 8 шейного или первого грудного сегмента приводит к западанию глазного яблока, сужению зрачка и опущению нижнего века. Проблемы с дефекацией и мочеиспусканием возникают при поражении зоны мозгового конуса. Чаще всего речь идет о недержании.

Проводниковые симптомы
Вдоль спинного мозга расположены нервные проводники, несущие нисходящую и восходящую информацию. Расположение каждого из них конкретное, что и влияет на характер симптоматики.
- Нарушение чувствительности при экстрамедуллярной опухоли восходящее, то есть нарушения стремятся вверх, начиная от нижних конечностей и заканчивая грудиной и руками;
- Противоположный маршрут нарушения сенсорных функций характерен для интрамедуллярных новообразований. Первые нарушения локализуются в зоне опухоли и далее стремятся к нижерасположенным сегментам.
Общая проводниковая симптоматика по мере прогрессирования новообразования может быть следующей.
- Патологические кистевые или стопные признаки;
- Параллельное повышение рефлексов и тонуса мышц с парезами;
- Позывы к немедленному мочеиспусканию, которые со временем переходят в полное недержание кала и мочи.
Патологии в разных системах практически всегда сочетаются между собой, поскольку опухоль одновременно воздействует и на проводниковый, и на сегментарный аппарат.
Мышечная сила в конечностях на стороне новообразования снижается, теряется чувствительность к вибрациям, ощущение мышц и суставов, чувствительность к температурам и боли.

Диагностика
Своевременная диагностика спинальных опухолей не всегда представляется возможной, поскольку рассматриваемая патология достаточно редкая и симптоматика во многом схожа с другими известными болезнями. На фоне данной особенности очень важно, чтобы неврологическое и физикальное обследование было полноценным. Подтверждение диагноза требует проведения следующих исследований в комбинации или отдельно.
- Спинальная МРТ основана на использовании мощных радио- и магнитных волн, благодаря которым можно получить подробную визуализацию позвоночника в поперечном сечении. Изображение содержит и нервы, и сам спинной мозг и считается более информативным, если сравнивать с КТ. Для более четкой визуализации отдельных новообразований может использоваться контрастное вещество. Методика позволяет заметить даже маленькие опухоли благодаря высокоинтенсивным сканерам;
- КТ основано на узких рентгеновских лучах, предоставляющих подробную визуализацию позвоночника в поперечном сечении. Если сравнивать с традиционным рентгеном, КТ подвергает пациента радиации в большей мере;
- Биопсия проводится, чтобы определить, с доброкачественной опухолью спинного мозга врач имеет дело или злокачественной. Для этого маленький образец ткани исследуется с помощью микроскопа. Получение образца происходит или во время операции, или с помощью тонкой иглы во время отдельной процедуры;
- Миелография представлена введением контраста в позвоночный канал, чтобы оно прошло через спинальные нервы и мозг для подсвечивания патологических областей. Чаще всего данная процедура не является первостепенным выбором, а используется только при необходимости обнаружить сдавленные нервы.

Лечение
Хирургическое вмешательство зачастую является единственным способом избавиться от опухоли с учетом приемлемых рисков поражения нервов. Недоступные ранее операции теперь можно проводить с помощью инновационных инструментов и методик.
Чтобы отличить здоровую ткань от пораженной используются мощнее микроскопы. Вероятность неврологического поражения сводится к минимуму благодаря возможности использовать во время операции электроды для исследования нервов.
В отдельных случаях целесообразно использовать ультразвуковой аспиратор, под воздействием которого разрушается опухоль или фрагменты, оставшиеся от нее.
Восстановительный период после операции часто бывает долгим. Среди наиболее распространенных осложнений можно выделить поражение нервной ткани, кровотечение или временную потерю чувствительности.
Лучевая терапия
К категории неоперабельных часто относятся метастазирующие опухоли, которые не представляется возможным удалить полностью. В данном случае лечение предполагает использование лучевой терапии, которая актуальна также в период восстановления для устранения остаточных новообразований.
Химиотерапия
Многие виды рака принято лечить посредством химиотерапии, однако конкретно в данном случае ее применение нецелесообразно, поскольку преимущества перед облучением в данном случае отсутствуют. В исключительных случаях врач может назначить химиотерапию в сочетании с облучением.
В отдельных случаях, если опухоль доброкачественная и она не развивается, наблюдения за пациентом без хирургического вмешательства бывает достаточно. Особенно данный вариант актуален при лечении пожилых пациентов или в случаях, когда облучение слишком рискованно из-за состояния здоровья пациента. Для контроля над развитием опухоли необходимо будет регулярно делать снимки.
Читайте также:

