Гной изо рта при раке
Под мокротой медработники понимают секрет, который выделяется клетками бронхов, куда примешиваются содержимое носа и его пазух, а также слюна. В норме она прозрачная и слизистая, ее немного, и она выделяется только по утрам у людей, которые курят, работают на пыльном производстве или проживают в условиях сухого воздуха.
В этих случаях ее называют трахеобронхиальным секретом, а не мокротой. При развитии же патологий в мокроту могут попадать: гной, когда в дыхательных путях имеется бактериальное воспаление, кровь, когда на пути от носа до окончания бронхов произошло повреждение сосуда, слизь в случаях воспаления небактериального характера. Это содержимое может становиться более или менее вязким.
Патологические процессы как причины скопления мокроты в горле без кашля обычно занимают локализацию от носоглотки, куда стекает содержимое носа и его придаточных пазух, до трахеи. Если же болезнь затронула более глубокие структуры: трахею, бронхи или ткань легких, выделение мокроты будет сопровождаться кашлем (у детей младшего возраста аналогом откашливания может стать рвота с большим количеством слизи или другого содержимого). Бронхит и пневмония могут, конечно, протекать без кашля, но тогда и отделение мокроты здесь беспокоить не будет.
Когда выделение мокроты считается нормой

Слизь, вырабатываемая бокаловидными клетками – это основа мокроты. Она нужна, чтобы вывести из бронхов те частички пыли и микробы, которые, в виду своей микроскопической величины, не были замечены клетками с ресничками, которые есть в носу и в горле.
К слизистой оболочке бронхов плотно прилегают сосуды. Из них выходят иммунные клетки, осуществляющие контроль над отсутствием чужеродных частиц в идущем в легкие воздухе. Некоторые клетки иммунитета имеются и в самой слизистой оболочке. Их функция – та же.
Поэтому мокрота, точнее, трахеобронхиальный секрет, есть и в норме; без него бронхи покрылись бы изнутри копотью и примесями, были бы постоянно воспаленными. Его количество – от 10 до 100 мл в сутки. Он может содержать небольшое количество лейкоцитов, но в нем не определяются ни бактерии, ни атипичные клетки, ни волокон, содержащихся в ткани легких. Секрет образуется медленно, постепенно, и когда он достигает ротоглотки, здоровый человек, не замечая, проглатывает это минимальное количество слизистого содержимого.
Почему в горле может ощущаться мокрота без кашля
Это происходит вследствие или повышенной выработки секрета, или ухудшения его выведения. Причин этих состояний много. Вот основные из них:
По этому критерию можно заподозрить:
- слизистая белая мокрота свидетельствует в пользу грибкового (чаще – кандидозного) тонзиллита;
- прозрачная мокрота с белыми прожилками может сопровождать хронический катаральный фарингит;
- мокрота зеленого цвета, густая, может свидетельствовать о хроническом гипертрофическом фарингите;
- а если отходит мокрота желтая, и кашля при этом нет, это говорит в пользу гнойного процесса верхних дыхательных путей (ринита, фарингита, ларингита).
Если мокрота ощущается исключительно по утрам
Отделение мокроты по утрам может говорить о:
- рефлюкс-эзофагите – забросе содержимого желудка в пищевод и горло. В этом случае отмечается слабость круговой мышцы, которая не должна пропускать то, что попало в желудок, обратно. Сопровождается эта патология обычно изжогой, которая возникает при принятии горизонтального положения после еды, а также периодически возникающей отрыжкой воздухом или кислым содержимым. Возникая во время беременности и сопровождаясь постоянной изжогой, является ее симптомом, связанным со сдавлением органов брюшной полости беременной маткой;
- хроническом гайморите. Симптомы: затруднение носового дыхания, ухудшение обоняния вплоть до его полного отсутствия, слизь в горле;
- хроническом бронхите. В этом случае мокрота имеет слизисто-гнойный (желтый или желто-зеленый) характер, сопровождается слабостью, невысокой температурой тела.
- быть первым признаком острого бронхита. Здесь отмечается повышение температуры, слабость, ухудшение аппетита;
- развиваясь в весенне-осенний период, говорить о бронхоэктатической болезни. Другими симптомами будут недомогание, повышение температуры. Летом и зимой человек вновь чувствует себя относительно неплохо;
- появляясь на фоне заболеваний сердца, свидетельствовать об их декомпенсации, то есть о появлении застоя в легких;
- развиваясь у детей младшего возраста, говорить об аденоидите. В этом случае носовое дыхание нарушено, дети дышат ртом, но температуры или признаков ОРЗ здесь нет.
Мокрота при кашле
Если человек отмечает появление кашля, после которого выделяется мокрота, это говорит о заболевании трахеи, бронхов или легких. Оно может быть острым и хроническим, воспалительным, аллергическим, опухолевым или носить застойный характер. По одному только наличию мокроты диагноз поставить невозможно: необходим осмотр, прослушивание легочных шумов, рентген-снимок (а иногда и компьютерная томография) легких, анализы мокроты — общий и бактериологический.
В некотором роде сориентироваться по диагнозу поможет цвет мокроты, ее консистенция и запах.
Если при кашле выделяется мокрота желтого цвета , это может говорить о:
- гнойном процессе: остром бронхите, пневмонии. Отличить эти состояния возможно только по данным инструментальных исследований (рентген или компьютерная томограмма легких), так как симптомы у них одинаковы;
- наличии большого количества эозинофилов в легочной или бронхиальной ткани, что также свидетельствует об эозинофильных пневмониях (тогда цвет желтый, как канарейка);
- синусите. Здесь отмечается плохое дыхание носом, отделение не только мокроты, но и соплей желтого слизисто-гнойного характера, головная боль, недомогание;
- желтая жидкая мокрота с малым количеством слизи, появившаяся на фоне желтушного окрашивания кожи (при гепатите, опухоли, циррозе печени или перекрытии желчевыводящих путей камнем) говорит о том, что произошло поражение легких;
- желтый цвета охры говорит о сидерозе – заболевании, встречающееся у людей, работающих с пылью, в которой содержатся оксиды железа. При этой патологии особых симптомов, кроме кашля, нет.
Мокрота желто-зеленого цвета говорит о:
- гнойном бронхите;
- бактериальной пневмонии;
- быть нормальным признаком после туберкулеза, который был вылечен специфическими препаратами.
Если откашливается отделяемое ржавого цвета , это свидетельствует о том, что в дыхательных путях произошло травмирование сосудов, но кровь, пока дошла до полости рта, окислилась, и гемоглобин стал гематином. Это может быть при:
- сильном кашле (тогда будут прожилки ржавого цвета, которые исчезнут через 1-2 дня);
- пневмонии, когда воспаление (гнойное или вирусное), расплавляя легочную ткань, привело к повреждению сосудов. Здесь будут: повышение температуры, одышка, слабость, рвота, отсутствие аппетита, иногда – понос;
- ТЭЛА тромбоэмболия легочной артерии.
Мокрота цветом от светло зеленого до темно зеленого говорит о том, что в легких имеется бактериальный или грибковый процесс. Это:
- абсцесс или гангрена легкого. Симптомы патологий очень похожи (если речь идет об остром, а не о хроническом абсцессе, симптоматика которого более скудна). Это выраженная слабость, недомогание, одышка, боли в груди, очень высокую, практически не реагирующую на жаропонижающие, температуру тела;
- бронхоэктатическая болезнь. Это хроническая патология, связанная с расширением бронхов. Для нее характерно течение с обострениями и ремиссиями. При обострении с утра и после нахождения на животе отходит гнойная мокрота (зеленая, желто-зеленая). Человек ощущает недомогание, у него повышена температура;
- актиномикозный процесс. В этом случае отмечается длительно повышенная температура, недомогание, откашливается слизисто-гнойная зеленоватая мокрота;
- муковисцидоз – заболевание, когда практически все секреты, вырабатываемые железами организма, становятся очень вязкими, плохо эвакуируются и нагнаиваются. Для него характерны частые пневмонии и воспаления поджелудочной, отставание в росте и массе тела. Без специальной диеты и приема ферментов такие люди могут умереть от осложнений пневмонии;
- гайморит (его симптомы описаны выше).
Мокрота белого цвета характерна для:
- ОРЗ: тогда мокрота прозрачно-белая, густая или пенистая, слизистая;
- рака легких: она не только белая, но в ней есть прожилки крови. Отмечаются также похудение, быстрая утомляемость;
- бронхиальной астмы: она густая, стекловидная, выделяется после приступа кашля;
- заболеваний сердца. Цвет такой мокроты белесый, консистенция – жидкая.
Прозрачная, стекловидная, трудно отделяемая мокрота характерна для бронхиальной астмы. Болезнь характеризуется обострениями, когда отмечается затруднение дыхания (трудно выдохнуть) и слышные на расстоянии хрипы, и ремиссии, когда человек чувствует себя удовлетворительно.
Диагностика мокроты по консистенции и запаху
Для того, чтобы оценить этот критерий, необходимо производить отхаркивание мокроты в стеклянную прозрачную емкость, оценить ее сразу, а затем убрать, накрыв крышкой, и дать ей настояться (в некоторых случаях мокрота может расслоиться, что окажет помощь в диагностике).
- Слизистая мокрота : она выделяется, в основном, при ОРВИ;
- Жидкая бесцветная характерна для хронических процессов, развивающихся в трахее и глотке;
- Пенистая мокрота белого или розоватого цвета выделяется при отеке легкого, который может сопровождать как сердечные заболевания, так и отравление ингаляционными газами, и пневмонию, и воспаление поджелудочной железы;
- Мокрота слизисто-гнойного характера может выделяться при трахеите, ангине, бактериальном бронхите, осложненном муковисцидозе и бронхоэктатической болезни;
- Стекловидная : характерна для бронхиальной астмы и ХОБЛ.
Неприятный запах характерен для осложнившейся бронхоэктатической болезни, абсцессе легкого. Зловонный, гнилостный запах характерен для гангрены легкого.
Если при отстаивании мокрота разделяется на 2 слоя, это, вероятно, абсцесс легкого. Если слоя три (верхний – пенистый, затем жидкий, затем – хлопьевидный), это может быть гангрена легкого.
Как выглядит мокрота при основных заболеваниях
Мокрота при туберкулезе имеет следующие характеристики:
- слизистая консистенция;
- необильная (100-500 мл/сутки);
- потом появляются прожилки гноя зеленоватого или желтоватого цвета, белые вкрапления;
- если в легких появились полости, которые нарушили целостность ткани, в мокроте появляются прожилки крови: ржавые или алые, большей или меньшей величины, вплоть до легочного кровотечения.
При бронхите мокрота имеет слизисто-гнойный характер, практически не имеет запаха. Если повреждается сосуд, в мокроту попадают ярко-алые прожилки крови.
При пневмонии, если не произошло гнойного расплавления сосудов, мокрота имеет слизисто-гнойный характер и желто-зеленый или желтый цвет. Если воспаление легких вызвано вирусом гриппа, или бактериальный процесс захватил большую площадь, отделяемое может иметь ржавый цвет или прожилки ржавой или алой крови.
Мокрота при астме слизистая, вязкая, белесая или прозрачная. Выделяясь после приступа кашля, похожа на расплавленное стекло, ее называют стекловидной.
Выделения при раке являются одним из главных симптомов болезни как на ранней, так и на поздней стадиях, однако часто именно благодаря данной симптоматике удается вовремя диагностировать онкологию и начать лечение. Далее рассмотрим подробнее, на какие именно выделения необходимо обратить внимание, чтобы предотвратить рак как можно раньше.
Выделения при раке матки
Выделения при раке матки – один из самых характерных симптомов этого заболевания. Цвет выделений – грязно-розовый, и если их происхождение не связано с менструальным циклом, иными словами, происходит в другие дни и при определенных обстоятельствах (половой акт или натуживание), то это уже серьезный признак наличия проблем в организме.
Причиной таких кровавых выделений при раке может быть распад опухоли или разрушение кровеносных сосудов, питающих опухоль или стенки данного органа. Это можно объяснить тем, что при поражении стенок матки опухолью, ее ткани становятся очень чувствительны ко всякого рода раздражениям и даже к минимальному механическому воздействию. При прикосновении к воспаленному участку происходит травмирование пораженной части матки, приводящее к кровянистым выделениям. К сожалению, самостоятельно определить причину выделений пациент не в состоянии, поэтому ниже указанны признаки того, что женщине нужно немедленно обратиться к гинекологу для проведения диагностики:
- Нестандартные выделения независимо от их цвета:
Могут быть грязно-розовые, а также водянистой консистенции с желтоватым оттенком или коричневые;
Выделения при раке происходят систематически в короткий промежуток времени или наоборот, внезапно при определенных действиях.
Выделения при раке яичников
Выделения при раке яичников представляют собой слизистые или гнойные кровавые выделения, причиной которых может быть разрушение лимфатических узлов, распад опухоли, терминальная (последняя) стадия данного онкозаболевания, метастазы. Кровянистые выделения, которые имеют контрастный цвет, могут возникать периодически при тяжелой физической нагрузке, после полового контакта или акта дефекации . Такие выделения, не имеющие отношение к менструальному циклу, должны быть тревожным симптомом особенно для тех, кто перешагнул возрастной рубеж менопаузы.
Важно отметить, что появление необычных водянистых выделений с сукровицей или без нее не всегда свидетельствуют о раке. Они могут быть вызваны инфекцией, которая при отсутствии лечения может перейти в хроническое воспаление и уже затем вызвать злокачественное перерождение тканей.
Выделения при раке прямой кишки
На начальной стадии признаки заболевания зачастую имеют неярко выраженный характер, однако в совокупности друг с другом могут быть поводом для обращения к врачу. Выделения при раке прямой кишки могут приобретать следующую форму:
- Кровь в кале :
Изначально может присутствовать в мелких количествах в виде прожилок. С развитием болезни количество крови увеличивается, приобретая контрастный бордовый или цвет близкий к черному, перемешиваясь с каловыми массами. На поздних стадиях рака, кровь может выделяться перед началом акта дефекации в виде сгустков, приобретая зловонный запах.
Чаще всего выделяется вместе с кровяными прожилками, а на более поздней стадии рака прямой кишки – с гнойными выделениями, имеющими резкий неприятный запах.
Наличие обоих симптомов является поводом для обследования прямой кишки с помощью пальцевой (мануальной) диагностики. Данные манипуляции вполне уместны, даже если у больного наблюдаются такие заболевания, как хронический парапроктит или геморрой с кровотечениями, так как эти болезни являются серьезными предраковыми состояниями.
Переход от небольших кровяных выделений в виде прожилок к крупным кровяным сгусткам свидетельствует о прогрессирующем развитии болезни.
Выделения при раке легких
Выделения, при диагнозе “рак легких” наблюдаются у больных вместе с кашлем, который при данном заболевании встречается в 80% случаев. Кашель при раке сопровождается обильным выделением мокроты, которая имеет густую консистенцию, содержащую слизь и, как правило, не имеющую запаха. Также, мокрота может содержать алые сгустки крови, которое практически не сворачиваются. Это свидетельствует о разрушении легочной ткани, причем, именно внутреннее легочное кровотечение может быть причиной откашливания. Профузное (сильное кровотечение из крупных сосудов) легочное кровотечение зачастую является причиной приближающегося смертельного исхода пациента.
Как вы уже заметили, какие выделения при раке у пациента не наблюдались, зачастую это уже серьезный признак заболевания, который может свидетельствовать о переходе рака в активную фазу или термальную стадию.
При госпитализации больного и активном лечении заболевания на начальном этапе вероятность выздоровления весьма высока. В запущенных случаях, когда кровяные выделения при раке приобретают форму сгустков и имеют интенсивный характер, вероятность выздоровления составляет до 10%.
Мы описали наиболее распространенные случаи, когда выделения при раке свидетельствуют о начале или прогрессировании онкологии. По этой причине мы настаиваем: заботьтесь о своем здоровье, своевременно обращайте внимание на любые нестандартные выделения, ведь рак – это болезнь, которая практически не излечима при условии поздней диагностики и лечения.

- 1 Почему появился запах изо рта при онкологии?
- 2 Что делать?
- 3 Народные рецепты
Почему появился запах изо рта при онкологии?

Онкологических заболеваний — колоссальное количество, и у дилетанта нет возможности диагностировать, какая болезнь стала причиной гнилостного запаха изо рта. Но он и не должен заниматься диагностикой. Его задача — своевременно обратиться к врачу.
Но по какой причине возникает неприятный запах изо рта, если это не проблема с зубами, а онкология? Причина галитоза у человека в раковых опухолях, которые распространяются, гниют, разрушая ткани внутренних органов и создавая, в результате, неприятный запах. Рак желудка, печени, поджелудочной железы, 12-перстной кишки — у всех этих заболеваний одним из симптомов является неприятный запах изо рта.
Что делать?

Все онкологические заболевания вызываются вирусами, одна из главных особенностей которых — быстрое развитие и распространение по организму, а также — адаптивность (способность приспосабливаться к новым условиям), которая усложняет создание лекарств против этих болезней и всю процедуру лечения в целом.
В запущенных случаях, когда рак уже успел развиться и распространиться, вариантов, как правило, два — химиотерапия или хирургическое вмешательство. В обоих случаях равную опасность представляет как процесс лечения, так и его последствия, в виде нанесения серьезного ущерба иммунитету человека. Как следствие — угрозу будет представлять и обычная простуда и галитоз будет наименьшей из проблем пациента.
Народные рецепты

Как уже говорилось выше, при подозрении на онкологию в качестве причины галитоза, рекомендуется сразу обращаться к врачу. Если он подтвердил подозрения пациента, последний должен пройти курс лечения, прописанный специалистом. Лечить развившийся рак и галитоз, вызванный им, народными способами не стоит.
Но в профилактических мерах, и в период восстановления иммунитета есть определенные народные рецепты на основе лекарственных растений, которые могут помочь.
Подмаренник
При раке ротоглотки хорошо помогает регулярное полоскание горла чай из подмаренника. Чтобы его сделать, 1 столовая ложка растения заливается 200 мл (1 стакан) горячей воды. Затем это настаивается в течение 30 минут. Полоскать нужно 3-5 раз в день, в зависимости от состояния горла.
От рака гортани подмаренник тоже помогает, но в виде мази. Для этого выжимается сок растения и смешивается, в равных пропорциях, с растительным маслом, пока смесь не станет однородной. Мазь подмаренника наносится на ватную палочку, которой смазывается гортань (процедуру самостоятельно провести затруднительно, лучше обратиться за помощью к родственникам).
Календула
Среди лекарственных растений выделяется календула, которая помогает при устранении последствий рака горла, гортани, кожи, гемангиом во рту и старых раковых язв.
Рецепт приготовления:
- 1 чайная ложка календулы;
- 1 стакан кипятка;
- трава засыпается в кипяток и настаивается, пока не остынет;
- Средство принимается по 1 чайной ложке, три раза в сутки.
Кошачий коготь
Корни этого растения — сильные антиоксиданты, и отвар из них позволит свести к минимуму побочные эффекты химиотерапии. Также он эффективен как профилактическое средство от раковых опухолей внутренних органов (горла, желудка, печени и т. д.).
Для приготовления отвара из корня кошачьего когтя, потребуется одна чайная ложка растения, которая заливается водой. Все это нагревается на слабом огне в течение 30 минут, и затем настаивается еще 15 минут. Полученный настой принимается за полчаса до еды. Количество применения зависит от назначения. При профилактике — 1 раз в день, при лечении — 3 раза. Общий курс лечения не должен превышать 3 месяца подряд. Затем потребуется перерыв из двух-четырех недель. При необходимости, курс повторяется.
Вино из тмина
Эффективным средством в период восстановления после рака является вино из тмина.
Для его приготовления потребуется:
- 20 грамм тмина;
- по 6 грамм:
- фенхеля;
- горечавки;
- девясила;
- дягиля;
- аира;
- 5 грамм перечной мяты;
- 1 литр сухого белого вина (виноградного, яблочное, к примеру, не подойдет);
- 50 миллилитров медицинского спирта.
Для приготовления вина все травы с тмином давятся в ступе пестиком и перемешиваются. Затем уже все ингредиенты помещаются в стеклянную емкость достаточного размера и заливаются вином и спиртом. Сосуд плотно закрывается пробкой и помещается в темное место. Настаивать вино нужно не меньше двух недель. Затем оно процеживается и разливается по бутылкам. Прием — ежедневно, перед обедом, по 25 миллилитров. Курс лечения продолжается, пока последствия лечения рака горла не пройдут.
Кровь при кашле может появиться и из-за обычной ОРВИ, и из-за смертельно опасного заболевания.
Этот симптом — из тех, которые не стоит игнорировать.
Если, прикрыв рот рукой при кашле, вы обнаружили на ладони кровь, и тем более если такие эпизоды повторяются, консультация с врачом обязательна!
А в некоторых случаях медицинская помощь потребуется срочно.
Когда надо немедленно обратиться за помощью
Набирайте 103, 112 или обращайтесь в ближайшее отделение неотложной помощи, если Coughing up blood: MedlinePlus Medical Encyclopedia :
- кашель с кровью начался после падения или травмы грудной клетки;
- крови при кашле много — 2 и более чайных ложек;
- кроме мокроты, кровь появилась в стуле или моче;
- кровохарканье Coughing up blood Causes — Mayo Clinic (так называется процесс выделения крови с мокротой) сопровождается другими симптомами — болью в груди, сильным головокружением, лихорадкой, одышкой.
Такие признаки говорят о серьёзных нарушениях в верхних дыхательных путях, лёгких или сердечно‑сосудистой системе. Если немедленно не обратиться за помощью, можно умереть.
К счастью, кровохарканье сигнализирует об опасных состояниях далеко не всегда.
Сейчас читают 🔥
- Личный опыт: я живу в США во время пандемии
Откуда берётся кровь в мокроте
Вот несколько наиболее распространённых причин Coughing Up Blood Possible Causes | Cleveland Clinic , из‑за которых могут возникнуть сгустки крови при откашливании.
- Бронхит. Это самая популярная Coughing up blood причина кашля с кровью. И она же — одна из наиболее безопасных. Кровохарканье, вызванное бронхитом, не угрожает здоровью и быстро проходит по мере лечения основного заболевания.
- Слишком сильный и затянувшийся кашель, который раздражает горло. Напряжённые попытки прокашляться могут привести к разрыву мелких кровеносных сосудов в слизистой гортани. Это неприятно, но не опасно.
- Воспаления придаточных пазух носа. Гайморит, фронтит способны Кровь в мокроте спровоцировать небольшое кровотечение. Кровь стекает в носоглотку и может стать заметна при откашливании.
- Приём лекарств, разжижающих кровь. К ним относится в том числе популярный аспирин.
- Инородный предмет, попавший в дыхательные пути.
- Пневмония или другие лёгочные инфекции.
- Туберкулёз.
- Хроническая обструктивная болезнь лёгких. Это не одно конкретное заболевание, а обобщающий термин Что такое хроническая обструктивная болезнь легких (ХОБЛ)? . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них.
- Рак лёгких. Он, а также другие опухоли бронхолёгочной системы становятся причиной кровохаркания в 20% Кровь в мокроте случаев.
- Травмы лёгкого или бронхов.
- Тромбоэмболия лёгочных артерий. Так называют повреждение лёгочной ткани, которое происходит из‑за закупорки одной из артерий тромбом.
- Васкулит (воспаление стенок кровеносных сосудов) в лёгких.
- Тяжёлые болезни сердечно‑сосудистой системы. К ним относятся инфаркт миокарда, кардиомиопатии, пороки сердца. При проблемах с сердцем в лёгочных кровеносных сосудах резко повышается давление, что может вызвать разрыв сосудистых стенок.
Что делать, если у вас мокрота с кровью
Если кровь впервые появилась после приступа сильного кашля на фоне простуды, не переживайте. Скорее всего, речь идёт максимум о бронхите или гайморите. Однако навестить терапевта или лора всё-таки стоит: специалист поставит точный диагноз и пропишет необходимые лекарства. Заодно он предложит вам сделать рентген органов грудной клетки, чтобы наверняка убедиться в отсутствии причин для беспокойства.
Если же с простудой вы справились или её не было вовсе, а кровь в мокроте продолжает появляться, придётся пройти дополнительные исследования. Их назначит всё тот же терапевт или отоларинголог — после того, как расспросит вас о самочувствии, образе жизни, вредных привычках (например, курении).
Постарайтесь рассказывать о симптомах максимально подробно. Это важно для постановки предварительного диагноза. Например, если у вас, кроме кровохарканья, появилась одышка, специалист заподозрит сердечно‑сосудистые проблемы — ту же сердечную недостаточность или стеноз митрального клапана. Если вы отметили, что у вас в последнее время снизился вес, речь может идти о туберкулёзе или опухолях бронхолёгочной системы.
Чтобы подтвердить или опровергнуть тот или иной предварительный диагноз, врач даст вам направление на одно из исследований Coughing up blood :
- Компьютерную томографию (КТ) грудной клетки. В рамках этого анализа медик увидит, в каком состоянии находятся органы дыхательной системы и сердце.
- Бронхоскопию. Врач пропустит бронхоскоп (тонкую гибкую трубку с камерой на конце) через нос или рот в дыхательные пути, чтобы обнаружить кровоточащие участки.
- Клинический анализ крови. Прежде всего он нужен для определения количества белых и красных кровяных телец в вашей крови — они являются маркерами всевозможных воспалений. Кроме того, врача заинтересует уровень тромбоцитов — частиц, которые говорят о том, как быстро кровь сворачивается при повреждениях сосудов, то есть с какой скоростью образуются тромбы.
- Общий анализ мочи.
- Посев мокроты. Этот анализ позволяет обнаружить в мокроте инфекционные микроорганизмы.
- Лёгочную ангиографию. Это тест для оценки кровотока в лёгких.
- Пульсоксиметрию. Вам наденут на палец зонд, который измерит уровень кислорода в крови.
Как только медик определит наиболее вероятную причину кровохарканья, вам назначат лечение. Каким оно будет, зависит Coughing Up Blood Possible Causes | Cleveland Clinic от основного заболевания. Например, при пневмонии или туберкулёзе помогут антибиотики. Если кровотечение вызвано воспалением, вам пропишут препараты‑стероиды. Если речь об опухоли, могут потребоваться химиотерапия или хирургическое вмешательство.
На самом деле это не совсем одна локализация. И опухоль при этом может появиться в любом месте: язык, небо, десна, щека, внутренняя часть губы и т.д. Каждая из болезней протекает по-своему и с разной скоростью, но каждая имеет опасность без лечения.
По статистике в странах Азии данное заболевание встречается чаще 50 000 случаев в год. У нас же гораздо меньше — 30 000 онкобольных. Рак рта занимает чуть ли не последнее место среди всей онкологии и встречается всего в 3 %.
Больных мужского пола в 2-3 раза больше чем женщин. Вероятность заболеть увеличивается с возрастом — чаще болеют мужчины старше 45 лет. Заболевание очень опасное и агрессивное, из-за большого количества ближайших сосудов, которые начинают интенсивно питать опухоль. Также рядом находятся органы дыхания, головной, спинной мозг, а также большое количество нервных окончаний.

Самой распространенной онкологией является рак языка. Это очень быстро прогрессирующая болезнь с ранней стадией метастазирования. Благо саму опухоль можно довольно быстро диагностировать и увидеть в зеркале.
К сожалению, но большинство пациентов обращаются к онкологу или сами замечают болезнь на последних стадиях. Это довольно странно, так как даже первые симптомы появляются рано, но обычно пациент на них не обращает внимание и игнорирует.
- Причины
- Предраковое состояние
- Виды
- Признаки
- Нижняя часть рта
- Рак щеки
- Рак неба
- Рак языка
- Рак десны
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Питание
Причины

- Курение — это самая распространенная причина. Смолы содержат большое количество мутагенов. Также табачные смеси, жевательный табак часто вызывают рак десны, щеки или губы. Пассивное курение является частой причиной онкологии у детей.
- Насвай, снафф — увеличивают шанс заболеть раком полости рта в 50 раз.
- Алкоголь — стоит на втором месте и также сильно воздействуют и разрушает слизистую. Особенно опасны крепкие напитки типа водки, абсента, самогона, виски, коньяка и т.д.
- Вирусы и инфекционные заболевания полости рта.
- Химическая пыль, сажа, нефтяные продукты, бензил, бензол, пластик. При постоянном контакте с этими веществами есть риск заболеть.
- Вирус папилломы человека (ВПЧ) — носители должны постоянно следить за своей полостью рта.
- Сильно горячая и острая пища — сильно обжигает эпителий рта. Именно поэтому Азиаты болеют этим заболевание чаще из-за любви к острой пище.
- Химические вещества и отравления.
- Недостаток витамина А.
- Травмы — механическое воздействие на язык, десну или щеку, осколком зуба, искривленной коронкой или другим местом может вызвать рак.
- Спиртосодержащие ополаскиватели для рта, сильно действуют на слизистую, разрушая ее. Сначала в рту могут начать появляться заеды и болячки, а потом возникнет рак.
- Генетика — наличие онкогена позволяет при благоприятных условиях давать толчок развития опухоли.
- У людей, которые не следят за гигиеной полости рта и редко чистят зубы.
- Экология, радиационный фон — снижают иммунитет и мутируют здоровые клетки.
Предраковое состояние
- Лейкоплакия — ороговевшие безболезненные участки белого цвета.
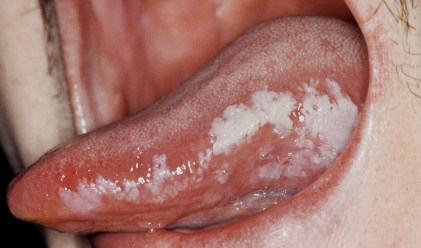
- Эритроплакия — красные пятна с большим количеством мелких капилляров. В 50 % случаев перерастает в рак.
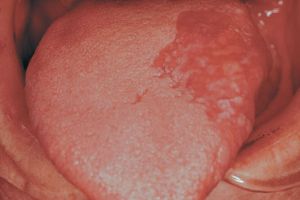
- Дисплазия — клетки становится менее дифференцированные и начинают разрастаться. Практически в 90 % случаев дисплазия превращается в рак.
Есть два варианта злокачественных образования:
- Плоскоклеточный рак ротовой полости — может возникнуть из любого места.
- Аденокарцинома — разрастается из клеток железистого рака: под языком, щекой, в глотке.
Может быть как в виде язвы, которая очень долго не заживает, опухоли с сосочковыми выростами или в виде узловатого новообразования. Благоприятный прогноз зависит от степени дифференцировки и чем она выше, тем более долгий и медленный рак.
- Папиллярный — выглядит как небольшая шишечка на ножке.
- Узловатый — форма с плотным белесоватым налетом.
- Язвенная — сначала появляется небольшая шишечка, потом язва с кровоточащими местами.
Признаки
Первые симптомы рака полости рта как не странно, очень похожи на обычное воспаление. Но в самом начале без болевого синдрома.
- Появление покраснений, язв, узелков на поверхности слизистых оболочек.
- Различные странные пятна белого, красного цвета.
- Жжение, покалывание и онемения пораженного места.
- Видно небольшую шишку. На языке, щеке ее можно почувствовать, немного надавив на больное место.
- Боль отдает в виски и уши.
- Сильное воспаление, гной, неприятный запах изо рта.
- Долго незаживающие болячки внутри рта.
- Тяжело глотать, двигать языком, щекой при существенном размере новообразования.
- Появление шепелявости при разговоре.
- Головные боли, потеря веса, сонливость, быстрая утомляемость, головокружение.
- Металлический привкус крови.
С прогрессирование болезни и с большим размером опухоли она будет выделять большее количество продуктов жизнедеятельности, плюс в язву будут попадать болезнетворные бактерии. В последствии новообразование будет расти и прорастать в соседние ткани, органы, а позже метастазировать.
ПРИМЕЧАНИЕ! При любых подозрениях на рак полости рта или странных симптомах, необходимо сразу же обратиться к стоматологу. Не стоит откладывать визит и пытаться лечиться самому.
Нижняя часть рта
На этом месте довольно много кровеносных сосудов, из-за чего рак дна полости рта очень быстро растет и метастазирует.
- Увеличенные лимфатические узлы под ушами.
- Чувство инородного тела под языком.
- Обильное слюноотделение.
- Онемение языка.
- Боль.
Рак щеки
Часто возникает в месте смыкания зубов. При неправильном прикусе это локация часто травмируется и прикусывается.
- Боль в углу рта.
- Маленькая шишка с язвой.
- Болевые ощущения, когда ешь или говоришь.
Рак неба
Чаще всего возникает аденокарцинома, не плоскоклеточный рак. По сравнению с другими опухолями во рту бывает крайне редко — возможно это связано с анатомическим расположением области. Сначала онкологическое заболевание себя никак не проявляет, сверху неба появляется небольшая опухлость. Позже начинается воспаления и появляются болевые ощущения.
Плоскоклеточный рак мягкого неба обычно имеет более благоприятный прогноз, так как злокачественные клетки не агрессивный и высокодифференцированные. Лечить его довольно просто.
Рак языка
Располагается сбоку, снизу или на самом корне органа. Довольно быстро диагностируется из-за ярких первых симптомов: онемение, жжение, боль, покалывание и т.д.
Рак десны
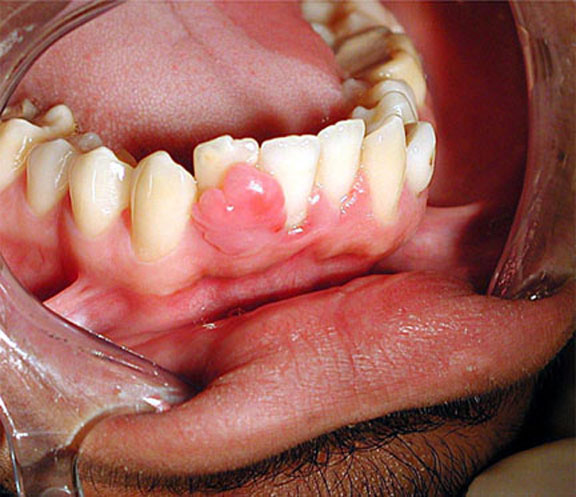
Возникает на нижней челюсти в местах соприкосновения десны с зубами. Возникает из-за проблем и болезней зубом и при постоянном воспалении десен. При обширном поражении может дойти до удаления зуба и части кости. Довольно редкая форма рака.
Диагностика
- Осмотр у стоматолога — врач просматривает ротовую полость на наличие новообразований, пятен, покраснений и других симптомов. Выслушивает самого пациента и направляет к онкологу.
- Биопсия — самый быстрый способ определить характер онкологии, это взять кусочек опухоли на гистологическое исследование. Можно определить доброкачественную или злокачественную опухоль.
- МРТ, КТ — чтобы исключить метастазы в головной мозг и гортань. Также посмотреть насколько сильно опухоль поражает ближайшие ткани.
- УЗИ брюшной полости — при метастазировании делают и эту диагностику, чтобы исключить отдаленные метастазы.
Лечение
Методы лечения практически ничем не отличаются от других форм онкологии. И благоприятная терапия возможна только на ранних стадиях рака.
- Хирургическое лечение — Происходит удаление опухоли и пораженных тканей. При удалении рака с губ, идет поэтапное отсечение опухоли с последующим гистологической диагностикой, чтобы убрать именно опухоль. Часто при карциноме 4 стадии приходится удалять и часть костной ткани, и подчелюстные лимфатические узлы. При этом может быть проблема в задевании нервных волокон из-за чего пациент может лишиться мимики, жевательного или глотательного рефлекса.
- Радиотерапия — проводится до и после операции для уничтожения остатков очага. Часто используют брахитерапию с введением постоянно радиоактивного вещества в опухоль. Сам больной при этом находится на обследовании у эндокринолога и при резком снижении гормона щитовидной железы назначается курс гормономедикаментов.
- Химиотерапия — как и радиотерапия часто используется как вспомогательный метод. Вводят в ткани опухоли химические реагенты, которые разрушают клетки рака.
- Препараты — используются обезболивающие на последних стадиях, гормоны, противовоспалительные медикаменты и т.д.
Прогноз
Пятилетняя выживаемость при терапии зависит от дифференцировки рака, агрессивности, а также от стадии на котором саму опухоль диагностировали.
- 0 стадия — 100 %
- 1 стадия — 80 %
- 2 стадия — 65%
- 3 Стадия — 30%
- 4 Стадия — 15 %
Профилактика
- Здоровые образ жизни без курения и алкоголя.
- Правильное питание с упором на растительную пищу.
- Два раза в год проходить обследование у стоматолога.
- Чистка зубов и гигиена полости рта.
- Регулярный осмотр рта в зеркале.
Питание

- Старайтесь налагать больше на растительную пищу: овощи, фрукты, грибы, каши.
- Из мяса выбирайте не жирную курицу, и рыбу.
- Ешьте по 5-6 раз в день с небольшими промежутками, но маленькими порциями.
- Еда должна быть не горячая и не холодная, но теплая для улучшения выработки желудочного сока.
- Отваривайте все, жарить нельзя.
Запрещено есть
- Пищу с консервантами, красителями и другими канцерогенами.
- Сильно соленая еда.
- Жаренную пищу.
- Сладкое и мучное.
- Алкоголь. Единственное можно 50 грамм красного сухого вина в день, за пол часа до еды.
- Консервы, колбасы.
- Острая пища.
Читайте также:

