Гиперметаболическая опухоль что это
Гиперметаболизм нередко сопровождает тяжелые патологии, усугубляя их течение. Состояние требует полноценного лечения, поскольку грозит серьезными осложнениями, в отдельных случаях – летальным исходом.
Что это такое
Гиперметаболизм не выделяют в отдельную патологию, он является синдромом и следствием различных заболеваний. Второе название – гиперкатаболизм. Эти состояния объединяются под названием синдром гиперметаболизма-гиперкатаболизма.
В организме происходит усиленный распад питательных веществ вследствие увеличивающейся потребности в энергии. Гиперметаболизм является ответом на патологический процесс, который происходит в теле пациента.
Чаще это характерно для распространенной воспалительной реакции, но любое тяжело протекающее соматическое заболевание способно привести к усиленному обмену веществ.
Причины гиперметаболизма, предрасполагающие факторы
Считается, что гиперметаболизм является одним из симптомов полиорганной недостаточности. Данное состояние может быть следствием большого количества патологий:
- Сепсис или синдром системного воспалительного ответа.
- Острая почечная и печеночная недостаточность.
- Любые соматические патологии тяжелой степени.
- Гиперфункция щитовидной железы.
- Нарушения микроциркуляции (например, тромбообразование).
- Туберкулез.
Усиленный обмен веществ характерен для злокачественных опухолей, поскольку раковые клетки являются ловушкой для глюкозы. Синдром гиперметаболизма-гиперкатаболизма также встречается при тяжелых травмах и политравмах, синдроме длительного сдавления.
Классификация
Гиперкатаболизм классифицируется согласно уровню потери азота организмом. По этому критерию выделяют:
- легкую степень патологии, при которой элиминация азота не превышает цифру 6 г в день;
- среднюю степень – потеря от 6 до 12 г в сутки;
- тяжелую – более 12 г азота ежедневно. 12 г азота соответствует приблизительно 70-75 г белка.
Осложнения
Одно из осложнений – белково-энергетическая недостаточность. Она проявляется гипотрофией мышечной и жировой ткани, ухудшением качества кожи, сухостью слизистых оболочек, отечностью, апатией. Симптомы недостаточности различных органов только усугубляются. При неоказании помощи в полном объеме пациентам грозит летальный исход.
Усиленный метаболизм приводит к анемии, гиповитаминозам, снижению активности системы иммунитета. Последнее состояние уменьшает резистентность организма к патогенам, что способствует повторному инфицированию. Возможна даже такая патология, как суперинфекция, которая тяжело поддается терапии.
Симптомы, диагностика
Как указывалось, гиперметаболизм является следствием основной патологии. У пациентов с усиленным обменом веществ отмечается снижение массы тела с гипотрофией мышечной и жировой ткани.
Отмечается дефицит всех питательных вещества в организме – белков, жиров и углеводов. У пациентов отмечается выпадение волос, сухость кожи и слизистых, миалгии, раздражительность, нарушения работы сердца и сосудов.
Больные испытывают повышенное чувство голода и жажды, тремор верхних конечностей, скачки температуры и повышенное потоотделение, головные боли и головокружения. Также у пациентов бывают запоры и снижение диуреза.
Симптоматика зависит от основной патологии. У пациентов могут иметь место нарушения сердечного ритма и проводимости, акта дыхания. Также ускоренный катаболизм негативно сказывается на когнитивных функциях человека, нередко развивается токсическая энцефалопатия, признаки которой проходят по мере выздоровления больного.
Для диагностики значение имеет анамнез, общий осмотр пациента. Проводится развернутый общий анализ крови и мочи, биохимия крови с обязательным определением уровня мочевины и креатинина.
Другие исследования:
- Гормональный и иммунологический статус.
- УЗИ щитовидной железы, органов брюшной полости и малого таза.
- Компьютерная или магнитно-резонансная томография (например, при подозрении на наличие новообразования).
В случае системной воспалительной реакции пациентам может назначаться посев крови для выявления патогенов, реакции ПЦР. Последний метод позволяет выявить генетический материал возбудителей заболеваний и является наиболее точным.
Лечение гиперметаболизма
Терапия направлена на лечение основного заболевания, чаще всего проводится в стационарах.
- В случае системного воспалительного ответа проводится внутривенное введение антибиотиков (предварительно проводится поверка возбудителей на резистентность). Необходима дезинтоксикационная терапия. Пациентам назначается введение физраствора, глюкозы с инсулином, при необходимости – калий-поляризующей смеси.
- При тиреотоксикозе применяются тиреостатики, иногда – хирургическое лечение.
- При опухолях проводят их удаление с последующей химио- и лучевой терапией.
- В случае туберкулеза используются специфические противотуберкулезные препараты и антибиотики.
Для компенсации дефицита питательных веществ назначают оральную регидратацию (Гидровит, Регидрон), прием ферментных лекарственных средств (в тяжелых случаях вводят макронутриенты), витаминных комплексов.
В качестве дополнительных препаратов используются НПВС (Ибуклин, Нимесулид, Кеторолак), железосодержащие средства, антидепрессанты (Стимулотон, Алевал, Грандаксин), нейропротекторы (Мексидол, Нейрокс). Для улучшения работы сердечно-сосудистой системы применяется Предуктал.
Первая помощь
Синдром гиперметаболизма представляет угрозу для жизни пациента, но, несмотря на это, экстренная помощь не требуется. Критические состояния развиваются постепенно, спонтанных катастроф в таких случаях не бывает. Все, что необходимо, – раннее обращение к врачу и лечение в полном объеме.
Профилактика
Специфических методов профилактики гиперметаболизма не существует. При развитии признаков заболевания важно посетить врача, который проведет диагностику, выставит верный диагноз и определит эффективную тактику лечения.
Гасанова Сабина Павловна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Внедрение в России в клиническую практику позитронно-эмиссионной томографии сопровождалось дискуссиями об актуальности новой методики. До сих пор в научных кругах звучат крайние суждения о ПЭТ как о диагностической панацее с одной стороны, так и о ее крайне низкой целесообразности с другой. Основной причиной разночтений, по нашему мнению, является самостоятельное, оторванное от других методов медицинской визуализации, развитие в России радиоизотопной диагностики в целом и ПЭТ в частности.
Внедрение в России в клиническую практику позитронно-эмиссионной томографии (ПЭТ) сопровождалось дискуссиями об актуальности новой методики. До сих пор в научных кругах звучат крайние суждения о ПЭТ как о диагностической панацее с одной стороны, так и о ее крайне низкой целесообразности с другой.
Таким образом, Волынская больница первой в системе Главного медицинского управления внедрила методику позитронно-эмиссионной томографии и имеет максимальный опыт ее применения.
Все эти годы лаборатория радиоизотопной диагностики и позитронно-эмиссионной томографии функционировала в составе единого отделения лучевой диагностики. Основной идеологией работы отделения является принцип полимодальности. Врач лучевой диагностики на рабочих станциях изучает изображения, полученные при всех ранее проведенных методах медицинской визуализации. Результатом такого подхода являются наиболее достоверные диагностические заключения. Ежедневно в отделении проводится коллегиальное обсуждение результатов с участием рентгенологов, врачей ультразвуковой диагностики, компьютерной и магнитно-резонансной томографии, что дает объективность и преемственность диагностического процесса, расширяет кругозор врачей.
За время работы лаборатории нами было обследовано 3746 пациентов. Из них 85% составили онкологические, 10% неврологические и 5% кардиологические. Такое распределение пациентов соответствует литературным данным, обобщающим опыт работы на ПЭТ с фторглюкозой в других странах.
Многолетний опыт работы лаборатории, ретроспективный анализ полученных данных, сравнение результатов ПЭТ с заключениями других методов лучевой диагностики выявил следующие клинические особенности методики.
Первой из них мы назвали бы кажущуюся и обманчивую простоту диагностического процесса. Это обусловлено недостаточно точной привязкой к морфологическим ориентирам, скудностью семиотических признаков и отсутствием строгих количественных критериев накопления ФДГ в различных образованиях.
Так у пациента М. при ПЭТ исследовании визуализируются два участка гиперфиксации в проекции нижней половины передней грудной стенки. Определить более точную локализацию этой гиперфиксации затруднительно. При компьютерной томографии - поражение мягких тканей в послеоперационной зоне.
Проблемы интерпретации результатов ПЭТ исследований иногда связаны с особенностями физиологического выведения ФДГ через мочевыводящую систему, всегда визуализируется чашечно-лоханочная система как очаги гиперфиксации радиофармпрепарата различной степени выраженности.
У пациента Е. при ПЭТ видны множественные очаги гиперфиксации ФДГ в проекции обеих почек. Оценить заинтересованность почек не представляется возможным. При магнитно-резонансной томографии визуализируются пакеты увеличенных лимфоузлов, интимно прилежащих к почкам, без их поражения. Затруднения также вызывает широкая вариабельность физиологического накопления фторглюкозы. Часто визуализируется различной степени гиперфиксация препарата по ходу желудочно-кишечного тракта, а так же в различных группах скелетных мышц при их напряжении.
Так у пациента К. в проекции толстой кишки определяется протяженная гиперфиксация фторглюкозы. Данные ирригоскопии и колоноскопии позволили исключить наличие пораженных участков.
А у пациента Н. выявлялись очаги гиперфиксации фторглюкозы в шейно-надключичной области, подозрительные на пораженные лимфоузлы. При ультразвуковом исследовании подозрение о поражении лимфоузлов было снято.
В некоторых случаях имеют место ложноотрицательные результаты ПЭТ исследований, связанные с одной стороны с относительно низкой разрешающей способностью ПЭТ томографов и с другой стороны с особенностями метаболизма некоторых опухолей, таких как почечно-клеточная карцинома, рак простаты, карциноид и др., часто не поглощающих ФДГ в избыточных количествах. Так же на оценке результатов исследования сказывается уровень глюкозы в крови. При гипергликемии ухудшается качество получаемого изображения и повышается количество ложноотрицательных результатов.
Как пример, при ультразвуковом исследовании почек у пациента Б. было выявлено кистозно-солидное образование в левой почке, которое после проведения компьютерной томографии с внутривенным болюсным контрастным усилением было расценено как доброкачественное.
При ПЭТ исследовании в проекции выявленного объемного образования захвата фторглюкозы не наблюдалось, что тоже говорило в пользу его доброкачественности.
При операции была выявлена умеренно дифференцированная почечно-клеточная карцинома.
Так же встречаются и ложноположительные результаты, связанные с инфекционными и воспалительными процессами, напряжением мышц, состоянием после лучевой и химиотерапии, послеоперационными изменениями и пр.
Так, у пациентки Д. с резекцией левой молочной железы по поводу рака в анамнезе, при ПЭТ исследовании в проекции базальных отделов правого легкого были выявлены очаги гиперфиксации фторглюкозы, подозрительные на метастатический процесс. При проведении компьютерной томографии предположен диагноз туберкулеза правого легкого, который в последующем подтвердили в специализированном учреждении.
Тем не менее, не смотря на вышеперечисленные особенности и ограничения, позитронно-эмиссионная томография заняла достойное место в комплексном обследовании пациентов, так как является методом функциональным и позволяет изучать биохимические процессы организма на молекулярном уровне в томографическом режиме.
Частным примером такого применения является использование позитронно-эмиссионной томографии в неврологии. У пациента М. по клиническим признакам была заподозрена болезнь Альцгеймера. При магнитно-резонансной томографии головного мозга были выявлены только признаки умеренной энцефалопатии, а при ПЭТ исследовании визуализируется двухстороннее уменьшение накопления фторглюкозы в теменной, височной и лобной долях, что характерно для болезни Альцгеймера.
Так, у пациента с зоной выраженного снижения перфузии в задней части перегородки, с гипокинезом и выраженным стенозом правой коронарной артерии при ПЭТ исследовании выявляется сохранный уровень углеводного метаболизма в этой области, что свидетельствует о наличии жизнеспособного миокарда и целесообразности реваскуляризации, после проведения которой функция миокарда восстановилась, состояние пациента улучшилось.
Но наиболее востребована позитронно-эмиссионная томография в онкологической практике. Своевременная диагностика злокачественных опухолевых процессов является одной и актуальных проблем современной медицины. От полноты и объективности оценки первичной опухоли и вторичных изменений зависит определение стадии опухолевого процесса и выбор адекватной тактики лечения.
В отличие от других методов лучевой диагностики (УЗИ, РКТ, МРТ), являющихся анатомо-топографическими, ПЭТ позволяет оценить биологическую активность опухолевой ткани, динамику ее изменений в процессе лечения, определить регионарное и отдаленное метастазирование в организме за одно исследование.
Так, у пациента с клиникой поражения печени при УЗИ были выявлены изменения диффузного характера. При компьютерной томографии с внутривенным болюсным контрастным усилением выявлено объемное образование печени без четких данных о его характере, а при позитронно-эмиссионной томографии визуализируется огромное злокачественное образование с метастазами в ворота печени и средостение, что позволило правильно скорректировать тактику ведения пациента.
Исходя из возможностей позитронно-эмиссионной томографии, были сформулированы показания к исследованию:
• оценка распространенности опухолевого процесса (стадирование опухолей).
• поиск первичного очага при выявленных метастазах.
• оценка эффективности лечения.
• выявление рецидивов и продолженного роста новообразований.
• первичный поиск при наличии клинических проявлений
• дифференциальная диагностика злокачественных и доброкачественных образований.
Отвечая на поставленные вопросы, позитронно-эмиссионная томография способствует установке более точного диагноза, изменению стадирования опухолевого процесса в сторону повышения или понижения и тем самым позволяя скорректировать проводимую терапию.
Таким образом, можно смело сказать, что позитронно-эмиссионная томография имеет большое значение в диагностическом процессе, является важным диагностическим инструментом и чрезвычайно перспективным методом визуализации злокачественных опухолевых образований.
Зубанов А.Г., Радкевич Л.А., Родченко З.П., Зайцева А.Ю.
Статья добавлена 11 марта 2015 г.
Вопрос №2. Что такое радиофармпрепарат?
Радиофармпрепарат (РФП) – это соединение, состоящее из специального вещества и радионуклида (изотопа, радионуклидной метки). Специальное вещество отвечает за то, в каком органе накопится РФП, а радионуклидная метка позволяет врачу-диагносту увидеть это накопление на изображении.
В настоящее время для производства РФП используется очень широкий спектр как специальных веществ, так и радионуклидных меток. Во всем мире самым часто используемым у онкологических больных соединением специального вещества и радионуклидной метки является 18 F-фтордезоксиглюкоза ( 18 F-ФДГ). В данном соединении 18 F выполняет функцию радионуклидной метки, ФДГ – специального вещества.
Вопрос №3. Что такое физиологическое накопление РФП?
Физиологическое накопление (гиперфиксация) РФП – это повышенное накопление РФП, определяющееся в различных органах и системах в норме.
Физиологическое накопление наблюдается при исследованиях со всеми РФП: 18 F-ФДГ, 11 С-холином, 11 С-метионином, 68 Ga-ПСМА и т.д. В зависимости от типа РФП меняется лишь местоположение физиологической гиперфиксации. Например, при ПЭТ и ПЭТ/КТ с самой часто используемой 18 F-ФДГ физиологическое накопление РФП определяется в коре головного мозга, ротоглотке, носоглотке, мышцах гортаноглотки, миокарде левого желудочка, чашечно-лоханочных системах почек, фрагментарно по ходу петель толстой кишки, мочевом пузыре.
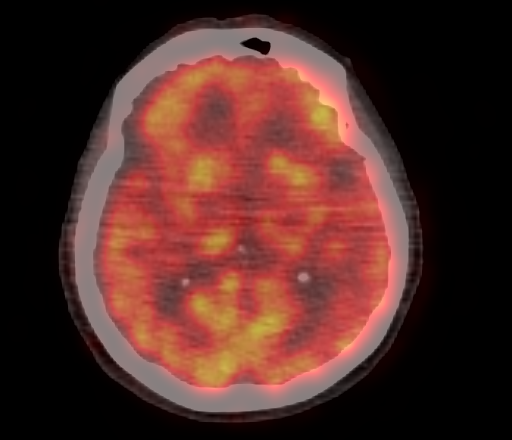 |  |
| Физиологическое накопление 18 F-ФДГ в коре головного мозга. | |
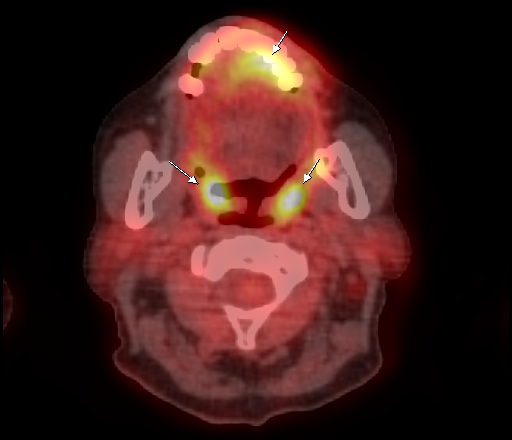 |  |
| Физиологическое накопление 18 F-ФДГ в ротоглотке. | |
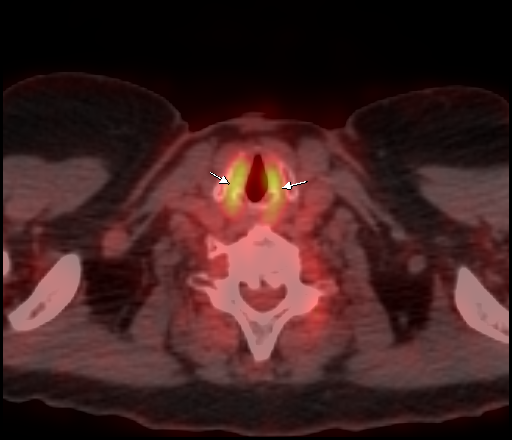 |  |
| Физиологическое накопление 18 F-ФДГ в мышцах гортаноглотки. | |
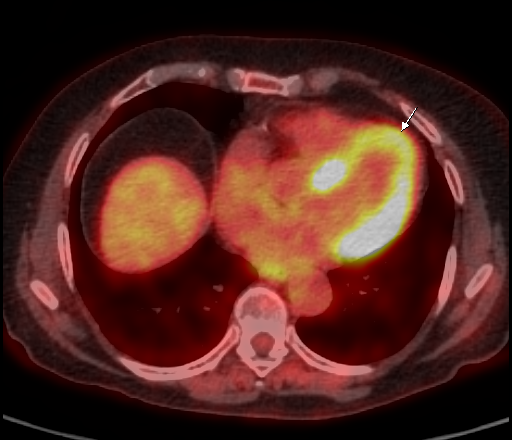 |  |
| Физиологическое накопление 18 F-ФДГ в миокарде левого желудочка. | |
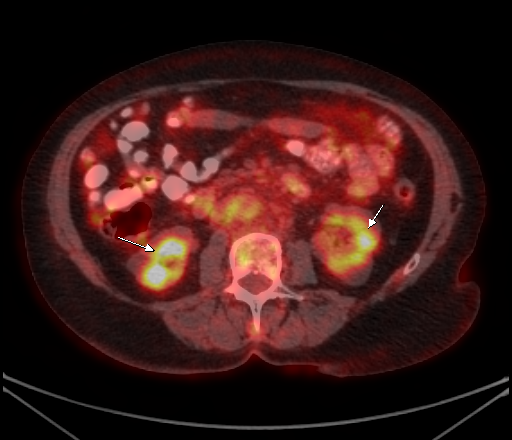 | 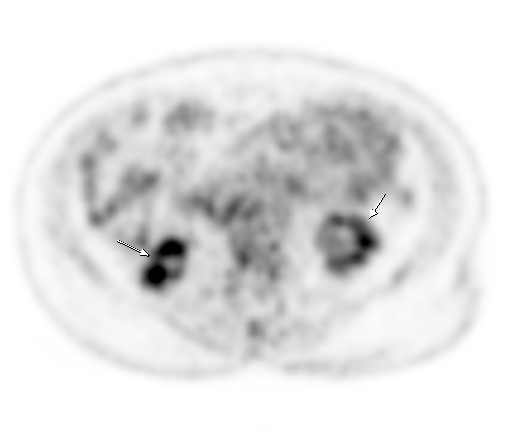 |
| Физиологическое накопление 18 F-ФДГ в чашечно-лоханочных системах почек. | |
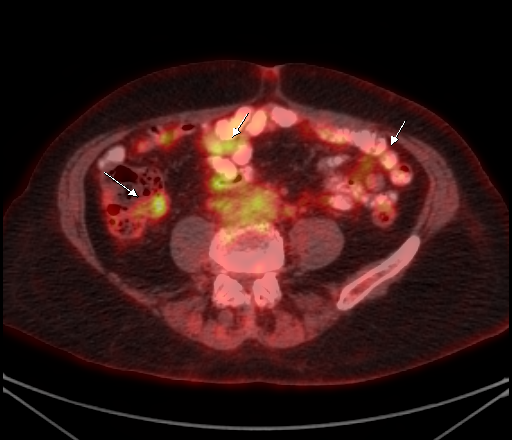 | 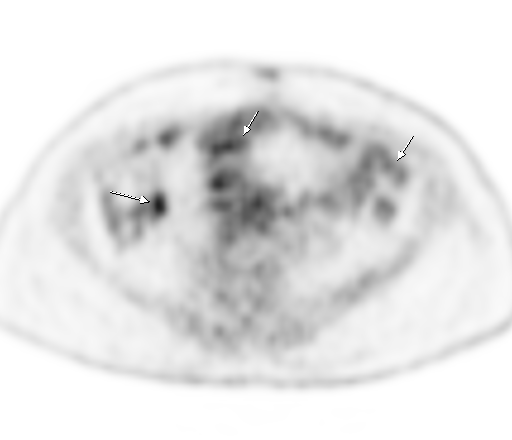 |
| Физиологическое накопление 18 F-ФДГ по ходу петель толстой кишки. | |
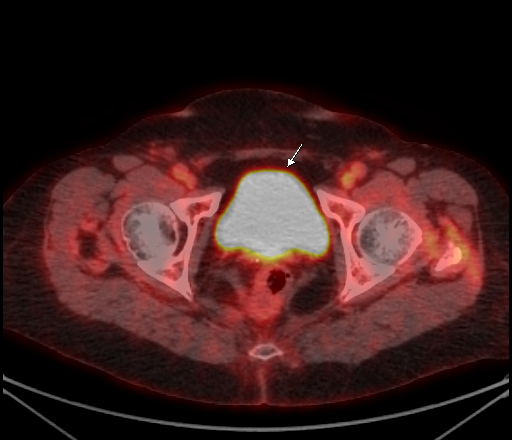 |  |
| Физиологическое накопление 18 F-ФДГ в мочевом пузыре. | |
Вопрос №4. Что такое патологическое накопление РФП?
Патологическое накопление РФП – это повышенное накопление РФП в органах и тканях, регистрирующееся при заболеваниях, чаще всего в злокачественных опухолях.
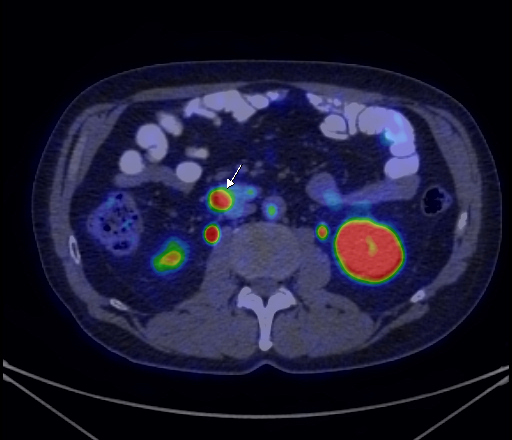 |
| Данные ПЭТ/КТ с 68 Ga-DOTA-TATE у пациента с нейроэндокринной опухолью тощей кишки. В проекции злокачественной опухоли, расположенной в тощей кишке, определяется очаг патологической гиперфиксации РФП. |
 | 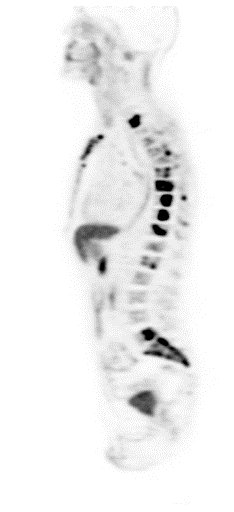 | 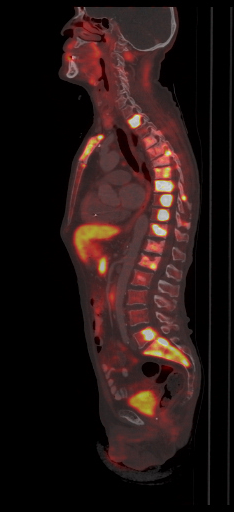 |
| Данные ПЭТ/КТ с 11 С-холином у пациента с раком предстательной железы. Состояние после простатэктомии. В костях скелета визуализируются множественные очаги патологического накопления РФП (метастазы). | ||
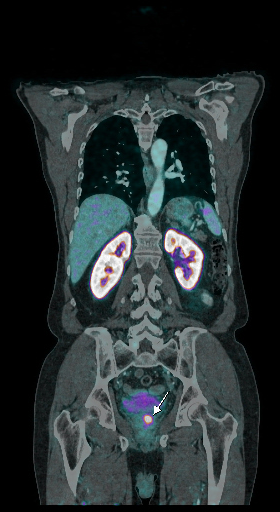 | 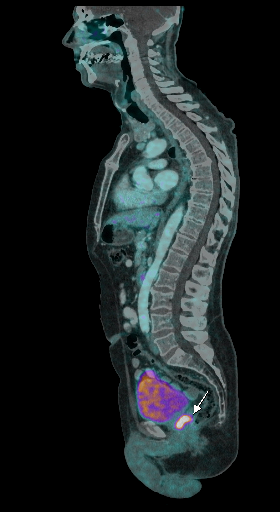 | 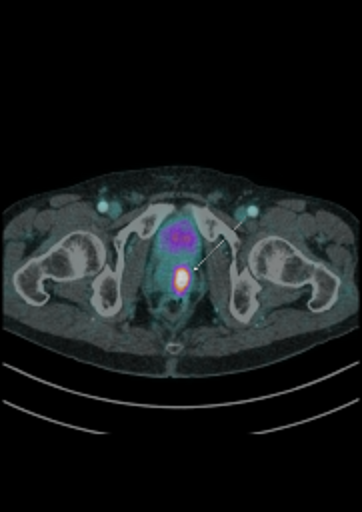 |
| Данные ПЭТ/КТ с 68 Ga-ПСМА у пациента с местным рецидивом рака предстательной железы. Состояние после лучевой терапии. В левых отделах предстательной железы определяется очаг патологического накопления РФП. | ||
Вопрос №5. Что такое метаболически активное и метаболически неактивное образование?
Метаболически неактивное образование – это образование, которое не накопило РФП. Чаще всего отсутствие повышенного накопления РФП в опухоли свидетельствует о ее доброкачественной природе.
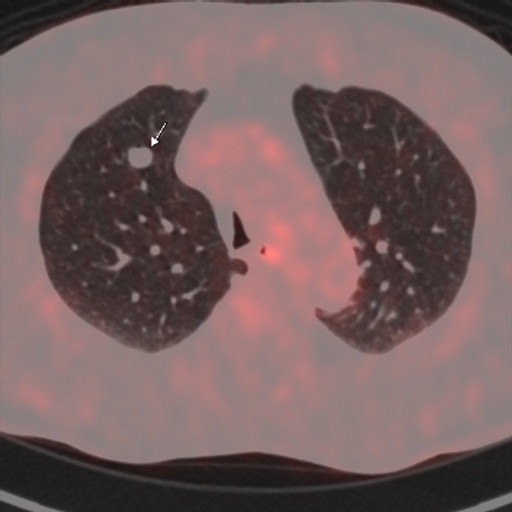 |
| Данные ПЭТ/КТ с 18 F-ФДГ у пациента с метаболически неактивным образованием правого легкого (доброкачественная опухоль - гамартома). |
Метаболически активное образование – это образование, в котором накопился РФП в повышенном количестве. Повышенное накопление РФП в опухоли чаще всего свидетельствует о ее злокачественном характере.
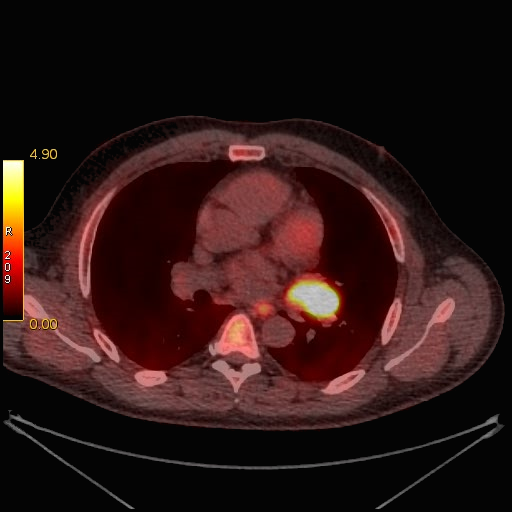 |
| Данные ПЭТ/КТ с 11 С-метионином у больного с метаболически активным образованием корня левого легкого (типичный карциноид). |
Вопрос №6. Что такое SUV?
SUV (Standardized Uptake Value, стандартизированный уровень захвата) – это величина, отражающая интенсивность накопления РФП в зоне интереса, например, в опухоли.
Показатель SUV рассчитывается программным комплексом автоматически и измеряется в различных единицах. В нашем Центре, как и в большинстве отечественных и зарубежных медицинских учреждений, где проводится позитронная эмиссионная томография, в качестве единиц измерения показателя SUV принято использовать г/мл (g/ml).
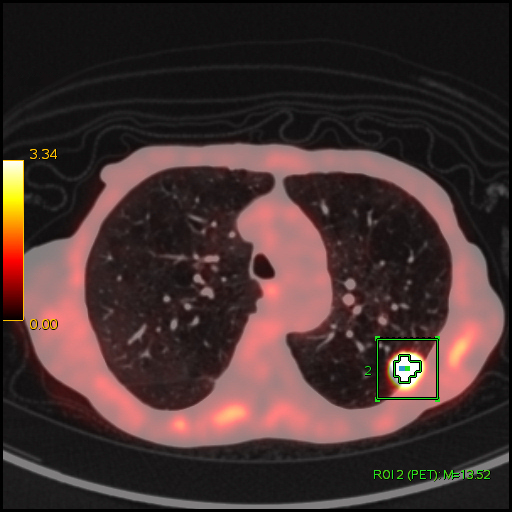 |
| Данные ПЭТ/КТ с 18 F-ФДГ. Оконтуривание метаболически активной злокачественной опухоли левого легкого для измерения показателя SUV. В данном случае величина SUV в опухоли определяется на уровне 13,52 g/ml. |
Вопрос №7. Для чего используется величина SUV?
Величина SUV в основном используется для оценки ответа злокачественной опухоли на проведенное лечение. Важно подчеркнуть, что в ряде клинических ситуаций показатель SUV в опухоли является единственным критерием, позволяющим оперативно получить информацию о чувствительности образования к только что начатой терапии.
Если опухоль чувствительна к лечению, то уровень SUV в ней при повторном ПЭТ-исследовании будет снижаться, если нечувствительна или малочувствительна (резистентна, устойчива) – значение SUV останется без изменений или увеличится. Следует помнить, что своевременная диагностика устойчивости опухоли к лечению позволит скорректировать план лечения, а в некоторых случаях и радикально его изменить.
Как уже было сказано выше, для оценки эффективности терапии врач-радиолог оценивает динамику показателя SUV до и после лечения.
Существует четыре варианта метаболического ответа опухоли на проведенное лечение:
- Частичный метаболический ответ – устанавливается при уменьшении значения SUV в опухоли на 25% и более;
- Полный метаболический ответ – заключается в отсутствии повышенного накопления РФП в опухоли;
- Метаболическое прогрессирование – устанавливается при увеличении SUV на 25% и более и/или при появлении новых очагов патологической гиперфиксации РФП;
- Метаболическая стабилизация – регистрируется при отсутствии достоверных (менее 25%) изменений показателя SUV в опухоли.
 |  |  |
| а | б | в |
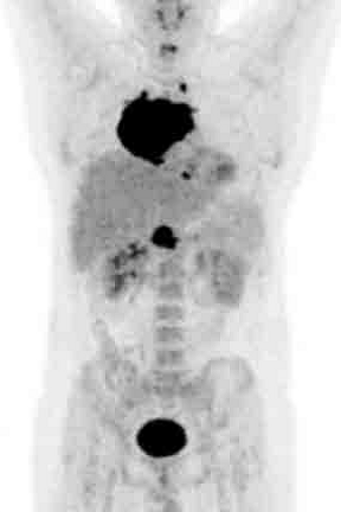
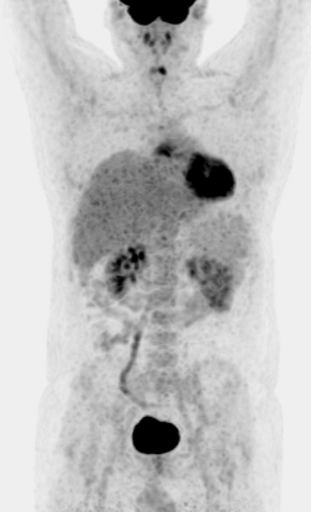
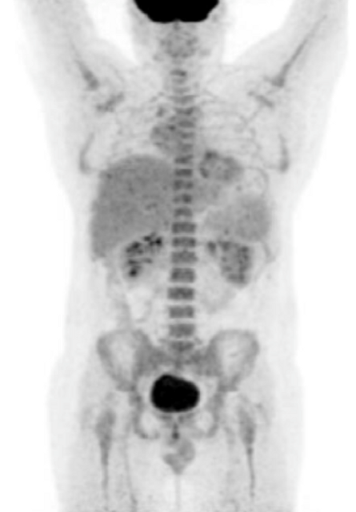
Результаты ПЭТ с 18 F-ФДГ у пациента с диффузной В-клеточной крупноклеточной лимфомой до лечения (а), после 2 курса ПХТ (б) и через 13 месяцев после окончания терапии (в).
а – до лечения в средостении визуализируется массивное метаболически активное образование с уровнем SUV=12,6;
б – после 4 курса ПХТ отмечается значительное уменьшение метаболического объема опухоли и снижение показателя SUV до 3,4 (достигнут частичный метаболический ответ, т.е. опухоль чувствительна к выбранной ПХТ);
в – через 13 месяцев после окончания ПХТ очагов патологической гиперфиксации РФП в проекции органов средостения не обнаружено (достигнут полный метаболический ответ).
Гиперметаболизм является физиологическим состоянием повышенной скорости обмена веществ активности и характеризуется аномальным ростом тела базальной скорости метаболизма . Гиперметаболизм сопровождается множеством внутренних и внешних симптомов, особенно крайней потери веса, а также может быть симптомом самого по себе. Это состояние повышенной активности метаболизма может сигнализировать основные проблемы, особенно гипертиреоз . Пациенты с Фатальной семейной бессонницей , чрезвычайно редким и строго наследственным расстройством, также представляет с гиперметаболизмом; Однако, это универсально фатальное расстройства чрезвычайно редко, всего несколько известных случаев по всему миру. Резкое воздействие гиперметаболизма на пациенте потребности в питании часто занижено или упускать из вида , как хорошо.
Гиперметаболизм обычно происходит после значительного повреждения тела. В больницах и учреждениях , наиболее распространенные причины являются инфекции , сепсис , ожоги , множественные травмы , лихорадка , длинные кости переломов , гипертиреоз , длительные стероидных терапии, хирургия и костного мозг трансплантации . Гиперметаболизм может возникнуть , в частности , в головном мозге после черепно - мозговой травмы . Причина и расположение гиперметаболических симптомов в организме могут быть точно определены с помощью ПЭТ. Симптомы обычно стихают после того , как основное заболевание или травма лечится.
содержание
- 1 Признаки и симптомы
- 2 Обнаружение
- 3 Патофизиология
- 4 Дифференциальная диагностика
- 5 Лечение
- 6 Ссылки
Признаки и симптомы
Симптомы могут продолжаться в течение нескольких дней, недель или месяцев , пока рана не зажила. Наиболее очевидный признак гиперметаболизма является аномально высоким потреблением калорий с последующими непрерывной потерей веса. Внутренние симптомы гиперметаболизма включают , но не ограничиваются ими: периферическая резистентностью к инсулину , повышенный катаболизм из белков , углеводов и триглицерид , а также отрицательный азот баланса в организме. Внешние симптомы гиперметаболизма могут включать в себя:
обнаружение
Позитронно - эмиссионная томография (ПЭТ) является основным средством обнаружения гипертиреоза. Этот метод идентифицирует как местоположение и причину гиперметаболической активности в организме. Разрешение ПЭТ, однако, ограничены и противоречивы в обнаружении детали кортикальных изменений.
патофизиология
Во время острой фазы , то печень перенаправляет синтез белка , в результате чего повышающей регуляции определенных белков и понижающей регуляции других. Измерение уровня сывороточных белков, которые вверх и вниз регулируются во время острой фазы может выявить чрезвычайно важную информацию о состоянии питания пациента. Наиболее важным повышающей регуляции белок представляет собой С-реактивный белок , который может быстро увеличиваться 20- до 1000-кратного во время острой фазы . Гиперметаболизм также вызывает ускоренную катаболизм из углеводов , белков и триглицеридов в целях удовлетворения возросших метаболических потребностей.
Дифференциальная диагностика

Много различных болезней могут вызвать увеличение метаболической активности , как организм борется с болезнью и болезнью, чтобы излечить себя. Гиперметаболизм является общим симптомом различных патологий . Некоторые из наиболее распространенных заболеваний , характеризующихся гиперметаболизм, перечислены ниже.
- Гипертиреоз : Проявление: гиперактивная щитовидная железа часто вызывает состояние повышенной метаболической активности.
- Атаксия Фридрейха : Проявление: Местная церебральная метаболическая активность экстенсивно увеличивается по мере прогрессирования заболевания.
- Фатальная семейная бессонница : Проявление: гиперметаболизм в таламусе происходит и нарушает сон шпиндель образования , которое происходит там.
- Болезнь Грейвса : Проявление: Превышение hypermetabolically-индуцированного гормон щитовидной железы активирует симпатические пути, в результате чего век , чтобы убрать и оставаться постоянно повышенными.
- Анорексия и булимия : Проявление: Продолжительный стресс положить на организме в результате этих расстройств пищевого поведения заставляет тело в режим голодания. Некоторые пациенты выздоравливающих от этих расстройств опыта гиперметаболизма , пока они не вернуться к нормальной диете.
- Astrocytoma : Проявление: Причины гиперметаболических поражения в головном мозге
лечение
Поскольку гиперметаболизма сам по себе является симптомом , а не самостоятельное заболевание , первое лечение и прежде всего требует внимания к основному заболеванию. Обычно после того , как основная причина будет устранена, симптомы стихают. Продолжительность симптомов зависит от тяжести заболевания или травмы . Хотя гиперметаболизм является потенциально опасным состоянием , которое обычно сигнализирует основной вопрос, это одна из самых сильных защитных сил организма против болезней и травм.
Читайте также:

