Гигантоклеточная опухоль сухожилия стопы
Гигантоклеточная опухоль — распространенная онкологическая болезнь, с которой чаще всего сталкиваются люди в возрасте от 15 до 40 лет. Заболевание характеризуется доброкачественным течением, а сама опухоль образуется в тканях костей.
С другой стороны, под воздействием некоторых факторов возможно злокачественное перерождение, которое чревато опасными последствиями. Так что представляет собой недуг и на какие симптомы стоит обращать внимание?
Что такое остеобластокластома? Особенности строения
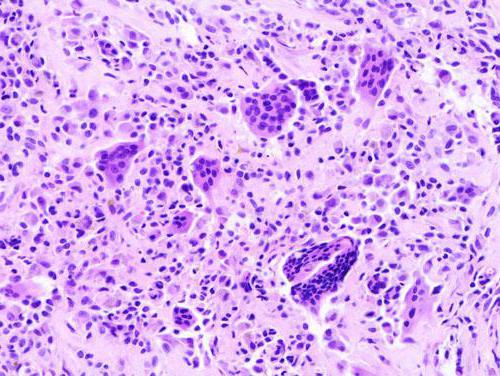
Гигантоклеточная опухоль представляет собой довольно специфическую структуру, которая образуется в костных тканях. Известно, что остеобластокластома состоит из двух типов клеток: мелких одноядерных (клетки округлой или овальной формы со светлым ядром и небольшим количеством хроматина) и гигантских многоядерных (содержат 20-30 ядер и внешне напоминают нормальные остеокласты; они равномерно распределены в толще новообразования и изолированы друг от друга).
В разрезе можно увидеть, что внутри опухоли имеется мягкая ткань бурого цвета со следами мелких геморрагий (кровоизлияний) и некроза.
Классификация новообразований
В современной медицине подобные новообразования классифицируют в зависимости от структуры, формы и прочих характеристик. Если говорить об особенностях строения, то гигантоклеточная опухоль может быть:
- ячеистой (состоит из мелких ячеек, разделенных неполными костными перегородками);
- кистозной (опухоль представляет собой полость в кости; она заполнена жидкостью, поэтому внешне напоминает кисту);
- литическая (это агрессивный вид опухоли, рост которой сопровождается быстрым разрушением костных тканей; специфический костный рисунок определить невозможно).
Во время диагностики обращают внимание и на локацию новообразования. Опухоль может быть центральной (образуется в толще кости) или периферической (поражает поверхностные костные структуры и надкостницу).
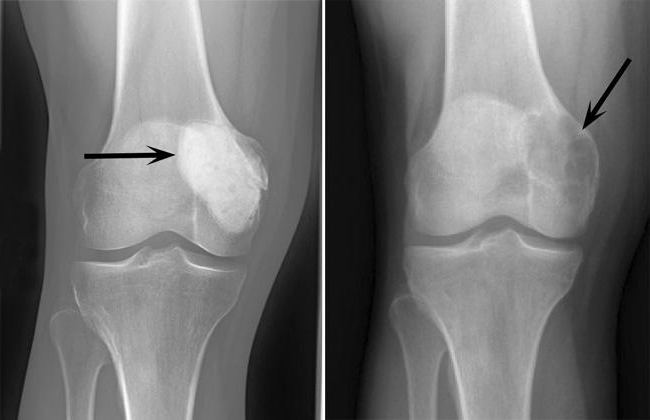
Примерно в 50 % случаев новообразование располагается в тканях костей вокруг коленного сустава. Часто опухоль обнаруживают в дистальной части лучевой кости. Тем не менее остеобластокластома может поражать практически любую кость, включая позвонки, крестец, большеберцовую, бедренную и плечевую кость, нижнюю челюсть. Иногда патологический процесс распространяется на сухожилия и мягкие ткани.
Основные причины развития заболевания
К сожалению, на сегодняшний день причины появления и роста опухоли неизвестны. Считается, что имеет место наследственный фактор, особенно если закладка и развитие костного аппарата ребенка с самого начала протекали неправильно.
Некоторые специалисты утверждают, что вероятность развития гигантоклеточной опухоли возрастает в том случае, если у пациента имелись воспалительные заболевания, затрагивающие кость и надкостницу. К факторам риска также можно отнести частые переломы и прочие травмы опорного аппарата.
На какие симптомы стоит обратить внимание?
На начальных этапах развития гигантоклеточная опухоль редко дает о себе знать. К ранним признакам можно отнести лишь ноющую боль, которая возникает периодически. Более выраженные симптомы возникают в результате интенсивного роста новообразования.
Костная ткань начинает разрушаться. Возможны спонтанные переломы в месте локализации новообразования. По мере роста опухоли под кожей появляется припухлость, иногда с четкими очертаниями. На наружных покровах в области поражения прорисовывается сетка сосудов.
Если новообразование расположено близко к суставу, то возможна частичная или полная потеря его подвижности. Болезненность также становится более выраженной — дискомфорт беспокоит пациента и во время физической активности, и в состоянии покоя.
Злокачественный процесс и его признаки
Гигантоклеточная опухоль кости считается сравнительно безопасной. Тем не менее всегда существует риск злокачественного перерождения новообразования. На сегодняшний день точные причины, запускающие процесс, неизвестны. Некоторые ученые считают, что виной всему - изменения гормонального фона и частые травмы. Есть врачи, которые утверждают, что перерождение является результатом ранее проведенной лучевой терапии.
В любом случае стоит понимать, что злокачественное новообразование опасно. Кстати, процесс сопровождается рядом симптомов, на которые стоит обратить внимание. Наблюдается интенсивный рост образования. Нередко патологический процесс выходит за пределы кости — в таких случаях образуется гигантоклеточная опухоль мягких тканей или сухожилий.
Во время обследования можно опередить изменение структуры новообразования — оно становится литическим, костные перемычки между ячейками исчезают, контуры кистозной опухоли становятся размытыми. Увеличивается диаметр очага поражения — недуг сопровождается интенсивным разрушением костной ткани.
Диагностические процедуры
Наличие тех или иных симптомов должно натолкнуть врача на мысль о наличии ракового заболевания. Разумеется, гигантоклеточная опухоль требует тщательной диагностики. После сбора анамнеза пациенту назначают:
- Биохимический анализ крови, который позволяет не только проверить работу всего организма, но и обнаружить маркеры, свидетельствующие о разрушении костной ткани.
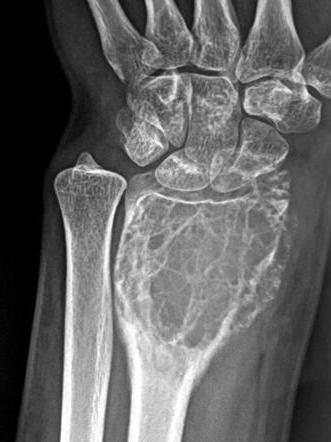
- Обязательным является рентгенологическое исследование. На снимках врач может увидеть опухоль, оценить ее размеры, изучить состояние кости. Оборудование для подобной диагностики имеется практически в каждой больнице, да и стоимость процедуры доступная.
- Самым информативным методом является магнитно-резонансная томография (столь же точные результаты можно получить с помощью компьютерной томографии). У врача есть возможность определить размеры и структуру опухоли, оценить состояние костной ткани, увидеть имеющиеся метастазы. К сожалению, это достаточно дорогое исследование.
- После обнаружения опухоли рекомендуется биопсия. Во время процедуры врач проводит забор тканей из новообразования — образцы затем отправляются в лабораторию. Анализ биоптата помогает проверить, содержит ли опухоль злокачественные клетки.
На основе полученных данных врач может определить, является ли новообразование опасным, после чего выбрать максимально эффективный способ лечения.
Гигантоклеточная опухоль: лечение
Сразу же стоит сказать, что терапия напрямую зависит от размера новообразования, наличия злокачественного процесса, локации метастазов и т. д.
Удаление гигантоклеточной опухоли обязательно. Во время операции проводится резекция не только новообразования, но и участка пораженной кости. Удаленную часть опорного аппарата заменяют протезом. При воспалении или инфицировании опухоли врач может принять решение об ампутации всей конечности. Если в теле пациента были обнаружены метастазы (например, в легком или печени), то проводится частичное удаление пораженных тканей.
Довольно часто в схему включается лучевая терапия. Такое лечение необходимо в том случае, если опухоль невозможно удалить (например, она образовалась внутри бедренной кости, позвонка или крестца). Облучение проводят и при наличии злокачественного процесса, даже если во время хирургического вмешательства удалось избавиться от всех патологических формирований. В некоторых случаях пациенты осознанно отказываются от резекции кости.
Выбор метода лечения нужно доверить врачу. Для лечения остеобластокластомы применяют дистанционную гамма-терапию, ортовольтную рентгенотерапию, тормозное или электронное излучение.
Гигантоклеточная опухоль: прогноз для пациентов и возможные осложнения

В большинстве случаев прогнозы для больных положительные. Безусловно, новообразование нужно удалить, нередко и вместе с участком пораженной кости. Но рецидивы регистрируются редко.
А вот злокачественная гигантоклеточная опухоль опасна, ведь заболевание сопровождается образованием метастазов, которые могут быть расположены практически в любом органе. Далеко не всегда хирургу удается провести резекцию всех новообразований.
Плексиформные фиброгистиоцитарные опухоли - группа новообразований, локализующихся в глубоких отделах дермы и подкожных тканях, имеющих узловатое строение, как правило, мультинодулярных. Процесс заключается в пролиферации клеток гистиоцитарного ряда и фибробластов, опухоли содержат также остеокластоподобные гигантские многоядерные клетки. Ультраструктурный и иммуногистохимический анализ образований указывает на гистиопитарную и миофибробластическую дифференцировку опухолевых клеток.
Узловатый псевдосаркоматозный фасциит характеризуется псевдосаркоматозной пролиферацией фибробластов в зоне поверхностных фасций. Принято считать, что процесс имеет реактивный характер.
Узловатый псевдосаркоматозный фасциит встречается в возрасте 20-40 лет. Возникает после травм или каких-либо термических воздействий, а также после воспалительных процессов, но может развиваться спонтанно.
Клинически узловатый псевдосаркоматозный фасциит представлен болезненным при пальпации узлом, не имеющим четких границ. Быстро увеличиваясь, узел может достигать 10 см в диаметре. Локализуется в глубоких отделах подкожной жировой клетчатки, крайне редко — в толще поперечнополосатой мышцы.
Макроскопически узел псевдосаркоматозного фасциита тесно связан с поверхностными фасциями. На разрезе ткань серо-розовая, по периферии слегка слоистая, в центре — миксоматозного вида.
Гистологически для узловатого псевдосаркоматозного фасциита характерно наличие трех структурных зон. По периферии узла клетки (веретенообразные фибробласты) и волокна сгруппированы в беспорядочно переплетающиеся пучки, разделенные сосудами синусоидного типа. Некоторые фибробласты имеют в цитоплазме мелкие гранулы, подобные клетки называют миоидными. Нередко клетки расположены компактно, ядра их гиперхромные, могут встречаться типичные митозы. Подобные участки напоминают фибросаркому.
Центральная зона узловатого псевдосаркоматозного фасциита похожа на эмбриональную соединительную ткань или эмбриональную фиброму. Малочисленные клетки звездчатой формы расположены в отечной, богатой мукополисахаридами субстанции.
Важным диагностическим признаком узловатого псевдосаркоматозного фасциита являются гигантские многоядерные клетки, обнаруживаемые в периферических участках, близ фасций. Гистиоциты с содержащей двоякопереломляющие липиды цитоплазмой располагаются небольшими группами в строме или в полостях, лишенных эндотелия. В новообразовании всегда присутствуют лимфоциты, рассеянные диффузно или образующие небольшие очаговые скопления. Характерны очаги гиалиноза, особенно в центральной зоне. В единичных случаях возможно обызвествление образование хрящевой и костной ткани. В окружающей узел жировой клетчатке наблюдаются лимфогистиоцитарная инфильтрация, липогранулемы.
Дифференциальный диагноз узловатого псевдосаркоматозного фасциита проводится с фибросаркомой, злокачественной фиброзной гистиоцитомой, эмбриональной фибромой. В отличие от фибросаркомы и злокачественной гистиоцитомы, при узловом псевдосаркоматозном фасциите отсутствует выраженный полиморфизм клеточных элементов, атипичных митозов, очагов некроза, выражена зональность. В эмбриональной фиброме отсутствует пучковая группировка.
Лечение узловатого псевдосаркоматозного фасциита заключается в хирургическом иссечении образования. Несмотря на инфильтративноподобный быстрый рост, рецидивирует редко, даже после неполного удаления. Напротив, описаны случаи регрессии и спонтанного исчезновения опухолевого узла после частичного удаления.
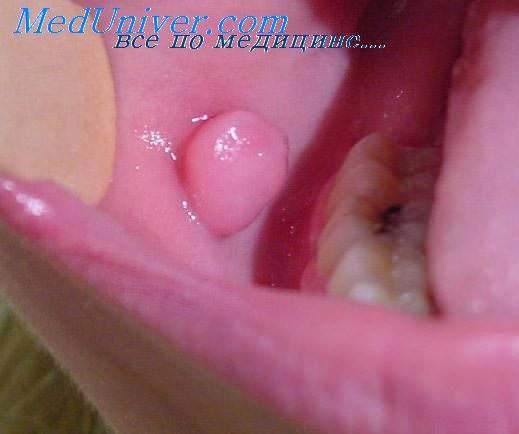
Гигантоклеточная опухоль влагалища сухожилий (син.: нодулярный теносиновит) является разновидностью доброкачественной фиброзной гистиоцитомы.
Гигантоклеточная опухоль влагалища сухожилий имеет плотную консистенцию, диаметр от 1 до 3 см. Обычно локализуется на пальцах кистей и запястья, редко на пальцах стоп. Практически всегда видна связь с влагалищем сухожилий, капсулой сустава. Среди больных преобладают женщины в возрасте от 20 до 60 лет.
Макроскопически гигантоклеточная опухоль влагалища сухожилий определяется плотный узел, имеющий желтый цвет на разрезе.
Гистологическая картина гигантоклеточной опухоли влагалища сухожилий довольно характерна. Опухоль окружена фиброзной капсулой и состоит из нескольких узлов, отделенных друг от друга прослойками гиалинизированных коллагеновых волокон. В клеточных участках преобладают гистиоциты с вакуолизированными ядрами, часть из которых содержит гемосидерин и жир. Ксантомные клетки и гемосидерофаги формируют целые поля в глубине опухоли, придавая ей желтоватый цвет. Менее клеточные поля представлены фибробластами в гиалинизированной строме. Самый яркий гистологический признак — наличие многочисленных многоядерных гигантских клеток с гомогенной ярко-эозинофильной цитоплазмой, неровными границами и различным количеством ядер. Структурной особенностью также являются щелевидные пространства, выстланные светлыми вытянутыми клетками и гигантскими многоядерными клетками.
Гистологическим вариантом гигантоклеточной опухоли сухожилий является фиброма сухожилий. Микроскопически в ней отсутствуют ксантомные клетки и гемосидерофаги, многоядерные гигантские клетки единичны, преобладают мономорфные клетки типа фибробластов, расположенные в грубоволокнистой коллагеновой строме с участками гиалиноза.
Лечение гигантоклеточной опухоли влагалища сухожилий только хирургическое, образование должно быть удалено вместе с капсулой, в пределах здоровых тканей. После неполного иссечения опухоль обычно рецидивирует.
Опухоли соединительной ткани составляют 45,2%. Фибромы — доброкачественные опухоли, построенные по типу зрелой волокнистой соединительной ткани. Макрои микроскопически различаются по консистенции мягкие и твердые фибромы; первые мы чаще встречали на пальцах, вторые — на ладони и запястье. Мягкие фибромы возникают в подкожной соединительной ткани; их приходится дифференцировать с липомой, нейрофибромой, эпителиальной кистой. Удаляются они хирургическим путем, при соблюдении всех правил. Плотная, твердая фиброма характеризуется преобладанием волокнистой субстанции с грубыми гиалинизированными пучками; она располагается чаще подфасциально и тогда малосмещаема, может сдавливать сосуды и нервы. Твердые фибромы нужно дифференцировать (в зависимости от расположения) с липомой, с синовиомои, хондромой, миксомои, и нередко приходится оперировать с предположительным диагнозом.
Ганглии в числе наших наблюдений — самая частая разновидность опухолевидных образований: локализуются преимущественно в области запястья. Это кистовидное, опухолевидное образование, возникающее вследствие дегенеративно-дистрофического процесса в синовиальной оболочке суставной капсулы или сухожильном влагалище. Стенка опухоли состоит из фиброзной соединительной ткани, а содержимое — студенистое вещество. Чаще всего ганглии располагаются на тыльной (рис. 74), реже на ладонной (рис. 75) поверхности запястья. Они округлой формы, эластичной консистенции, фиксированы к подлежащим тканям, в большинстве случаев безболезненны. Ганглии чаще наблюдаются у девушек и молодых женщин.
Рис. 74. Ганглий тыльной поверх ности запястья.
Рис. 75. Ганглий ладонной стороны запястья.
С целью уточнения границ распространенности ганглия разрабатываются способы наполнения их контрастными массами с последующей рентгенографией.
Ганглии сухожильных влагалищ пальцев наблюдаются на ладонной поверхности проксимальной фаланги или в области головки пястной кости, т. е. в зоне крестовидных и кольцевидных связок влагалища сухожилий сгибателей пальцев. Распознаются они при ощупывании тогда, когда окончательно сформируются и приобретут плотную, округлую форму (рис. 76). Дифференцировать их следует от стенозирующего лигаментита, специфических и дегенеративно-дистрофических тенобурситов и опухолевидных образований — фибром, ангиом.
Для лечения ганглия рекомендовалось, иногда и сейчас применяется разминание, раздавливание, отсасывание, введение раз личных склерозирующих веществ, энзимов, электро- и грязелечение.
Рис. 76. Ганглий, исходящий из сухожильного влагалища V пальца.
Однако ни один из способов не гарантирует излечения. Рецидивы ганглия после консервативных мероприятий наблюдаются в 80—90%, а после удаления хирургическим путем — в 8—20%. Рецидиву ганглия способствуют прогрессирующий соединительнотканный диатез и ошибки при операции. Наиболее частые погрешности при операции: недостаточное обезболивание и обескровливание, малый разрез, не обеспечивающий осмотр и ушивание исходных позиций ганглия, не позволяющий удалить мелкие кистевидные ответвления. При иссечении ганглия часто необходимо сдвинуть, иногда надсечь retinaculum extensorum, чтобы осмотреть щели менаду сухожильными влагалищами. Сначала вылущивается основной ганглий, затем мелкие кистевидные образования рассекаются, края их подшиваются к капсуле. Восстанавливается retinaculum extensorum. Опыт показывает, что поперечный разрез по линии кожных бороздок обеспечивает достаточный обзор запястья и дает лучший косметический рубец. Поперечный разрез по ходу операции всегда легко расширить с лучевой или локтевой стороны, в дистальном и проксимальном направлении, в зависимости от обстоятельств. Нельзя пренебрегать после операции и фиксацией кисти гипсовой лонгетой на 10—14 дней.
Гигантоклеточные синовиомы вспомогательных приборов сухожилий кисти. Первое сообщение об опухолях сухожильных влагалищ пальцев кисти сделаны Chassaignac в 1852 году (цит. по Л. Г. Фишману, 1963). За истекшее время число наблюдений значительно возросло, и отдельные авторы и клиники располагают уже почти сотней наблюдений.
В медицинской практике еще нет единой терминологии этих опухолей, нет твердых рекомендаций в отношении дифференциальной диагностики, в отношении сберегательных и радикальных операций, а также сведений о лучевой и химиотерапии. Более четко эти вопросы разработаны в отношении гигантоклеточных опухолей костей.
Гигантоклеточные опухоли вспомогательных приборов пальцев и кисти встречаются преимущественно у женщин, распознаются по следующим признакам: наличие единичного, округлого, плотного, подвижного, безболезненного узла, чаще расположенного в области межфаланговых суставов и сбоку от сухожилий сгибателей пальца, покрытого неизмененной кожей.
Рис. 77. Гигантоклеточная синовиома III пальца (а), фоторентгеноотпечаток (б).
Опухоль растет медленно, не причиняя боли и не мешая функции. При рентгенологическом обследовании патологических изменений в скелете и сочленениях не обнаруживается, а в толще мягких тканей соответственно опухоли определяется затемнение. При более позднем обращении пациентов отмечается уже не один узел, а бугристое образование, плотное, подвижное, занимающее иногда не одну фалангу, распространяющееся проксимально по ходу сухожилий (рис. 77). На рентгенограмме кисти на уровне основного узла отмечается иногда вдавлеиие с утолщением кортикального слоя без деструкции кости.
Гигантоклеточные синовиомы нужно дифференцировать от слизистых и эпителиальных кист, фибром, узлов Гебердена и Бушара, от подагрических образований. Очень трудно до операции и гистологического исследования различить гигантоклеточную синовиому от синовиальной саркомы. Клиническая картина этих новообразований вначале весьма сходна, и только постепенное уплотнение, прорастание вглубь, неотчетливая отграниченность, функциональные ограничения и болезненные ощущения говорят о злокачественном характере опухоли.
В 1971 году анализированы результаты лечения 20 больных гигантоклеточными опухолями вспомогательных приборов сухожилий кисти (Е. В. Усольцева). В настоящее время число их возросло до 47. 27 оперированных прослежены более пяти лет; из них 16 пациентов полностью излечены, а 11 — имеют рецидив опухоли.
У всех больных, имеющих рецидивы гигантоклеточной опухоли, уже во время операции отмечены многокамерные, мелкие узлы, интимно связанные с сухожилиями, сосудами, нервами и капсулой сустава. Вследствие этого полная экстирпация опухоли на пальце неосуществима, и дальнейшее образование узлов по существу является не рецидивом, а продолжением роста опухоли. Поэтому, если нет уверенности в возможности радикального удаления новообразования, то с повторной операцией не следует спешить. Опыт показывает, что гигантоклеточная опухоль кисти растет тем медленнее, чем меньше травмируется.
Операция иссечения гигантоклеточной синовиомы требует чрезвычайной тщательности, безукоризненного обезболивания, лоскутно-клиновидных разрезов, иногда захватывающих палец от ногтя до основания. После удаления опухоли необходим детальный осмотр всех вспомогательных приборов и синовиальных влагалищ, заворотов суставной капсулы для удаления мелких буроватопигментированных зерен и отпрысков в окружающие ткани. Капсула опухоли часто бывает настолько истончена, что при вылущивании повреждается. Больных с гигантоклеточной синовиомой целесообразно оперировать в стационаре. Судьба не всех больных нам известна, но за большинством из них мы наблюдаем уже многие годы и знаем, что злокачественного перерождения у них не произошло и сбереженные пальцы функционально пригодны.
В литературе известны случаи малигнизации гигантоклеточных синовиом в первично злокачественные синовиальные саркомы. Последние наблюдаются преимущественно у мужчин на нижних конечностях. Рост опухоли медленный (несколько лет), как и при доброкачественной синовиоме, происходит главным образом не в полость сустава, а в периартикулярные ткани. Клинические проявления злокачественной синовиомы малохарактерны — боли, припухлость, тромбофлебиты, увеличение регионарных лимфоузлов и т. п. (А. И. Раков и Е. А. Чехарина, 1968; С. Ф. Винтергальтер и А. Г. Веснин, 1975; Т. П. Виноградова, 1976).
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти

Гигантоклеточная опухоль (ГКО, Остеобластокластома, giant cell tumor ) - агрессивная доброкачественная (реже в 5-12% злокачественная) опухоль кости или мягких тканей(сухожилий или в суставе), встречается чаще в трубчатых костях, возрасте 25-35 лет, но может проявляться у подростков и в пожилом возрасте.
ГКО локализуется в эпиметафизарных отделах трубчатых костей, в спонгиозной ткани, однако может быть в ребрах и очень редко в телах позвонков. Обычно поражается одна кость. Рост опухоли — очень активный, приводит к разрушению структуры кости, истончению, а иногда и к прорыву кортикального слоя, поялению мягкотканного компонента. Хрящевые поверхности сустава представляют собой барьер, препятствующий проникновению опухоли в сустав.

гигантоклеточная опухоль; остеобластокластома
Фото ГКО большеберцовой кости
Различают: ячеисто-трабекулярную, литическую, смешанную формы.
Клиника. Длительное время опухоль не дает ни каких проявлений и проходит малосимптомно. Часто первым признаком заболевания является появление постоянной боли, появление припухлости, локальное увеличение объема конечности, нарушение функции сустава. �?ногда в результате разрушения значительной части эпиметафиза наступает патологический перелом кости. Тогда при пальпации можно почувствовать характерный пергаментный хруст, ноющие боли в области опухоли. По мере развития заболевания симптомы нарастают — прощупывается плотная опухоль, появляется ограничение движений в суставе, усиливаются боли.
На рентгенограмме характерная картина, состоящая из просветления метафиза в виде скопления костных кист различной величины обособленных друг от друга четкими перегородками, которые при прогрессировании ГКО теряют четкость. Кортикальный слой кости утончен и вздут, надкостница не реагирует, суставной хрящ никогда не поражается. Опухоль напоминает скопление мыльных пузырей. Участок деструкции обычно имеет размер 10х6 см в метафизе. В 3-7% случаев встречается злокачественная ГКО, которая развивается первично или вторично при рецидиве доброкачественной ГКО и протекает агрессивно, но благоприятно чем остеосаркома.
Макроскопически опухолевая ткань рыхлая, имеет вид сгустков бурого, буро-желтого цвета.
Микроскопически — опухоль состоит из круглых и веретенообразную клеток (остеобластов) и многоядерных гигантских клеток (до 100 в одной клетке) − (остеокластов). Красновато-коричневая ткань биопсии содержит гигантские многоядерные клетки. Остеобластокластома в 15% случаев является первично злокачественной.
Дифференцировать остеобластокластому необходимо с аневризмальной кистой кости, фиброзной дисплазией, остеогенной саркомой, туберкулезом, остеофибродистрофией..
Лечение остеобластокластомы хирургическое. Необходимо полностью, в пределах здоровой кости, удалить опухоль, а образованный дефект заместить керамическим имплантатом или аутокостью. В последнее время широко используем металлические фиксаторы , что позволяет на несколько месяцев раньше дать нагрузку, избежать гипсовой иммобилизации.

Гигантоклеточная опухоль большеберцовой кости до и после костной пластики материалом биокомпозит-синтекость (через 2 года). Восстановление нормальной костной структуры на месте гигантоклеточной опухоли


ГКО лучевой кости до и после резекции, пластики малоберцовой костью, остеосинтез металлической пластиной
В случаях большого поражения 2/3 поперечника кости, патпереломов используют удаление (резекцию) пораженного отдела кости с опухолью и эндопротезирование сустава онкологическим имплантатом. Когда нельзя сделать резекцию пораженного участка, из-за распространенности, прибегают к лучевой терапии или ампутации.
Лечение при злокачественной ГКО проводят по схеме лечения остеосаркомы.
Прогноз при гигантоклеточной опухоли несмотря на комплексное лечение, не очень благоприятный, рецидивы бывают от 20 до 50%.
Гигантоклеточная опухоль – это новообразование остеогенной природы. Синоним термина – бурая опухоль, гигантома, остеобластокластома, остеокластома, т. е. опухоль, образованная из клеток, формирующих (остеобласты) и разрушающих (остеокласты) костную ткань. Встречается заболевание у представителей обоих полов с одинаковой частотой, преимущественно у работоспособного населения от 20 до 40 лет.
Локализация патологии — это зона метафиза, а также эпифиза длинных трубчатых костей, расположенных у коленного сустава. Частая локализация – трубчатые кости, чаще всего встречается заболевание большеберцовой или бедренной кости. Нередко диагностируют патологию в челюсти, тазу, плече, позвоночнике.
Доброкачественная или злокачественная?
Современные медики выделяют два типа гигантоклеточной опухоли кости – доброкачественную и злокачественную.
Гигантоклеточная опухоль провоцирует истончение кости, на поздних и запущенных стадиях происходит полноценное разрушение коркового слоя.
О причинах и симптомах
Предполагать от чего образуются опухоли кости или мягких тканей можно, однако до сегодняшнего дня не установлены точные причины их образования.
- Травмы, ушибы.
- Наследственные особенности.
- Предшествующие воспалительные заболевания.
- Гормональные изменения, в т. ч. беременность для женщин, наступление климакса.
- Очаги воспалений в области костной ткани, а также надкостницы.
Те же факторы способствуют малигнизации (перерождению) доброкачественных образований в злокачественные.
Если доброкачественную гигантоклеточную опухоль лечить неправильно, то она преобразуется в злокачественное новообразование. Новообразования с малигнизацией встречаются в 15% случаев, после этого назвать остеокластому доброкачественной уже нельзя.
Заболевание известно медицине давно, но до настоящего времени точные причины ее развития так и не сформулированы.
В зависимости от строения, а также от склонности к росту, выделяется 2 вида остеокластомы:
- Литическая — характеризуется быстрым ростом и значительным разрушением коркового слоя кости.
- Ячеисто-трабекулярная — определена наличием очагов разрушения костной ткани, полость которых разделена перегородками. Данный вид опухоли классифицируется на 2 подвида — активно-кистозную и пассивно-кистозную.
Активно-кистозная не обозначена четкими границами, быстро растет, при этом значительно разрушает корковый слой кости, данный процесс провоцирует веретенообразное раздутие кости. Пассивно-кистозная имеет четкие и ясные границы, не имеет склонности к росту.
Теперь рассмотрим симптомы, обнаружив которые, нельзя пренебрегать походом к врачу и подробным обследованием. Проявления болезни напрямую зависят от конкретного расположения новообразования, в таком и ключе их и разберем.
При локализации в костях черепа гигантоклеточная опухоль чаще всего располагается в нижней челюсти, хотя и верхнее положение не исключено. Нередко обнаруживается у пациентов, начиная с 10 – летнего и до 30-летнего возраста. Формируется опухоль внутри челюстной кости, иногда заключена в фиброзную капсулу.
Кровоснабжение опухоли проходит интерстициально, т. е. между соседними тканями. Такой кровоток вызывает разрушение красных телец крови и гемосидероз – окружающие ткани окрашиваются в бурый цвет из-за избытка железа, подтверждая одно из названий патологии, бурая опухоль. Морфологически любая остеобластокластома состоит из гигантских клеток, напоминающих остеокласты, однако имеющих до 10 ядер в своем строении.
Бессимптомное начало приводит к тому, что пациент не обращается к врачу своевременно. В более поздних стадиях отмечается болезненность при нажатии на пораженную область, незначительная асимметрия лица. Зубы в области гигантомы могут сместиться, стать подвижными.
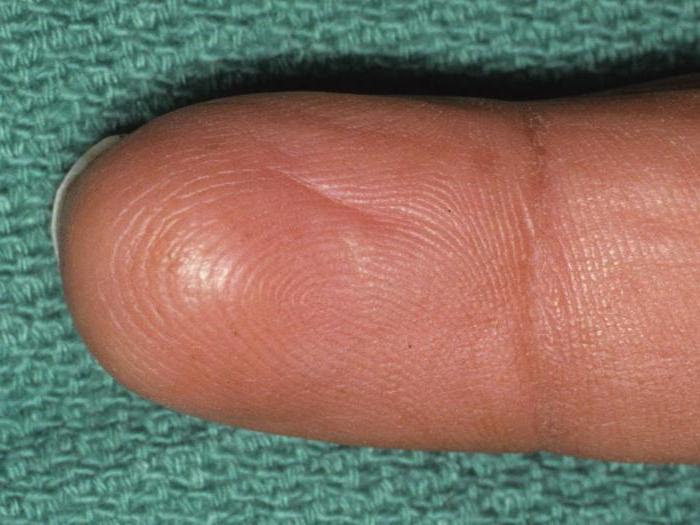
В области пальцев стоп и кистей, реже в суставах колена, бедра, лодыжки превалирует теносиновиальная гигантоклеточная опухоль, представляющая собой плотный узел, расположенный в мягких тканях, близко от сухожилия. Размеры дольчатого серовато — белого узла могут достигать 4 см. Постепенно гигантоклеточная опухоль сухожилия распространяется на кость сустава, разрушая ее.
Злокачественный вариант данного новообразования встречается крайне редко, но при ее возникновении она протекает подобно низкодифференцированной саркоме с возможными метастазами в легкие и лимфоузлы.
Начальные проявления бессимптомны, позже клинка болезни напоминает картину артрита.
Среди многообразия глиом (опухолей головного мозга) выделяется гигантоклеточная глиома, которая может иметь две формы – доброкачественную и злокачественную. В зависимости от того, в какой области мозга располагается образование, каковы его размеры и степень компрессии на мозг, возникает неврологическая симптоматика.
Среди злокачественных астроцитом встречается гигантоклеточная глиобластома – агрессивная форма, имеющая неблагоприятный прогноз. Любые новообразования мозга проявляются головными болями, нарушениями слуха и зрения, чувствительности, рефлексов. Конкретные признаки опять же зависят от конкретной локализации процесса.
Клиническая картина
Определить момент, когда остеокластома только начала свое развитие, практически невозможно, так как заболевание в начальной стадии не имеет никаких ярко-выраженных симптомов.
Диагностика
Для подтверждения диагноза врач используется следующие методы:
- Сбор анамнеза.
- Визуальный осмотр.
- Пальпация пораженной части тела.
- Рентген исследование (определение локализации новообразования и ее вида).
- КТ или МРТ (исследование глубины поражения костей).
- Биопсия пораженной ткани (чаще всего данный вид исследования назначается перед проведением хирургического лечения).
В международном классификаторе заболеваний (мкб 10) остеобластокластома определена кодом D 16.
Как лечить
Остеобластокластома лечится только хирургическим путем, перед тем, как определить план проведения операции, выясняется вид и локализация опухоли, ее размер.
Методы лечения:
- Удаление в процессе операции участка пораженной кости.
- Химиотерапия.
- Лучевая терапия.
- На 1 и 2 стадиях при остеокластоме малой берцовой кости, ребра, локтя, пяточной кости, а также при остеобластокластоме лопатки проводится сегментарная или же краевая резекция пораженного участка. Операция может быть проведена без замещения дефекта, а также с установлением протеза или же трансплантата.
- На 3 стадии проводится расширенная резекция или удаление всей части пораженной кости. Если в патологический процесс вовлечены сосуды, нервные окончания или обширный участок конечности, а также при наличии признаков инфицирования, проводится ампутация.
После операции показана местная криотерапия, а также электрокоагуляция.
Лучевая терапия показана в следующих случаях:
- для уменьшения риска рецидива;
- на ранних стадиях развития патологии;
- если локализация опухоли находится в труднодоступном для хирургической операции месте (позвоночник);
- при получении от пациента отказа на проведение оперативного лечения.
Важно определить, что эффективность лечения лучевой терапией мала по сравнению с хирургическим вмешательством.
В большинстве вариантов прогноз при гигантоклеточной опухоли благоприятный. Но не стоит забывать и о возможных осложнениях.
Прогноз доброкачественных форм хороший, чего не скажешь о злокачественном варианте. Продолжительность жизни пациентов со злокачественной гигантоклеточной глиобластомой 2 стадии достигает 5 лет, при выявлении на более поздних этапах не превышает 2 года.
Читайте также:

