Где можно сдать анализы на меланомы
Ежегодно в России диагностируется от 7000 до 9000 новых случаев меланомы кожи. Важно понимать, что диагностированная на поздних стадиях меланома, в 75 % случаях становится причиной смерти.
Опасная тенденция: заболеваемость меланомой кожи
За последние 10-12 лет наблюдается значительный рост распространенности меланомы кожи в России. Количество людей с меланомой увеличилось на 38 %.
Год
2006
2007
2008
2009
2010
2011
2012
2013
2014
2015
2016
общее кол-во населения в России, млн
кол-во случаев меланомы (С43) на 100 тыс. населения
абсолютное количество случаев меланомы
Данные представлены для РФ, за период 2006-2016 гг.
Кто подвержен риску меланомы?
21 мая — День диагностики меланомы в России. СИТИЛАБ призывает каждого пройти необходимые лабораторные обследования и записаться на прием к дерматологу, чтобы исключить риски онкологического заболевания.
Чаще других от меланомы страдают люди со светлой кожей, а также люди, проживающие в районах с повышенной инсоляцией.
93-96% ультрафиолетовых лучей в солярии ‒ лучи типа А, которые могут спровоцировать меланому кожи.
Что надо знать о меланоме кожи
По статистике в 50 % случаях меланома возникает на коже ног, в 20–30 % – туловища, в 10–15 % – на коже рук и только в 15-20 % случаев – шеи и лица.
Минимизировать риск от загара в солярии можно с помощью специальных кремов с бронзатором, который отражает лучи типа А. Однако время загара не должно превышать 4-5 минут за один сеанс, а их количество 1-2 раз в неделю. Кстати, в некоторых странах, например, в Великобритании загар в солярии запрещен для людей младше 18 лет законом.
Родинки — потенциальные очаги меланомы
До 80 % всех меланом развиваются на месте родинок. При этом волосы, которые растут из родинки не являются признаком меланомы. Это свидетельствует о том, что пигментация возникла над волосяными луковицами (фолликулами). Скорее нужно обратить внимание, если такой волос выпал или прекратил рост. Это может говорить о том, что волосяную луковицу разрушили клетки меланомы.
Меланома бывает:
- - поверхностно-распространяющая (39-75 % от всех случаев);
- - узловая или нодулярная (до 15% заболевших, растет в толщу кожи). Чаще встречается у мужчин, и очень неблагоприятна в плане прогноза;
- - злокачественная лентиго-меланома (10-13 %, с длительной фазой горизонтального роста);
- - акральная меланома или подногтевая (около 8 %, обнаруживаются в ложе ногтя). Такая меланома представляет собой темное пятно.
Ранняя диагностика меланомы в СИТИЛАБ
От момента возникновения раковых клеток до выявления активного злокачественного процесса может пройти от 3-х до 20 лет. И чем раньше будет обнаружена проблема, тем вероятность излечения выше.
До 50 лет заболеваемость меланомой выше среди женщин, чем у мужчин, однако в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Если применять солнцезащитные кремы, регулярно посещать дерматолога, обследовать кожу (при необходимости с 10-40-кратным увеличением), проходить регулярно лабораторные обследования, можно выявить заболевание на ранней стадии.
Обнаруженная на первой стадии меланома излечима для 90 % пациентов.
Для 100 % излечима меланома, выявленная на предраковой (0) стадии!
Чтобы исключить риск меланомы кожи ежегодно проводите обследование у дерматолога (профилактический осмотр, дерматоскопия) и выполняйте ряд исследований в СИТИЛАБ.
К ним относятся:
Новинка СИТИЛАБ — тест ESPIRE Скрин
СИТИЛАБ — официальный оператор теста ESPIRE Скрин в России. Это инновационное исследование для ранней диагностики раковых и воспалительных заболеваний. С его помощью можно зафиксировать специфические изменения транспортных и детоксикационных свойств альбумина в крови, которые возникают в ответ на вещества, вырабатываемые опухолевыми клетки на ранней стадии.
У теста ESPIRE Скрин есть ряд очевидных преимуществ. В первую очередь он обнаруживает проблему даже тогда, когда отсутствуют клинические проявления болезни, а продукты распада клеток в крови уже есть! Он также выявляет скрытые формы заболевания, хроническую интоксикацию и нарушение обмена веществ.
Тест подходит для женщин и мужчин от 18 лет. Его эффективность доказана многочисленными исследованиями в Европе, Азии и России. В Германии данный тест является обязательным условием для получения медицинской страховки. Теперь он доступен и в России.
- Консультация гинеколога-эндокринолога
- Консультация гинеколога-репродуктолога
- Диагностика в гинекологии
- Установка противозачаточной спирали
- Гинекологический массаж
- Вызов врача на дом
- Стационар на дому
- Кровь
- Анализ на ПЦР
- Анализы на ЗППП
- Анализ на ВИЧ
- Анализ на Коронавирус
В комплексное обследование входит:
- Подробная консультация доктора
- Индивидуальные рекомендации по обследованию
- Подбор и составление схемы лечения
- Подробное описание этапов лечения с указанием их стоимости
- Консультирование на всех этапах обследования и лечения
“ Обратившись в нашу клинику, вы получите 100% результат. Мы не
назначаем лишнего и бережно относимся к вашему здоровью. ”
Главный врач
Оводенко Леонид Михайлович
Записаться
на обследование
Меланома является одной из сложнейших форм злокачественного образования, и среднее число заболевших ею растет ежегодно. Часто она протекает с заметными симптомами, поэтому пациент может вовремя попасть на осмотр онколога-дерматолога для получения лечения. Диагноз можно поставить лишь после комплексной проверки, важная часть которой – анализ на онкомаркеры.
Симптомы для анализа
Врач обращает внимание на внезапное изменение невуса (т. е. родинки) пациента. Это может говорить о злокачественной фазе кожного рака. Трансформация родимого пятна бывает следующей:
- контур теряет четкость;
- родинка увеличивается;
- меняется цвет;
- появляются выделения;
- родимое пятно кровоточит.
Также пациента могут направить на диагностическое исследование, если он находится в так называемой группе риска. В этом случае нет прямых указаний на болезнь, но есть предрасположенность. В группу риска обычно входят люди, у которых есть следующие признаки:
- веснушки;
- светлая кожа;
- склонность к пигментации;
- рак кожи у родственников первого или второго поколения.
Принцип медицинского теста
Клетки меланомы, как и у любой злокачественной опухоли, производят в теле различные вещества, характерные для них (например, гормоны, ферменты, особые белки и др.). Они формируются внутри больной клетки, на ее поверхности или в здоровых клетках в результате воздействия больной. Данные вещества и являются маркерами рака.
Их местонахождение в организме – кровь, моча и некоторые другие жидкости, где их можно количественно измерить. Чем больше их количество, тем выше вероятность метастазирования. Поэтому в ходе диагностики исследуется венозная кровь пациента. Благодаря такому измерению можно:
- определить, злокачественное ли новообразование;
- оценить стадию болезни;
- узнать степень радикальности оперативного вмешательства;
- выявить рецидивы на ранних стадиях;
- проконтролировать результативность лечения;
- получить дополнительную информацию для терапии.
Факторы измерения крови
Объективность медицинского исследования зависит от допустимой верхней границы концентрации онковеществ в крови (ДУ). Их максимальное допустимое значение для здорового человека не является фиксированным. Клиницисты сдвигают эту цифру в сторону большего или меньшего показателя в соответствии с исследовательскими задачами. Например, чтобы измерить количество маркеров среди людей, которые перенесли операцию по удалению раковых образований, ДУ задают ниже, чем когда нужно измерить его среди тех, чей диагноз неизвестен. ДУ связан с другими факторами, которые используют медики. Это частота отрицательных результатов теста в группе здоровых людей и частота его положительных значений в группе больных меланомой. Чем выше поставлена граница нормы онкомаркеров в крови, тем больше будет отрицательных результатов. И наоборот. Тест может считаться объективным, только если частота положительных значений в группе больных не ниже 50 %.
Ложноположительные результаты
Повторение анализа
В случае если тест на меланому необходим после операции, рекомендуется выполнять его в одних и тех же клиниках или лабораториях. Это же относится к динамическим (то есть регулярным) анализам, которые больной должен сдавать, пока лечится. Дело в том, что особые части молекул (эпитопы), которые исследуют в лабораториях, могут отличаться как у одного и того же человека, так и в зависимости от среды. Результаты из разных лабораторий могут быть трудно сопоставимы.
Типы онкомаркеров меланомы
Медицина разделяет меланоцитарные маркеры на общие и специфические. К первой группе относятся:
- S100 Protein;
- ТА-90;
- Vimentin.
Специфические маркеры заболевания:
- PanMelanoma;
- Мelan-A;
- Melanosomа;
- MITF-M;
- Pan CK;
- HMB-45;
- HMB-50.
К наиболее распространенным в диагностике причисляют первый из указанных общих онкомаркеров.
Онкомаркер S100
S100 Protein – это белок, который в норме отвечает за внутриклеточные и внеклеточные функции. Например, за рост клетки и ее деление. Но при высоких концентрациях этого белка он становится нейротоксичным и свидетельствует о ряде заболеваний. Это наиболее изученный онкомаркер меланомы. Данный анализ считается точным: при частоте отрицательных результатов в группе здоровых, равной 95 %, ошибочными оказываются только 5 % результатов.
Высокие и низкие значения. Усредненным оптимальным значением S100 в крови является 0–0,11 мкг/л. Повышение S100 может быть маркером многих заболеваний:
- воспалительных реакций в мозге,
- болезни Альцгеймера,
- красной волчанки,
- поражений нервной системы,
- рака молочной железы,
- желудка,
- мочевого пузыря,
- поджелудочной железы,
- легкого.
Но чаще всего его высокая концентрация показывает меланому на II, III или IV стадии. Снижение показателей свидетельствует не только о победе над раком, но также может говорить о сердечной недостаточности тяжелой степени.
Задачи обследования. Анализ на данный маркер не делается для первичной постановки диагноза, потому что у лиц с I степенью рака его показатели бывают повышены лишь примерно в 1 % случаев. Цели теста иные:
- мониторинг терапии;
- раннее выявление метастазов;
- предотвращение повтора заболевания;
- оценка степени болезни у пациента со злокачественным образованием.
Подготовка к обследованию
Перед анализом следует придерживаться правил:
- за 24 часа до исследования исключаются алкоголь, интенсивный спорт;
- за 60 минут не употреблять чай, кофе; исключаются физические нагрузки (быстрая ходьба, подъем тяжестей и т. п.) и эмоциональное напряжение;
- за полчаса запрещается курить;
- за 15 минут рекомендуется отдых.
Также кровь не сдают сразу после медицинских процедур и обследований (рентгена, УЗИ), массажа. В случае положительного результата всегда назначается повторное исследование, чтобы исключить ложноположительный результат. Для предотвращения ошибки нельзя сдавать анализы на кожный рак в период инфекционных заболеваний или после травм головного мозга.
При подготовке к анализу на онкомаркеры меланомы стоит найти подходящую клинику. Городской медицинский центр готов провести необходимое обследование по доступным ценам. Для получения дополнительной информации свяжитесь с нами по телефону либо закажите обратный звонок.
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Онкологи Юсуповской больницы занимаются диагностикой и лечением опухолевых образований кожи. Для исследований используются современные аппараты. Благодаря им удается определить точную стадию развития рака и провести эффективное лечение. Каждому пациенту врачи больницы подбирают индивидуальную терапию. Это позволяет добиться полного избавления от опухоли на ранних этапах или значительного облегчения состояния пациента на поздних стадиях заболевания.
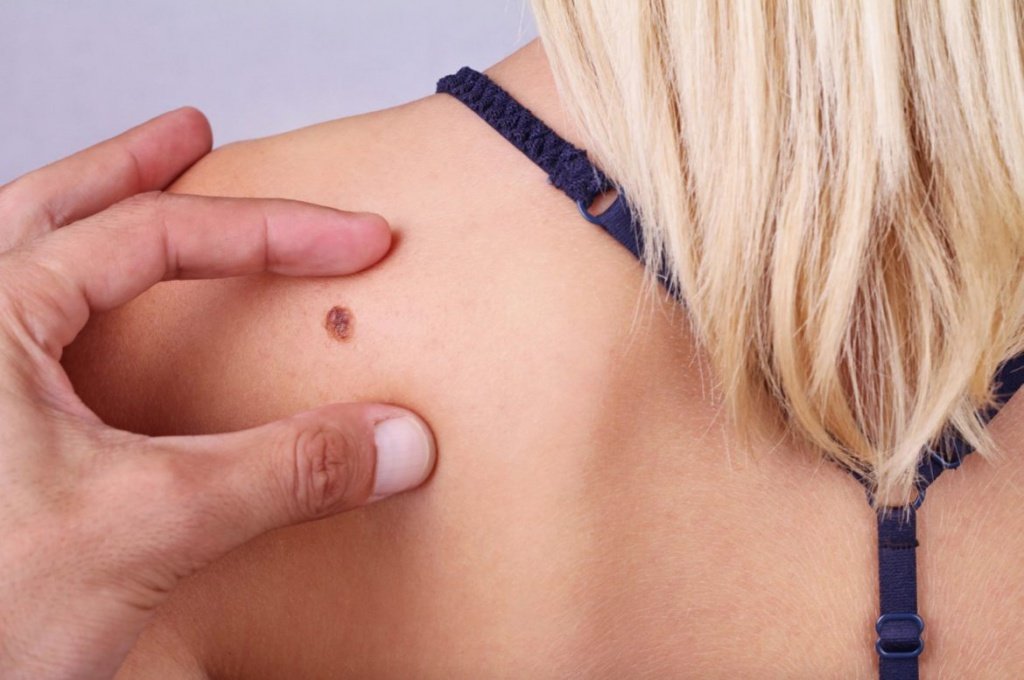
Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.

Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3–4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Причины
Как уже говорилось ранее, точные причины возникновения рака кожи до конца не определены. Считается, что меланома — полиэтиологическое заболевание. Среди основных причин формирования опухоли выделяют:
- травматизацию невусов, пигментных пятен. Частый контакт доброкачественных образований с одеждой может привести к появлению трещин. Это провоцирует быстрый рост раковых клеток. При несвоевременной диагностике заболевания провоцирующий фактор может усугублять его течение;
- чрезмерное ультрафиолетовое излучение. В особой группе риска находятся люди со светлой и чувствительной кожей.
Врачам трудно установить причины развития меланомы в том или ином случае. Чаще всего имеет место совокупность провоцирующих факторов. Поэтому, если вы находитесь в группе риска развития рака кожи, необходимо проводить регулярный самостоятельный осмотр кожных покровов. В случае выявления сомнительного образования следует немедленно обратиться к врачу.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Диагностика
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Виды рака кожи
Онкологи выделяют различные классификации меланомы. Образования дифференцируются в зависимости от расположения, стадии развития, наличия или отсутствия метастазов. Уточнение вида рака кожи необходимо для определения методов лечения. По типу развития и морфологическим признакам выделяют следующие формы меланом:
- Поверхностная. Чаще всего диагностируемый вид опухоли. Характеризуется благоприятным прогнозом в плане выздоровления. Образование длительное время может не прорастать в глубокие слои кожи. Выглядит как неоднородное пятно с нечеткими границами. Опасность метастазирования возникает при вертикальном росте опухолевого образования. Это означает, что рак распространяется на глубокие слои дермы.
- Узловая (нодуряная). Одна из наиболее распространенных форм опухоли. Чаще всего диагностируется у мужчин старшего возраста. Узловая меланома — опухоль с агрессивным течением. Заболевание сопровождается ранним метастазированием и имеет неблагоприятный прогноз.
- Лентигинозная. Редкий вид рака кожи. Диагностируется в 10 % всех случаев. Развивается из старческого пигментного или родимого пятна, реже — из обычного невуса. Отличается медленным ростом опухолевых клеток. Лентигинозная меланома характерна для обладателей большого количества веснушек. Патология чаще всего локализуется на лице и в зоне декольте. Данная форма рака имеет благоприятный прогноз.
- Акральная. Имеет специфическую локализацию — утолщенные кожные покровы (ладони, ступни, ногти). Характеризуется агрессивностью и быстрым метастазированием на ранних стадиях. Диагностируется крайне редко.
- Беспигментная. Наиболее опасная форма рака кожи в связи с бессимптомным течением. Внешне опухоль выглядит как розовый узел на коже, который не вызывает опасений. По мере роста опухолевого процесса появляются характерные симптомы.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1–2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
Специальной подготовки не требуется.
Определение PD-L1 является важнейшим прогностическим биомаркером при иммунотерапии* новообразований, которые характеризуются его избыточной экспрессией.
*В России зарегистрирован первый иммуноонкологический препарат в инновационном классе ингибиторов PD-1 – Пембролизумаб (препарата из класса ингибиторов контрольных точек PD-1/PD-L1). Препарат показан для лечения взрослых пациентов с неоперабельной или метастатической меланомой, а также для лечения пациентов с распространенным немелкоклеточным раком легкого, у которых подтверждена экспрессия PD-L1 опухолевыми клетками и у которых наблюдается прогрессирование заболевания во время или после терапии препаратами платины.
Иммунотерапия привлекает самое пристальное внимание исследователей во всем мире как перспективный подход к лечению опухолей, осуществляется поиск возможностей активировать естественные механизмы иммунной защиты для подавления опухолевого роста. Как известно, ведущую роль в обеспечении клеточного противоопухолевого иммунитета играют цитотоксические Т-лимфоциты, способные осуществлять растворение (лизис) любых поврежденных клеток. Злокачественные клетки используют несколько механизмов ускользания от иммунного ответа, один из которых напрямую связан с гиперэкспрессией PD-L1 (избыточной выработкой) и подавлением активности Т-лимфоцитов.
Выработка PD-L1 в опухолевых клетках связана с более поздней стадией заболевания или степенью злокачественности опухоли, является важным прогностическим и предиктивным фактором для некоторых видов опухолей. Избыточная экспрессия PD-L1 выявляется в клетках более чем 50% опухолей человека, причем наиболее характерна для следующих новообразований: глиобластома и смешанная глиома (встречается в 100% случаев), назофарингеальная карцинома (68-100%), меланома (40-100%), множественная миелома (93%), лимфома (17‑94%), опухоли мочевого пузыря (28-100%). Кроме того, она выявляется при немелкоклеточном раке легкого (35-95%; рис. 3), аденокарциномах кишечника (53%), гепатоцеллюлярной карциноме (45-93%), раке яичника (33-80%), раке поджелудочной железы (39%), злокачественных опухолях желудка и пищевода (42%). Несколько реже встречаются случаи гиперэкспрессии PD-L1 при почечноклеточной карциноме (15‑24%), раке грудной железы (31-34%), а также при лейкемиях (11-42%). Важно, что при всех этих заболеваниях (включая Т-клеточные лимфомы, диффузную В-крупноклеточную лимфому и лимфому из малых лимфоцитов) опухоли пропитаны (инфильтрированы) иммунными клетками.
Таким образом, целенаправленное подавление активности PD‑1/PD-L1 на опухолевых клетках, а также иммунных клетках, инфильтрирующих опухоль, предотвращает связывание PD-L1 с его рецепторами на Т-лимфоцитах и делает возможной активацию Т-лимфоцитов и Т-клеточную цитотоксичность.
" ["serv_cost"]=> string(4) "7900" ["cito_price"]=> NULL ["parent"]=> string(3) "411" [10]=> string(1) "1" ["limit"]=> NULL ["bmats"]=> array(1) < [0]=>array(3) < ["cito"]=>string(1) "N" ["own_bmat"]=> string(2) "12" ["name"]=> string(54) "Микропрепараты (блок + стекло)" > > >
Специальной подготовки не требуется.
Определение PD-L1 является важнейшим прогностическим биомаркером при иммунотерапии* новообразований, которые характеризуются его избыточной экспрессией.
*В России зарегистрирован первый иммуноонкологический препарат в инновационном классе ингибиторов PD-1 – Пембролизумаб (препарата из класса ингибиторов контрольных точек PD-1/PD-L1). Препарат показан для лечения взрослых пациентов с неоперабельной или метастатической меланомой, а также для лечения пациентов с распространенным немелкоклеточным раком легкого, у которых подтверждена экспрессия PD-L1 опухолевыми клетками и у которых наблюдается прогрессирование заболевания во время или после терапии препаратами платины.
Иммунотерапия привлекает самое пристальное внимание исследователей во всем мире как перспективный подход к лечению опухолей, осуществляется поиск возможностей активировать естественные механизмы иммунной защиты для подавления опухолевого роста. Как известно, ведущую роль в обеспечении клеточного противоопухолевого иммунитета играют цитотоксические Т-лимфоциты, способные осуществлять растворение (лизис) любых поврежденных клеток. Злокачественные клетки используют несколько механизмов ускользания от иммунного ответа, один из которых напрямую связан с гиперэкспрессией PD-L1 (избыточной выработкой) и подавлением активности Т-лимфоцитов.
Выработка PD-L1 в опухолевых клетках связана с более поздней стадией заболевания или степенью злокачественности опухоли, является важным прогностическим и предиктивным фактором для некоторых видов опухолей. Избыточная экспрессия PD-L1 выявляется в клетках более чем 50% опухолей человека, причем наиболее характерна для следующих новообразований: глиобластома и смешанная глиома (встречается в 100% случаев), назофарингеальная карцинома (68-100%), меланома (40-100%), множественная миелома (93%), лимфома (17‑94%), опухоли мочевого пузыря (28-100%). Кроме того, она выявляется при немелкоклеточном раке легкого (35-95%; рис. 3), аденокарциномах кишечника (53%), гепатоцеллюлярной карциноме (45-93%), раке яичника (33-80%), раке поджелудочной железы (39%), злокачественных опухолях желудка и пищевода (42%). Несколько реже встречаются случаи гиперэкспрессии PD-L1 при почечноклеточной карциноме (15‑24%), раке грудной железы (31-34%), а также при лейкемиях (11-42%). Важно, что при всех этих заболеваниях (включая Т-клеточные лимфомы, диффузную В-крупноклеточную лимфому и лимфому из малых лимфоцитов) опухоли пропитаны (инфильтрированы) иммунными клетками.
Таким образом, целенаправленное подавление активности PD‑1/PD-L1 на опухолевых клетках, а также иммунных клетках, инфильтрирующих опухоль, предотвращает связывание PD-L1 с его рецепторами на Т-лимфоцитах и делает возможной активацию Т-лимфоцитов и Т-клеточную цитотоксичность.
Читайте также:

