Физиотерапия при опухоли стопы
Если ноги отекают после длительного пребывания в вертикальном положении или во время беременности, это является вариантом нормы. В жаркое время года из-за избыточного потребления жидкости также наблюдается опухание нижних конечностей. Однако подчас причины образования отеков далеко не так безобидны. Что делать, если опухли суставы на ногах? И в каком случае необходима врачебная помощь?
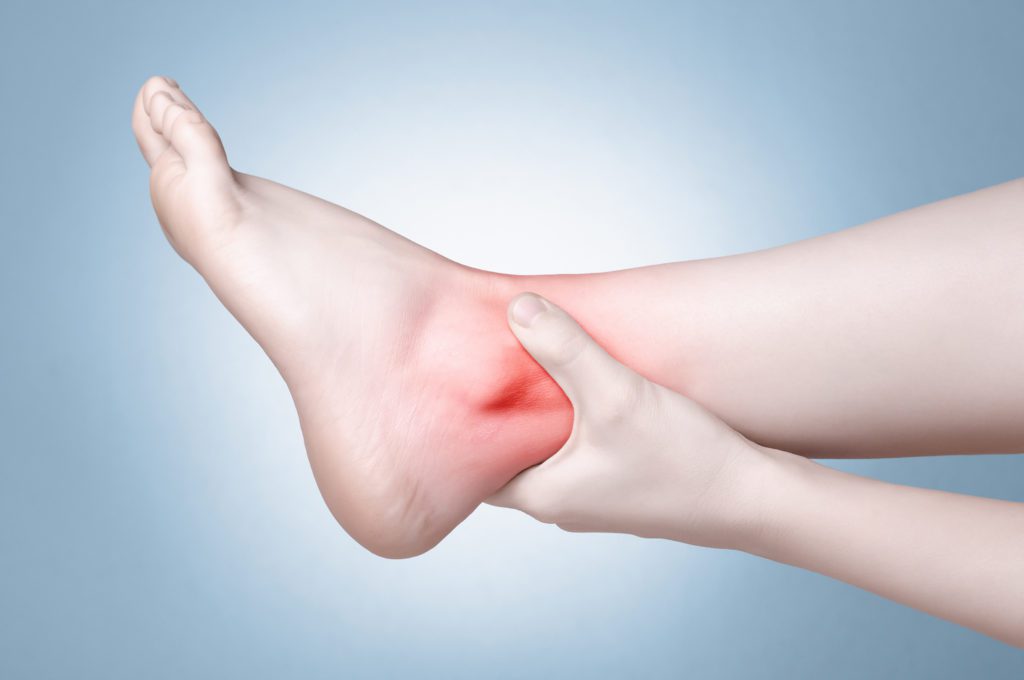
Причины развития отека
Основные причины, почему опухают стопы и больно ходить:
- физическое перенапряжение;
- длительное нахождение в вертикальном положении;
- неудобная обувь;
- большое количество жидкости, употребленное внутрь;
- патологические нарушения в организме;
- последствия травм, ударов;
- аллергическая реакция.
Чтобы определить причину, по которой отекает сустав, ступня или колено, нужно пройти диагностическое обследование. Не стоит игнорировать патологическое состояние, его причина может быть в опасной для здоровья болезни.
Сустав может распухать в разное время суток, при этом отек заметен визуально и наощупь.
Врач обращает внимание уже во время первого визита пациента на выраженность изменений ткани, месторасположения, распространение (рука, нога, палец). Имеет значение развитие и форма отеков.
Болезни суставов затрагивают область голеностопа, колена. Чаще всего речь идет о воспалительных изменениях, артритах – острых или хронических. Характерной особенностью заболевания является возникновение болевого синдрома в состоянии покоя. После сна движения больного артритом скованны. В острой фазе отмечается локальное покраснение кожных покровов, резкая болезненность при движении ног.
Если отечность возникла симметрично, проводят дифференциацию с заболеваниями сердечно-сосудистой системы, нарушениями в работе почек. Состояние декомпенсации развивается в течение нескольких недель. При постановке диагноза обращают внимание на плотность образования, после надавливания на него остается ямка. На первый план выходят кардиологические признаки:
- одышка;
- частое сердцебиение;
- синюшность губ, кончиков пальцев;
- увеличение размеров печени (вплоть до цирроза).
Отеки, связанные с почечной патологией, первостепенно проявляются на лице, а затем на остальных участках. На ощупь они мягкие и рыхлые, возникают внезапно. В пользу поражения почек свидетельствуют другие симптомы:
- мутная урина;
- высокие показатели давления;
- головная боль;
- плохой аппетит;
- общая слабость.
Для псориазного артрита характерно появление пятен на коже, покрытых чешуей. Суставы набухают на руках и ногах. Септическая форма заболевания сопровождается лихорадкой.
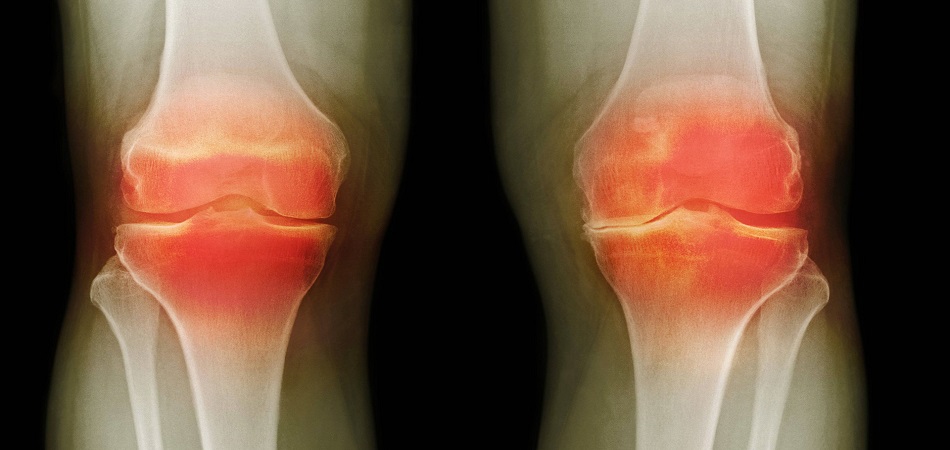
Бурсит вызывает повреждение коленного сустава
При попадании инфекции в мягкие ткани развивается воспалительный процесс, сопровождающийся отеком сустава, болевым синдромом и высокой температурой тела. Причиной развития инфекционного артрита может быть как травма, так и хронический патологический процесс.
Заболевания, сопровождающиеся отеком конечностей:
- Рожистое воспаление кожи – стрептококковая этиология.
- Панариций – воспаление тканей пальцев. Характерна боль с пульсацией и подергиванием пораженной области.
- Остеомиелит – сопровождается ограничением подвижности и отеком конечности на стороне гнойного воспаления кости.
При любом из инфекционных поражений страдает общее самочувствие больного, выражена лихорадка.
Еще одной причиной, по которой опухает сочленение суставов нижних конечностей, является патология сосудов. Закупорка артериального или венозного протока приводит к отеку ткани. При тромбозе или эмболии наблюдаются следующие симптомы:
- онемение конечностей;
- потеря чувствительности подошвы, отдельных пальцев (чаще мизинец, большой палец);
- постоянная боль;
- скованность движений.
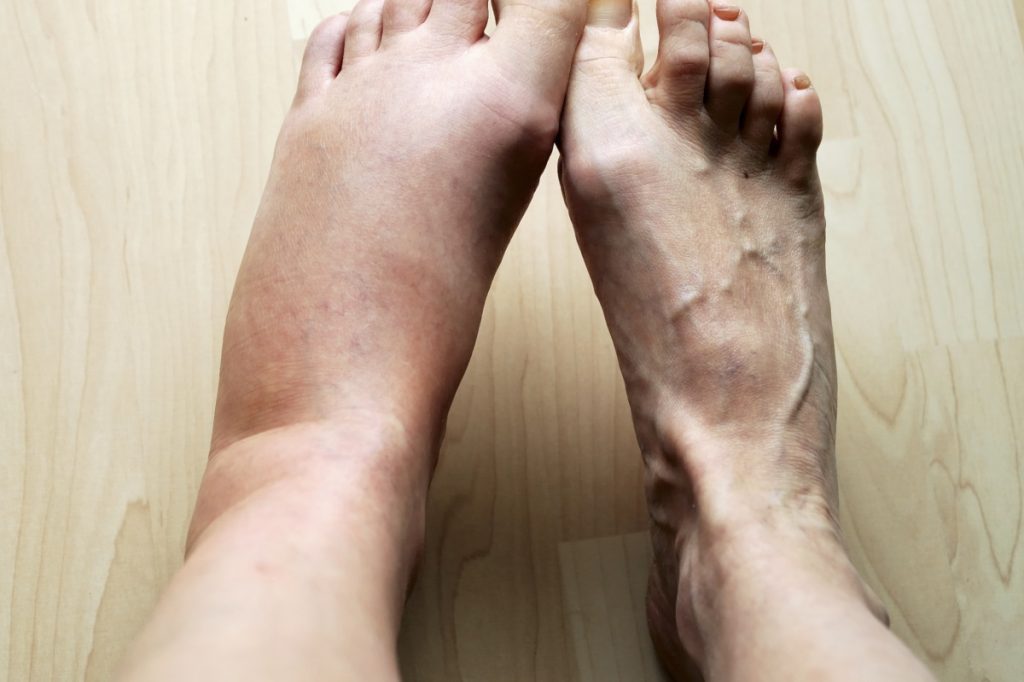
При варикозе нижних конечностей на поверхностном слое кожи определяются узлы, расширенные вены. Тромбоз глубоких вен сопровождается опуханием ниже пораженного участка. При этом отмечается изменение цвета на синюшно-багровый, воспаленное место плотное и болезненное.
Если поражение лимфатических сосудов происходит вследствие осложнений рожистого воспаления или при пережимании опухолью, отек приводит к развитию слоновости. На фоне трофических изменений отсутствует болевой синдром.
Если место соединения сустава неожиданно опухло, это может быть аллергической реакцией на укус насекомого, медикамент, химическое вещество или продукт питания. Степень распространения зависит от количества поступившего в организм аллергена и напряженности иммунитета. Любая подобная реакция проявляется сыпью, крапивницей, в тяжелых случаях отеком Квинке. По мере нарастания симптомов может развиться бронхоспазм и анафилактический шок.
В повседневной жизни под влиянием бытовых факторов или двигательной активности может возникнуть травма нижних конечностей (ушиб, растяжение и разрыв связок, вывих или перелом). При любом из них наблюдается местный отек.
Характерными отличиями подобного состояния являются резкая боль и быстрое развитие клиники. Возникают ссадины, кровоподтек, гематома. В случае хронического поражения суставов выраженность опухоли меньше, а болевой синдром беспокоит после физических упражнений.
Обувь на высоком каблуке или большой объем употребляемой жидкости также вызывают отечность мягких тканей.
При каких обстоятельствах усиливается отечность
Нарастание клинических симптомов наблюдается при рецидиве заболевания, присоединении других инфекций или ухудшении состояния здоровья. В случае отсутствия должного лечения, направленного не на устранение причины, а облегчение самочувствия, отечность прогрессирует. Далее усиливается боль, картина заболевания становится ярче.
Чем грозит невнимание к проблеме
При отсутствии лечения избавится от отеков невозможно, кроме случаев, являющихся вариантом нормы. Но даже в последнем случае необходима коррекция образа жизни. Если не вылечить вовремя нарушения сосудистой этиологии, развивается гангрена, инсульт, человек может остаться инвалидом.
Травмы суставов часто приводят к скоплению крови в полости, разрыву менисков с ущемлением их частей. Это приводит к блокаде левой или правой ноги, в зависимости от стороны повреждения. Если не обратиться за медицинской помощью своевременно, излечить патологию будет гораздо сложнее, чем на ранней стадии.
Диагностика патологии
Чтобы определить причины и лечение отечности на ногах, пациент должен пройти полное обследование. На основании анамнеза и жалоб больного врач назначает диагностические мероприятия. К ним относят следующие процедуры:
- общий анализ крови и мочи;
- биохимический анализ крови;
- исследование мочи по Нечипоренко и Зимницкому;
- определение иммуноглобулинов;
- рентгенографию суставов;
- МРТ;
- УЗИ внутренних органов;
- ЭКГ;
- ангиографию.
Многофакторность патологии требует привлечения к диагностическому процессу врачей разных специальностей: ревматологов, сосудистых хирургов, кардиологов, нефрологов, аллергологов. Препарат подбирается в зависимости от основного заболевания. При правильном назначении лекарственного средства заживление происходит быстро.
Методы лечения
Терапевтический курс отеков нижних конечностей зависит от причины заболевания и степени нарушений. В начале лечения пациенту рекомендовано снижение нагрузки на больной сустав, отказ от длительной ходьбы. Если причина опухшей ноги в лишнем весе, назначается специальная диета. Для купирования воспалительного процесса и уменьшения боли рекомендуют медикаментозные препараты. Комплексный подход помогает ускорить процесс выздоровления. Обязательным является выполнение несложных правил:
- Использование эластичного бинта для фиксации, чтобы улучшить кровообращение.
- При ходьбе опираться на трость для снижения нагрузки на сустав.
- Чтобы предотвратить образование гематомы, нужно приложить холод к месту ушиба в первые 2-3 часа.
Для постановки диагноза необходимо обратиться к врачу, особенно, если пострадал ребенок. Это снизит риск развития осложнений.
Чтобы уменьшить побочные явления и снизить нагрузку на желудочно-кишечный тракт, медикаменты пьют после еды. В схему лечения обязательно включают препараты следующих групп:
- Противовоспалительные — Диклофенак, Мовалис, Индометацин, Пироксикам.
- Анальгетики наружного применения — Диклак, Фастум.
- Препараты для улучшения кровообращения, повышающие эластичность стенок сосудов — Детралекс, Диосмин.
В тяжелых случаях может быть назначена курсовая терапия кортикостероидами, в среднем до 10 процедур. Если под действием лекарственных препаратов выраженность воспалительного процесса сохраняется, может быть назначено хирургическое вмешательство. В таком случае сустав заменяют на искусственный протез.
Традиционную терапию для ускорения реабилитационного периода дополняют физиопроцедурами. Их выбор зависит от причины отека, определяющих клинических симптомов. Чаще всего врачи назначают:
- лечение грязями;
- УВЧ-терапию;
- иглорефлексотерапию;
- гидромассаж;
- электрофорез;
- ванны с сероводородом;
- лазерное лечение;
- магнитотерапию;
- массаж.
Физиотерапевтическое лечение назначается после снятия острого воспалительного процесса. Перед первой процедурой определяют переносимость пациентом конкретного вида терапии. Сеанс начинают с минимальной мощности и дозировки, постепенно достигая терапевтической дозы.
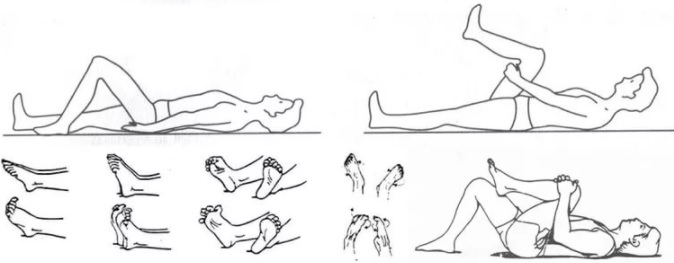
Правила лечебной гимнастики заключаются в постепенном усложнении техники и увеличении времени проведения. Так суставы и окружающие их мышцы подготавливаются к нагрузке. Курс ЛФК состоит из ежедневных процедур, которые нельзя пропускать. Степень нагрузки определяется тяжестью болезни.
При появлении сильной боли, ухудшении самочувствия занятия прекращают. Между упражнениями делают паузы по 2-3 мин. Это необходимо для восстановления дыхания и нормализации пульса.
Задачи лечебных упражнений:
- ускорение реабилитации;
- улучшение кровотока;
- расслабление мышц.
При болях в суставах ног в начале делают пассивные сгибания и разгибания конечностей в положении сидя, разведение и сведение пальцев ног, вращения стопой и пяткой. Показаны взмахи до появления незначительно выраженной боли для увеличения амплитуды движения. Вытяжение конечности по оси с фиксированным грузом увеличивает суставные щели.
В период ремиссии полезными будут плавание и другие упражнения на сопротивление.
В домашних условиях можно применять народные средства после консультации с врачом.
При некоторых заболеваниях прикладывание компрессов может привести к обострению патологии.
Популярные средства от отеков приведены ниже.
На одну процедуру потребуется 3-4 кг морской грязи без примесей. Ее разводят водой до получения тягучей консистенции. Время процедуры должно составлять не менее 15 минут.
Для солевой ванны нужно развести продукт в соотношении 1:10. В готовом растворе в течение 20 минут держать ноги.
Смешать в одинаковом количестве почки сосны и сахар и настоять одну неделю. После процеживания пить образовавшийся сок по 1 ч.л.
Взять в равных пропорциях измельченную календулу, листья брусники и крапивы, зверобой, семена льна. 1 ст.л. сбора залить стаканом кипятка и настоять в течение двух часов. Принимать лекарство необходимо 3 раза в день.
Снять отек с суставов можно с помощью риса благодаря его способности выводить из организма соль. Для получения лечебного продукта 3 ст.л. заливают стаканом холодной воды. Такой состав настаивают в темном месте сутки, затем меняют воду. Процедуру повторяют шесть дней. Готовый рис употребляют в пищу без добавления специй.
Для устранения отечности врачи рекомендуют носить удобную обувь с высотой каблука не более 4 см. Компрессы из солевого раствора, настоев ромашки, череды снимают усталость и успокаивают окружающие ткани. После их прикладывания необходимо приподнять ноги выше уровня сердца для улучшения кровообращения на несколько минут.
Профилактика отечности
Чтобы избежать резкого развития воспалительного процесса в полости суставов, нужно уделять время профилактике.
Необходимыми условиями для сохранения здоровья являются закаливание организма, сбалансированное питание, недопущение перегрузок суставов. Активный образ жизни, подкрепленный кардионагрузкой, помогает избежать ожирения и поддерживает положительный эмоциональный фон.
Регулярное посещение терапевта и, при необходимости, врачей узких специальностей, способствуют предотвращению развития поражения суставов при хронических заболеваниях.
Динамика развития состояния суставов зависит от многих факторов: причины отека, стадии патологии, наличия сопутствующих заболеваний, общего состояния организма больного. В целом, при раннем обращении за медицинской помощью прогноз положительный.
Не стоит игнорировать опухание суставов – причина развития состояния может быть проявлением почечной, сердечной недостаточности. Не занимайтесь самолечением – это может нанести вред вашему организму.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Косточки на ногах, или вальгусное отклонение большого пальца стопы, или, другими словами, костные наросты не обязательно лечить хирургическими методами. Пока деформация костей еще не приобрела угрожающего характера, можно применить современные нехирургические методы воздействия на больные суставы. Какие же?

[1], [2], [3], [4]
Когда применяется метод ударно-волновой терапии?
- При дегенерации костей и мышц стопы
- При подошвенном фасците
- При наростах в районе косточки
- При пяточных шпорах
- Распадаются наросты на костях
- Рассасываются фрагменты наростов, фибробластов, очагов фиброзной ткани
- В области воздействия ударными волнами прорастают маленькие сосудики, от этого ткани стопы получают прекрасное питание, боли в стопе становятся тише
- Стопа становится более гибкой, особенно ее подвижные части
- Клеточные мембраны становятся более проницаемыми, это позволяет быстрее проникать в них полезным веществам
- Разрушаются нервы, которые передают болевые импульсы в мозг
Эффект от лазеротерапии
- Благодаря ему активизируется работа клеток, они хорошо впитывают фибрин – белок, который образуется из плазмы крови
- Боли после процедур стихают
- Уменьшается воспалительный процесс
- Уходят отеки
- Расслабляются мышцы
- Капилляры расширяются, отчего улучшается кровоток, кровь лучше насыщается кислородом и питательными веществами
- Исчезают наросты и новообразования в суставах и костях
- Если женщина беременна
- Если в области, на которую воздействуют, есть раковые образования
- Если человек в момент лечения заражен инфекцией – ее сначала надо вылечить
- Если в сердце человека вставлен так называемый водитель сердечных ритмов – это такой прибор, выполняющий роль сердечного клапана
- Если у человека плохая свертываемость крови

[5]
- Опухоли, даже доброкачественные
- Тиреотоксикоз
- Пигментные пятна в зоне воздействия лазером
- Сахарный диабет
- Заболевания сердца и сосудов
- Недостаточность работы легких

[6], [7], [8]
- Расстройства нервной системы в остром состоянии
- Тромбофлебит в хронической стадии
- Нечеткий ритм сердца, аритмия

[9]
Ударно-волновая терапия
Это метод физиотерапевтического воздействия на больные стопы, который успешно применяют в странах с высоким уровнем медицины, Швейцарии, например. И в нашей стране в том числе.
Эти волны распространяются по мышечным тканям, связкам, сухожилиям, проходя сквозь них, но не повреждая и никак на них не воздействуя. Зато ударные волны отлично воздействуют на кости, хрящи, наросты в ноге и суставы – в общем, все, от чего волны могут отталкиваться (в основе метода – возвратный акустический эффект).
Эффект от этой процедуры очень высок. В поврежденной стопе восстанавливается кровоток, активизируется обмен веществ, клетки начинают быстро восстанавливаться и обновляться.
Длительность обработки каждой зоны – 15 минут.
Лазеротерапия
Это тоже метод физиотерапии, в котором используется лечение лазерным излучением. Лазерные ферменты делают более активными биохимические процессы в клетках организма, они восстанавливаются, обновляются, человек получает много энергии для жизни.
В участках прогревания лазером из клеток организма высвобождаются ионы кальция. Это способствует уменьшению болей, отеков, воспалений, обогащает кровь полезными веществами и кислородом.
Процедура длится 15 минут, не предполагает болезненных ощущений.
Ультразвуковая терапия
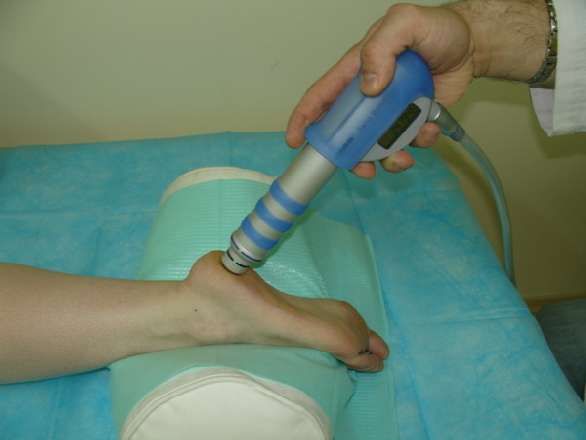
Это очень действенный и щадящий метод физиотерапии, при котором на воспаленные и больные участки стопы воздействуют ультразвуком. При этом мышцы и остальные ткани получают микромассаж очень яркого воздействия
С помощью ультразвука прогревают больные участки стопы на 1-2 градуса по Цельсию. Это позволяет тканям и суставам быстрее регенерироваться, активизирует обмен веществ в пораженных участках, убирает боль.
Сеанс длится 15 минут
- Обменные процессы в организме активизируются
- Восстанавливается кровоток в поврежденной стопе
- Микроциркуляция в капиллярах улучшается
- Активно вырабатывается каллоген, что способствует укреплению мышечных тканей, которые поддерживают суставы и кости
- Поврежденные ткани регенерируются
- Уменьшается воспалительный процесс
- Стихают боли
- Уходят отеки
- Проходят спазмы мышц, сосудов

[10], [11], [12]
Лечение грязевыми аппликациями
Это прекрасный метод, чтобы снять воспаление, боль, уменьшить косточку на ноге, если она начала расти.
Грязи – это вещества, где очень много биологически активных ферментов. Эти вещества очень хороши, чтобы активизировать многие процессы в тканях: кровоток, лимфоток, обмен веществ. Если грязи сочетать с массажем, они будут воздействовать на больную стопу более активно.
Грязи в термопакете помещаются в водяной нагреватель. Температура воды при этом будет до 65 градусов. Из этого термопакета грязь накладывается на пораженную стопу.
Сверху стопу укрывают теплой простыней или легким покрывалом. На протяжении получаса температуру грязи постепенно повышают, поэтому для пациента процедура комфортна. Пот, который выделяется в процессе процедуры, впитывается в термопакет.
Если частички грязи остаются на стопе, их удаляют после сеанса. О том, что сеанс прошел успешно, свидетельствует покрасневшая кожа.
- Они снимают воспаление
- Уменьшают отеки
- Уничтожают микробы и бактерии
- Рассасывают излишние бугры на тканях, регенерируют поврежденные ткани
- Уничтожают стрептококковые инфекции, а также другие виды инфекций
- Помогают уменьшить боль в суставах, пораженных артритом
- Способствуют лечению мышц, срастанию костей, снижению воспаления сухожилий
- Ликвидируют последствия после переломов костей
- Снижают боль при бурситах и способствуют рассасыванию воспаленных, опухших тканей
Сеанс длится 30 минут
Для хорошего эффекта снижения воспаления и рассасывания косточки на ноге нужно до 15-и процедур, проведенных через день.
Ортопедические стельки (дополнительный метод воздействия)
Это прекрасный метод профилактики косточек на ногах и снижение нагрузки на стопу, а также часть комплексного лечения в том случае, когда косточки уже разрослись. Время применять ортопедические стельки, если:
- Ваши ноги несут повышенную нагрузку
- Ноги очень быстро устают
- К болям в ногах присоединяются еще и боли в спине, особенно в районе копчика
- Болят суставы ноги или пятка
Чтобы стельки были изготовлены строго по форме вашей стопы, нужно обратиться для этого к врачу-ортопеду. Стельки, в которых правильно разработаны супинаторы, почти на треть повышают эффективность лечения косточек на ногах! И, конечно же, разгружают позвоночник, координируя центр тяжести.
Сначала – консультация с лечащим врачом. Он должен учесть особенности ваших заболеваний, физическую активность на протяжении суток, возраст, пол, профессию. Это поможет рассчитать нагрузку на стопы.
После того, как диагноз поставлен, врач подбирает заготовки для изготовления ортопедических стелек. Какими они должны быть: узкими, широкими, комбинированными, насколько тонким или толстым должен быть материал стелек? При замерах врач обязательно учитывает вес, полноту, то, насколько деформирована стопа или ее большой палец.
Стелька формируется прямо на ступне пациента. Это обеспечит точность ее изготовления.
Затем пациент ждет минут 20 – и получает ортопедические стельки, изготовленные только для него. Они сослужат отличную службу, особенно при высоких нагрузках или в период реабилитации после операции.
Физиотерапия хороша тем, что она воздействует на организм пациента максимально щадяще, но при этом ее цель – достигнуть максимального эффекта. Таким образом, косточки на ногах можно вылечить и значительно уменьшить, даже ликвидировать с помощью механических методов воздействия.
Артрит суставов стопы — воспалительное заболевание, которое может привести к непоправимым последствиям. Поэтому при первых признаках заболевания важно сразу обратиться за помощью к специалисту. Как распознать заболевание и как его лечить? Разбираемся ниже.

– скованность в ступне при движениях;
– боль при ходьбе и изменение походки;
Если вовремя не начать лечение, заболевание может стать хроническим и причинять сильную боль при ходьбе. А запущенный артрит суставов стопы может лишить возможности передвигаться самостоятельно.
Чтобы предотвратить заболевание или диагностировать и лечить его, важно знать причины его появления:
осложнение после вывихов, ушибов и других травм;
постоянное ношение неудобной обуви;
грибки и вирусы;
сифилис, гонорея и другие инфекционные заболевания также способны негативно влиять на здоровье суставов;
возрастное старение костно-мышечной системы;
слишком высокие нагрузки или, напротив, малоподвижный образ жизни;
другие хронические заболевания (например, сахарный диабет, псориаз).
В каждом случае лечение подбирается специалистом индивидуально, так как зависит и от формы заболевания, и от его стадии. Чаще всего используется консервативное лечение артрита стопы, и только в тяжелых случаях применяется хирургическое вмешательство.
Способы консервативного лечения:
Для достижения результата важен комплексный подход в лечении с применением всех вышеуказанных способов.

Сегодня существует целый ряд физиотерапевтических процедур, которые могут помочь в лечении заболевания. Они назначаются в зависимости от вида артрита стопы, степени тяжести болезни, противопоказаний, возрастных и личных особенностей человека.
Стоит помнить, что обычно физиотерапия не применяется в фазу обострения. Исключение составляют современные аппараты магнитной импульсной терапии, разработанные непосредственно для борьбы с обострениями артрита суставов стоп.Так, аппарат АЛМАГ последнего поколения как раз оснащен новым режимом “Против воспаления и боли”, который помогает снимать обострение болезней суставов, что редкость для физиотерапии. Кроме того, магнитотерапия может улучшить кровоток, обмен веществ в ногах и усвоение лекарств. Магнитное импульсное поле может повлиять не только на симптоматику, но и на причины артрита.
Чтобы предупредить и не допустить болезнь важно соблюдать простые правила:
– но избегать изнуряющих нагрузок и травм;
– вовремя лечить инфекционные заболевания;
– следить за массой тела (не набирать лишний вес);

Повреждением связок голеностопа называется травма, которая приводит к разрыву связок. В большинстве случаев, такие травмы люди получают во время холодов на льду и на скользких ступеньках. Повреждение бывает разного характера, от небольшого растяжения и микронадрыва до полного разрыва, и может сопровождаться многочисленными симптомами: боль, отечность и т. д. Выбор лечения повреждения связок голеностопного сустава осуществляется врачом на основании слов пациента, а также выраженных клинических симптомов. Обычно лечение предполагает проведение физиотерапии, использование лонгленты, а также проведение массажа. Подобные повреждения являются наиболее частыми, среди всех видов травм голеностопа, их количество обычно составляет до 12% от общего числа повреждений. Часто с такими травмами сталкиваются профессиональные спортсмены и люди, увлекающиеся активными видами спорта. Согласно статистике, почти 20% от всех спортсменов за время своей профессиональной деятельности повреждали связки голеностопа.
Классификация повреждений связочного аппарата голеностопного сустава

Основа голеностопа – соединение голени и стопы, прочность которого обеспечивается тремя суставными поверхностями: костями большеберцовой, малоберцовой и таранной, скрепленными между собой синовиальной капсулой и связками. Если их целостность по каким-то причинам нарушается, происходит разрыв связки.
Специалисты выделяют несколько видов повреждения (разрывов), которые различаются между собой сложностью:
- Растяжение без разрывов, однако структуры становятся не такими эластичными, потому человек с подобным повреждением испытывает слабую боль. Повреждение практически никогда не сопровождается отечностью.
- При таком повреждении нарушается целостность отдельных волокон связок, что приводит к резкому снижению стабильности сустава и его подвижности. Травма вызывает ощутимые болевые ощущения, а в месте повреждения возможно возникновение отеков. Может сопровождаться повреждением капсульно-связочного аппарата голеностопного сустава.
- Тяжелое повреждение третьей степени с разрывом. Полный разрыв связок, что становится причиной полной потери фиксации сочленения, которые могут разбалтываться. Кожа в месте травмы приобретает синеватый оттенок, появляется отек мягких тканей. Иногда в момент повреждения человек может испытывать болевой шок. Травма приводит к серьезным проблемам при самостоятельном передвижении.
- Остеоэпифизеолиз. Это особый вид повреждения связочного аппарата, при котором не нарушается целостность волокон. Ткани лишь слегка растянуты, однако вместе с тем происходит отрыв краевой части кости, к которой крепятся волокна. По сложности такое повреждение считается примерно равным 3-ей степени, требует оперативного вмешательства специалистов.
Оперативное вмешательство требуется только при серьезных травмах. Частичное повреждение связок голеностопного сустава требует только консервативного комплексного лечения.
Причины повреждения дельтовидной связки голеностопного сустава и других травм

Голеностоп является самым маленьким соединением в человеческом организме, однако, в процессе жизнедеятельности он испытывает достаточно сильные нагрузки, ведь во время ходьбы и бега именно на него ложится весь вес человеческого тела. Связки обеспечивают не только фиксацию сустава, но также его подвижность, а еще регулируют наши движения. Благодаря эластичности, они защищают сустав от повреждений и от бесконтрольных движений.
Если в процессе жизнедеятельности на сустав подается большая нагрузка, чем могут выдержать связки, происходит их разрыв, что может быть обусловлено различными распространенными причинами. Разрыв может произойти практически у любого человека, однако сильнее всего таким повреждениям подвержено несколько категорий людей:
- Спортсмены. Их тело испытывает повышенные нагрузки из-за постоянного выполнения спортивных упражнений. У них может произойти повреждение КСА голеностопного сустава при осуществлении различных движений большого радиуса.
- Любители роликов и коньков. Травмы у этой категории граждан обычно возникают из-за резкого торможения при неправильном повороте ноги.
- Активные люди. Активным человек может быть в любом возрасте, потому повреждениям таранно-малоберцовой связки голеностопного сустава подвержены как взрослые и подростки, так и маленькие дети. Причиной травмы могут стать неосторожные движения при скольжении по мокрому полу, во время попытки быстро перебежать улицу, либо любые другие резкие движения и большие нагрузки на область.
- Люди с избыточным весом. Большая масса тела приводит к дополнительным нагрузкам на голеностоп, из-за чего люди, страдающие чрезмерным весом, намного чаще сталкиваются с такой проблемой, чем другие.
- Люди с врожденными патологиями. Из-за различных патологий стопы, нагрузка во время движения может неравномерно и неправильно распределяться по суставу, из-за чего может произойти повреждение.
- Женщины, которые часто носят обувь на шпильках. Подобная обувь приводит к тому, что во время движения расположение стопы является неестественным, а это существенно увеличивает риск получения травмы.
Конечно, это далеко не полный список факторов, из-за которых человек может получить травму. Другие распространенные причины: удары по стопе, переломы голени, неудачные падения, резкие нагрузки и многое другое.
Симптомы травмы

Повреждение межберцового синдесмоза голеностопного сустава и другие травмы голеностопа достаточно просто распознать, все связанные с ними симптомы узнаваемы и обычно ярко выражены. Первое, что свидетельствует именно о таком повреждении – это сильные болевые ощущения в области лодыжки. Интенсивность боли также может указывать на характер и сложность полученной травмы:
- Первая степень. У потерпевших наблюдаются крайне незначительные болевые ощущения, которые не мешают нормально передвигаться. Боль вообще может исчезать при активных нагрузках голеностопа, однако вновь появляется при нажатии на место повреждения.
- Вторая степень. Потерпевшие испытывают интенсивную боль, а также некоторые трудности при попытках самостоятельного передвижения. Возможно возникновение отеков на стопе.
- Третья степень. Пострадавший испытывает серьезную боль, которая даже при незначительных нагрузках становится еще более ощутимой. Отек может наблюдаться по всей стопе, через некоторое время подвижность полностью утрачивается.
Другими симптомами данного повреждения выступают:
- Отек. Возникает практически сразу после травмы и не имеет четких очертаний, однако локализуется в месте проблемы. Отек может распространиться на всю поверхность голеностопа уже через несколько часов.
- Гематомы. Причиной гематомы выступает подкожное кровоизлияние, которое зачастую свидетельствует о сложном характере травмы.
- Нарушение работоспособности голеностопа. При слабых и средних повреждениях человек может сохранить подвижность, однако любые нагрузки на стопу могут вызывать сильные болезненные ощущения. При сильных проблемах со связками происходит полная утеря подвижности.
Это наиболее распространенные и явные последствия, которые могут указывать на проблемы голеностопа. И чем сильнее выражены симптомы, тем с более серьезной проблемой человек имеет дело.
Способы диагностики - что делать при повреждении связок голеностопного сустава?
Если симптомы говорят о том, что человек получил травму голеностопа, ему следует в ближайшее время обратиться за квалифицированной медицинской помощью, чтобы специалисты могли провести необходимую в данном случае диагностику. Самый простой способ выявить проблему, определить ее характер и степень – обычный рентген.
Вся процедура посещения больницы в данном случае обычно включает в себя следующие этапы:
- Первый осмотр. Врач выслушает жалобы пациента и проведет визуальный осмотр.
- Пальпация. Доктор должен ощупать поврежденное место.
- Рентген. Практически всегда для подтверждения повреждения связок назначается рентген, но в некоторых случаях назначается также магнитно-резонансная томография, либо ультразвуковое исследование для подтверждения диагноза.
После этого доктору остается только изучить полученные результаты и снимки, чтобы точно установить диагноз и назначить лечение.
Особенности лечения
Травмы 1-ой и 2-ой степень требуют назначения консервативного лечения дома. В первые часы рекомендуется регулярно прикладывать к проблемной области холод – не менее 5-ти раз в день продолжительностью по 10-15 минут. Ногу также необходимо зафиксировать с помощью специального эластичного бинта.
Одновременно с этим можно пользоваться и народными средствами при повреждении связок голеностопного сустава, если они будут воздействовать так же, как и прописываемые докторами мази.
Чтобы лечение привело к положительным результатам и не вызвало дополнительных проблем, о возможности применения любых средств необходимо консультироваться со своим врачом.
Очень важно знать какая повязка применяется при повреждении голеностопного сустава. При I и II степени обычно рекомендуется бинт в виде носка с открытыми пальцами и пяткой. Иногда вместо этого используется гипсовая повязка. Выбор должен делать врач на основе степени травмы. Обычно повязку носят на протяжении недели или 10 дней, снимая ее на ночь. Гипсовую повязку нельзя носить дольше недели, так как это в свою очередь может стать причиной нестабильности сустава.
В процессе лечения рекомендуется смазывать травмированный участок противовоспалительными мазями, широко представленными в аптеках. В частности, можно купить: Долобене, Диклофенак или Долгит. Они также могут оказывать и обезболивающий эффект.
Если присутствует отек или гематомы, то место необходимо обрабатывать средствами, направленными на улучшение кровоснабжения – антикоагулянтами прямого действия.
Рекомендуется также поддерживать голеностоп в возвышенном положении. Это позволит отеку сойти значительно быстрее, а также уменьшит боль.
Намного более тщательного подхода требуют ситуации с разрывом связок. В этом случае и сроки восстановления после повреждения связок голеностопного сустава намного более продолжительны, так как лечение будет предполагать проведение операции.
После операции пострадавшему придется носить специальную гипсовую лонгету примерно 30 дней. В это время он также должен проходить консервативную терапию, главное назначение которой заключается в улучшении кровоснабжения и активизация регенерации тканей.
Какие есть запреты?
Есть целый ряд табу, которые нельзя делать при повреждении описываемого характера. К ним относят:
- Растирать место травмы спиртом;
- Подвергать место тепловым воздействиям (ванночки, распаривание) – высокая температура при повреждении связок голеностопного сустава принесет больше вреда;
- Использовать бандаж во время сна;
- Делать массаж и разрабатывать сустав, преодолевая боль.
Физиотерапия при повреждении связок голеностопного сустава

Физиотерапия при травме может включать в себя прохождение различных процедур:
- Ультразвук. Процедура способствует улучшению микроциркуляции в поврежденном участке, а также увеличивает скорость оттока лимфы. После ультразвука лучше работают используемые мази, так как они быстрее впитываются и дают максимальный положительный эффект от лечения.
- УВЧ. Способствует ускорению репаративных процессов и снижает воспаление. Расширение сосудов в целом повышает местный обмен веществ.
- Парафинотерапия. Дает возможность быстро устранить воспаление и обезболить участок. Допускается применение как сразу после получения травмы, так и уже в процессе лечебных процедур.
- Электрофорез. Применяется с противовоспалительными средствами или новокаином. Способствует улучшению микроциркуляции, оказывает противовоспалительный действие и обезболивает.
- Магнитотерапия. Улучшает отток лимфы и уменьшает воспалительные процессы.
Лечебная физкультура
ЛФК при повреждении связок голеностопного сустава может быть направлена на укрепление связочного аппарата, однако любые подобные упражнения рекомендуется выполнять после периода восстановления – обычно через 1-3 месяца после травмы. Рекомендуется проконсультироваться с врачом перед началом тренировок.
Физкультура может включать в себя выполнение следующих упражнений:
- ходьба на пальцах ног;
- ходьба на сторонах стопы;
- круговые вращения стопами;
- беговые упражнения на песке;
- прыжки со скалкой;
- ходьба на пятках и т. д.
Профилактика травм
Значительно снизить вероятность получения травмы можно достаточно простыми мерами. В первую очередь рекомендуется давать разумные нагрузки на свои конечности. Кроме того, для поддержания эластичность связочного аппарата своего организма, требуется постоянная и достаточная двигательная активность.
Врачи также рекомендуют носить удобную обувь с каблуком, не превышающим 6-7 сантиметров. Больший каблук не только делает передвижение более сложным, но и зачастую становится причиной травм. Дополнительным плюсом для любого человека будут специальные упражнения, которые укрепляют связочный аппарат голеностопа.
Кроме того, людям необходимо контролировать массу своего тела, аккуратно заниматься спортом, чтобы снизить вероятность травматизма, а также своевременно лечить любые болезни, которые ухудшают состояние костно-мышечной системы.
Читайте также:

