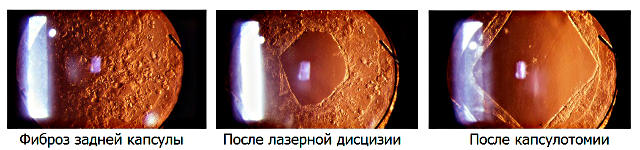
Фиброз задней капсулы глаза это рак или нет

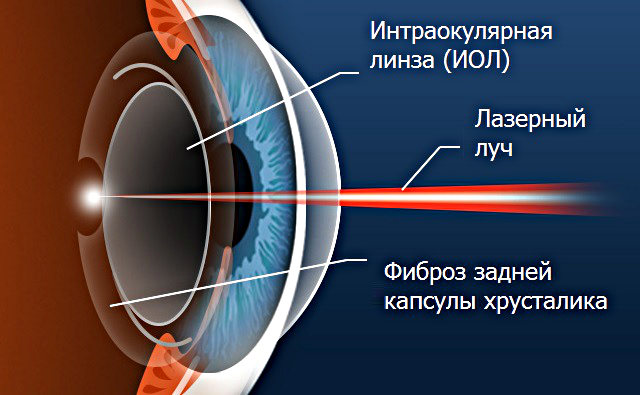
При удалении катаракты устраняется капсула хрусталика и ее содержимое, на месте остается только задняя часть капсулы. В нее устанавливают интраокулярную линзу.
В некоторых случаях после процедуры возникает осложнение, называемое фиброз задней капсулы хрусталика.
При таком состоянии функция зрения пациента постепенно снижается, несмотря на то, что сразу после процедуры оно было 100% . Другое название болезни – вторичная катаракта.
Причины фиброз задней капсулы хрусталика
На образование состояние влияют многие факторы:
- остаточные явления помутнения после завершения процедуры;
- небольшая степень квалификации врача;
- некачественная модель интраокулярной линзы;
- офтальмологические или системные заболевания, вызывающие ухудшение качества зрения, сниженное поступление к глазному яблоку крови с питательными веществами и кислородом.
Перед проведением лечения врач выявляет причину развития вторичной катаракты. Если это системное заболевание, использование одной лишь лазерной дисцизии не поможет.
Симптомы
Симптомы первичной и вторичной катаракты схожи, так как в обоих случаях образуется помутнение. Это влияет на следующие функции человека:
- снижение остроты зрения, которое постепенно прогрессирует, приводя к полной слепоте без осуществления лечения;
- повышенная чувствительность на действие яркого цвета, блики перед глазами;
- частые головные боли, возникающие из-за того, что пациент перенапрягает глазные мышцы;
- сильная усталость глаз.
Если пациент после факоэмульсификации катаракты испытывает эти симптомы, врач предполагает диагноз вторичного заболевания. Подтвердить его можно на основе инструментальных методов обследования.
Группа риска
В группу риска входят следующие категории пациентов:
- диабетики;
- гипертоники;
- пациенты с ожирением, атеросклерозом;
- люди, страдающие глаукомой;
- пациенты, пережившие первичное удаление катаракты, особенно при наличии осложнений.
Этим категориям пациентов следует периодически проводить осмотр у врача-офтальмолога с осуществлением диагностических тестов.
Диагностика помутнения задней капсулы хрусталика
Для диагностики состояния пациента врачу необходимо рассмотреть глазное дно с помощью щелевой лампы. Предварительно в глаза закапывают Атропин или подобные средства, которые на время устраняют аккомодацию зрачка. То есть при свечении щелевой лампы он не сужается.

Врач обнаруживает помутнение задней стенки капсулы хрусталика. Это повод для проведения лазерной коррекции.
Лечение
Для устранения фиброза применяется лазерная дисцизия. Это малоинвазивный метод. Для него нет необходимости разрезать роговицу, поэтому травматичность при процедуре отсутствует. С помощью лазера устраняется помутнение, восстанавливается острота зрения. После завершения процедуры риск образования осложнения минимальный. Исключение составляют люди с системными или офтальмологическими заболеваниями, которые не были вылечены.
Осложнения
Негативные реакции для органов зрения при лазерной дисцизии возникают крайне редко. Пациент может испытывать небольшое чувство жжения при гиперчувствительности глаз.
Возможны осложнения при отсутствии лечения. Самое главное – полная слепота, устранить которую практически невозможно.
Прогноз
При своевременном выявлении вторичной катаракты и проведении лечения прогноз состояния всегда благоприятен. Исключение составляет небольшой процент пациентов, которым процедура не помогает, они постепенно утрачивают функцию зрения.
Профилактика
Для предупреждения развития фиброза задней капсулы хрусталика следует придерживаться следующих правил:
- ежегодный профилактический осмотр у врача-офтальмолога, особенно лицам, достигшим 50 летнего возраста;
- своевременная коррекция первичной катаракты до перехода болезни в стадию затвердения хрусталика;
- выбор квалифицированного врача с большим стажем работы для удаления первичной катаракты;
- периодический осмотр у офтальмолога для выявления состояния пациента после процедуры факоэмульсификации.
Вторичной катарактой страдает небольшой процент пациентов. Если вовремя выявить отклонение, его можно полностью устранить, прибегнув к лазерному методу лечения.
Полезное видео
Существует множество причин, форм и клинических вариантов развития катаракты – помутнения хрусталика глаза, вследствие чего закономерно снижаются зрительные функции: утрачиваются четкость, яркость, контрастность, светочувствительность и другие важнейшие показатели зрения; при отсутствии лечения наступает полная слепота. На сегодняшний день катаракта остается лидирующей причиной среди всех факторов приобретенной слепоты, однако ситуация кардинальным образом изменилась с середины ХХ века, когда были разработаны, – и стали все успешней применяться в клинической практике, – операции по удалению катарактального хрусталика и замене его искусственными имплантатами (ИОЛ, интраокулярными линзами).
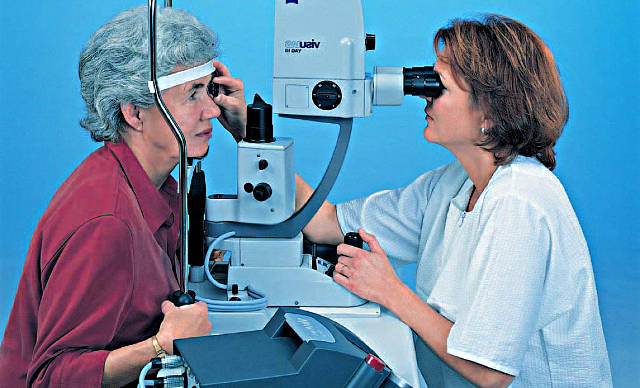
К настоящему времени постоянные исследования в области биосовместимых прозрачных синтетиков, отработка и развитие микрохирургической методологии, стремительная эволюция конструкций и моделей ИОЛ – все это привело к тому, что имплантация ИОЛ становится одной из наиболее распространенных операций не только в офтальмологии, но и в современной медицине вообще, причем именно за офтальмохирургией ВОЗ признает максимально высокие показатели эффективности (в смысле восстановления утраченных функций) и безопасности (в аспекте интра- и постоперационных рисков).
Однако даже в этой области, чрезвычайно успешной и прогрессивной в целом, есть своеобразная ахиллесова пята: эффект послеоперационного фиброза, или вторичного помутнения задней стенки хрусталиковой капсулы, – тонкой прозрачной оболочки, в которой содержится естественный хрусталик и, после его удаления при катаракте, помещается ИОЛ.
Причины и симптоматика
Основной причиной фиброза задней капсулы считают невозможность идеально полного удаления подлежащих эвакуации хрусталиковых масс: невидимые мельчайшие частички остаются, органически дегенерируют и начинают мигрировать в пространстве между ИОЛ и стенкой капсулы. Любая непрозрачность (или сниженная прозрачность) на главной оптической оси глаза приводит к ухудшению зрения и образованию различных иллюзорных артефактов в поле зрения – светящихся ореолов, шаров и т.п. Однако описанный здесь алгоритм предельно упрощен: в действительности появляются все новые научные данные и представления, заставляющие отнести послеоперационный фиброз задней капсулы (как вариант вторичной катаракты) к полиэтиологическим, многопричинным феноменам.
Диагностика
В публикациях и на научных конференциях специалисты отмечают сложности ранней диагностики заднекапсульного фиброза. Изредка его наличие удается обнаружить уже во время операции (в этом случае едва ли можно его считать послеоперационным осложнением), но гораздо чаще помутнение обнаруживается через некоторое время после имплантации ИОЛ. При этом жалобы пациента, как и данные объективного исследования, не позволяют четко определить: побочный ли это эффект хирургического вмешательства, или естественный (но слишком интенсивный) фиброз как следствие ампутации предусмотренного природой элемента, или патологическая реакция на присутствие пусть и биосовместимого, но все же инородного тела, или, наконец, это сугубо оптическая абберация, обусловленная браком или неудачно подобранными параметрами самой линзы (особенно если это сложная мультифокальная модель).
Лечение (лазерная дисцизия)
Поскольку медикаментозному лечению фиброзное помутнение, опять же, не поддается, ставится вопрос о повторном хирургическом вмешательстве; планирование его сути, объема и тактики всецело зависит от конкретных особенностей клинической картины, в частности, от локализации и выраженности помутнения на капсуле, степени снижения остроты зрения и пр. Очевидно, однако, что повторная операция нежелательна во всех случаях.
Эффективным, радикальным и малоинвазивным решением, как это все чаще случается в современной офтальмологии, стало применение лазера. С появлением мощных YAG-лазеров со сверхточным компьютерным наведением и ультракоротким импульсом были созданы предпосылки для разработки операции лазерной дисцизии задней капсулы (вторичной катаракты). Абсолютное большинство лазерных процедур, и дисцизия задней капсулы в том числе, производится амбулаторно, занимает очень мало времени и не требует анестезии, будучи безболезненной процедурой. Вместе с тем, такая коррекция позволяет надежно устранить проблему вторичной (фиброзной) катаракты хрусталиковой капсулы.
Видео операции
Стоимость дисцизии
Цена лазерного лечения фиброза задней капсулы в нашем офтальмологическом центре составляет 10 500 рублей. Операция проводится амбулаторно, без боли и вскрытия глазного яблока. Анализов (кровь, ЭКГ, и т.д.) для этого не требуется.
Справедливости ради отметим, что к редким, но теоретически возможным осложнениям лазерной дисцизии относят повреждение ИОЛ (для этого надо очень постараться, расфокусировав луч), быстро преходящее повышение внутриглазного давления или начало воспалительного процесса. Стандартным же исходом является восстановление оптической пропускной способности и, соответственно, достигнутого в ходе имплантации ИОЛ терапевтического эффекта.

Вторичная катаракта возникает в афакичном глазу после экстракапсулярной экстракции катаракты. Это разрастание субкапсулярного эпителия хрусталика, оставшегося в экваториальной зоне хрусталиковой сумки.
При отсутствии ядра хрусталика клетки не стеснены, поэтому растут свободно, не вытягиваются. Они раздуваются в виде мелких прозрачных шариков разной величины и выстилают заднюю капсулу. При биомикроскопии эти клетки похожи на мыльные пузырьки или зерна икры (рис. 12. 11, а). Их называют шарами Адамюка—Эльшнига по именам ученых, впервые описавших вторичную катаракту. В начальной стадии развития вторичной катаракты субъективные симптомы отсутствуют. Острота зрения снижается, когда эпителиальные разрастания достигают центральной зоны.
Вторичная катаракта подлежит хирургическому лечению: производят дисцизию (рассечение) задней капсулы хрусталика, на которой размешаются шары Адамюка—Эльшнига. Дисцизию выполняют линейным разрезом в пределах зрачковой зоны. Операция может быть осуществлена и с помощью луча лазера. В этом случае вторичная катаракта разрушается также в пределах зрачка. Формируется круглое отверстие диаметром 2— 2,5 мм. Если этого окажется недостаточно для обеспечения высокой остроты зрения, то отверстие может быть увеличено (рис. 12.11, б). В артифакичных глазах вторичная катаракта развивается реже, чем в афакичных.

Пленчатая катаракта формируется в результате самопроизвольного рассасывания хрусталика после травмы, остаются только сросшиеся передняя и задняя капсулы хрусталика в виде толстой мутной пленки (рис. 12.12).
Пленчатые катаракты рассекают в центральной зоне лучом лазера или специальным ножом. В образовавшемся отверстии при наличии показаний может быть укреплен искусственный хрусталик специальной конструкции.
Фиброзом задней капсулы хрусталика принято обозначать уплотнение и помутнение задней капсулы после экстракапсулярной экстракции катаракты.
В редких случаях помутнение задней капсулы может быть обнаружено на операционном столе после удаления ядра хрусталика. Чаще всего помутнение развивается спустя 1 — 2 мес после операции из-за того, что задняя капсула была недостаточно очищена и остались невидимые тончайшие участки прозрачных масс хрусталика, которые впоследствии мутнеют. Такой фиброз задней капсулы считают осложнением экстракции катаракты. После операции всегда происходит сокращение и уплотнение задней капсулы как проявление физиологического фиброза, но при этом она остается прозрачной.
Рассечение помутневшей капсулы производят в тех случаях, когда резко снижена острота зрения. Иногда сохраняется достаточно высокое зрение даже при наличии значительных помутнений на задней капсуле хрусталика. Все зависит от локализации этих помутнений. Если в самом центре остался хотя бы небольшой просвет, этого может быть достаточно для прохождения световых лучей. В связи с этим вопрос о рассечении капсулы хирург решает только после оценки функции глаза.
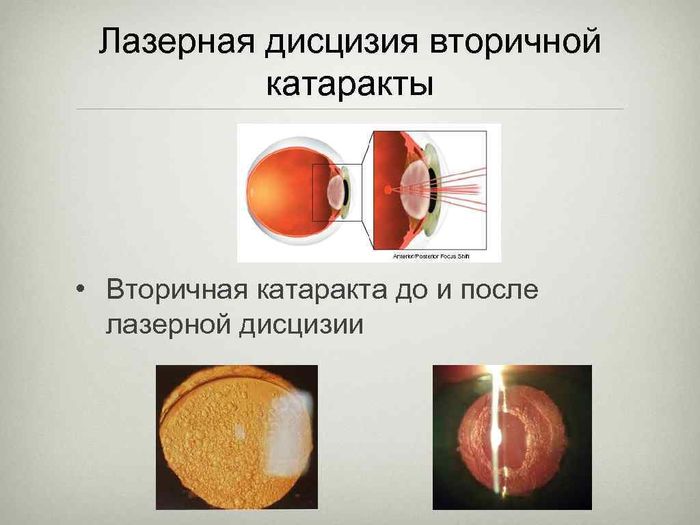
Лазерная дисцизия вторичной катаракты — один из видов оперативного вмешательства, при котором проводится восстановление функционирования зрительного аппарата. После процедуры пациенту не требуется продолжительная реабилитация. Рассмотрим все нюансы лазерной дисцизии.
Что такое вторичная катаракта?
Катаракта — заболевание, характеризующееся помутнением хрусталика. Это происходит в результате недостаточного его питания. Он теряет свои оптические функции, вследствие этого больной теряет зрение. Лечение первичной катаракты заключается в удалении помутневшего хрусталика, замене на интраокулярную линзу.

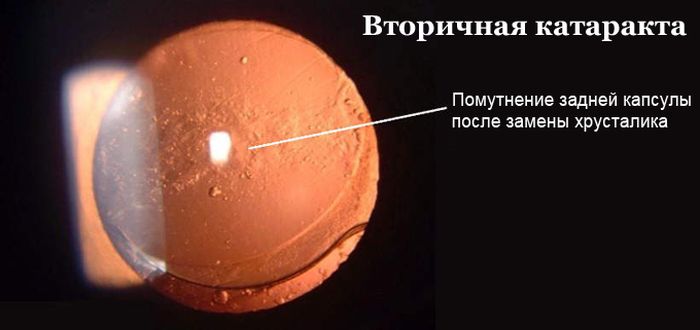
Вторичная катаракта представляет собой помутнение задней стенки капсулы, в которой находилась интраокулярная линза. С течением времени она уплотняется, перестает пропускать свет. В таком состоянии зрение постепенно ухудшается. Причем патология не всегда развивается стремительно. В итоге вторичная катаракта заканчивается полной слепотой и инвалидностью, если не начать своевременное лечение.
Вторичная катаракта может проявиться через несколько месяцев или лет после операции. Причинами ее возникновения считаются:
- Фиброз задней капсулы. Обычно возникает в результате воспалительных процессов в окружающей клетчатке.
- Миграция гиперпластических эпителиоцитов. Появляется вследствие чрезмерной регенерации эпителиальных тканей.
- Неправильная имплантация интраокулярной линзы. Является результатом фиксации линзы в области цилиарной борозды.
В группу риска входят:
- Лица преклонного возраста — около 60-70 лет. В организме пожилого человека замедляются метаболические процессы, ослабляется иммунитет. Зрительный аппарат получает меньше питательных веществ, ткани медленнее восстанавливаются.
- Люди с сахарным диабетом. Диабетики должны постоянно наблюдаться у офтальмолога, поскольку при такой патологии существенно возрастает риск развития глазных болезней. Вторичная катаракта в данном случае зачастую возникает из-за нарушения обмена веществ.
- Офтальмологические заболевания воспалительного характера, отслоение сетчатки глаза.
- Недостаточное количество витаминов в организме.
Первые признаки вторичной катаракты наблюдаются через некоторое время после операции по замене хрусталика. У человека начинает постепенно ухудшаться зрение, особенно в вечернее время. После того, как человек посмотрит на яркий свет, перед глазами остаются блики. Затем добавляются такие симптомы:
- черные точки перед глазами, мелькание искр, вспышки;
- пелена в глазах, нарастающее ощущение тумана или дыма;
- неправильное восприятие цветов, оттенков;
- размытые контуры предметов;
- больной не может сразу сфокусировать взгляд.
Средства, корректирующие зрение, перестают помогать.
Перед тем, как приступать к терапевтическим действиям, врач-офтальмолог проводит развернутое исследование, которое заключается в проведении таких мероприятий:
- Оценка остроты зрения.
- Биомикроскопия глаза с использованием щелевой лампы. Определяется тип помутнения задней стенки. Также такая диагностическая процедура позволяет исключить отсутствие воспалительного процесса в передней части глаза.
- Измерение внутриглазного давления.
- Исследование глазного дна. Требуется проверить, есть ли отслоение сетчатки, патологии в макулярной части.
Такие диагностические процедуры помогают полностью оценить состояние зрительного аппарата пациента, назначить необходимый вид повторного оперативного вмешательства.
Различают несколько разновидностей лечения вторичной катаракты. Рассмотрим современные варианты.
Лечение вторичной катаракты:
Хирургическое лечение вторичной катаракты проводится под местным наркозом. Суть операции заключается в удалении помутневшей части хрусталиковой стенки капсулы через микроразрез. Но такой тип лечения проводится не очень часто, поскольку показывает меньшую эффективность, большее количество побочных действий и противопоказаний к проведению.
Капсулотомия представляет собой иссечение задней капсулы, в которой находится линза, с удалением разросшихся эпителиальных тканей, именно они и стали причиной помутнения. Капсулотомия выполняется механическим способом — хирургическим путем. Сопровождается травмированием глаза, поэтому требуется продолжительная реабилитация. Также не исключены осложнения.
Самый безопасный метод лечения вторичной катаракты из всех предложенных. Суть ее заключается в том, что хирург делает лазером отверстие в задней стенке капсулы, устраняет разросшиеся эпителиальные клетки. Вся процедура занимает приблизительно 15-20 минут. Преимуществом лазерной дисцизии является то, что эта операция бесконтактная, поэтому проходит с минимальным травмированием глаза.
Показания к операции
Повторное оперативное вмешательство назначается в таких случаях:
- значительное снижение зрения в послеоперационный период;
- повторное помутнение стенки капсулы, где находится интраокулярная линза;
- стремительное разрастание в прооперированной части эпителиальных клеток.
Противопоказания
Обратите внимание! Противопоказания к проведению лазерной дисцизии при вторичной катаракте носят временный характер. После устранения соответствующих проблем можно приступать к оперативному вмешательству с использованием лазера.
Лазерную дисцизию не проводят в таких случаях:
- отечность макулы глазной сетчатки;
- полное прилегание вживленной интраокулярной линзы к капсуле;
- отек роговой оболочки, возникновение в ней фиброзных клеток;
- воспалительные процессы в радужке;
- патологическое разрастание сосудистых тканей в мембране зрачка.
Выполнение лазерной дисцизии возможно только по истечении 3 месяцев после первичной операции по удалению хрусталика без его замены. Или через 6 месяцев после внедрения интраокулярной линзы.
Подготовка к процедуре
Лазерная дисцизия проводится в специализированных клиниках, особой подготовки не требует. Перед ее проведением пациенту закапывают глаза обезболивающими средствами, а также медиатрическими каплями для расширения зрачков. Если у больного есть склонность к повышению внутриглазного давления, ему вводится инъекция Иодипина.
Техника проведения операции
Лечение вторичной катаракты с использованием лазера не требует нахождения в стационарных условиях. Оперативное вмешательство проводится таким образом:
- делается местная анестезия;
- лазерным лучом делаются специальные отверстия в задней капсуле хрусталика глаза;
- через проделанные отверстия удаляются соединительные ткани.
Применяемый в процессе лазерный луч абсолютно безопасен для глазных тканей. Он фокусируется только выбранной части, не повреждая остальные области. У лазера отсутствуют температурные реакции и коагуляционные свойства. Благодаря этому, получается избежать отрицательных последствий.
Послеоперационный период
После проведения операции пациента помещают в палату, где он отдыхает на протяжении 1 часа. В это день в принципе настоятельно рекомендуется только отдыхать. Глаза в первый день очень чувствительны к любым раздражителям, поэтому их нельзя чесать, тереть, наносить любые мази, употреблять спиртные напитки.
На следующий день после лазерной дисцизии уже разрешается:
- принимать душ, но так, чтобы мыло и вода не попадали в глаза;
- непродолжительное время писать и читать;
- работать за компьютером/ноутбуком, смотреть телевизор, периодически капая глаза увлажняющими каплями;
- наносить макияж, но только не на глаза;
- поднимать тяжести не более 3 килограммов.
На третий день после операции можно уже постепенно заниматься спортом: бегать, тренироваться на велотренажере. Следует как можно больше времени проводить на свежем воздухе. Но от вождения транспортными средствами необходимо воздержаться на протяжении 7 дней.
В целом, весь реабилитационный период занимает 1 месяц. Именно по истечении этого срока человек может вернуться к привычному образу жизни.
Возможные осложнения
Несмотря на то, что лазерная дисцизия является самым безопасным способом лечения вторичной катаракты, 100% гарантии отсутствия осложнений не даст ни один доктор. К временным осложнениям после операции можно отнести:
- появления черных мушек в глазах при попытке внимательно рассмотреть определенный объект;
- кистевидная отечность сетчатки глаза;
- попадание инфекции — ошибка врача.
В редких случаях наблюдается отслаивание сетчатки. В таких ситуациях проводится дополнительная операция по ее прикреплению. Другими тяжелыми осложнениями считаются внутриглазное кровоизлияние и астигматизм.
Прогноз
Правильно проведенная лазерная дисцизия предусматривает полное восстановление функционирования зрительного аппарата. В 98% случаев у прооперированных пациентов зрение улучшается в полном объеме. Это они почувствуют на второй день после процедуры. Вероятность возникновения побочных эффектов и осложнений крайне низкая.
Цена операции
Стоимость процедуры зависит от клиники, в которой она проводится. От этого цены могут кардинально отличаться. В среднем заплатить за вторичное восстановление хрусталика глаза при помощи лазера придется около 8000-12000 рублей.
Отзывы пациентов
Отзывы пациентов о лазерной дисцизии при лечении вторичной катаракты говорят о том, что это самый приемлемый способ восстановления зрения при таком диагнозе. Осложнений практически не наблюдается, а способность видеть в полном объеме наблюдается почти у всех прооперированных.
Заключение
Лазерная дисцизия — лучший способ лечения вторичной катаракты. Процедура помогает полностью восстановить остроту зрения, практически не имеет побочных эффектов и противопоказаний. А период реабилитации сведен к минимуму. Человек уже в скором времени может вернуться к привычному образу жизни.
Основной целью хирургии катаракты является восстановление зрения пациента.
Качество зрения зависит от многих факторов, но одним из ведущих является прозрачность светопроводящих сред глаза. Для полноценного зрения глаз обязан пропускать свет до сетчатки без значительных потерь, при этом светопроводящие среды глаза должны быть прозрачными.
Капсула хрусталика является одной из тех структур, которые могут значительно снизить зрение пациента после удаления катаракты. Капсула мутнеет, и происходить это может по разным причинам. Помутневшая капсула может доставить много хлопот врачу, животному и владельцу. И далеко не всегда прозрачность капсулы можно восстановить.
Фиброз (помутнение капсулы хрусталика) является одним из самых распространенных осложнений после операций по удалению катаракты у собак. По мнению автора статьи, это осложнение развивается практически в 100 % случаев, поскольку незначительные изменения на капсуле после хирургических манипуляций есть всегда. Можно столкнуться с утверждением, что капсула хрусталика не имеет помутнений после удаления катаракты. Ошибочность такого суждения, вероятно, заключается в том, что наблюдающий за подобными пациентами специалист просто не считает незначительные помутнения какой-либо проблемой и не приравнивает их к послеоперационным осложнениям.
При слабовыраженном помутнении капсулы владелец животного не замечает каких-либо признаков проблемы, поскольку зрение у животного отличное или хорошее. Если помутнение капсулы хрусталика выражено умеренно или сильно, то владелец замечает изменения во внешнем виде глазного яблока, жалуется на помутнение зрачка и снижение уровня зрения у животного.
Почему капсула хрусталика мутнеет?
Катаракта проходит ряд стадий. Последняя стадия – резорбция катаракты. Во время данной стадии вещество хрусталика, которое в норме не имеет плотной связи с капсулой хрусталика, может прилипать к капсуле.
Эта плотная связь между веществом хрусталика и капсулой хрусталика значительно осложняет удаление катаракты по следующим причинам:
- Вещество неохотно отделяется от капсулы или не отделяется совсем. Борьба с этим требует от хирурга более агрессивных действий. В результате травматичность операции повышается, она занимает больше времени, что увеличивает риск развития различных осложнений.
- Часто отделить вещество хрусталика полностью не представляется возможным, и капсула остается спаянной с фрагментами вещества хрусталика. Это может значительно снижать прозрачность капсулы после операции. Мутная капсула хрусталика = низкий уровень зрения.
- В тех случаях, когда капсула хрусталика имеет значительные помутнения, которые находятся в зоне оптической оси глаза (передняя и задняя капсулы на полюсах хрусталика), ее необходимо удалить. Обычно проблему составляют помутнения на задней капсуле хрусталика, в центральной ее части. Заднюю капсулу удаляют с помощью интраокулярных пинцетов или других специальных инструментов. Задняя капсула намного тоньше передней, и ее удаление требует более деликатных действий по сравнению с удалением передней капсулы хрусталика. Есть мнение, что задняя капсулотомия значительно повышает риск осложнений в заднем сегменте глазного яблока и может способствовать развитию патологий стекловидного тела и сетчатки. Следует напомнить, что после операции по удалению катаракты одними из самых тяжелых являются осложнения на сетчатке, а именно отслоение сетчатки. Если развивается отслоение сетчатки, то оно крайне часто приводит к потере зрения на прооперированном глазном яблоке. В своей практике автор старается не проводить заднюю капсулотомию, используя ее только в крайних случаях (фото 1).
Вторичной катарактой называют несколько состояний. Одно из них является осложнением удаления катаракты, которое заключается в том, что после удаления основного вещества хрусталика на капсуле (в области экватора хрусталика на внутренней стороне капсулы) остаются зоны, где в течение нескольких месяцев можно заметить рост вновь образованного вещества хрусталика. Этот слой коры хрусталика разрастается по внутренней поверхности капсулы и приводит к ее изменениям: капсула хрусталика теряет прозрачность, может сжиматься. В тяжелых случаях это может приводить к смещению искусственного хрусталика (фото 2).
Также следует помнить, что вещество хрусталика является антигенным для собственного глазного яблока, поэтому вновь появившееся вещество хрусталика вызывает хроническое воспаление сосудистой оболочки глазного яблока – увеит. Данное осложнение чаще встречается у молодых собак.
Профилактировать это осложнение можно, тщательно зачищая зоны роста хрусталика во время проведения операции по удалению катаракты. Данный этап является важнейшим условием успешного лечения катаракты.
Тщательное удаление хрусталиковых масс с внутренней поверхности капсулы хрусталика значительно снижает послеоперационное воспаление и деформацию капсулы хрусталика.
В легких случаях развития вторичной катаракты, когда воспаление сосудистой оболочки успешно поддается контролю с помощью местных нестероидных противовоспалительных препаратов, а объем вещества хрусталика не увеличивается, можно не предпринимать активных действий, а наблюдать, используя местную терапию. В практике автора были случаи, когда вещество хрусталика в конце концов рассасывалось (фото 3).
Методы диагностики помутнения задней капсулы хрусталика
У некоторых пациентов после того, как им удаляется катаракта и имплантируется ИОЛ, в силу не поддающихся контролю естественных причин со временем начинает развиваться помутнение задней капсулы хрусталика.
сопутствующих заболеваний органа зрения, метода операции, опыта хирурга, типа искусственного хрусталика, используемого для имплантации. Симптомы помутнения задней капсулы хрусталика аналогичны таковым при катаракте. В связи с этим состояние офтальмологи называют вторичной катарактой.
Офтальмолог может поставить правильный диагноз во время осмотра органа зрения с помощью щелевой лампы. Для того чтобы лучше увидеть помутнение, он медикаментозно расширяет зрачок. Для прогнозирования течения заболевания используют показатели остроты зрения непосредственно после удаления катаракты, а также результаты обследования для определения ретинальной остроты зрения.
Для лечения данного заболевания при помощи лазера выполняют ИАГ-лазерную дисцизию. Во время операции удаляют из оптической оси мутную заднюю капсулу, после чего полностью восстанавливается острота зрения.
Эта процедура совершенно безболезненна, выполняется без анестезии. Она сопровождается минимальным риском, поскольку не требует рассечения оболочек глазного яблока. Большинство пациентов отмечают улучшение зрения после дисцизии сразу после того, как закончится действие капель, расширяющих зрачок. На результаты лечения влияет наличие у пациента других патологий глаз и степень мутности капсулы.
Основные причины фиброзных изменений – это воспалительные процессы и хронические заболевания. Также болезнь возникает после получения травмы, радиационного облучения и аллергических реакций, инфекций и вследствие ослабления иммунитета.
У разных органов могут быть определённые причины развития недуга. К примеру, в печени это заболевание развивается в следствие:
- наследственных болезней;
- нарушений иммунной системы;
- воспаления желчевыводящих путей;
- вирусных и токсических гепатитов;
- гипертензии портальной .
Лёгочный фиброз развивается в результате таких факторов:
- пневмония ;
- вдыхание микрочастиц пыли длительное время;
- процедуры химиотерапии;
- облучение грудной области;
- гранулематозные заболевания;
- туберкулёз ;
- курение;
- длительный приём антибиотиков;
- проживание в экологически загрязнённой местности.
Фиброз в предстательной железе развивается из-за:
- гормональных сбоев;
- нерегулярной половой жизни или её отсутствия;
- хронического простатита;
- атеросклероза сосудов, влияющих на потенцию.
Фиброзные изменения в молочной железе обусловлены фиброзно-кистозной мастопатией и гормональным дисбалансом. Фиброз матки развивается при хроническом эндометрите. Возрастные изменения миокарда или инфаркт могут привести к фиброзу сердца.

Ранняя стадия поражения любого органа протекает без явных признаков и жалоб на состояние здоровья. В первую очередь для диагностики берутся анализы крови и мочи, а также следует провести ультразвуковое исследование.
Ещё специалисты проводят биопсию – берут на анализ ткань конкретного органа специальной иглой и исследуют под микроскопом. Все другие диагностические методики зависят от конкретного органа, в котором подозревается развитие фиброза.
При жалобах на работу печени, пациента должен обследовать гастроэнтеролог. Он обязан назначить УЗИ и фибротест, фибромакс, фиброэластографию. Для выявления лёгочного фиброза следует произвести рентгенографию органов грудной клетки.

Лечение фиброза назначается специалистом, который изучил историю болезни пациента и ознакомился с результатами его обследования. Доктор может назначить один или несколько видов лечения:
- исключение воздействий. Необходимо отказаться от вредных привычек и нормализовать гормональный фон;
- лечение консервативное. В таком случае применяются методики для замедления развития патологии. Одной из таких может быть кислородотерапия;
- лечение медикаментозными препаратами. Чтобы лечить болезнь эффективно, доктор выписывает медицинские препараты, которые пациент должен обязательно принимать по режиму. Со временем снижается боль, и пропадают симптомы недуга;
- хирургическое вмешательство. Операция необходима, если ситуация критическая и требуется иссечение поражённых тканей.
Лечение фиброза зависит от поражённого органа и разновидности болезни. Часто требуется курс лечения на стационаре. Необходимо здоровое питание и оптимальное количество физических нагрузок, избегать стрессов и выполнять дыхательную гимнастику.
В целом план лечения выглядит так:
- лечение основного недуга;
- замедление выработки клеток рубцовой ткани – торможение развития заболевания;
- уменьшение очага воспаления;
- разрушение уплотнений и рубцовых тканей;
- профилактика.
Как только появляются характерные симптомы, необходимо отправиться в медицинское учреждение для диагностики и обследования состояния организма. Квалифицированные специалисты проведут многочисленные исследования, поставят точный диагноз, установят причины заболевания и назначат комплексное лечение.
Фиброз – это такое заболевание, которое не стоит лечить методами народной медицины. Лучше довериться профессионалам – людям, имеющим образование и опыт. Следует абсолютно точно исполнять все предписания докторов и настраиваться на успешное скорейшее излечение, а затем проводить профилактику фиброза.
Симптоматика заболевания
Развивается фиброз медленно и поначалу никаких жалоб у пациента не возникает. В редких случаях люди ощущают проблемы со здоровьем и отправляются на консультацию к врачу. Может быть регулярная усталость. Затем проявляются нарушения в работе органов, в отдельных случаях ухудшается кровоток.
При фиброзе печени изначально наблюдается общее недомогание. После лёгкого удара на коже возникают синяки. Разрушение печени длится шесть-восемь лет, после чего возникают критические симптомы. Функционирование печени значительно ухудшается, поскольку клетки рубцовой ткани разрастаются и смыкаются.
На первой стадии развития клинические анализы показывают, что фиброзные изменения в печени незначительны. Недуг можно определить по тому, что повысилось селезёночное и портальное давление. Может иногда возникать и пропадать асцит.
О лёгочном фиброзе может сигнализировать одышка, которая со временем усиливается, сопровождается сухим кашлем. Затем возникают боли в груди, учащённое поверхностное дыхание. На коже отмечается цианоз.
У женщин во время гормональных изменений может развиться очаговый фиброз молочной железы. Ощутить его возможно методом пальпации только тогда, когда уплотнение достигнет размеров 2–3 миллиметра и более.
Над поражённым участком кожные покровы будут изменять цвет. Со временем возникает дискомфорт в груди, а затем нарастают болезненные ощущения. По мере того как болезнь прогрессирует, из соска могут быть прозрачные или бледные выделения.
Опасность фиброза матки в том, что осложнением его может быть фибромиома. Боль внизу живота и длительное протекание менструации, а также дискомфорт во время полового акта могут сигнализировать о развитии болезни.
Симптомы фиброза поджелудочной железы – это уменьшение аппетита и снижение веса тела, диарея и рвота, боль в подреберье с левой стороны и метеоризм.
Фиброз сердца характеризуется изменениями показателей артериального давления и одышкой, а также нарушением ритма работы сердца. Фиброз аортального клапана в начальной степени не проявляет никаких симптомов.
У мужчин болевой синдром в промежности и внизу живота, неприятные ощущения во время интимной близости и мочеиспускания могут свидетельствовать о фиброзе простаты. Затем возникают проблемы с эрекцией, и понижается либидо. Осложнениями может быть пиелонефрит, почечная недостаточность и гидронефроз.

Фиброзные изменения могут происходить в разных частях глаз – в хрусталике, сетчатке или стекловидном теле. Симптомы – это уменьшение поля зрения, падение его остроты и болезненные ощущения.
Читайте также:

