Этиология и патогенез фолликулярных кист
Что такое фолликулярная киста яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попенко Е. В., гинеколога-эндокринолога со стажем в 33 года.

Определение болезни. Причины заболевания
Фолликулярная киста яичника (не лопнувший фолликул) — это ретенционное функциональное опухолевидное образование яичника, представленное полостью, которая заполнена жидкостью.
Доброкачественные новообразования яичников составляют 12-25% опухолей женской репродуктивной системы, снижают возможности женщины забеременеть и часто являются показанием для хирургического вмешательства. [1] Кисты яичников составляют в среднем 17% всех овариальных образований, значительная часть которых представлена ретенционными — 70,9% случаев. [2] Фолликулярные кисты яичников представляют собой наиболее распространенную патологию у женщин репродуктивного возраста. Среди доброкачественных новообразований яичников на их долю, по данным отечественных и зарубежных авторов, приходится до 80% случаев. Эти образования возникают у женщин в любом возрасте.
Фолликулярная киста развивается из зрелых преовуляторных фолликулов или антральных фолликулов и представляет собой однокамерное тонкостенное образование, наполненное прозрачным и светлым содержимым. Чаще всего бывает односторонней. Размеры варьируют от 2 до 20 см.
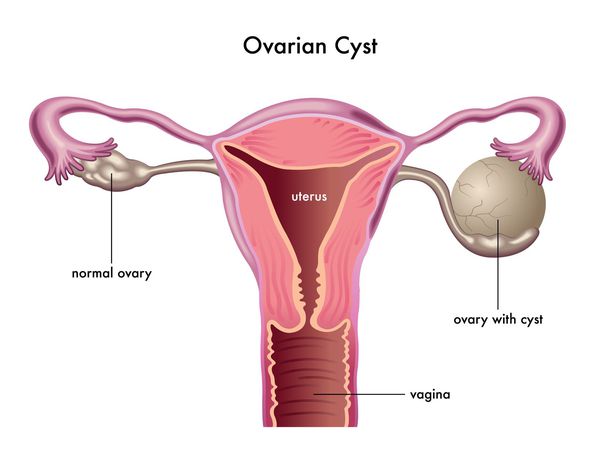
Данная патология с высокой частотой встречается у женщин с бесплодием. Известно, что у женщин с фолликулярными кистами повышается содержание эстрадиола в крови, который, по данным литературы, является одним из факторов, участвующих в образовании фолликулярных кист. [3]
Опухолевидные процессы развиваются чаще всего на фоне длительно текущих воспалительных заболеваний, неадекватного применения антибиотиков, гормональных препаратов. Все это приводит к стойкой дестабилизации иммунного гомеостаза, который является тем фоном, на котором возникают кистозные образования яичников. [4]
В начале ХХ в. были выдвинуты еще две теории возникновения кист яичников, основанных на нарушениях функционирования гормональной системы и воспалительных процессах инфекционного характера в придатках.
На сегодняшний день точная этиология образования фолликулярной кисты доподлинно не известна. Основной причиной считается отсутствие овуляции. В свою очередь, отсутствие овуляции, чаще всего, связано с гормональными нарушениями. Дисбаланс гормонов проявляется в виде гиперэстрогении, повышения уровня фолликулстимулирующего и недостатке лютеинезирующего гормона.
Наиболее значимыми факторами риска развития фолликулярных кист яичника сегодня считаются:
- нарушение менструального цикла;
- оперативные вмешательства на органах малого таза;
- низкий уровень использования гормональных контрацептивов;
- высокая частота искусственных и самопроизвольных абортов;
- высокая частота инфекционных и вирусных заболеваний верхних дыхательных путей;
- воспалительные заболевания мочеполовой сферы;
- хронические заболевания желудочно-кишечного тракта;
- эндокринная патология. [5]
При разработке терапевтического и профилактического направления врачи сегодня стараются учитывать все три теории возникновения фолликулярных кист яичников.
Наиболее изученные причины возникновения фолликулярных кист яичников:
- естественные нарушения гормонального фона, связанные с периодом пубертата и менопаузы;
- нарушения регуляции нейроэндокринной системы, провоцирующие выработку избыточного количества эстрогенов (гиперэстрогению);
- воспалительные заболевания придатков;
- дисфункция яичников, связанная с абортом;
- заболевания, передающиеся половым путем;
- психоэмоциональный стресс;
- курение;
- лечение бесплодия с применением стимулирующих препаратов (гиперстимуляция овуляции). [5]
Симптомы фолликулярной кисты яичника
При формировании гормонально неактивной кисты яичника симптомы, как правило, отсутствуют. Такие кисты определяются только при проведении ультразвукового исследования и самостоятельно исчезают в последующих менструальных циклах.
При формировании гормонально активных фолликулярных кист женщину могут беспокоить:
- нарушения менструального цикла с задержкой менструации или кровянистыми выделениями в межменструальный период;
- тяжесть внизу живота;
- боли со стороны расположения кисты яичника.
Патогенез фолликулярной кисты яичника
У каждой женщины овариальный запас яичников заложен генетически. При рождении каждая девочка имеет около 1 миллиона яйцеклеток. На момент полового созревания их остается около 300 тысяч. С началом менструации ежемесячно начинает расти несколько фолликулов с яйцеклетками и только один доходит до овуляторного состояния. Это обеспечивается атрезией остальных фолликулов, начавших свой рост в данном менструальном цикле. Если разрыв фолликула во время овуляции не происходит и он не атрезируется, то при наполнении жидкостью в результате выпота из кровеносного русла и секреции фолликулярных клеток, образуется киста.
Осложнения фолликулярной кисты яичника
Фолликулярная киста яичника опасна тем, что существует риск перекрута ее ножки и разрыва кисты (апоплексия яичника). Признаки перекрута ножки кисты — резкая боль внизу живота со стороны нахождения кисты, учащенное сердцебиение, слабость, тошнота, рвота, падение артериального давления вплоть до потери сознания, синюшность кожных покровов.
Разрыв кисты проявляется кинжальной болью со стороны локализации, обморочным состоянием, тошнотой и рвотой, температура тела при этом остается в норме. Если при этом возникает кровотечение в брюшную полость, то развивается учащенное сердцебиение (тахикардия), падение артериального давления, кожные покровы становятся бледно-синюшными, появляется слабость, сонливость, развивается шоковое состояние.
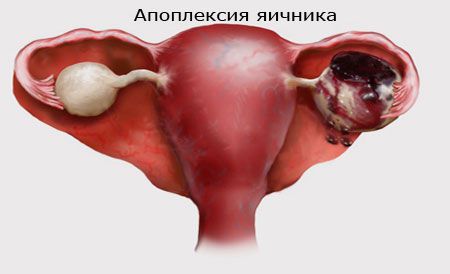
Перекрут ножки кисты и разрыв яичника являются острыми состояниями, требующими экстренной оперативной помощи. Спаечный процесс после проведенной операции может привести к непроходимости маточных труб и, соответственно, к трубному бесплодию. Кроме того, само наличие фолликулярной кисты будет препятствовать созреванию нового фолликула до овуляторной стадии, и бесплодие в данном случае будет связано с отсутствием овуляции.
Диагностика фолликулярной кисты яичника
Диагностика определения фолликулярных кист яичников предполагает прежде всего сбор анамнеза, двуручное обследование (бимануальное), ультразвуковое исследование органов малого таза. Кроме ультразвука используются методы компьютерной томографии и магниторезонансной томографии органов малого таза и лапароскопии, при которой возможна одновременно и диагностика, и лечение.
При выявлении кисты яичника в обязательном порядке в сыворотке крови исследуется уровень СА 125. В план обследования входят:
- исследования гормонов крови: ФСГ, ЛГ, АМГ, эстрадиол, прогестерон;
- общий анализ крови и мочи;
- биохимия крови;
- мазок на флору и онкоцитологию;
- УЗИ молочных желез;
- кольпоскопия.
Обусловлен данный перечень обследования необходимостью применения гормональной терапии во время наличия кисты, реабилитации и профилактики рецидивов после лечения.
Лечение фолликулярной кисты яичника
Тактику лечения фолликулярной кисты яичника выбирают в зависимости от размеров и динамики роста этого образования, возраста пациентки и необходимости реализации репродуктивной функции.
Если киста менее 5 см, имеет бессимптомное развитие и не вызывает функциональных нарушений, практикуют выжидательную тактику. На протяжении трех менструальных циклов без применения препаратов проводится ультразвуковое наблюдение за кистой. При использовании медикаментозных средств для лечения фолликулярных кист яичников возможно применение оральных контрацептивов. Для этих целей назначаются однофазные низкодозированные оральные контрацептивы. Они своим действием блокируют работу яичников, тем самым предотвращая образование новых фолликулярных кист. Действие оральных контрацептивов способно снизить рост фолликулярной кисты, вплоть до полного рассасывания. Происходит нормализация менструального цикла в целом, снижается риск возникновения рака яичника.
Вопрос об оперативном лечении возникает при экстренных ситуациях, угрожающих жизни пациентки: перекрут ножки кисты яичника, апоплексия яичника. Также удаление фолликулярной кисты яичника показано при персистирующей форме кисты, быстром росте образования, больших размерах.
Чаще всего удаление фолликулярной кисты яичника проводится лапароскопическим доступом с вылущиванием кисты, иногда с резекцией яичника. При этом оперативное лечение с применением резекции части яичников резко снижают фолликулярный резерв, что приводит к необходимости использования донорских ооцитов в программе ЭКО даже у молодых пациенток. Учитывая тот факт, что наиболее часто встречаются фолликулярные ретенционные кисты (по данным гистологического исследования), наиболее актуальным является для сохранения фолликулярного резерва недопущение проведения резекции яичников. В настоящее время для лечения кист яичников широко применяется метод тонкоигольной аспирации с последующим цитологическим исследованием аспирата. Данный метод позволяет полностью сохранить существующий фолликулярный резерв, удалить кисту яичника, исследовать ее содержимое без операции, без наркоза, без потери трудоспособности.
Удаление кисты яичника методом тонкоигольной аспирации под контролем ультразвукового исследования проводится в условиях операционной.

Под местной аппликационной анестезией 10% раствором Лидокаина (спрей 6 доз), используется аппарат для УЗИ с влагалищным датчиком и стерильным пункционным адаптером. Ультразвуковым датчиком в боковой свод влагалища выводится яичник с кистой на пункционную линию, и через влагалище иголкой 16G проводится пункция кисты.
После введения иглы в полость кисты яичника шприцом проводится аспирация ее содержимого. Проводится визуальный осмотр полученного аспирата, измеряется количество и оценивается его характер (цвет, наличие примесей). Аспират обязательно должен направляться на цитологическое исследование в онкологический диспансер.
Прогноз. Профилактика
Прогноз фолликулярных кист яичников благоприятный. Данная патология хорошо поддается лечению. Но нужно помнить о том, что возможен рецидив кисты. По этой причине необходимо динамическое наблюдение за пациенткой с использованием ультразвукового исследования.
Профилактика образования фолликулярной кисты яичника включает:
- недопущение абортов и беспорядочной половой жизни;
- своевременное лечение воспалительных заболеваний женских половых органов и нарушений менструальной функции;
- исключение стрессовых ситуаций;
- ведение здорового образа жизни;
- регулярное посещение гинеколога.
Радикулярная киста. Этиология. Патогенез.Клиника диагностика диф. Диагностика. Лечение.
Радикулярные кисты возникают при развитии хронического воспалительного процесса в периапекальных тканях. Радикулярные кисты развиваются из эпителиальных островков Маляссе. При воздействии воспалительного процесса, происходит пролиферация эпителиальных клеток, располагающихся в околокорневой гранулеме с последующим образованием кисты. Радикулярные кисты склонны к медленному, экспансивному росту, вызывая при этом атрофию челюстной кости. При длительно существующей кисте возможно формирование костного дефекта и прорастание кисты в мягкие ткани.
Для начального периода развития кисты характерным является отсутствие каких либо клинических симптомов, за исключением симптомов характерных для периодонтита( при его обострении). Киста растет медленно, в течение многих месяцев и даже лет. Кисты челюстей редко вызывают деформацию лица. Осмотр выявляет сглаженность или выбухание переходной складки свода преддверия полости рта округлой формы с довольно четкими границами. При локализации на небе отмечают ограниченную припухлость. Кожа и покрывающая кисту слизистая оболочка в цвете не изменяются. Регионарные лимфатические узлы не увеличиваются. При пальпации костная ткань над кистой прогибается, при резком истончении определяют так называемый пергаментный хруст (симптом Дюпюитрена), в случав отсутствия кости — флюктуацию. При наличии значительного дефекта кости челюсти под слизистой оболочкой пальпируется костное окно. Может наблюдаться конвергенция (схождение, сближение) коронок рядом расположенных зубов.
Перкуссия "причинного" зуба дает тупой звук. ЭОД интактных зубов, расположенных в зоне кисты выявляет снижение электровозбудимости (пульпа реагирует на ток силой более 6-8 мА) вследствие сдавления кистой нервных окончаний.
Нагноение радикулярной кисты сопровождается признаками воспаления: повышением температуры тела, болью, припухлостью, гиперемией слизистой оболочки в области кисты и другими симптомами. Нагноение радикулярной кисты в основном протекает по типу одонтогенного восполительного заболевания (периоститы реже остеомиелита) сопровождаться регионарным лимфаденитом, гнойно-воспалительными процессами в мягких тканях. Развиваясь на верхней челюсти, киста может вызвать хроническое воспаление верхнечелюстной пазухи, или эмитировать клинику одонтогенного гайморита. Перехода в злокачественную форму корневой кисты не наблюдалось.Рентгенологическая картина кисты характеризуется наличием одного гомогенного участка разрежения костной ткани округлой или овальной формы с четкими границами. В кистозную полость обращен корень причинного зуба, периодонтальная щель отсутствует. Корень причинного зуба, находящегося в полости кисты не подвергается рассасыванию. Взаимоотношение корней зубов с кистой может быть самое различное. Принято деление кист на следующие виды: прилегающую к дну верхнечелюстной пазухи, оттесняющую ее или проникающую в пазуху.Дифференциальная диагностика проводится с другими видами кист челюстей и с кистозными формами опухолей челюстных костей (амелобластома, остеобластома). Лечение радикулярных кист хирургическое или консервативно-хирургическое. В план лечения входит удаление кисты и причинного зуба (по показаниям). В случае сохранения причинного зуба необходимо провести пломбирование корневого канала до апекса не рассасывающимся пломбировочным материалом. Интактные зубы обращенные в полость кисты также необходимо запломбировать.Цистэктомияэто радикальная операция, заключающаяся в полном удалении оболочки кисты с последующим ушиванием операционной раны наглухо.Показаниями к цистэктомии являются:
1) киста небольших размеров, расположенная в пределах 1-2 интактных зубов,
2) обширная киста нижней челюсти, при которой отсутствуют зубы в ее зоне и сохранено достаточной толщины (до 1 см) основание челюсти,
3) киста больших размеров на верхней челюсти, не имеющая зубов в этом участке, с сохраненной костной стенкой дна полости носа
4) киста прилегающая к верхнечелюстной пазухе или оттесняющая ее без явлений воспаления пазухи.Цистотомияэто метод оперативного лечения, при котором резецируется наружная стенка кисты и прилегающая к ней кортикальная пластинка челюсти, имеющуюся внутрикостную полость сообщают с преддверием рта.
Показания к цистотомии:1) больные пожилого возраста, ослабленные истощенные больные (из-за низкого потенциала регенерации костной ткани).
2) Больные с тяжелыми сопутствующими заболеваниями, когда нежелательна или невозможна длительная травматичная (радикальная) операция.
3) обширные кисты нижней челюсти с резким истончением (толщиной кости менее 1-0,5 см) основания челюсти,
4) детский возраст, в виду невозможности полного вылущивания оболочки кисты без травмирования зачатков зубов.
5) киста в области которой располагается несколько интактных зубов, оттесняющая гайморову пазуху.
Предоперационная подготовка зубов для цистотомии в отличие от цистэктомии касается только "причинного зуба", остальные, хотя и вовлечены в зону кисты, после цистотомии остаются прикрытыми ее оболочкой.
Фолликулярная киста. Этиология. Патогенез. Клиника диагностика диф. Диагностика. Лечение.
4)Кератокиста. Этиология. Патогенез. Клиника диагностика диф. диагностика. Лечение.
Первичная кистаразвивается на нижней челюсти и составляет 1% всех кист челюстей. Встречается у лиц среднего и старшего возраста. Обладает способностью эпителия оболочки кисты к ороговению, может рецидивировать и переходить в злокачественную форму. Киста распространяется в тело, угол и ветвь челюсти, вызывая большие разрушения кости.
Патологическая анатомия. Макроскопически кератокиста представляет единую полость с бухтообразными вдавлениями в окружающую кость, покрытую оболочкой и выполненную серого цвета аморфной массой с неприятным запахом. При микроскопическом исследовании обнаруживают тонкую фиброзную капсулу, выстланную ороговевающим многослойным плоским эпителием.
Клиника: Заболевание начинается незаметно и длительное время себя не проявляет. Затем появляется незначительное безболезненное выбухание участка челюсти в области одного из больших коренных зубов. У части больных кисту выявляют вследствие присоединения воспалительного процесса, иногда находят случайно при рентгенологическом обследовании по поводу других заболеваний. Связи между возникновением кисты и патологией зубов не выявляется. Поэтому определяют ее в случае достижения больших размеров, когда поражены тело, угол и ветвь челюсти. В целом, по клиническим симптомам первичная одонтогенная киста не отличается от других кист челюстей.
Рентгенологическая картина представляется в виде обширного разрежения костной ткани с четкими полициклическими контурами, при этом неравномерное рассасывание кости создает впечатление многокамерности образования. Нередко в процесс вовлекается венечный и мыщелковый отростки. Неравномерное рассасывание кости создает вид многокамерной кисты.Кортикальная пластинка истончается и даже иногда на некоторых участках отсутствует, периодонтальные щели корней зубов проецирующихся на область кисты обычно определяются.
Кератокисту необходимо дифференцировать с амелобластомой, остеобластомой и другими кистами челюстей.
Кисты яичников. Классификация. Этиология, патогенез, клиника, диагностика, лечение
Киста яичника (от греч. κύστις — мешок, пузырь) — это образование в виде пузыря с жидкостью или полужидким содержимым, возникающее в структуре яичника и увеличивающее его объем в несколько раз.
Папиллярная цистаденома яичника
Функциональные кисты (фолликулярные, лютеиновые) образуются из естественных структур яичника — фолликула и жёлтого тела. Фолликулярные кисты являются следствием непроизошедшей овуляции и продолжающегося роста фолликула. Лютеиновые кисты (кисты жёлтого тела) являются результатом избыточного накопления жидкости в желтом теле, образующемся после овуляции. Функциональные кисты существуют непродолжительное время (до 2-3 месяцев) и самостоятельно исчезают.
Кистозные опухоли относятся к истинным опухолям, но имеют внешние признаки кист. Кисты и кистозные опухоли иногда можно различить только после гистологического исследования. К кистозным опухолям относят серозные и муцинозные цистаденомы, а также зрелые тератомы (дермоидные кисты).
Этиология появления кисты яичника
Риск формирования кист яичников возрастает, если:
· менструальные циклы нерегулярны;
· количество жировых тканей в верхней части тела женщины повышено или есть общее ожирение;
· первая менструация произошла рано (11 лет и раньше);
· женщина страдает бесплодием;
· имеются гормональные нарушения, в частности, гипотиреоз;
· производилось лечение злокачественной опухоли груди препаратом тамоксифен;
· кисты яичника уже были в прошлом;
· женщина делала аборты.
Патогенез
В патогенезе кист могут играть роль нарушения гонадотропных гормонов и апоптоза.
Клиника
Первыми симптомами, указывающими на наличие кисты в яичнике является тупая боль внизу живота, а также давление изнутри, ощущение полноты. Нерегулярные болезненные месячные, наступающие позже обычного срока являются самыми распространенными симптомами кисты яичника. Также на наличие кисты в яичниках может указывать увеличение размера или вздутие живота.
Также возможны следующие клинические проявления кисты яичника:
· интенсивная, внезапная боль внизу живота при половом акте или в следствии физического напряжения
· в некоторых случаях - набор веса
· повышение температуры тела до 38-39С
· напряжение передней брюшной стенки
· учащенное сердцебиение (тахикардия)
Диагностика
Для диагностики и выявления кисты яичника в клинике РАМИ применяют следующие методы:
Гинекологический осмотр, во время которого врач-гинеколог определяет болезненность внизу живота или диагностирует увеличенные придатки.
УЗИ диагностика является самый информативным методом для выявления кисты яичника, особенно, когда при исследовании используется трансвагинальный датчик.
Пункция заднего свода влагалища. При пункции можно определить наличие крови или жидкости в брюшной полости. Чаще всего такой способ используют при осложненных кистах.
Лапароскопия кисты яичника операция проводимая под общим наркозом без разрезов. Ее назначают при подозрении на разрыв кисты или перекрут ножки кисты. Этот метод позволяет врачу не только провести диагностику, но и при необходимости сразу же произвести хирургическое лечение.
Компьютерная томография также может помочь отличить кисту от других новообразований яичников.
Общий анализ крови и мочи назначается для того, чтобы выявить кровопотери и воспаления.
Определение опухолевых маркеров-антигенов (антиген-125).
Тест на беременность проводится для исключения внематочной беременности
Лечение кисты яичника
Лечение кисты зависит от сложности заболевания и его формы и может быть консервативным (медикаментозным) или же хирургическим.
Консервативное лечение кисты
Для лечения неосложненных кист чаще всего применяют монофазные и 2-х фазные оральные контрацептивы. Кроме того, пациентке с кистой яичника назначаются витамины А, Е, В1, В6, К и аскорбиновая кислота. При повышенной массе тела рекомендована диетотерапия, лечебная физкультура и бальнеотерапия. В случае, если консервативное (медикаментозное) лечение кисты яичника неэффективно, то необходимо хирургическое вмешательство.
Хирургическое лечение кисты яичника показано при дермоидных, эндометриоидных, муцинозных кистах яичника. Подобные операции проводятся, как обычным способом с полным разрезом, так и эндоскопически (лапароскопия).
72) Методы провокации для выявления гонореи
Провокация при гонорее - искусственное обострение воспалительного процесса с целью обнаружения гонококков.
Физиологической провокацией является взятие мазков для бактериологического исследования в дни менструации, после родов и после абортов. Повышение секреции при провокации способствует "вымыванию" гонококков из глубины железистых ходов и повышает частоту нахождения их в мазках. Искусственная провокация воспалительного процесса достигается путем биологической, термической и химической провокации.
Биологическая провокация заключается в однократном внутримышечном введении гоновакцины (500 млн. микробных тел).
Термическая провокация осуществляется применением индуктотермии с влагалищным электродом или 4-5 грязевых влагалищных тампонов.
Химическая провокация заключается в обработке слизистых оболочек уретры, прямой кишки 1%-ным раствором, а канала шейки матки - 5%-ным раствором нитрата серебра или люголевским раствором на глицерине.
После применения указанных методов берут мазки через 24, 48 и 72 часа.
Этиология
Эндометрит, как правило, вызывается восходящей инфекцией матки. Инфицирование возможно в следующих случаях:
· половое сношение во время менструации
· лечебные и диагностические процедуры с вмешательством в матку
· общие инфекционные заболевания
Диагностика
Чтобы диагностировать эндометрит и правильно подобрать лечение, необходимы:
· клинический анализ крови;
· анализ крови на ВИЧ и гепатиты;
· мазок на микрофлору;
· ПЦР на скрытые инфекции;
· УЗИ органов малого таза.
Также проводят гистероскопию. Эту манипуляцию по праву считают золотым стандартом в диагностике эндометрита. Это осмотр матки с помощью гибкого гистероскопа диаметром около 3,5 мм. Гистероскопия проводится после сдачи клинического анализа крови и анализа на инфекции, исследования микрофлоры влагалища, ЭКГ. Это делают из-за того, что процедура проводится под общей анестезией. Госпитализация в стационар при этом не требуется, однако в некоторых случаях пациентку могут оставить в стационаре на ночь.
Лечение
Острый эндометрит чаще всего лечат в стационаре. Пациентке назначают в зависимости от возбудителя и его чувствительности антибиотики, противовирусные или противогрибковые средства. Потом, когда проходят симптомы (на 2-3 день) добавляют физиотерапию и общеукрепляющие средства.
Для лечения хронического эндометрита необходимы не только средства для борьбы с возбудителем инфекции. Часто применяют спазмолитики, гормональные препараты и иммуномодуляторы. Врачи могут назначить и физиотерапию – грязелечение, бальнеотерапию, магнитотерапию. Ультразвук и электрофорез с цинком и йодом.
При хроническом эндометрите удаляют полипы и рубцово-измененный эндометрий. После этого нормализуется менструальный цикл и возможно наступление беременности.
Механизм действия
Согласно многочисленным исследованиям, в эндометрии на фоне внутриматочного контрацептива развивается так на зываемое асептическое воспаление вследствие реакции на инородное тело, характеризующееся лимфоцитарной и лейкоцитарной инфильтрацией эндометрия, наличием плазматических клеток, повышением проницаемости сосудистой стенки и застойными явлениями, наиболее выраженными в местах прилегания ВМС к участкам эндометрия. Кроме того, в процессе внутриматочной контрацепции наблюдается несоответствие морфофункциональных изменений эндометрия фазе менструального цикла, что характерно для недостаточности лютеино-вой фазы.
Несмотря на достаточно большую историю внутриматочной контрацепции, до настоящего времени нет единой точки зрения на механизм действия ВМС. Существует несколько теорий, объясняющих его: теория абортивного действия, теория асептического воспаления, теория энзимных нарушений и подавления функциональной активности эндометрия, что делает невозможным имплантацию оплодотворенной яйцеклетки, а также теория ускоренной перистальтики маточных труб и сперматотоксического действия ионов меди. По-видимому, нельзя рассматривать ту или иную теорию как превалирующую, так как в осуществлении контрацептивного действия ВМС играют роль несколько механизмов.
Показания
Внутриматочные контрацептивы рекомендуются рожавшим женщинам, не планирующим беременность как минимум в течение года, при отсутствии риска заболеваний, передающихся половым путем.
ПРОТИВОПОКАЗАНИЯ.
1. Острые воспалительные процессы, или обострения хронических процессов любой локализации.
2. Инфекционно-септические заболевания (гепатит, туберкулез).
3. Истмико-цервикальная недостаточность.
4. Опухоли матки и придатков.
5. Пороки развития.
6. Нарушения свертывающей системы крови.
ОСЛОЖНЕНИЯ.
1. Боли вследствие различных причин - неправильный подбор контрацептива, неправильно поставленный контрацептив. Могут быть схватообразные либо ноющие боли. Это осложнение встречается у 3-4 %.
2. Самопроизвольная экспульсия (9-15% случаев).
3. Кровотечения (3-9%). По типу гиперполименореи или предменструальное кровотечение,.
4. Перфорация матки ( 1 на 5 тыс введенных контрацептивов): по время введения, при ношении, при извлечении контрацептива.
5. Возникновение беременности (1-8%) - маточные и внематочные.
6. Воспалительные осложнения.
Механизм действия
Механизм контрацептивного действия барьерных методов основан на предотвращении проникновения сперматозоидов через канал шейки матки в верхний отдел репродуктивной системы благодаря созданию механического препятствия (барьера)
Показания к их применению:
1 ) противопоказания к использованию оральных контрацептивов и ВМС;
2) во время лактации, поскольку они не оказывают влияния ни на количество, ни на качество молока;
3) в первом цикле приема оральных контрацептивов с 5-го дня цикла, когда соб-ственная активность яичников еще не полностью подавлена;
3) при необходимости приема лекарственных средств, не сочетающихся с ОК или снижающих их эффективность;
4) после самопроизвольного аборта до тех пор, пока не наступит период, благоприятный для новой беременности;
5) в качестве временного средства перед производством стерилизации мужчины или женщины.
Влагалищная диафрагма:
Способ применения:
1. Осмотр женщины и подбор диафрагмы по размеру и типу.
2. Введение диафрагмы: двумя пальцами правой руки женщина, сидя на корточках или лежа на спине, вводит во влагалище диафрагму (левой рукой женщина разводит половые губы) в сжатом виде сверху и продвигает ее по задней стенке влагалища, пока не достигнет заднего свода влагалища. Затем часть края, которая проходила последней, подталкивается кверху до соприкосновения с нижним краем лобковой кости.
3. После введения диафрагмы женщина должна пальпаторно проверить расположение диафрагмы, покрывающей шейку матки.
4. Медицинский работник проводит повторную проверку, чтобы определить, правильно ли женщина ввела диафрагму.
5. Извлечение влагалищной диафрагмы следует производить указательным пальцем путем подтягивания вниз за передний край. Если возникнут трудности, то женщина должна потужиться. После извлечения диафрагмы ее следует вымыть горячей водой с мылом, вытереть и поместить на 20 мин в 50-70% раствор спирта.
Шеечные колпачки:
Способ применения:
Соответствующий тип и размер шеечного колпачка определяются во время осмотра по форме и размеру шейки матки. Введение его через вход во влагалище облегчается за счет сжатия краев, а размещение над шейкой - за счет наклона колпачка во влагалище. Перед тем как вводить колпачок, на его внутреннюю поверхность надо нанести спермицидный препарат. После того как медицинский работник установил женщине колпачок, он должен ей объяснить, как проверить правильность установки средства и закрыта ли им шейка матки. Затем женщина извлекает колпачок и повторно его вводит, а медицинский работник проверяет, правильно ли она это выполняет. Не рекомендуется, чтобы колпачок находился во влагалище более 4 ч.
Презерватив:
Способ применения:
Скрученный кондом надевают на половой член, находящийся в состоянии эрекции, когда головка не покрыта крайней плотью.
Противопоказания: эндоцервицит, кольпит, эрозия шейки матки, аллергия к резине и спермицидам, опущение стенок влагалища и матки, синдрома токсического шока (колпачки, диафрагма), при наличии аномалий развития половых органов (колпачки, диафрагма), деформаций шейки матки (колпачки), фиксированном загибе матки (колпачки, диафрагма, губки), воспалительных заболеваний половых органов, в течение 6 месяцев после родов или аборта (диафрагма, колпачки, губки).
Побочные эффекты:
· чувство дискомфорта у пациентки и/или полового партнера вследствие давления ободка диафрагмы;
· рецидивы вагинального кандидоза;
· обострения воспалительных заболеваний внутренних половых органов;
· инфекции мочевого тракта (причина возникновения их в данном случае окончательно не установлена – возможно, их провоцирует давление ободка диафрагмы на уретру при неправильном подборе контрацептива);
· синдром токсического шока (СТШ) – его частота при введении диафрагмы составляет 10 случаев на 100 тыс. наблюдений.
Метод лактационной аменореи (МЛА), механизм действия, преимущества, недостатки.
Метод лактационной аменореи (МЛА) — естественный способ контрацепции, основанный на использовании периода отсутствия овуляции в течение исключительного грудного вскармливания в течение первых 6 месяцев после рождения ребёнка.
Механизм действия:
Метод основывается на физиологическом эффекте, который оказывает сосание ребенком груди матери на подавление овуляции (во время лактации развивается физиологическое бесплодие)
Эффективность-98% при правильном использование.
Преимущества метода
· Эффективность- 98% (2-3 % вероятность беременности в первые 6 месяцев после родов);
· Прост в использовании;
· Не влияет на половой акт;
· Уменьшает послеродовое кровотечение;
· Отсутствуют физические побочные эффекты;
· Не требует медицинского наблюдения.
Метод лактационной аменореи очень полезен для ребенка.
· Преимущества метода для ребенка:
· Наилучший источник питания;
· Уменьшается контакт с патогенной флорой воды или другого молока.
Недостатки метода:
· Зависит от пользователя (требует следования правилам грудного вскармливания).
· Исключительное или почти исключительное грудное кормление может представлять сложность для некоторых женщин в силу социальных обстоятельств.
· Кратковременность защиты (ограничена 6 месяцами).
· Нет защиты от инфекций передаваемых половым путем и других передаваемых половым путем заболеваний (например, вирус гепатита В, СПИД).
Механизм действия
Современные спермициды состоят из двух компонентов: химического вещества, убивающего сперматозоиды и основы. Основа ответственна за распространение спермицида во влагалище, она обволакивает шейку матки так, чтобы ни один сперматозоид не смог избежать контакта со спермицидом.
Для большинства спермицидов активным ингредиентом является нон-оксилон-9, сильнодействующее вещество, которое разрушает сперматозоиды. Кроме него часто встречаются спермициды, основным действующим веществом которых являются октоксилон, менфегол и хлорид бензалкониума - эти вещества действуют так же. В виде спермицидов используются и ртутные соединения, но их применение менее желательно, так как возможны осложнения.
Показания к применению
Показано для временной контрацепции и является одним из оптимальных способов предохранения от беременности для пар, которые способны применять этот метод правильно и последовательно.
Недостатки спермицидов:
· Некоторые формы выпуска спермицидов требуют выждать определенное время до начала полового акта;
· Возможны раздражения кожи и аллергические реакции на спермицид;
· Нельзя пользоваться душем раньше указанного в инструкции времени.
· При появлении таких побочных эффектов, как раздражение кожи, аллергия, необходимо обратиться к врачу и сменить способ контрацепции.
Кисты яичников. Классификация. Этиология, патогенез, клиника, диагностика, лечение
Киста яичника (от греч. κύστις — мешок, пузырь) — это образование в виде пузыря с жидкостью или полужидким содержимым, возникающее в структуре яичника и увеличивающее его объем в несколько раз.
Папиллярная цистаденома яичника
Функциональные кисты (фолликулярные, лютеиновые) образуются из естественных структур яичника — фолликула и жёлтого тела. Фолликулярные кисты являются следствием непроизошедшей овуляции и продолжающегося роста фолликула. Лютеиновые кисты (кисты жёлтого тела) являются результатом избыточного накопления жидкости в желтом теле, образующемся после овуляции. Функциональные кисты существуют непродолжительное время (до 2-3 месяцев) и самостоятельно исчезают.
Кистозные опухоли относятся к истинным опухолям, но имеют внешние признаки кист. Кисты и кистозные опухоли иногда можно различить только после гистологического исследования. К кистозным опухолям относят серозные и муцинозные цистаденомы, а также зрелые тератомы (дермоидные кисты).
Последнее изменение этой страницы: 2017-02-17; Нарушение авторского права страницы
Читайте также:

