Если нашли на шее и голове опухоли
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
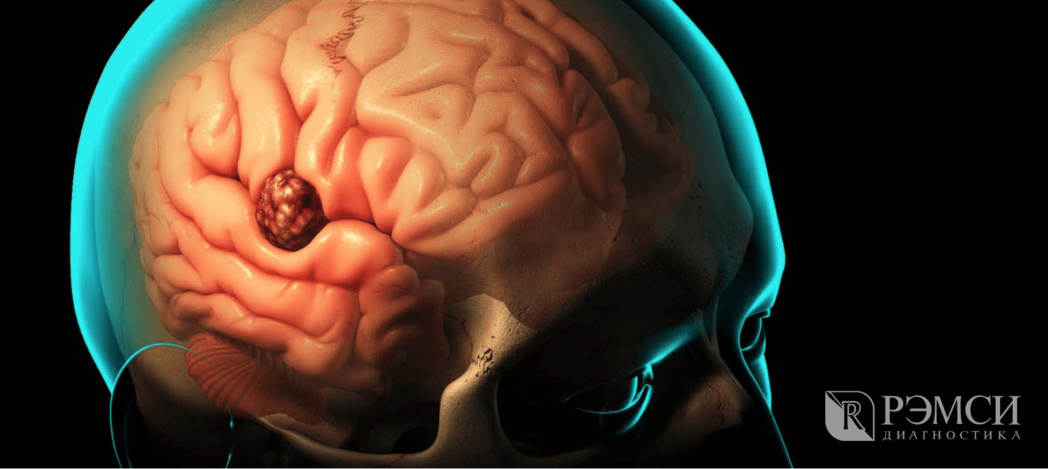
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.

Наиболее распространенное некожное новообразование - плоскоклеточная карцинома гортани, за которой следуют плоскоклеточная карцинома языка, небных миндалин и дна полости рта.
Реже встречаются опухолевые заболевания слюнных желез, нижней челюсти, носа, уха. Опухоли щитовидной железы, глаз и кожи также описаны в других главах РУКОВОДСТВА.
За исключением кожи и щитовидной железы >90% раковых заболеваний головы и шеи являются плоскоклеточными (эпидермальными) карциномами, 5% меланомами, лимфомами и саркомами. Саркомы и карциномы слюнных желез и околоносовых пазух чаще встречаются в более раннем возрасте, чем плоскоклеточная карцинома.
Причины опухолей (рака) головы и шеи
Большинство пациентов, 85% и более, с раком головы и шеи имеют отягощенный анамнез в виде употребления алкоголя и/ или курения. К другим причинам можно отнести употребление нюхательного или жевательного табака, длительное нахождение на солнце, рентгенографию головы и шеи, некоторые вирусные инфекции, ношение зубных протезов, хронический кандидози недостаточную гигиену полости рта. Рак полости рта очень распространен в Индии, возможно, из-за жевания особого табака (т. н. бездымный табак панмасала, гутка и т.д.). Длительное нахождение на солнце и применение табачных продуктов являются основными причинами плоскоклеточных карцином нижней губы.
Предрасположенность к развитию рака слюнных и щитовидной железы, а также доброкачественным образованиям слюнных желез имеют пациенты, получавшие радиационную терапию для лечения акне, удаления волос на лице,увеличенной вилочковой железы, нёбных миндалин и аденоидов.
Немаловажную роль в развитии рака носоглотки отводят вирусу Эпштейна - Барр. Так, определенные белки вируса Эпштейна - Барр являются маркерами рецидива рака. Описана взаимосвязь вируса папилломы человека с развитием плоскоклеточных карцином головы и шеи, особенно области ротоглотки. Существуют данные о том, что рак, спровоцированный вирусными агентами протекает легче и имеет лучший прогноз, чем рак, вызванный употреблением табака.
Симптомы и признаки опухолей (рака) головы и шеи
Большинство раковых заболеваний головы и шеи манифестируют в виде новообразований, которые не беспокоят пациентов, могут появляться болезненные язвы на слизистой или более обширное поражение слизистой оболочки. Часто появляется оталгия, часто имеющая иррадиирующий характер, первичной причиной которой является опухоль. Потеря веса объясняется сниженным аппетитом и болью при глотании, что также часто встречается.
Диагноз опухолей (рака) головы и шеи
- Клиническая оценка.
- Биопсия.
- Проводится лучевая диагностика и эндоскопия для оценки распространенности процесса.
Для ранней диагностики рака до появления симптомов особенно важно проводить тщательный осмотр пациента (особенно полости рта). Для скрининговой диагностики можно использовать доступные наборы со специальными щеточками для биопсии. При длительном беспокойстве со стороны головы и шеи (например, боль в горле, осиплость, оталгия) более 2-3 нед. необходимо направить пациента к специалисту.
Для точной диагностики необходимо выполнить биопсию. Для получения дополнительной информации можно использовать несколько видов лучевой диагностики (КТ, МРТ, ПЭТ КТ), эндоскопии и пункции образования шеи.
Стадии опухолей (рака) головы и шеи
Рак головы и шеи может оставаться локализованным от месяцев до нескольких лет. Инвазия локальных тканей, как правило, сопровождается метастазированием в регионарные лимфоузлы, что в большей степени зависит от размера и распространенности образования и сокращает продолжительность жизни наполовину. Метастазирование чаще происходит у иммунокомпрометированных больных. Наиболее частыми отдаленными мишенями метастазов являются легкие, печень, кости и головной мозг.
Стадии рака головы и шеи определяются согласно расположению и размеру первичной опухоли (Т), количеству и размеру метастазов шейных лимфоузлов (N), наличию отдаленных метастазов (М). Для выявления стадии, как правило, необходимо проведение КТ и/ или МРТ, но часто выполняется и позитронно-эмиссионная томография (ПЭТ).
Классификация TNM: T1≤2 см в максимальном поперечном размере - 2-4 см или затрагивает 2 зоны в пределах одной области, Т3 >4 см или затрагивает 3 зоны в пределах одной области, Т4 - имеет инвазивный рост и специфические структуры (4а - резекция возможна, 4Ь - резекция не возможна)
N0 - ни одного; N1 - один лимфоузел 6 см. М0 - ни одного; M1 - имеется.
Прогноз опухолей (рака) головы и шеи
Прогноз благоприятный в случае ранней диагностики и адекватного и своевременного лечения. Как правило, чем менее дифференцирован рак, тем больше шансов образования отдаленных и регионарных метастазов. Наличие отдаленных метастазов значительно снижает выживаемость и очень редко излечивается. Локальная инвазия является критерием для развитой Т-стадии, при инвазии мышцы, кости или хряща, что также существенно снижает выживаемость пациентов. При распространении раковых клеток в нервные ткани возникает сильная боль, параличи, онемение, что свидетельствует о наиболее агрессивном процессе, который связан с метастазами в лимфоузлы и имеет наименее благоприятный прогноз.
При адекватном лечении возможно достичь 5-летней выживаемости у 90% больных с I стадией, 75-80% больных с II стадией, 45-75% больных с III стадией и до 40% больных с IV стадией. Летальность во многом зависит от первичного расположения очага поражения. По сравнению с другими локализациями наиболее высокий уровень выживаемости имеют больные с раком гортани I степени.
Лечение опухолей (рака) головы и шеи
Хирургическое лечение и лучевая терапия одинаково эффективны при лечении опухолей 1 степени, вне зависимости от их локализации, что предоставляет выбор терапии (например, предпочтения пациентов). Исходя из этого врачу следует детально проговорить преимущества и риски всех видов лечения с пациентом. Однако при определенных локализациях некоторые виды лечения имеют больше преимуществ. Например, для лечения рака полости рта на ранних стадиях предпочтительнее использовать хирургическое лечение. При хирургическом лечении раковых опухолей головы и шеи эффективность эндоскопической хирургии идентична открытому доступу, но при этом болевой синдром выражен значительно меньше.
Если в качестве основного метода лечения выбрана лучевая терапия, то она направляется непосредственно на первичный очаг поражения и иногда на шейные лимфоузлы. Лечение лимфатических структур зависит от лучевой терапии или хирургического лечения, гистологических критериев и риска поражения лимфоузлов.
При тяжелых стадиях опухолевого процесса (III и IV стадии) зачастую необходимо комплексное лечение. При поражении костной или хрящевой ткани, как правило выполняется хирургическая резекция первичного очага и регионарных лимфоузлов, чтобы снизить риск лимфогенного распространения. Если первичный очаг поражения удален хирургически, то в послеоперационном периоде выполняется лучевая терапия шейных лимфоузлов, что выполняется при высоком риске, например при множественных пораженных лимфоузлов и экстракапсулярном распространении. Недавние исследования показали, что при добавлении химиотерапии к адъювантной терапии шеи повышается выживаемость и улучшается состояние регионарных лимфоузлов. Существует множество значительных рисков при данном подходе, поэтому химиотерапию стоит также рассматривать.
При наличии прогрессирующей плоскоклеточной карциномы без костной инвазии часто применяется сопутствующая химиотерапия и лучевая терапия. Несмотря на то что сочетание химиотерапии и лучевой терапии является органосохраняющим методом лечения, значительно увеличивается интоксикация, особенно выраженная дисфагия. Радиация в виде монотерапии применяется у ослабленных пациентов с прогрессирующим течением заболевания, при непереносимости химиотерапии и высоком риске при общей анестезии.
Химиотерапия в основном используется для химиочувствительных опухолей, таких как лимфома Беркета, или для пациентов с обширным метастазированием (с поражением печени и легких). При неэффективности других методов лечения для уменьшения болевого синдрома и уменьшения размера опухоли с паллиативной целью используют некоторые препараты - ципластин, флуороурацил, блеомицин и метотрексат. Такое лечение дает положительный, но кратковременный эффект, и остановить раковый процесс не поможет.
Рецидивирование опухолей. Профилактика рецидивирования опухоли после проведенного лечения является сложной задачей и имеет ряд потенциальных осложнений. Наличие при пальпации образования плотной консистенции или язвенного очага с отеком и болью на месте первичного очага в значительной степени свидетельствует о наличии рецидива опухоли. Таким пациентам следует выполнять КТ (с тонкими срезами) или МРТ. При локальном рецидиве после хирургического лечения все лоскуты и рубцовая ткань иссекаются вместе с новообразованием. Ограниченный эффект можно достигнуть при лучевой терапии, химиотерапии или их сочетании. При появлениии рецидива у пациентов после проведенной лучевой терапии не рекомендуется ее повторять, наиболее оптимально использовать хирургическое лечение.
Симптоматическое лечение. Боль наблюдается при раковых заболеваниях области головы и шеи, но существует ряд методов купирования болевого синдрома. Благодаря паллиативной хирургии и лучевой терапии удается некоторое время контролировать боль, а в некоторых случаях (30-50%) химиотерапия может оказывать положительный эффект сроком на 3 мес. Для качественного обезболивания необходимо соблюдать ступенчатый подход.
Часто больные жалуются на боль, снижение аппетита, поперхивание слюной и другие проблемы, что значительно помогает в диагностике.
Побочные эффекты лечения. Любой метод лечения рака имеет потенциальные осложнения. Поскольку при многих методах лечения отмечается идентичный результат то необходим лечения, основываясь на возможных последствиях такого лечения.
Несмотря на то что многие полагают, что после хирургического лечения больным требуется длительная реабилитация для восстановления голоса и глотания - это не так. Качественно восстановить голос практически до нормальных характеристик можно, используя протезы, трансплантаты.
К токсическим эффектам химиотерапии относится слабость, сильная рвота и тошнота, мукозит, потеря волос, гастроэнтерит, гемато-поэтическую и иммунную супрессию, а также инфекцию.
Лучевая терапия при раке головы и шеи может вызывать ряд серьезных побочных эффектов. Функциональность слюнных желез в радиусе облучения с интенсивностью 40 Грей, что приводит к ксеростомии. С развитием новых методов лучевой терапии, таких как лучевая терапия низкой интенсивности, позволяет минимизировать или исключить токсическое воздействие на слюнные железы у некоторых пациентов. Также используются радиопротекторы для защиты слюнной железы от радиации (амифостин). Также может возникать нарушение кровоснабжения костей, особенно нижней челюсти, что вызывается при дозировке >60 Грей, а также может возникнуть остеорадионекроз. При таких состояниях возникает разрушение зуба при удалении, а также распад костей и мягких тканей. Таким образом, стоматологическое лечение следует проводить до лучевой терапии. Часто отмечаются потеря вкуса (агезия) и ухудшение обоняния (дисосмия).
Профилактика опухолей (рака) головы и шеи
Важным критерием эффективности лечения является исключение всех факторов риска, пациентам рекомендуется бросить курить и лимитировать употребление алкоголя. Исключение факторов риска также помогает снизить вероятность рецидива у больных, излеченных от рака.
Первичный рак выявляется у 5% пациентов в год (максимально 20%); риск развития рака ниже у пациентов, исключивших факторы риска.
Для предотвращения рака нижней губы необходимо использовать солнцезащитный бальзам для губ и прекратить курение. Учитывая, что в 60% случаев рак головы и шеи выявляется на III и IV стадии, необходимо проводить своевременную тщательную орофарингоскопию, что позволяет уменьшить заболеваемость и смертность.
К опухолям головы и шеи относят онкологические заболевания носа, рта, гортани, глотки, слюнных желез, придаточных пазух. Опухоли эндокринной, лимфатической, центральной нервной системы и глаз в эту группу не входят.
Доля опухолевых образований области головы и шеи составляет около 20% онкологической заболеваемости. Часто эти опухоли оказываются очень агрессивны: они быстро растут, дают множественные метастазы и с трудом поддаются лечению. Для того, чтобы успешно справляться с опухолями головы и шеи, онкологи взаимодействуют с узкими специалистами, в частности, с отоларингологами, стоматологами и дерматологами.

По расположению различают опухоли губ, слизистой оболочки и полости рта, языка, слюнных желез, глотки, гортани, носа, околоносовых пазух.
Опухоли головы и шеи могут иметь соединительнотканное, эпителиальное, нейрогенное происхождение. По степени зрелости клеток среди них выделяют высокодифференцированные и незрелые, последние хуже поддаются лечению и ухудшают общий прогноз.
Спровоцировать развитие опухолей головы и шеи могут различные причины. Вот лишь некоторые из них:
- злоупотребление алкоголем;
- курение и нюхательно-жевательный табак;
- употребление спиртосодержащих жидкостей для ополаскивания полости рта;
- некоторые вирусы (вирус Эпштейна-Барр, вирус папилломы человека и др.);
- профессиональные вредности (контакт с древесной и текстильной пылью, сажей, краской, металлом и др.);
- радиоактивное излучение;
- регулярное употребление слишком горячей пищи.
Чаще всего новообразования головы и шеи возникают у пациентов в возрасте старше 50 лет. Клинические проявления опухолей данной группы в зависимости от расположения и стадии могут быть очень разнообразными.
Рак губы
До 95% случаев рака губы встречается у мужчин, типичным местом локализации опухоли является нижняя губа. С точки зрения гистологии, злокачественные опухоли губы обычно представляют собой плоскоклеточный рак. Ему чаще всего предшествуют предраковые состояния — хронические трещины, ограниченный гиперкератоз, бородавчатый предрак и др.
Для рака губы на разных стадиях развития характерны местные изменения в виде вдавления или болезненной эрозии, покрытой корочками. Со временем рак губы захватывает все большую площадь и может изъязвляться. Благодаря особенностям расположения рак губы легко распознается на ранних стадиях, поэтому хорошо поддается лечению.
Рак полости рта
До 50% злокачественных опухолей полости рта приходится на рак языка, еще 20% случаев составляет рак дна ротовой полости. Опухоль часто развивается на месте лейкоплакии (характерных роговых пластинок), гиперкератической красной волчанки или красного плоского лишая.
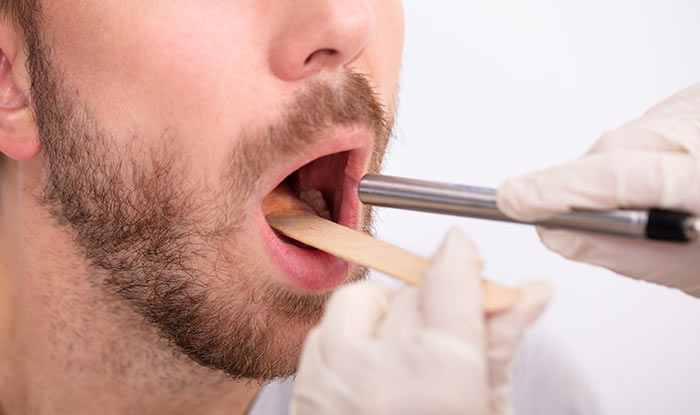
Внешне рак полости рта может иметь вид язвы или инфильтрата (уплотнения). В ряде случаев опухоль выступает над поверхностью слизистой. По строению ткани среди онкологических заболеваний полости рта преобладает плоскоклеточный рак, реже встречается аденокарцинома. Для рака полости рта характерно быстрое и незаметное прорастание в здоровые окружающие ткани и метастазирование в региональные лимфоузлы.
Уже на ранних стадиях рака ротовой полости пациентов беспокоят боль и неприятные ощущения, позднее присоединяются затруднения при глотании и разговоре, припухлость, язвочки, кровотечения из ротовой полости. По мере роста опухоли все симптомы усиливаются, что и становится поводом для обращения к врачу.
Рак слюнных желез
В структуре злокачественных опухолей головы и шеи рак слюнных желез составляет 3–5%. Преимущественно поражаются крупные околоушные железы, а опухоли малых слюнных желез в основном локализуются на нёбе. В слюнных железах можно обнаружить следующие формы:
- мукоэпидермоидный рак;
- ацинозно-клеточный рак;
- цилиндрома;
- аденокарцинома.
Рак слюнных желез дает метастазы в близлежащие лимфатические узлы, иногда — в легкие и кости. Клинически он протекает безболезненно, при осмотре можно обнаружить лишь уплотнение. При прорастании в соседние ткани рак слюнных желез вызывает парез лицевого нерва.
Рак гортани и глотки
Рак гортани в структуре всех злокачественных опухолей составляет около 2%. Наиболее частые его морфологические варианты- плоскоклеточный рак и аденокарцинома. Опухоль может прорастать в стенки органа или имеет вид бугристых разрастаний на широком основании. Рак верхнего отдела гортани считается очень опасным, при поражении голосовых связок прогноз благоприятнее, так как опухоль в этом случае растет медленнее и редко дает метастазы.

Пациенты с раком гортани долгое время жалуются на першение в горле, ощущение инородного тела. При поражении надгортанника рано появляются боли при глотании, если опухоль возникла в области голосовых связок, у больного может наблюдаться охриплость голоса вплоть до полного его исчезновения.
На рак глотки приходится до 12% опухолей головы и шеи. Для него характерны ранние метастазы в лимфоузлы. Рак гортани развивается в труднодоступном для обозрения месте, часто без каких-либо симптомов, поэтому, как правило, обнаруживается на поздних стадиях, когда у пациента уже затрудняется носовое дыхание, ухудшается слух, появляется гнусавость голоса.
Диагностика и лечение
Многие опухоли головы и шеи можно обнаружить при простом осмотре. Если поражается носовая полость, пазухи, гортань или глотка, для осмотра используют специальные инструменты с зеркалами, а также эндоскопическое оборудование. При пальпации можно обнаружить увеличенные лимфатические узлы, а также саму опухоль в виде уплотнения, подвижного или спаянного с соседними тканями.
Новообразования мягких тканей, околоушных слюнных желез легко обнаружить при помощи ультразвукового исследования. Большую роль в детализации строения опухолей головы и шеи играют рентгенологические методы исследования — компьютерная и магнитно-резонансная томография. Окончательный диагноз позволяет установить биопсия ткани опухоли и ее гистологическое изучение.

Радикальный способ лечения опухолей головы и шеи — хирургическое удаление новообразования и региональных лимфатических узлов. Для опухолей первой стадии бывает достаточно только операции, на второй стадии хирургическое лечение комбинируют с радиологическим. Иногда курс лучевой терапии назначают перед оперативным вмешательством для уменьшения размеров опухоли и предупреждения появления метастазов. Облучению в обязательном порядке подвергаются также расположенные в непосредственной близости от опухоли лимфатические узлы.
При раннем обнаружении опухоли в носовой полости, синусах, глотке применяют эндоскопический доступ, если образование небольшое, ограничено капсулой и находится на поверхности слизистой, может быть использована крио- или лазерная деструкция,фотодинамическая терапия. Это наиболее щадящие способы лечения. После удаления опухоли из-за особенностей ее расположения и функционирования пациентам часто необходима пластика в области шеи и лица.
Комбинацию лучевой и химиотерапии применяют с паллиативной целью, когда опухоль невозможно удалить полностью.
Опухоли, рост которых направлен наружу, обычно лучше реагируют на лечение, чем те, что растут в окружающие структуры, формируют язвы или имеют твердую структуру. Если опухоль врастает в мышцу, кость или хрящ, излечение менее вероятно. При метастазировании продолжительность жизни редко превышает 2 года. Злокачественная опухоль, которая распространяется по ходу нерва, вызывая боль, паралич или онемение, обычно крайне агрессивна и труднее поддается лечению.
В целом 65% людей, имеющих злокачественные опухоли без метастазов, и менее чем 30% среди тех, кто имеет злокачественную опухоль, которая распространилась на лимфатические узлы или другие органы, остаются в живых, по крайней мере, 5 лет. Люди старше 70 лет часто имеют большую продолжительность периода ремиссии (ослабления явлений болезни) без признаков рецидива заболевания и более высокий процент выживания, чем молодые люди.
- При обнаружении патологического образования.
- При возникновении незаживающей язвы на слизистой полости рта.
- При возникновении стойкой беспричинной охриплости.
Люди, которые 20 или более лет назад получали небольшие дозы лучевой терапии для лечения угрей, избыточных волос на лице, разрастания тимуса или увеличенных миндалин и аденоидов, подвержены более высокому риску развития злокачественной опухоли щитовидной и слюнных желез. Сегодня лучевая терапия для таких целей не используется.
Некоторые опухоли, в том числе те, у которых диаметр больше 2 см, и те, которые врастают в кость или хрящ, удаляют оперативно. Если опухоль распространяется на лимфатические узлы, операция обычно сопровождается лучевой терапией. В некоторых случаях лучевая терапия может использоваться в сочетании с химиотерапией, что иногда приводит к повышению процента выживания. Если злокачественная опухоль рецидивирует, позже обычно делается операция. При лечении злокачественной опухоли в поздней стадии сочетание операции и лучевой терапии, как правило, обеспечивает лучший прогноз, чем любая разновидность терапии отдельно.
Химиотерапия (лечение противоопухолевыми средствами) уничтожает раковые клетки в первичном очаге, в лимфатических узлах и по всему организму. Улучшается ли прогноз при сочетании химиотерапии с операцией или лучевой терапией, неизвестно, но комбинированная терапия продлевает ремиссию. Если злокачественная опухоль слишком запущена и операция или лучевая терапия невозможны, химиотерапия может помочь уменьшить боль и размер опухоли.
Лечение почти всегда имеет те или иные побочные эффекты. После операции часто нарушается глотание и речь; в таких случаях необходима реабилитация. Облучение может вызывать изменения кожи (например, воспаление, зуд и выпадение волос), рубцевание, нарушение вкусовой чувствительности и сухость во рту, а в редких случаях и гибель здоровых тканей. Химиотерапия может сопровождаться тошнотой и рвотой, временным выпадением волос и воспалением слизистой оболочки желудка и кишечника (гастроэнтерит); она также может приводить к уменьшению числа эритроцитов и лейкоцитов и временному подавлению иммунной системы.
Чтобы привлечь внимание к этой проблеме, недавно прошла Европейская неделя ранней диагностики рака головы и шеи, в рамках которой у нас в стране были обследованы 9642 человека, у 1223 из которых были обнаружены опухолевые и предопухолевые патологии глотки, гортани, языка, губ, шейного отдела пищевода, слизистой оболочки полости рта, носовой полости, слюнных желёз.
Свой вклад в профилактику этих заболеваний решили внести и мы, приведя основные сведения об их диагностике и лечении.
Основными факторами риска рака головы и шеи являются:
- возраст и пол — опухоли данной локализации чаще возникают у пожилых людей. У мужчин чаще, чем у женщин;
- курение и употребление жевательного или нюхательного табака — по мнению специалистов, эти причины играют ведущую роль в развитии рака гортани, языка, губ, слизистой оболочки полости рта у подавляющего большинства таких больных;

Заподозрить опухолевое заболевание головы и шеи можно по следующим симптомам:
- незаживающие изъязвления слизистой оболочки полости рта;
- ощущение кома в горле, затруднение или боль при жевании или глотании;
- охриплость или изменение голоса или постоянное шумное дыхание;
- появление припухлости или вздутия в ротовой полости или на шее;

Если хотя бы один из перечисленных симптомов сохраняется более трёх недель, необходимо показаться врачу: отоларингологу, стоматологу, а при необходимости челюстно-лицевому или нейрохирургу.
При подозрении на опухоль головы/шеи необходимо пройти:
- визуальный осмотр отоларингологом верхних дыхательных путей и глотки (в том числе с помощью эндоскопа);
- ультразвуковое и/или рентгенологическое исследование органов головы и шеи;
- гистологическое исследование патологически изменённых тканей с последующим изучением их под микроскопом (проводится как амбулаторно, так и в условиях стационара).
Комментарий специалиста
— При раннем выявлении патологий головы и шеи можно вылечить более 90% таких больных. Ведущие специалисты, объединив усилия, на примере Европейской недели ранней диагностики показали возможность обнаружения этих опухолей при скрининге здорового населения. В результате осмотра людей, которые вообще ни на что не жаловались, было выявлено довольно много форм предопухолевых состояний, требующих мониторинга и терапии. Мы должны быть настроены на активный диагностический поиск таких болезней. Любое длительно существующее хроническое лор-заболевание (хронические фарингиты, ларингиты и т. д.) должно стать предметом пристального внимания как со стороны врачей, так и со стороны пациентов.
Читайте также:

