Эритремия и эритроцитозы первичные и вторичные
Эритремия (болезнь Вакеза, полицитемия истинная) — гемобластоз, характеризующийся гиперплазией костного мозга (преимущественно эритроидного ростка) и сопровождающийся эритроцитозом, лейкоцитозом и тромбоцитозом. Распространенность составляет 29:100000. Заболевание выявляют в различных возрастных группах — от 15 до 80 лет, описаны случаи семейной эритремии. С одинаковой частотой болеют и мужчины, и женщины, хотя существуют данные о более частой заболеваемости мужчин.
Этиология
Этиология заболевания неизвестна. Костный мозг функционирует вне зависимости от уровня эритропоэтина. Эритремия представляет собой новообразование стволовых клеток костного мозга, в котором резко увеличено число клеток. Происходит гиперплазия всех элементов костного мозга, которые вытесняют жировую ткань. Выявляются ускоренное обновление и избыточное образование эритроцитов, гранулоцитов и тромбоцитов.
Доказана клональная природа эритремии по результатам исследования гетерозиготных по локусу глюкозо-6-фосфатдегидрогеназы (Г-6-ФД) больных женщин, у которых обнаружена только одна изоформа Г-6-ФД в эритроцитах, гранулоцитах и тромбоцитах. Опухолевые клетки, принадлежащие клону, подавляют пролиферацию нормальных клеток. Эритропоэз постепенно уменьшается, что приводит к анемии и остеомиелофиброзу.
В последнее время на основе эпидемиологических наблюдений выдвигаются предположения о связи болезни с трансформацией стволовых клеток. Наблюдается мутация тирозинкиназы JAK2, где в позиции 617 валин заменён фенилаланином. Хотя эта мутация наблюдается и при других гематологических заболеваниях, при эритремии она встречается наиболее часто.
Патогенез
Патогенез эритремии связан с нарушением процесса кроветворения (гемопоэза) на уровне клетки-предшественницы. Гемопоэз приобретает характерную для опухоли неограниченную пролиферацию клетки-предшественницы, потомки которой образуют специализированный фенотип во всех ростках кроветворения.
Эритремия характеризуется образованием эритроидных колоний при отсутствии экзогенного эритропоэтина (возникновение эндогенных эритропоэтин-независимых колоний – признак, позволяющий отличить эритремию от вторичного эритроцитоза).
Образование эритроидных колоний свидетельствует о нарушении процесса реализации регуляторных сигналов, которые миелоидная клетка получает из внешней среды. Основой патогенеза эритремии являются дефекты генов, кодирующих белки, которые отвечают за поддержание миелопоэза в рамках нормы.
Симптомы
Заболевание характеризуется длительным течением. Начальными проявлениями заболевания могут быть нарастающая слабость, головная боль, головокружение, шум в ушах, ухудшение зрения, бессонница, обусловленные гиперволемией и повышенной вязкостью крови. Многие больные жалуются на кожный зуд и онемение в пальцах. Кожа лица, кончик носа, кистей рук и стоп может быть гиперемирована.
Иногда развивается эритромелалгия — синдром, характеризующийся яркой гиперемией и жгучей болью в дистальных отделах ног и у некоторых больных гангреной кончиков пальцев. У 80% больных увеличена селезенка, часто выявляется гепатомегалия.
Нередко развиваются осложнения: параличи, эпилептоидные припадки, трофические язвы, тромбозы, синдром Бадда-Киари (тромбоз печеночных вен), кровоточивость (внутрикожные кровоизлияния, кровотечения из носа, десен и желудочно-кишечные кровотечения), вторичная артериальная гипертония.
На поздних стадиях болезни при снижении эритропоэтической активности костного мозга развивается анемический синдром. У некоторых больных выявляют нефролитиаз и подагру, обусловленные гиперурикемией.
Стадии болезни
Первая стадия (начальная). Длится около 5 лет (возможен и более длительный срок). Характеризуется умеренными проявлениями плеторического синдрома, размер селезенки не превышает норму. Общий анализ крови выявляет умеренное повышение количества эритроцитов, в костном мозге наблюдается усиленное образование эритроцитов (также возможно увеличение количества всех клеток крови, за исключением лимфоцитов). На данной стадии осложнения практически не возникают.
Вторая стадия. Эта стадия может протекать в двух формах: полицитемической (II A) и полицитемической с миелоидной метаплазией селезенки (II Б).
- Форма II A, длящаяся от 5 до 15 лет, сопровождается выраженным плеторическим синдромом, увеличением печени и селезенки, наличием тромбоза, кровотечениями. Опухолевый рост в селезенке не выявляется. Возможен дефицит железа, возникающий из-за частых кровотечений. Общий анализ крови выявляет нарастание количества эритроцитов, тромбоцитов и лейкоцитов. В костном мозге наблюдаются рубцовые изменения.
- Для формы II Б характерны прогрессирующее увеличение печени и селезенки, наличие в селезенке опухолевого роста, тромбозы, общее истощение, наличие кровотечений. Общий анализ крови позволяет обнаружить увеличение количества всех клеток крови, за исключением лимфоцитов. Эритроциты приобретают разные размеры и форму, появляются незрелые клетки крови. Рубцовые изменения в костном мозге постепенно нарастают.
Третья стадия (анемическая). Развивается спустя 15-20 лет после начала заболевания и сопровождается выраженным увеличением печени и селезенки, обширными рубцовыми изменениями в костном мозге, циркуляторными нарушениями, снижением количества эритроцитов, тромбоцитов и лейкоцитов. Возможна трансформация в острый или хронический лейкоз.
Осложнения
Осложнения болезни возникают из-за тромбозов и эмболий артериальных и венозных сосудов головного мозга, селезёнки, печени, нижних конечностей, реже других областей тела. Развиваются инфаркт селезёнки, ишемический инсульт, инфаркт сердца, цирроз печени, тромбоз глубоких вен бедра. Наряду с тромбозами отмечаются кровотечения, анемии, эрозии и язвы желудка и двенадцатиперстной кишки. Часто развиваются желчнокаменная и мочекаменная болезнь из-за повышения концентрации мочевой кислоты, нефросклероз.
Диагностика
При установлении диагноза истинной полицитемии большое значение имеет:
- Оценка клинических, гематологических и биохимических показателей (изменение гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, повышение вязкости крови, снижение СОЭ, увеличение содержания щелочной фосфатазы, сывороточного витамина В12);
- Характерный внешний вид больного: специфическая окраска кожи и слизистых оболочек, увеличение селёзенки, печени;
- Склонность больного к тромбозам.
Необходимо исключить заболевания, где есть гипоксия и неадекватное лечение витамином В12. Для уточнения диагноза возможно проведение трепанобиопсии и гистологическое исследование костного мозга.
Лабораторные данные: количество эритроцитов более 6,0х10 9 /л, гематокрит у мужчин выше 54%, а у женщин — выше 49%.
Гематокрит отражает число эритроцитов в единице объема крови. Он может повышаться при уменьшении объема плазмы. Поэтому для определения истинного эритроцитоза необходимо измерение массы эритроцитов. Ее измеряют с помощью 51 Сr. У мужчин масса эритроцитов составляет 28,3±2,8 мл/кг, у женщин — 25,4±2,6 мл/кг. Истинная полицитемия диагностируется при массе эритроцитов больше 36 мл/кг у мужчин и больше 32 мл/кг у женщин.
При прогрессировании заболевания в крови выявляют умеренно выраженный тромбоцитоз и лейкоцитоз с единичными метамиелоцитами и миелоцитами. При развитии анемии в периферической крови обнаруживают незрелые предшественники эритроцитов, анизо- и пойкилоцитоз, микроциты и овалоциты. В костном мозге характерна гиперплазия трех ростков миелопоэза, может быть увеличено количество эритро- и нормобластов.
Насыщение гемоглобина кислородом в артериальной крови (SaO2) нормальное, активность щелочной фосфатазы в лейкоцитах повышена у большинства больных. Уровень сывороточного эритропоэтина низкий или неопределим. Уровень витамина В12 и В12-связывающая способность сыворотки крови повышены.
Согласно рекомендации Комитета исследования истинной полицитемии диагноз может быть поставлен при наличии всех трех основных или сочетания двух основных и двух дополнительных критериев.
- Основные критерии — увеличение массы эритроцитов (у мужчин больше 36 мл/кг, у женщин больше 32 мл/кг), SaO2 больше 92%, спленомегалия.
- Дополнительные критерии — лейкоцитоз, тромбоцитоз, повышенная активность щелочной фосфатазы лейкоцитов, повышение уровня витамина В12 в сыворотке больше 900 пг/мл.
Дифференциальный диагноз эритремии проводят с вторичным эритроцитозом и относительным (ложным) эритроцитозом.
Вторичный эритроцитоз (вторичные полицитемии) развиваются при тканевой гипоксии, обусловленной образованием карбоксигемоглобина, не способного транспортировать О2. Главной причиной его образования является курение. Эритроцитоз развивается при хронической обструктивной болезни легких и врожденных пороках сердца со сбросом крови справа налево, сопровождающихся гипоксемией.
Вторичный эритроцитоз выявляется при длительном пребывании на больших высотах и при гиповентиляции, связанной с поражением дыхательного центра, и апноэ во время сна. Эритроцитоз может быть при семейных гемоглобинопатиях с высоким сродством гемоглобина к О2.
Вторичные эритроцитозы нередко развиваются при опухолях и кистах почек, способных секретировать эритропоэтин, печеночноклеточном раке, феохромоцитоме, гемангиобластоме мозжечка, миоме матки.
Дифференциальный диагноз между первичным и вторичным эритроцитозами основывается на различии клинических проявлений и определении концентрации эритропоэтина — гликопротеидного гормона, вырабатываемого главным образом почками и частично печенью. При вторичных эритроцитозах его концентрация в плазме резко повышена. Но при хронической обструктивной болезни легких и пороках сердца концентрация эритропоэтина в плазме может быть нормальной.
Для дифференциального диагноза эритремии и вторичных эритроцитозов большое значение имеет активность щелочной фосфатазы лейкоцитов, которая при вторичных эритроцитозах обычно нормальная. Высокое сродство гемоглобина к О2 определяется по показателю Р50 — парциальное давление кислорода, при котором гемоглобин насыщается им на 50%.
Относительный (ложный) эритроцитоз характеризуется нормальной массой эритроцитов и уменьшенным объемом плазмы. Это состояние развивается при длительном приеме мочегонных средств, обширных ожогах или поносе, и называется стрессовой полицитемией или синдромом Гайсбека.
Лечение
Целью лечения является уменьшение вязкости крови и борьба с тромбогеморрагическими осложнениями. Вязкость крови напрямую связана с количеством эритроцитов, поэтому применяются методы лечения, уменьшающие массу эритроцитов: кровопускание и химиотерапия (циторедуктивная терапия). Дополнительно применяют средства симптоматического действия. Лечение больного и его наблюдение должно осуществляться гематологом.
Основным методом элиминации эритроцитов является кровопускание. Кровопускание уменьшает объём крови и нормализует гематокрит. В начальной стадии заболевания удаляются 300–500 мл крови через день. При высоком АД, атеросклерозе сосудов мозга, ИБС и у пожилых — 250 мл крови 2 раза в неделю. После снижения гематокрита до нормальных величин (ниже 45%) его контролируют ежемесячно и, если он повышается, проводят кровопускание. При необходимости после кровопусканий объем внутрисосудистой плазмы восполняют введением реополиглюкина или изотонического раствора.
Кровопускание с успехом можно заменить эритроцитаферезом. Эритроцитаферез — метод экстракорпоральной гемокоррекции, который позволяет удалять избыток эритроцитов и тромбоцитов. Процедура проводится с интервалами в 5-7 дней.
Химиотерапия показана в развернутой стадии заболевания. Алкилирующие средства (хлорамбуцил, циклофосфамид, бусульфан) назначают при тромбоцитозе более 1 млн/мкл, тромбозах, спленомегалии, не поддающемуся лечению зуде, пожилым больным и больным с сердечно-сосудистыми заболеваниями, плохо переносящим кровопускание. Но миелосупрессоры обладают лейкозогенным эффектом.
В настоящее время для уменьшения числа тромбоцитов и при спленомегалии применяют гидроксимочевину внутрь в дозе 10–15 мг/кг/сут или интерферон альфа-2а в/в или в/м, начиная с дозы 3 млн МЕ/сут с последующим постепенным увеличением до 6–9 млн МЕ/сут. При снижении числа лейкоцитов ниже 4000/мкл или числа тромбоцитов ниже 100000/мкл прием препаратов приостанавливают. Повторное их назначение возможно после нормализации показателей крови. Оба препарата обладают выраженными побочными действиями.
Радиоактивный фосфор ( 32 P) эффективно используют для регуляции костно-мозгового кроветворения, особенно у больных старших возрастных групп. После в/в введения 32 P ремиссия наблюдается у 80% больных в течение 6 мес. Но радиоактивный фосфор способствует трансформации истинной полицитемии в острый лейкоз, при котором обычно выявляется резистентность к химиотерапии.
При гиперурикемии назначают аллопуринол внутрь в дозе 300 мг/сут. Генерализованный зуд на поздних стадиях заболевания устраняется антигистаминными средствами, холестирамином, циметидином и гидроксимочевиной. При повышенном АД назначают гипотензивные препараты (обычно ингибиторы АПФ). Салицилаты назначают только при эритромелалгии.
Питание при эритремии должно соответствовать требованиям лечебного стола по Певзнеру №6 (уменьшают количество белковых продуктов, исключают фрукты и овощи красного цвета и продукты с содержанием красителей).
Пересадка костного мозга при полицитемии применяется редко, так как пересадка костного мозга сама по себе может привести к неблагоприятным исходам. Спленэктомия возможна только в случае выраженного гиперспленизма. При предположении развития острого лейкоза операция противопоказана.
Прогноз
Общая продолжительность заболевания составляет 8—10 лет, но 50% больных с выраженными клиническими проявлениями полицитемии умирает в течение 2-х лет после установления диагноза. Основная причина смерти — сосудистые осложнения, реже — кровотечения, трансформация заболевания в миелофиброз и развитие острого лейкоза. Острый лейкоз чаще развивается у больных, при лечении которых применяется радиоактивный фосфор ( 32 P) или алкилирующие средства.
Общие сведения
Патогенез
Истинная полицитемия – это клональная неопластическая болезнь, основой которой является процесс трансформации кроветворной стволовой клетки. Вследствие дефекта такой клетки происходит соматическая мутация в гене янускиназы рецепторов цитокинов. Это приводит к пролиферации миелоидных ростков кроветворения, в основном эритроцитарного, что повышает риск развития тромбозов и тромбоэмболий.
Продолжительная пролиферация гемопоэтических клеток провоцирует развитие фиброза и замещение костного мозга коллагеновыми волокнами, вследствие чего развивается вторичный постполицитемический миелофиброз. В некоторых случаях прогрессирование болезни продолжается, и она переходит в фазу бластной трансформации.
Характерным симптомом заболевания является наличие скоплений полиморфных мегакариоцитов, как небольших, так и гигантских.
В ходе развития заболевания отмечается повышение массы циркулирующих эритроцитов, увеличивается гематокрит, становится выраженной вязкость крови, существенно возрастает уровень гемоглобина. Вследствие перечисленных факторов и тромбоцитоза нарушается микроциркуляция и происходят тромбоэмболические осложнения. К процессу присоединяется миелоидная метаплазия селезенки.
У достаточно существенной части больных на стадии миелофиброза определяются хромосомные аномалии.
Классификация
Отмечается две формы полицитемии – истинная и относительная.
Истинная эритремия, в свою очередь, может быть первичной и вторичной.
Относительная форма болезни отмечается, если уровень эритроцитов нормальный, но понижается объем плазмы. Это состояние также называют ложной или стрессовой полицитемией.
Причины
До сих пор причины эритроцитоза точно не определены. В настоящее время ученые подтвердили, что причины развития заболевания связаны с наследственным фактором.
Кроме того, спровоцировать развитие этой болезни могут такие внешние факторы:
- Воздействие на организм токсических веществ — лаков, красок, химических инсектицидов.
- Продолжительный прием некоторых лекарств – антибиотиков, препаратов золота.
- Перенесенный туберкулез, некоторые вирусные заболевания.
- Влияние радиоактивного излучения.
Симптомы полицитемии
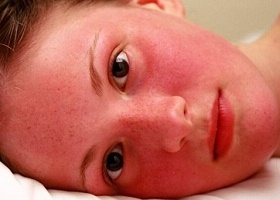
По мере развития заболевания симптомы болезни Вакеза видоизменяются. Симптомы истинной полицитемии зависят от стадии заболевания. Медики выделяют четыре стадии болезни, отображающие те патологические изменения, которые происходят в селезенке и в костном мозге.
- Первая стадия – начальная. Она может продолжаться пять и больше лет. В этот период отмечается умеренный эритроцитоз и умеренная плетора, селезенка на этой стадии не пальпируется. В костном мозге отмечается панмиелоз. Есть невысокая вероятность сосудистых и тромботических осложнений. Внешне проявляется акроцианоз, плетора, эритромелалгии (парестезии и жжение в кончиках пальцев), зуд кожи после мытья. Когда увеличивается общий объем циркулирующей крови, развивается артериальная гипертензия. При этом лечение гипотензивными средствами людей, которые ранее не страдали гипертензией, является неэффективным. Постепенно развиваются проявления церебрального атеросклероза, ишемической болезни сердца. Больные жалуются на головные боли, болезненность в пальцах при движении.
- Вторая стадия – развернутая, эритремическая. Может отмечаться на протяжении 10-15 лет. Если эта стадия протекает без миелоидной метаплазии селезенки, то у больного нарушается общее состояние, отмечается выраженная плетора, панмиелоз. Высока вероятность тромботических осложнений – некрозовкончиков пальцев, инсульта, инфаркта. Больного могут беспокоить боли в костях, руках и ногах. Если у больного отмечается миелоидная метаплазия селезенки, наблюдаются гепатоспленомегалия и панмиелоз. Умеренно выражена плетора, повышена кровоточивость. Вероятны тромботические осложнения. Кожные покровы становятся багрово-синими, беспокоят жгучие боли в кончиках пальца, мочках ушей. Возможно нарушение чувствительности. Могут беспокоить боли в подреберье вследствие увеличения печени и селезенки, вероятна кровоточивость десен, боли в суставах, язвенные нарушения ЖКТ.
- Третья стадия – анемическая. Это терминальный период, в котором развивается анемический синдром, выраженный миелофиброз. Увеличивается печень, селезенка. Нарастает коллагеновый миелофиброз в костном мозге. Нарастают кахексия и спленомегалия, отмечаются проявления плеторы, а также осложнения, спровоцированные тромбозом. Происходят кровоизлияния в разных органах, усугубляется выраженность общих симптомов.
Таким образом, истинная эритремия может провоцировать следующие симптомы:
Анализы и диагностика
Для установления диагноза проводят лабораторный анализ крови и дополнительные обследования (УЗИ, КТ). Чтобы правильно установить диагноз, врачи оценивают показатели анализа крови. Эритремия определяется, если в наличии есть определенные показатели, основные и дополнительные. Подозрение на эритремию возникает, если в общем анализе крови есть отклонения, в частности, повышен гемоглобин (больше 18,5 г/дл у мужчин, больше 16,5 г/дл у женщин). Обращается внимание и на ряд других показателей (эритроцитоз, тромбоцитоз, иногда – панцитоз).
Главными критериями для установления такого диагноза являются:
- Увеличение количества эритроцитов (у мужчин — выше 36 мл/кг, у женщин — выше 32 мл/кг).
- Нормальное насыщение кислородом артериальной крови (более 92%).
- Спленомегалия.
Дополнительными критериями являются:
- Лейкоцитоз (выше 12 х 109/л без признаков инфекции).
- Тромбоцитоз (выше 400 х 109/л).
- Повышенный уровень витамина В12 (выше 900 пг/мл).
- Активность щелочной фосфатазы.
Анализируются также другие лабораторные показатели. Для подтверждения диагноза оценивают гистологическую картину головного мозга.
Кроме того, важное значение при установлении диагноза имеют такие факторы:
- Характерная внешность пациента – наличие специфической окраски кожи и слизистых.
- Увеличенная селезенка, печень.
- Склонность к образованию тромбов.
- Наличие общих симптомов, характерных для истинной полицитемии.
Дифференциальную диагностику проводят с вторичными эритроцитозами.
Лечение полицитемии
Лечение проводят так, чтобы снизить вязкость крови у больного и максимально уменьшить риск серьезных осложнений – образования тромбов и кровотечений.

Эритроцитоз — это состояние, характеризующееся увеличением содержания в крови красных кровяных телец — эритроцитов. Если рассматривать его как сугубо лабораторный показатель, несложно заметить, что он свойственен чрезвычайно большому числу состояний, причем, в некоторых случаях носит даже физиологический характер.
В зависимости от первопричины, выделяют несколько разновидностей эритроцитоза, которые отличаются еще и симптоматикой, поэтому подходы к терапии тоже разнятся. В каждом случае, когда у пациента выявлено повышение эритроцитов, предстоит полноценное обследование в целях определения причин патологии и мер борьбы с ней.
Причины и разновидности эритроцитоза
При эритроцитозе, независимо от его причины, происходит увеличение содержания эритроцитов, влекущее нарастание гематокрита. В некоторых случаях заметен прирост и иных кровяных клеток, который отражает дисфункцию костномозговой ткани — болезнь Вакеза, например.
Чтобы объективно оценивать показатели анализа крови, важно определиться с нормой, которая имеет отличия у взрослых и детей, мужчин и женщин. Так, верхним пределом нормы гематокрита у мужчин считают 0,48, у женщин — 0,47. Эритроциты не должны превышать 5,5х10 12 /л и 5,0х10 12 /л, гемоглобин — 164 г/л и 172г/л у мужчин и женщин соответственно. Масса эритроцитов на кг веса не должна быть более 36 мг у мужчин и 32 мг — у женщин.
На основании данных гематологического анализа специалист определяется, есть ли повышение эритроцитов, если да — необходимо решить, в чем причина. Иными словами, имеет место истинное увеличение числа красных кровяных телец в организме либо оно носит относительный характер и связано с перераспределением клеточной массы и объема плазмы.
Таким образом, выделяют несколько видов эритроцитоза:
- Первичный — когда число клеток увеличивается из-за усиленной их продукции в костном мозге, нередко причина — в генетических мутациях;
- Вторичный — отражает наличие другой патологии, проявляющейся гипоксией, обезвоживанием и др.;
- Абсолютный — увеличивается общее число циркулирующих эритроцитов крови;
- Относительный — число красных кровяных клеток в рамках нормальных значений, но имеет место недостаток жидкой части крови.

Об относительном эритроцитозе говорят, если численность эритроцитов не увеличилась, при этом плазмы стало меньше. Понятно, что общее число клеток, циркулирующих по сосудам тела, при этом будет нормальным, но из-за сгущения крови по причине убыли жидкой ее части появляются лабораторные признаки эритроцитоза. Относительный эритроцитоз чаще носит вторичный характер и не связан с патологией самих эритроцитов или кроветворной ткани.
Причинами относительного эритроцитоза могут быть:
- Потеря воды при обезвоживании на фоне приема мочегонных, кишечных инфекций с диареей и рвотой;
- Ожоговая болезнь;
- Артериальная гипертензия;
- Синдром Гайсбека, проявляющийся гипертензией, излишним весом и тревожным расстройством.
Абсолютный эритроцитоз сопровождается приростом абсолютного числа красных клеток крови в единице ее объема. Этот процесс говорит о повышенной пролиферативной активности костного мозга, в котором образуется и созревает избыточное количество клеток, причем, степень зрелости их может быть недостаточной, что свидетельствует об опухолевом характере патологии. Причины абсолютного эритроцитоза:
- Истинная полицитемия;
- Наследственно-семейный эритроцитоз.

Первичным именуют эритроцитоз, который сопровождается патологией кроветворения и собственно эритроцитов. Он может возникнуть как следствие генетических мутаций, воздействия канцерогенов на ростки костного мозга. К этой группе эритроцитозов относят:
- Эритремию — истинная полицитемия или болезнь Вакеза, имеющая опухолевую природу и сопровождающаяся избыточной продукцией эритроцитов костным мозгом;
- Первичный эритроцитоз при аномалиях рецепторного аппарата (наследственно обусловленный), когда красные клетки излишне чувствительны к стимулятору их пролиферации (эритропоэтину).
Вторичный характер эритроцитоза проявляется при усилении секреции эритропоэтина, стимулирующего образование красных клеток в костном мозге. Он может быть связан с попытками организма компенсировать гипоксию:
- При хронической дыхательной недостаточности (абсцессы легких, туберкулез, хронический бронхит, бронхиальная астма, эмфизема и др.);
- При пороках сердца со сбросом венозной крови в артериальное русло (врожденные дефекты перегородок и крупных сосудов, отходящих от сердца);
- При снижении вентиляции легких у людей с сильным ожирением, поражениями головного мозга;
- У жителей высокогорья, альпинистов, пребывающих в условиях недостатка кислорода во вдыхаемом воздухе;
- У злостных курильщиков;
- У людей, принимающих андрогены с лечебной целью.
В некоторых случаях вторичный эритроцитоз развивается не в ответ на гипоксию, которой может и не быть, а по причине увеличения концентрации эритропоэтина:
- Почечная патология — рак и другие опухоли, кисты, состояние после пересадки почки, гидронефротическая трансформация, поликистоз, сужение почечных артерий;
- Рак печени;
- Опухоли мозжечка.
Редкими причинами вторичного эритроцитоза считают миому матки и злокачественные новообразования яичников, а также феохромоцитому. Вторичный эритроцитоз бывает как абсолютным, так и относительным, тогда как первичный — это обычно истинное нарастание численности эритроцитов крови.
Какие обследования понадобятся для диагностики эритроцитоза?
При обнаружении повышенных эритроцитов, нужно проводить дальнейшее обследование, направленное на выяснение причины изменений. Пациента осматривают, уточняют перечень принимаемых лекарств, характер патологии и операций, перенесенных в прошлом.

Лабораторная диагностика эритроцитоза включает:
- Общий анализ с определением клеточного состава крови — могут быть повышены только эритроциты или и другие клетки, происходящие из белого ростка кроветворения (лейкоциты, эозинофилы), а также тромбоциты;
- Определение газового состава крови: чем ниже насыщение кислородом или чем выше концентрация карбоксигемоглобина (как у курильщиков), тем выше эритроцитоз;
- Определение массы эритроцитов и объема плазмы крови;
- Уровень эритропоэтина (не самый достоверный показатель, оценивается комплексно).
После лабораторных анализов назначаются УЗИ или КТ органов брюшной полости для уточнения состояния почек, по показаниям — исследования других органов в зависимости от подозрений врача. При вероятной первичной эритремии диагностике может помочь трепанобиопсия костного мозга.

Первичный эритроцитоз
Если симптоматический эритроцитоз (вторичный) — лишь симптом другой патологии, которая определяет причину, признаки и тактику лечения, то первичное увеличение эритроцитов представляет собой отдельное самостоятельное заболевание со своими специфическими причинами и клиническими проявлениями, поэтому имеет смысл узнать о нем несколько подробнее.
Самой частой причиной первичного абсолютного эритроцитоза считают болезнь Вакеза, или полицитемию. Это заболевание относят к хронической опухолевой патологии костномозговой ткани, сопровождающейся избыточным размножением клеток всех трех ростков кроветворения — эритроцитов, тромбоцитов и лейкоцитов, повышением объема циркулирующей крови и увеличением селезенки.
Эритроцитозу подвержены пожилые люди, у мужчин патология диагностируется несколько чаще. Несмотря на относительную редкость заболевания (около 5 случаев на миллион населения в год), внимание к проблеме связано с высокой вероятностью появления тромбозов, кровотечений у больных, а также риском преобразования полицитемии в острые лейкозы.

Среди причин болезни Вакеза выделяют:
- Спонтанные мутации в стволовых клетках, дающих начало аномальным клонам клеток крови, не отвечающим на действие эритропоэтина;
- Наследственность — среди евреев, например, отмечены семейные случаи патологии.
Клоны аномальных красных кровяных клеток, зреющие в костном мозге, существуют самостоятельно, бесконтрольно размножаются, так как на них не действует эритропоэтин, и их считают главным субстратом эритремии.
Абсолютный эритроцитоз при болезни Вакеза способствует изменению вязкости крови (сгущение), ее свертываемости, а также нарушению структуры и размеров печени и селезенки. Пациенты с густой кровью склонны к тромбообразованию, в тканях развивается гипоксия и застой крови. Напряжение красного костного мозга в конечном итоге приводит к истощению его функции, обеднению структуры и фиброзу.
Истинный эритроцитоз развивается медленно, на первых этапах не дает никаких проявлений и может быть диагностирован случайно. Первыми симптомами эритремии считаются:
- Тяжесть и шум в голове;
- Головокружения;
- Расстройства зрения;
- Похолодание кожи конечностей;
- Нарушения сна.
Эти симптомы симулируют многие другие заболевания, в частности, артериальную гипертензию, поэтому долгое время могут оставаться без должного внимания, особенно, у пожилых людей. По мере нарастания объема циркулирующей крови и количества клеток, в ней находящихся, появляются симптомы полнокровия:
- Красная окраска кожи, особенно, открытых частей тела;
- Расширенные капилляры и мелкоточечные кровоизлияния в коже;
- Краснота склер за счет расширенных сосудов;
- Синюшность мягкого неба при обычном цвете твердого;
- Зуд кожи;
- Краснота, болезненность и жжение кончиков пальцев.
В запущенной стадии заболевания больных мучают интенсивные головные боли, болезненность в костях, сердце, повышение артериального давления, кровоточивость десен, кожные гематомы. При осмотре выявляется увеличенная селезенка, реже — печень. Повышение вязкости из-за эритроцитоза способствует микротромбообразованию, трофическим расстройствам в коже и слизистых пищеварительного тракта.
В числе осложнений — тромбозы мозговых артерий и инсульты, инфаркт сердечной мышцы, тромбоэмболия легочной артерии, кровотечения из желудка или кишечника. В крови пациентов с первичной эритремией выявляют эритроцитоз и повышенный гемоглобин, а также увеличение числа лейкоцитов и тромбоцитов, что не всегда отмечается при вторичном эритроцитозе.
Вторичный эритроцитоз
При вторичном эритроцитозе повышение содержания красных кровяных клеток отражает адаптационные процессы в ответ на недостаток кислорода, а также патологию — избыток секреции стимуляторов образования эритроцитов, сгущение крови, стрессы, эндокринные расстройства и т. д. Классификация вторичных эритроцитозов сложна и включает перечень самых разных состояний, ведущих к повышению эритроцитов.

эритроцитоз под микроскопом
Стрессовые эритроцитозы связаны с поступлением в кровоток излишнего числа клеток из депо. К ним приводят:
- Сильные переживания и нервные потрясения;
- Длительная бессонница;
- Чрезмерные физические нагрузки;
- Гипертонические кризы.
На фоне перечисленных явлений наблюдается выброс адреналина и иных биологически активных веществ, действующих на рецепторный аппарат селезенки, которая в ответ сокращается и отправляет в периферическую кровь хранящиеся в ней красные кровяные клетки. Такой тип вторичного эритроцитоза обратим и со временем может самоликвидироваться.
Так называемый гемоконцентрационный вторичный эритроцитоз вызван потерей воды или перемещением жидкости из сосудов в ткани. Он относителен, поскольку масса клеток не изменяется. Причинами его являются:
- Чрезмерное потоотделение (работа в горячих цехах, пребывание на солнце без возможности попить, сильная лихорадка);
- Понос и рвота при патологии органов пищеварения, кишечных инфекциях, опухолях мозга;
- Кетоацидоз у больных диабетом;
- Ожоговая болезнь;
- Обширные язвенные и некротические поражения кожи.
Легочный вторичный эритроцитоз — один из наиболее частых, вызывается разнообразными заболеваниями органов дыхания. Его относят с абсолютным эритроцитозам, потому что происходит нарастание общего числа эритроцитов. Это состояние, скорее, не нарушение, а естественный приспособительный процесс в ответ на нехватку кислорода.
В основе патогенеза легочного эритроцитоза лежат снижение насыщения крови кислородом, гипоксические изменения в тканях, повышенный синтез эритропоэтина и активация созревания большого числа эритроцитов. Он возникает при:
- Хронических обструктивных воспалительных процессах в бронхах;
- Бронхиальной астме;
- Эмфиземе;
- Состоянии после удаления большого объема легочной паренхимы;
- Ателектазах легкого;
- Пневмосклерозе;
- Спайках в грудных полостях;
- Выпотном плеврите;
- Новообразованиях легких;
- Пневмокониозах (асбестоз, например);
- Стенозе легочной артерии и ее ветвей.
Особенностью лабораторных изменений при легочном типе расстройства считают высокий эритроцитоз и повышение гемоглобина (до 10х10 12 /л и более эритроцитов и до 250 г и более гемоглобина в литре крови). Ввиду сильнейшего сгущения крови скорость оседания эритроцитов (СОЭ) может равняться нулю.
Самостоятельной причиной симптоматического эритроцитоза считают курение, которое провоцирует увеличение доли карбоксигемоглобина в крови на фоне гипоксических процессов в тканях. Прирост эритроцитов будет еще выше, если курильщик имеет хронический бронхит либо страдает ожирением.
Поскольку созревание костномозговых ростков подчиняется действию гормонов, существенное место среди вторичных эритроцитозов занимают эндокринно-обменные виды патологии. Умеренное повышение числа эритроцитов характерно для заболеваний щитовидной железы, в том числе — рака, патологии надпочечников (гиперальдостеронизм, синдром Иценко-Кушинга, феохромоцитома), гипофиза, семенников у мужчин (новообразования), яичников (киста, туберкулез).
Дисциркуляторные эритроцитозы сопровождают патологию сердца и сосудов — врожденные пороки сердца со сбросом венозной крови в артериальный круг, патология легочной артерии, хроническая легочно-сердечная недостаточность. Они нередки у малышей первых месяцев жизни с тяжелыми врожденными аномалиями сердца.
Более редкие причины вторичного эритроцитоза — новообразования поджелудочной железы, рак печени, тромбоз печеночных вен, язвы желудка и 12-перстной кишки, миома матки, поражения селезенки, гемангиобластома мозжечка и даже профессиональные вредности. Есть данные, что число эритроцитов увеличивается при работе с марганцем, в условиях повышенной вибрации, в загрязненном угольной пылью или песком воздухе.
У детей также возможно возникновение эритроцитоза. Наиболее характерными предрасполагающими факторами для повышения эритроцитов и гемоглобина у них считают врожденные сердечные пороки, легочную патологию и расстройства работы почек. Нередко диагностируется генетический характер патологии.
Эритремия с гиперплазией костномозговых ростков, нарастанием числа тромбоцитов и лейкоцитов у детей диагностируется редко. С первых дней жизни в крови происходит повышение уровня гемоглобина, который может достигать 200 г/л и более. Симптомами эритроцитоза могут стать судороги, острая дыхательная недостаточность, учащение пульса, желтуха, сердечная недостаточность. Есть сведения, что эритроцитозу новорожденных больше подвержены малыши с синдромом Дауна и Беквита, которые родились с низким весом. Причина такого явления часто остается невыясненной.
Лечение эритремий зависит, в первую очередь, от их причин. При вторичном повышении эритроцитов на фоне заболеваний внутренних органов или желез внутренней секреции терапия направлена на ликвидацию основной патологии, курильщикам с эритроцитозом стоит расстаться с пагубной привычкой, людям с ожирением — принять меры по снижению веса.
Первичная эритремия лечится кровопусканием, эритроцитаферезом, назначением цитостатиков. Для нормализации вязкости и свертываемости крови применяют гепарин, аспирин, курантил. Малышам с первичным эритроцитозом тоже могут проводить кровопускание, однако с осторожностью из-за высокого риска развития у них последующей анемии.
Видео: лекция об эритроцитозах
Читайте также:


