Эпид режим в онкологии
В настоящее время под эпидемиологией рака понимают раздел онкологии,который изучает частоту, причины возникновения закономерности распространения злокачественных новообразований на определенной территории среди всего населения или отдельных его групп. В онкологической эпидемиологии применяется комплексный метод, включающий статистические исследования, эпидемиологическое обследование, сравнительно-исторический анализ, элементы медицинской географии, экспериментальное моделирование.
1.2. ОПИСАТЕЛЬНАЯ (ДЕСКРИПТИВНАЯ) ЭПИДЕМИОЛОГИЯ РАКА.
Описательная эпидемиология изучает особенности распространения отдельных форм злокачественных опухолей в конкретных группах населения. Предмет изучения описательной эпидемиологии - заболеваемость и смертность вразных географических регионах, населенных пунктах. Основными задачами онкологической статистики являются:
· определение современного состояния и основных тенденций заболеваемости, болезненности и смертностей населения от злокачественных опухолей;
· оценка эффективности мероприятий в области, профилактики и раннего выявления злокачественных новообразований, лечения и реабилитации онкологических больных;
· обеспечение органов здравоохранения постоянной информацией для оперативного руководства системой противораковой борьбы
Объектами изучения онкологической статистики являются:
· распространение опухолей среди всего населения и отдельных его групп;
1.3. АНАЛИТИЧЕСКАЯ ЭПИДЕМИОЛОГИЯ РАКА
Этиологические гипотезы, возникающие из таких наблюдений, подкрепляются углубленным изучением населения, причинно-следственных связей между заболеванием и его возможным фактором риска и особенностей распространения рака по времени, месту возникновения, а также по индивидуальным характеристикам заболевших, что и составляет основу аналитической эпидемиологии.
Основными задачами аналитической эпидемиологии рака являются:
· ответственных за возникновение зпокачественных новообразовании у человека;
· определение опасности канцерогенного воздействия различных факторов окружающей среды на человека, в том числе изучение проблем профессионального рака;
· анализ причин неэффективности( эффективности) тех или иных мероприятий по профилактике и лечению злокачественных опухолей.
3. Связь между злокачественными новообразованиями и социальными, географическими и природно-этническими факторами. 1.4. ЭКСПЕРИМЕНТАЛЬНАЯ ЭПИДЕМИОЛОГИЯ РАКА
Экспериментальные эпидемиологические исследования или так называемые интервенционные контролируемые исследования предполагают проведение в какой-то степени эксперимента на человеке. Таких исследованиях обычно изучается аффект удаления или снижения воздействия предполагаемого канцерогена
на заболеваемость и смертность от рака, этиологически возможно связанного с ним. Включенные в них лица подвергаются влиянию факторов с предположительно ингибирующим канцерогенез.
Понятие о рандомизации. Процесс случайного распределения вариантов лечения (другого воздействия) между пациентами называется рандомизацией. Метод конвертов: 1. Слепой (исследователь знает, а пациент нет). 2 . Двойной слепой( никто не знает).
-
1 В медицинских организациях использованные медицинские маскиподлежат обеззараживанию и удалению как отходы класса В2 В случаях отсутствия средств индивидуальной защиты лица у медицинского персонала, и попадания биологического материала, содержащего COVID – 19, на кожные покровы или слизистые рекомендуетсяпротереть 70-% раствором спирта
3 Для защиты органов дыхания медицинского персонала, в функции которых входит сбор и удаление отходов класса В, рекомендуется использовать
4 Для обеззараживания воздуха ультрафиолетовым излучением в присутствии людей могут использоваться
закрытые бактерицидные облучатели
5 К СИЗ, необходимым для водителя и персонала, которые транспортируют больного с подозрением на COVID – 19, относятся
шапочка, противочумный халат, респиратор
6 Какие основные симптомы характерны для коронавирусной инфекции?
повышенная температура, сухой кашель, одышка
7 Какой стороной к лицу следует надевать маску, если одна из них имеет цвет?
8 Медицинский персонал, осуществляющий уход за больным коронавирусной инфекцией, должен подвергаться ежедневным осмотрам с термометрией 2 раза в день в течение ____ после последнего контакта с больным
9 Обработка белья больного и предметов ухода осуществляется с помощью
погружения в дезсредство
10 Одежда больного коронавирусной инфекцией должна храниться
в баках в индивидуальных мешках в кладовой
11 Одним из основных осложнений коронавирусной инфекции является
12 Основными путями передачи коронавирусной инфекции являются
13 После выписки или смерти больного с COVID – 19 постельные принадлежности должны подвергаться
14 Предметы, использованные при транспортировании больного с подозрением на COVID – 19, подвергаются
обеззараживанию в медицинской организации
15 При попадании биологического материала, содержащего COVID – 19, на слизистые оболочки рта рекомендуется немедленно прополоскать рот
70-% раствором спирта
16 При соблюдении техники гигиенической обработки рук важным является соблюдение времени воздействия: руки должны быть влажными от антисептика не менее
17 При транспортировке больного с подозрением на COVID – 19 для предотвращения передачи коронавирусной инфекции допускается использование медицинским персоналом
респиратора класса защиты FFP2
18 С целью профилактики заражения коронавирусной инфекцией в случаях попадания биологического материала, содержащего COVID – 19, на слизистые глаз рекомендуется
закапать 2%-й раствор борной кислоты
19 Смена маски должна производиться
20 Срок эксплуатации респиратора определяется
производителем
21Механизмы передачи при инфекции, вызванной SARS-CoV-2Выберите НЕСКОЛЬКО правильных ответов
+ фекально-оральный
трансмиссивный
+ контактный
+ аспирационный
Подлежит госпитализации пациент с положительным результатом теста на COVID-19 при наличии одного из обстоятельств:
Выберите НЕСКОЛЬКО правильных ответов
+легком течении заболевания у детей в возрасте до 3 лет или наличии у детей в возрасте до 18 лет симптомов ОРВИ в сочетании с хроническими заболеваниями: сердечной недостаточностью, сахарным диабетом, бронхиальной астмой, врожденными пороками сердца и легких, находящихся на иммуносупрессивной терапии
+ легком течении заболевания в случае, если пациент относится к группам риска
+ наличии совокупности двух и более признаков: температура тела более 38,5℃, ЧДД 30 и более движений в минуту, насыщение крови кислородом по данным пульсоксиметрии (SpO2) менее 93%;
+ совместном проживании с лицами, относящимися к группам риска
+ беременности
положительного результата теста на COVID-19 достаточно для госпитализации
Меры санитарно-эпидемиологической безопасности при оказании помощи больным с коронавирусной инфекцией: 6 комментариев
Механизмы передачи при инфекции, вызванной SARS-CoV-2
Выберите НЕСКОЛЬКО правильных ответов
+ фекально-оральный
трансмиссивный
+ контактный
+ аспирационный
Подлежит госпитализации пациент с положительным результатом теста на COVID-19 при наличии одного из обстоятельств:
Выберите НЕСКОЛЬКО правильных ответов
+легком течении заболевания у детей в возрасте до 3 лет или наличии у детей в возрасте до 18 лет симптомов ОРВИ в сочетании с хроническими заболеваниями: сердечной недостаточностью, сахарным диабетом, бронхиальной астмой, врожденными пороками сердца и легких, находящихся на иммуносупрессивной терапии
+ легком течении заболевания в случае, если пациент относится к группам риска
+ наличии совокупности двух и более признаков: температура тела более 38,5℃, ЧДД 30 и более движений в минуту, насыщение крови кислородом по данным пульсоксиметрии (SpO2) менее 93%;
+ совместном проживании с лицами, относящимися к группам риска
+ беременности
положительного результата теста на COVID-19 достаточно для госпитализации
В настоящее время под эпидемиологией рака понимают раздел онкологии,который изучает частоту, причины возникновения закономерности распространения злокачественных новообразований на определенной территории среди всего населения или отдельных его групп. В онкологической эпидемиологии применяется комплексный метод, включающий статистические исследования, эпидемиологическое обследование, сравнительно-исторический анализ, элементы медицинской географии, экспериментальное моделирование.
1.2. ОПИСАТЕЛЬНАЯ (ДЕСКРИПТИВНАЯ) ЭПИДЕМИОЛОГИЯ РАКА.
Описательная эпидемиология изучает особенности распространения отдельных форм злокачественных опухолей в конкретных группах населения. Предмет изучения описательной эпидемиологии - заболеваемость и смертность вразных географических регионах, населенных пунктах. Основными задачами онкологической статистики являются:
определение современного состояния и основных тенденций заболеваемости, болезненности и смертностей населения от злокачественных опухолей;
оценка эффективности мероприятий в области, профилактики и раннего выявления злокачественных новообразований, лечения и реабилитации онкологических больных;
обеспечение органов здравоохранения постоянной информацией для оперативного руководства системой противораковой борьбы
Объектами изучения онкологической статистики являются:
распространение опухолей среди всего населения и отдельных его групп;
1.3. АНАЛИТИЧЕСКАЯ ЭПИДЕМИОЛОГИЯ РАКА
Этиологические гипотезы, возникающие из таких наблюдений, подкрепляются углубленным изучением населения, причинно-следственных связей между заболеванием и его возможным фактором риска и особенностей распространения рака по времени, месту возникновения, а также по индивидуальным характеристикам заболевших, что и составляет основу аналитической эпидемиологии.
Основными задачами аналитической эпидемиологии рака являются:
ответственных за возникновение зпокачественных новообразовании у человека;
определение опасности канцерогенного воздействия различных факторов окружающей среды на человека, в том числе изучение проблем профессионального рака;
анализ причин неэффективности( эффективности) тех или иных мероприятий по профилактике и лечению злокачественных опухолей.
Связь между злокачественными новообразованиями и социальными, географическими и природно-этническими факторами. 1.4. ЭКСПЕРИМЕНТАЛЬНАЯ ЭПИДЕМИОЛОГИЯ РАКА
Экспериментальные эпидемиологические исследования или так называемые интервенционные контролируемые исследования предполагают проведение в какой-то степени эксперимента на человеке. Таких исследованиях обычно изучается аффект удаления или снижения воздействия предполагаемого канцерогена
на заболеваемость и смертность от рака, этиологически возможно связанного с ним. Включенные в них лица подвергаются влиянию факторов с предположительно ингибирующим канцерогенез.
Понятие о рандомизации. Процесс случайного распределения вариантов лечения (другого воздействия) между пациентами называется рандомизацией. Метод конвертов: 1. Слепой (исследователь знает, а пациент нет). 2 . Двойной слепой( никто не знает).
Кагортный метод 1. Ретроспективный
Случай –контроль 2. Проспективный
Деонтология в онкологии.
Медицинская деонтология – наука о врачебном долге; совокупность этических норм при выполнении медиком своих профессиональных обязанностей, основанная на гуманизме.
Особенности медицинской деонтологии в онкологии:
а) самоизлечения практически не бывает, выздоровления больного всецело зависит от компетенции врача
б) страх населения перед злокачественными опухолями особенно велик
в) распространено мнение о бесперспективности лечения
Учитывая вышеперечисленное, при общении с пациентов врач должен:
1. Успокоить пациента и психологически подготовить его к предстоящему лечению, внушив веру в излечимость заболевания. Информировать пациента о методах лечения, их эффективности, исходя из данных научных исследований или основываясь на благоприятных исходах заболевания у конкретных, известных больному, людей.
2. Уметь оказать психологическую коррекцию состояния пациента согласно его стадии адаптации (шок – отрицание – агрессия – депрессия – попытки сговора с судьбой – принятие болезни).
3. Индивидуально подходить к вопросу информирования больного о его заболевании
4. Уметь убедить больного в необходимости того или иного метода диагностики или вида операции и др.
Эпидемиология рака. Понятие о демографическом и эпидемиологическом переходах.
Понимание природы изменений в структуре заболеваемости населения возможно только при учете наблюдающихся особенностей его демографического состояния. Теория демографического перехода, разработанная F. Notestein и К. Davis (1944-45), предполагала, что все общества проходят три стадии развития:
В концептуальном плане явление демографического перехода заключается в первоначально резком увеличении скорости роста популяции, которое сменяется затем стремительным ее уменьшением, после чего население стабилизируется в своей численности. На завершающих этапах демографического перехода происходит резкое увеличение продолжительности жизни и изменение возрастной структуры населения (соотношение между молодым и старшими поколениями) . Одновременно, в процессе перехода происходит рост производительных сил общества и урбанизация населения. Таким образом, составляющими демографического перехода являются такие понятия, как численность населения планеты, продолжительность его жизни и возрастно-половая структура.
Понятие о противораковой борьбе, ее основные направления.

Лечение. Главная цепь в печении онкологических больных состоит в том, чтобы добиться полноговыздоровления или максимально возможно длительной ремиссии при высоком качестве жизни пациентов. Решение ее непосредственно связано с последовательным расширением и укреплением и развитием соответствующих специализированных лечебных учреждений, оснащенных современной аппаратурой и оборудованием, обеспечением их необходимыми лекарствами и высококвалифицированным персоналом.
Первичная профилактика – комплекс санитарно-гигиенических мероприятий, устраняющих влияние факторов риска и повышающих противоопухолевую резистентность организма.
Примеры: санпросвет работа, борьба с вредными привычками, пропаганда рационального питания, охрана окружающей среды, защита рабочих мест
Рациональное питание и режим:
- ежедневно фрукты до 5 раз в день (минимум 400 г.)
- уменьшение потребления говядины, баранины, жирного мяса
- увеличение потребления рыбы и растительного масла
- сохранение стабильного правильного веса
- ограниченное употребление алкоголя, отказ от курения
- избегать прямого солнечного воздействия
- подвижный и активный образ жизни
Медицинская (вторичная) профилактика – выявление лиц с высокой степенью риска, их диспансеризация, систематический контроль и лечение хронических заболеваний.
При выявлении злокачественной опухоли на ранней стадии многократно повышается вероятность ее успешного лечения. Своевременное обнаружение предопухолевых заболеваний и злокачественных опухолей на доклинической стадии возможно только в результате скрининга онкологических заболеваний.
Третичная профилактика – снижение и предотвращение смертности от рака путем лечения уже существующего заболевания, предупреждения его рецидивов, а также развития другой формы рака.
Реабилитация. Реабилитация предполагает использование государственных, медицинских, социально-экономических, профессиональных, педагогических и других мероприятий, направленных на эффективное и раннее возвращение больных и инвалидов в общество и к общественно полезному труду. Реабилитация онкологического больного должна начинаться до применения того или иного лечения и продолжаться всю оставшуюся жизнь.
Паллиативная терапия. Разработка и широкое внедрение новых и эффективных методов паллиативного
лечения, облегчающих страдания заболевших раком, и предоставление этим людям возможностей для медицинской и социальной реабилитации позволили бы в значительной степени облегчить тягостные последствия этого заболевания на заключительных этапах жизни.
Диспансеризация онкологических больных. Учетная онкологическая документация.
Общий принцип проведения онкологического компонента диспансеризации состоит в формировании групп повышенного риска включающих лиц, имеющих ту или иную патологию и/или имеющие те или иные факторы риска, которые могут привести (или привели) к развитию опухолевого или предопухолевого заболевания.
Фактором, побудившим возложить на амбулаторно-поликлиническую сеть эту работу, является наличие постоянной и прочной связи между населением и общей лечебной сетью, построенной по участковому принципу и осуществляющей наблюдение и лечение одних и тех же контингентов населения .в пределах одной территории (участка).
Диспансерное наблюдение за онкологическими больными осуществляется в основном онкологической службой. Диспансеризация больных с онкологическими заболеваниями предполагает заполнение учетной документации,
Основные принципы диспансерной работы в онкологии:
Повсеместный и строгий учет больных раком и предопухолевыми заболеваниями.
Динамическое наблюдение и печение больных раком и предраковыми заболеваниями.
Изучение и своевременная коррекция условий труда и быта больных.
Оперативная связь онкологической службы с учреждениями общей лечебной сети.
Диспансеризация больных злокачественными новообразованиями осуществляется пожизненно.
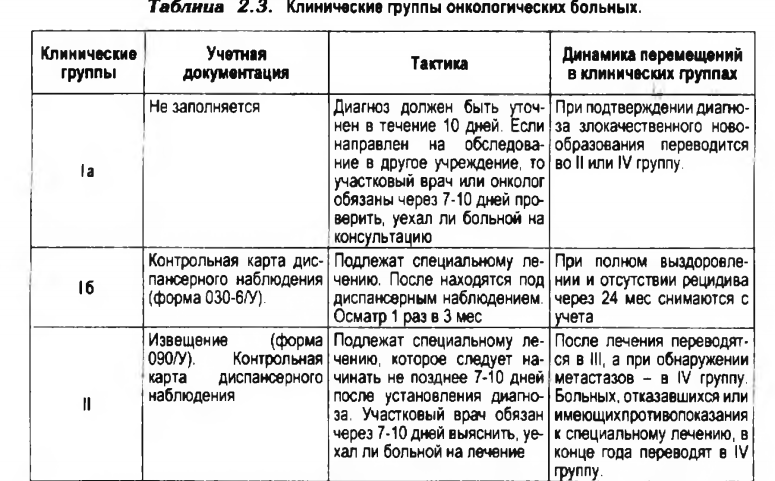
Группы диспансерного учета:
К группе 1а, относят больных с неясной клинической картиной, подозрительной на злокачественное новообразование. Их обследование и уточнение диагноза должно быть организовано не позднее, чем через 10 дней с момента взятия на учет. Больных группы la при подтверждении диагноза рака переводят во II или IV группы или снимают с учета при исключении опухоли. На больных la группы учетная документация не заполняется.
Больные группы 16 - с предопухолевыми заболеваниями - наблюдаются у специалистов по профилю в зависимости от пораженного органа, больных облигатным предраком и наблюдоют врачи онкологи. После радикального лечения. Предопухолевых заболеваний больные подлежат диспансерному наблюдению в течение 2 лет (осматриваются 1 раз в 3 месяца). При полном выздоровлении и отсутствии рецидива больные снимаются с учета. Учетная документация - контрольная карта диспансерного наблюдения (ф. № 030/у-03-онко).
Больные II группу злокачественными новообразованиями подлежат специальному лечению. Учетная документация: извещение (ф. № 090(у-03) и контрольная карта диспансерного наблюдения (ф. № 030/у-03-онко). Кроме того, выделяют группу II а - больных, подлежащих радикальному печению. Под радикальным лечением понимают применение методов, направленных на полное излечение больного. После проведенного специального (радикального) лечения больные переводятся в III клиническую группу, а при обнаружении отдаленных метастазов - в IV.
К группе III относят больных после радикального печения, при отсутствии рецидивов и метастазов, т.е. это практически здоровые люди, излеченные от злокачественных новообразований. При возникновении рецидивов больные из этой группы могут переводиться в группу II для проведения специального лечения (хирургического, лучевого и др.) или в группу IV, если специальное лечение не показано или не может быть проведено.
Тактика врача общей лечебной сети зависит от клинической группы больного.

Учетные документы на онкологических больных:
2. форма 027/у - “Выписка из медицинской карты стационарного больного злокачественным новообразованием” – заполняется лечащим врачом после лечения больных злокачественными опухолями в стационаре, отправляется в онкодиспансер.
3. форма 027-2/у - “Протокол на случай выявления у больного запущенной формы злокачественного новообразования” – заполняется на первичных больных любыми злокачественными опухолями в IV стадии и на больных с III стадией рака наружных форм злокачественных новообразований
6. Порядок перевода на строгий противоэпидемический
режим медицинской организации (инфекционного профиля)
в случае госпитализации больного с подозрением на особо
6.1. Медицинская организация (инфекционного профиля) переводится на строгий противоэпидемический режим (далее - СПЭР) в случае госпитализации больных чумой, контагиозными геморрагическими лихорадками, оспой, ТОРС, гриппом, вызванным новым высокопатогенным подтипом вируса (далее - Болезнь).
При поступлении больных холерой медицинская организация переводится на режим, предусмотренный действующими нормативными правовыми и методическими документами.
6.2. Лица с подозрением на Болезнь госпитализируются в отдельный бокс инфекционного отделения с автономной вентиляцией. В случае отсутствия автономной вентиляции - вентиляционное окно бокса должно быть герметично закрыто.
6.3. План-схема перевода на СПЭР готовится заранее и утверждается руководителем медицинской организации при согласовании руководителя территориального органа, осуществляющего федеральный государственный санитарно-эпидемиологический надзор.
6.4. При переводе на СПЭР весь персонал инфекционного отделения (или соответствующего отделения инфекционной больницы) всю работу по уходу и лечению больных проводит в защитной одежде - противочумном костюме I типа или промышленных аналогах (типа "Кварц", "Алмаз" и др.). Режим смены и обеззараживания костюмов устанавливается в соответствии с действующими нормативными правовыми и методическими документами и инструкцией по применению (продолжительность непрерывной работы в костюме I типа не должна превышать 4 ч, в жаркое время года сокращается до 2 ч).
6.5. Дезинфекционный режим, нормы расхода дезинфицирующих средств и методы их применения устанавливаются в зависимости от вида возбудителя Болезни и в соответствии с действующими санитарными правилами по безопасности работ с микроорганизмами I - II групп патогенности (опасности), соответствующими инструкциями и методическими указаниями.
При опасных вирусных геморрагических лихорадках используют 3%-й раствор NaOH или 6%-й раствор перекиси водорода с 0,5% моющего средства, или другие дезинфицирующие средства с доказанной противовирусной активностью для этой группы возбудителей в соответствии с инструкцией по применению. При переводе на СПЭР весь персонал медицинской организации должен пройти инструктаж по мерам безопасности при использовании для обеззараживания щелочных растворов с занесением в специальный журнал.
6.6. После доставки больного в стационар транспорт и предметы, использованные при транспортировке, обеззараживают на специально оборудованной площадке силами бригады дезинфекторов. По окончании каждого рейса персонал, сопровождающий больного, обязан продезинфицировать обувь, руки (в перчатках) и полиэтиленовые (клеенчатые) фартуки, дополнительно надеваемые при перевозках больных с подозрением на особо опасные инфекции. Все члены бригады после смены обязаны пройти санитарную обработку.
На территории больницы оборудуют площадку дезинфекции транспорта, используемого для перевозки больных.
6.7. Пищу для больных, находящихся в отделении, переведенном на СПЭР, доставляют в посуде кухни к передаточному пункту, там переливают и перекладывают из посуды кухни в посуду буфетной отделения. В буфетной пищу подогревают, раскладывают в посуду отделения и разносят по палатам.
Посуду, в которой пища поступает в отделение, обеззараживают кипячением в раздаточной комнате, после чего бак с посудой передают в буфетную, где ее моют и хранят до следующей раздачи. Раздаточная должна быть снабжена всем необходимым для обеззараживания остатков пищи.
Посуда больного после применения погружается в емкость с дезинфицирующим средством, расположенную в боксе.
6.8. Больные отделения, переведенного на СПЭР, должны пользоваться туалетами в установленном порядке. Ванные и туалеты должны быть постоянно закрыты на ключ, который хранится у ответственного за соблюдение противоэпидемического режима лица. Туалеты открывают для слива обеззараженных растворов, а ванные - для санобработки выписываемых.
6.9. Перед началом работы в зоне СПЭР сотрудник инфекционного отделения в санитарном пропускнике для медицинского персонала снимает одежду и обувь, оставляет ее на индивидуальной (закрепленной) вешалке в отдельном, специально выделенном помещении, надевает защитную одежду и проверяет ее подгонку перед зеркалом. После окончания работы в зоне строгого режима выход в зону ограничения больницы разрешается только через санитарный пропускник, где персонал проходит полную санитарную обработку, включая обработку защитной одежды дезинфицирующим раствором перед снятием. Снятая защитная одежда подлежит обеззараживанию в этом же помещении.
6.10. Персоналу, работающему в зоне СПЭР, ежедневно перед началом работы проводится измерение температуры тела с занесением результатов в специальный журнал. Лица с повышенной температурой или плохим самочувствием направляются в изолятор для сотрудников больницы (который должен быть организован при переводе на СПЭР), а в местах их пребывания до изоляции проводится заключительная дезинфекция.
6.11. Во время пребывания в инфекционном отделении в зоне СПЭР медицинскому персоналу запрещается:
- работать без защитной одежды;
- принимать пищу, пить воду, курить, пользоваться туалетом;
- выносить из отделений без дезинфекции любые материалы (вещи, предметы ухода, документы и др.);
- выходить из помещений на территорию и в хозяйственные службы в защитной одежде (халатах, пижамах и др.);
- передавать больным продукты питания и другие предметы от посетителей.
6.12. Истории болезни, другие медицинские документы в отделении, переведенном на СПЭР, не ведутся. Все необходимые записи делаются на клеенке простым (химическим) карандашом. Перед выносом указанных записей из зоны строгого противоэпидемического режима инфекционной больницы они обеззараживаются путем помещения на 1 - 2 минуту в дезинфицирующий раствор.
6.13. Горячая пища и другие продукты, медикаменты, хозяйственное имущество доставляются в переведенные на СПЭР отделения через передаточные пункты, которые соответствующим образом оборудуются в отдельных комнатах или снаружи под навесом и находятся между зонами строгого режима и ограничения. В оснащение передаточного пункта входит стол, емкость с дезинфицирующим раствором, ветошь и устройство для подачи сигнала.
6.14. Реконвалесценты выписываются из больницы после клинического выздоровления и отрицательных результатов лабораторных исследований. При выписке проходят полную санитарную обработку и получают продезинфицированную (камерным способом) одежду и личные вещи.
6.15. В случае смерти больного при подтвержденном лабораторно диагнозе контагиозной вирусной геморрагической лихорадки, натуральной оспы, чумы вскрытие не проводится. Труп должен быть обернут тканью с дезраствором, помещен в непромокаемый конверт (специальный пакет для захоронений) и направлен на кремацию или захоронен в соответствии с требованиями по отношению к опасным инфекционным болезням. После перевозки транспорт и сопровождающие должны быть подвергнуты дезинфекционной обработке.
6.16. С момента выписки (смерти) последнего больного за медицинским персоналом учреждения устанавливается медицинское наблюдение сроком на максимальный инкубационный период с ежедневным осмотром и термометрией с занесением в специальный журнал.
Во всех помещениях инфекционной больницы проводится заключительная дезинфекция. Мягкий инвентарь, больничное белье и защитную одежду подвергают камерной дезинфекции.
Комплекс дезинфекционных мероприятий осуществляется специализированной организацией.
После прохождения медицинским и обслуживающим персоналом обсервации с полной санитарной обработкой подразделения инфекционной больницы (медицинской организации) переводятся на обычный режим работы.
Соблюдение санитарно-противоэпидемического режима в ЛПО - главное звено в комплексе профилактических и противоэпидемических мероприятий, направленных на предупреждение возникновения ИСМП.
Основные вопросы темы
1. Принципы организации медицинской помощи в ЛПО.
2. Санитарно-противоэпидемический режим.
3. Гигиеническая и хирургическая обработка рук.
4. Классификация медицинских отходов.
5. Система обращения с медицинскими отходами в ЛПО.
6. Профилактика профессионального заражения медицинского персонала.
Режим противоэпидемический в ЛПО- комплекс правил, выполнение которых предотвращает возникновение случаев инфекционных (паразитарных) болезней в лечебно-профилактических организациях.
Ответственность за выполнение мероприятий возложена на главного врача ЛПО. Обучение среднего и младшего персонала правилам соблюдения санитарно-противоэпидемического режима контролирует старшая медицинская сестра.
Комплексный характер проводимых мероприятий в ходе соблюдения санитарно-противоэпидемического режима обусловлен основными принципами организации медицинской помощи в ЛПО:
• обеспечение оптимальных гигиенических условий для осуществления лечебно-диагностического процесса, размещения и питания пациентов;
• обеспечение оптимальных гигиенических условий труда медицинского персонала;
• предупреждение заноса инфекции, возникновения групповой и вспышечной заболеваемости, реализации путей передачи ИСМП и циркуляции госпитальных штаммов;
• предупреждение распространения возбудителей ИСМП за пределы ЛПО и обеспечение безопасности населения, проживающего на прилегающей к организации здравоохранения территории.
Для обеспечения и контроля эффективной работы ЛПО по профилактике ИСМП в соответствии с приказом Министерства здравоохранения введена должность госпитального эпидемиолога, а в крупных больницах - заместителя главного врача по санитарно-эпидемиологическим вопросам, в больницах организованы комиссии по профилактике ВБИ. В учреждениях Роспотребнадзора работают отделения (группы) по контролю за ВБИ, основные задачи которых - методическое руководство работой по профилактике ВБИ, лицензирование ЛПО, анализ эпидемиологической ситуации, складывающейся в отношении ИСМП в различных ЛПО, участие в расследовании вспышек ВБИ.
Содержание профилактических мероприятий, составляющих основу санитарно-противоэпидемического режима, представлено на схеме 13.6.
Схема 13.6. Профилактика инфекций, связанных с оказанием медицинской помощи

Особое внимание в комплексе профилактических мероприятий уделяют постоянному контролю за проведением дезинфекции, направленной на устранение путей и факторов передачи возбудителей ВБИ, предотвращению циркуляции госпитальных штаммов в ЛПО.
Особенность этой работы в том, что ее выполняют в присутствии больных и при непрерывающейся деятельности медицинского и обслуживающего персонала, - это определяет выбор средств и методов дезинфекции. Конкретный план дезинфекционных мероприятий в ЛПО составляют с учетом наиболее значимых в качестве факторов передачи объектов внешней среды, чаще и массивнее обсемененных патогенными и условно-патогенными микроорганизмами.
Объем и вид проводимой в ЛПО дезинфекции определяют его профиль, наличие больных с инфекционными заболеваниями и показатель заболеваемости ВБИ.
В ЛПО проводят профилактическую и очаговую дезинфекцию. Профилактическую дезинфекцию осуществляют в формах плановой дезинфекции, дезинфекции по эпидемическим и санитарно-гигиеническим показаниям.
Плановую профилактическую дезинфекцию проводят систематически с целью уменьшения микробной обсемененности объектов внутрибольничной среды, предупреждения возможности размножения микроорганизмов и распространения их через изделия медицинского назначения, руки и кожные покровы медицинского персонала и больных, а также освобождения помещений ЛПО и окружающей территории от членистоногих и грызунов.
Цель профилактической дезинфекции, проводимой по эпидемическим показаниям, - не допустить распространение возбудителя и его переносчиков в отделения (палаты) из соседних отделений (палат).
По санитарно-гигиеническим показаниям профилактическую дезинфекцию проводят по методике генеральной уборки как разовое мероприятие в помещениях, находящихся в неудовлетворительном санитарном состоянии.
В ЛПО в рамках соблюдения санитарно-гигиенического режима проводят влажную уборку помещений (обработка полов, мебели, медицинского и санитарно-технического оборудования, подоконников, дверей) с частотой не менее 2 раз в сутки при использовании моющих и дезинфицирующих средств.
Генеральная уборка- комплекс санитарно-гигиенических и дезинфекционных мероприятий, направленных на создание асептического режима помещений, в которых проводят медицинские манипуляции.
Генеральную уборку в палатах отделений и других функциональных помещениях и кабинетах проводят по графику не реже 1 раза в мес, с обработкой стен, полов, оборудования, инвентаря, светильников. В операционном блоке, перевязочных, родильных залах, процедурных, манипуляционных, стерилизационных и других помещениях с асептическим режимом генеральную уборку осуществляют 1 раз в нед.
Снижению микробной обсемененности воздуха в помещениях ЛПО способствует применение ультрафиолетового бактерицидного излучения. Используют бактерицидные облучатели открытого типа (стационарные и передвижные), а также закрытого типа - рециркуляторы, в которые принудительно подается воздух. В присутствии людей для очистки и обеззараживания воздуха закрытых помещений применяют установки, действие которых основано на фильтрации воздуха и воздействии электрических полей.
Значимым фактором передачи возбудителя инфекционных болезней в условиях ЛПО являются руки медицинского персонала, что обосновывает необходимость систематической их обработки. Различают гигиеническую и хирургическую обработку рук медицинского персонала. Показания для гигиенической обработки рук и способы ее проведения представлены на схемах 13.7, 13.8.
Схема 13.7. Показания для гигиенической обработки рук

Схема 13.8. Способы гигиенической обработки рук

Гигиеническая обработка рук- удаление или уничтожение транзиторной (поверхностной) патогенной или условно-патогенной микрофлоры с целью предупреждения распространения ее на окружающие объекты и пациентов.
Гигиеническую обработку рук без предварительного мытья проводят спиртосодержащим или другим, разрешенным к применению антисептиком, путем втирания его в кожу кистей рук в количестве, рекомендуемом инструкцией по применению, обращая особое внимание на обработку кончиков пальцев, кожи вокруг ногтей, между пальцами.
Хирургическая дезинфекция рук обязательна для персонала, участвующего, например, в проведении оперативных вмешательств, родов, катетеризации магистральных сосудов, и направлена на удаление транзиторной и уменьшение количества резидентной микрофлоры рук (схема 13.9).
Схема 13.9. Алгоритм хирургической обработки рук

Для повседневного ухода за кожей рук медицинского персонала целесообразно обрабатывать их смягчающими и защитными кремами, обеспечивающими эластичность кожи.
Использование перчаток медицинским персоналом необходимо во всех случаях, когда возможен контакт с кровью или другими биологическими жидкостями, потенциально или явно контаминированными микроорганизмами, а также, слизистыми оболочками и поврежденной кожей. Недопустимо использование одной и той же пары перчаток при контакте с двумя пациентами и более, при переходе от одного пациента к другому или от контаминированного микроорганизмами участка тела 3/4 к чистому. После снятия перчаток необходима гигиеническая обработка рук. При загрязнении перчаток выделениями, кровью и другими биологическими жидкостями видимые загрязнения сначала удаляют тампоном (салфеткой), смоченным раствором дезинфицирующего средства (или антисептика). Затем перчатки снимают, погружают в раствор дезинфицирующего средства. Руки обрабатывают антисептиком.
В случае возникновения аварийной ситуации, представляющей риск инфицирования медицинского работника, ответственный за профилактику ИСМП в ЛПО организует регистрацию в журнале учета травм и составляет акт в соответствии с законодательством РФ (см. приложение 5 и 6).
Соблюдение правил обработки кожных покровов пациента составляет неотъемлемую часть санитарно-противоэпидемического режима. Например, обработку операционного поля пациента перед хирургическим вмешательством и другими манипуляциями, связанными с нарушением целостности кожных покровов (пункции, биопсии), предпочтительно проводить антисептиком, содержащим краситель. Обработку инъекционного поля осуществляют с помощью спиртсодержащего антисептика.
Для санитарной обработки кожных покровов пациента используют антисептики, не содержащие спирты, обладающие дезинфицирующими и моющими средствами. Санитарную обработку пациента проводят накануне оперативного вмешательства или при уходе за пациентом не реже 1 раза в 7 дней со сменой нательного и постельного белья.
Медицинские отходы в зависимости от степени их эпидемиологической, токсикологической и радиационной опасности, а также негативного воздействия на среду обитания подразделяются на пять классов опасности (табл. 13.3).
Таблица 13.3.Классификация медицинских отходов по классам опасности
| Класс опасности | Эпидемиологическая характеристика | Характеристика морфологического состава |
| Класс А | Эпидемиологически безопасные отходы, по составу приближенные к твердым бытовым отходам | Отходы, не имеющие контакта с биологическими жидкостями пациентов, инфекционными больными. Канцелярские принадлежности, упаковка, мебель, инвентарь, потерявшие потребительские свойства. Смет от уборки территории и т.д. Пищевые отходы центральных пищеблоков, а также всех подразделений организации, осуществляющей медицинскую и (или) фармацевтическую деятельность, кроме инфекционных, в том числе фтизиатрических |
| Класс Б | Эпидемиологически опасные отходы | Инфицированные и потенциально инфицированные отходы. Материалы и инструменты, предметы, загрязненные кровью и (или) другими биологическими жидкостями. Патологоанатомические отходы. Органические операционные отходы (органы, ткани и т.д.) Пищевые отходы из инфекционных отделений. Отходы из микробиологических, клинико-диагностических лабораторий, фармацевтических, иммунобиологических производств, работающих с микроорганизмами 3-4-й группы патогенности. Биологические отходы вивариев. Живые вакцины, непригодные к использованию |
| Класс В | Чрезвычайно эпидемиологически опасные отходы | Материалы, контактировавшие с больными инфекционными болезнями, которые могут привести к возникновению ЧС в области санитарно-эпидемиологического благополучия населения и требуют проведения мероприятий по санитарной охране территории Отходы лабораторий, фармацевтических и иммунобиологических производств, работающих с микроорганизмами 1-2-й группы патогенности. Отходы лечебно-диагностических подразделений фтизиатрических стационаров (диспансеров), загрязненные мокротой пациентов, отходы микробиологических лабораторий, осуществляющих работы с возбудителями туберкулеза |
| Класс Г | Токсикологически опасные отходы 1-4 классов опасности | Лекарственные препараты (в том числе цитостатики), диагностические, дезинфицирующие средства, не подлежащие использованию. Ртутьсодержащие предметы, приборы и оборудование. Отходы сырья и продукции фармацевтических производств. Отходы от эксплуатации оборудования, транспорта, систем освещения и др. |
| Класс Д | Радиоактивные отходы | Все виды отходов, в любом агрегатном состоянии, в которых содержание радионуклидов превышает допустимые уровни, установленные нормами радиационной безопасности |
Система обращения с медицинскими отходами включает этапы сбора и перемещения отходов из подразделений, в которых они образуются; обеззараживания или обезвреживания отходов, а также этап их транспортирования с территории ЛПО с последующим захоронением или уничтожением (схема 13.10).
Схема 13.10. Система сбора, временного хранения и транспортирования медицинских отходов

Сбор отходов класса А осуществляют в многоразовые емкости или одноразовые пакеты. Цвет пакетов может быть любой за исключением желтого и красного.
Отходы класса Б подлежат обязательному обеззараживанию/дезинфекции/обезвреживанию, и их собирают в одноразовые мягкие (пакеты) или твердые (непрокалываемые) упаковки (контейнеры) желтого цвета или с желтой маркировкой.
Отходы класса В подлежат обязательному обеззараживанию (дезинфекции) физическими методами (термические, микроволновые, радиационные и др.) со сбором в одноразовые мягкие (пакеты) или твердые (непрокалываемые) упаковки (контейнеры) красного цвета или c красной маркировкой.
Медицинские отходы, относящиеся к классу Г, помещают в маркированные емкости с плотно прилегающими крышками любого цвета (кроме желтого и красного).
Сбор, хранение и удаление отходов класса Д осуществляют в соответствии с требованиями законодательства РФ к обращению с радиоактивными веществами и другими источниками ионизирующих излучений, нормами радиационной безопасности.
При сборе медицинских отходов запрещается:
• вручную разрушать, разрезать отходы классов Б и В, в том числе использованные системы для внутривенных инфузий, в целях их обеззараживания;
• снимать вручную иглу со шприца после его использования, надевать колпачок на иглу после инъекции;
• пересыпать (перегружать) неупакованные отходы классов Б и В из одной емкости в другую;
• утрамбовывать отходы классов Б и В;
• осуществлять любые операции с отходами без перчаток или необходимых средств индивидуальной защиты и спецодежды;
• использовать мягкую одноразовую упаковку для сбора острого медицинского инструментария и иных острых предметов;
• устанавливать одноразовые и многоразовые емкости для сбора отходов на расстояние менее 1 м от нагревательных приборов.
Учитывая агрессивность госпитальной среды (в том числе наличие факторов риска возможного инфицирования пациентов и медицинских работников), важную роль приобретает профилактика профессиональных рисков заражения медицинских работников.
Заболеваемость работников организаций здравоохранения инфекционными болезнями существенно превышает таковую во многих отраслях промышленности, что определяется спецификой профессиональной деятельности.
Заражение медицинских работников различными микроорганизмами, в том числе полирезистентными штаммами, может стать причиной профессиональных заболеваний и инвалидизации.
Предупреждение заражения медицинского персонала возбудителями ИСМП основано на проведении комплекса мероприятий, представленных на схеме 13.11.
Схема 13.11. Профилактика профессионального заражения медицинского персонала

Важное направление в профилактике ИСМП составляют следующие организационные формы и методы работы:
• создание отделений дневного пребывания больных;
• более широкое обследование пациентов на догоспитальном уровне перед плановыми операциями;
• сокращение времени пребывания в стационаре;
• внедрение эндоскопических операций;
• строительство центров высоких технологий;
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Читайте также:

