Экзофитная опухоль легкого это
Диагностика и лечение опухолей потребовало тщательного изучения их морфологии и гистологии. Онкологами были изучены факторы трансформации нормальных клеток в опухолевые, типы и скорость роста, степени клеточной дифференцировки. На основании данной информации определяется объем хирургического лечения, прогноз и тактика наблюдения. И поскольку онкологические заболевания диагностируются все чаще, пациент должен иметь представление об онкологии. Поэтому такие понятия, как эндофитный или экзофитный рост, метастазирование, рецидив и многие другие, он должен знать и понимать различия между ними.
Типизация опухолей по центрам роста
Доброкачественные или злокачественные новообразования – это трансформированные нормальные клетки организма, которые потеряли контроль над клеточным делением. Их скорость роста напрямую зависит от наличия питательных веществ и не может подавляться тканевыми факторами организма. Так формируется первичный центр опухоли, который состоит из клеток, которые в данный момент времени быстро и бесконтрольно размножаются.
В зависимости от количества таких центров в сформировавшемся новообразовании, все опухоли делят на уницентрические и мультицентрические. Первые развивались из одного первичного центра, а другие – из нескольких. В результате, мультицентрические, имеющие сразу несколько источников для роста, развиваются и проявляются быстрее, сложнее лечатся.
Уницентрические долгое время не распознаются симптоматически, но могут рано давать метастазы. В итоге еще до развития крупной опухоли с эндофитным или экзофитным ростом новообразование уже имеет отсев в отдаленные ткани, значительно усложняя лечение. Этим объясняется различие в скорости роста опухолей и основных сложностях диагностики. Пациент не обратится до того времени, пока у него не будет симптомов, а потому такое коварное течение заболевания обеспечивает множество сложностей в лечении.
Типизация по направлению роста
Эндофитный и экзофитный рост новообразования – это виды укрупнения клеточной популяции в зависимости от его направления. То есть опухоли различают в зависимости от того, растут ли они наружу органа или внутрь его. В случае с паренхиматозным органом (печенью или поджелудочной железой) опухоль с эндофитным типом роста распространяется внутрь. Экзофитный рост у паренхиматозных органов – это распространение опухоли с поверхности (или его толщи) наружу, после чего новообразование становится видимым.
Рост опухоли в полых органах
При исследовании новообразований полых органов (кишечника, желудка, мочевого пузыря, матки и других) прослеживаются аналогичные закономерности. Эндофитный тип – это рост новообразования в стенку органа. Экзофитный рост в полых органах – это распространение новообразования с поверхности внутреннего эпителия (или средних слоев стенки органа) наружу с выходом в просвет полости. Здесь экзофитную опухоль можно увидеть, тогда как в случае с эндофитной либо нет никаких признаков ее наличия, либо на поверхности органа лишь слегка деформируется эпителий. Это одно из самых наглядных объяснений, почему не все опухоли определяются при эндоскопических исследованиях.
Типизация по характеру роста
С целью прогноза и дальнейшего изучения новообразований имеет смысл классифицировать опухоли по характеру роста. В соответствии с этим признаком разделяют три вида увеличения новообразования в размере. Первый – экспансивный рост: опухоль формируется в виде одного цельного узла или округлого образования, можно видеть четкую границу между здоровой тканью и опухолевой. Растет она по всей поверхности, отодвигая и сдавливая окружающие ткани, но не разрушая их. Часто при экспансивном росте отмечается наличие четкой соединительнотканной капсулы.
Второй, инфильтрирующий тип роста представляет собой проталкивание растущей опухоли между тканями, прорастание в промежутки между ними. И если экспансивный рост характерен для доброкачественного новообразования, то инфильтративный – для злокачественного. Он неблагоприятен в плане прогноза, его труднее диагностировать и удалять хирургически. В результате этого выполняются объемные хирургические операции.
Аппозитный рост (третий тип) – это рост опухоли из первичного источника путем послойной онкотрансформации здоровых клеток. Новообразование как бы превращает окружающие ткани в онкологическую опухоль в том месте, где контактирует со здоровыми клетками. Этот тип роста чаще всего характерен для начальных этапов развития неоплазмы, имеет признаки экзофитного и эндофитного роста опухоли.
Экзофитные опухоли
Огромное количество эпителиальных опухолей растут в полость органа или наружу. И если полость достаточно большая, как желудок, то симптомы будут проявляться поздно. Но когда новообразование растет в узкий проток и уже при достижении малых размеров перекрывает его, начинают появляться характерные симптомы. Еще проще заметить появление опухоли с экзофитным ростом наружу. Тогда локализация становится видимой, что помогает распознать наличие болезни на ранней стадии.
Экзофитная форма роста опухоли характерна для новообразований полых органов и кожи. Они могут быть замечены при эндоскопических исследованиях, в ходе хирургической операции, а также при осмотре у оториноларинголога, терапевта, гинеколога. Это ускоряет диагностику и лечение, позволяет добиться лучшего прогноза для пациента.
Эндофитные опухоли
Типичным примером опухоли с эндофитным ростом является рак молочной железы. Часто эндофитный тип роста сочетается с инфильтративным, что обеспечивает быстрое метастазирование и часто сопровождается рецидивами после хирургического лечения. В этом плане экзофитный и эндофитный рост серьезно отличаются.
Эндофитные опухоли позже проявляются симптоматически, так как растут в толщу паренхиматозного или в стенку полого органа. В случае с раком молочной железы, эндофитная опухоль проявляется гораздо позже экзофитной. Часто это происходит уже после метастазирования, из-за чего небольшое новообразование становится опасным в очаге отсева – легких, лимфатической системе, костях.
О центральном раке легкого говорят, если злокачественное новообразование поражает крупные ветви бронхиального дерева – главные, долевые, сегментарные бронхи. Такие опухоли могут расти в просвет воздухоносных путей (экзофитные) или прорастать в средостение (эндофитные), что приводит к появлению различных симптомов.
Вне зависимости от направления роста, характерные нарушения самочувствия у пациентов с данной формой заболевания возникают относительно рано. Это позволяет вовремя принять меры и положительно сказывается на результатах лечения.
Проявления экзофитного центрального рака легкого
Постепенно закрывая просвет бронха, опухолевый узел вызывает его сужение, а также постоянное раздражение и последующее разрушение слизистой оболочки.
Это сопровождается появлением кашля, характер которого меняется по мере развития процесса: сухой ⇒ с обилием светлой мокроты, иногда с примесью прожилок крови ⇒ с гнойной мокротой.
Увеличение новообразования приводит к ухудшению вентиляции пораженного легкого, которое заканчивается его спадением (ателектазом). На фоне этих изменений развивается особая форма воспаления (раковая пневмония) с одышкой, повышением температуры, слабостью, общим ухудшением самочувствия. Если воспаление затрагивает наружную оболочку органа (плевру), к вышеописанным симптомам присоединяются боли.
Проявления эндофитного узлового центрального рака легкого
Прорастая за пределы бронха, опухоль сдавливает и разрушает близлежащие сосуды и нервы, может затрагивать наружную оболочку сердца (перикард).
Симптомы у больных с этой разновидностью рака различаются в зависимости от того, какие структуры поражены. Так, например, при распространении новообразования на диафрагмальный нерв отмечается паралич диафрагмы, на возвратный нерв – паралич голосовых мышц, при разрушении нижней полой вены – отечность и цианоз лица, набухание поверхностных венозных сосудов верхней половины тела (на шее, на руках, в области груди). Прорастание в перикард приводит к появлению болей в сердце.
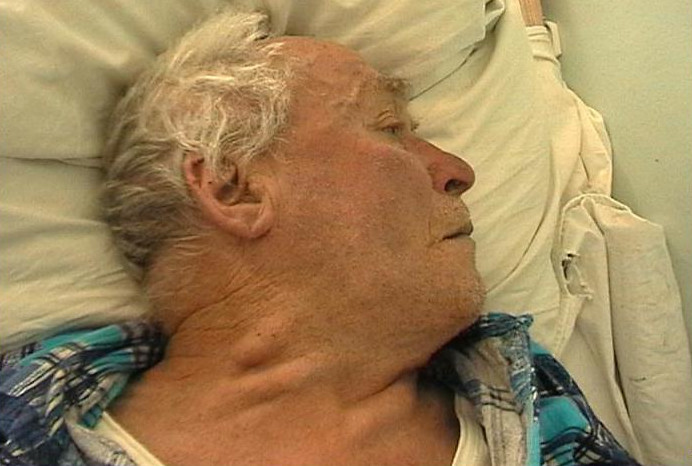
Набухание сосудов шеи, характерное для поражения нижней полой вены
Особенности диагностики злокачественных опухолей, локализованных в крупных бронхах
Если на основании клинической картины и рентгена у врача возникает подозрение на экзофитный рак, пациенту, чаще всего, проводят бронхоскопию, одновременно выполняя биопсию. Для этого в дыхательные пути вводится специальный оптический прибор с приспособлением, позволяющим взять небольшой фрагмент ткани для анализа под микроскопом. При влажном кашле также показано исследование мокроты на наличие злокачественных клеток.
Эндофитные новообразования на ранних стадиях с помощью бронхоскопа увидеть сложно, а иногда и невозможно. В данном случае предварительный диагноз ставится по рентгеновским снимкам и КТ. Материал для микроскопического исследования у таких больных получают с помощью пункционной биопсии под контролем КТ или рентгена либо посредством малотравматичной диагностической процедуры – медиастиноскопии.
При необходимости уточнения диагноза могут быть назначены другие виды сканирования: ПЭТ/КТ, МРТ.
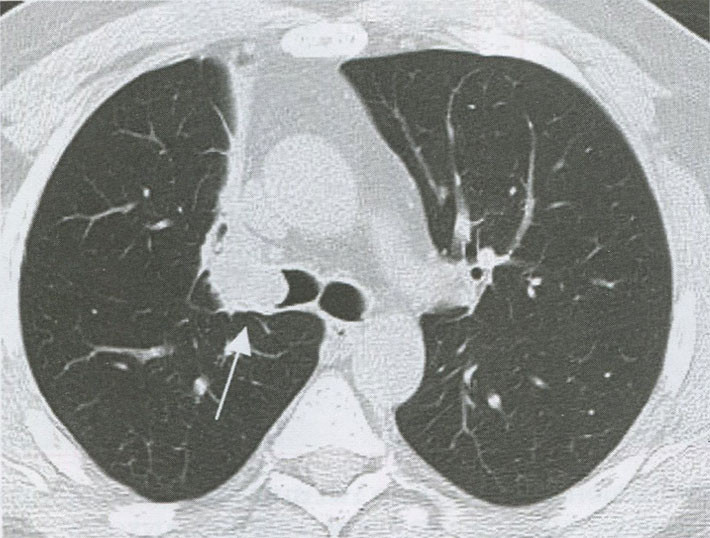
Экзофитная опухоль больших размеров хорошо видна на КТ
Определение уровней онкомаркеров, а также регулярный контроль этих показателей позволяет врачу оптимизировать и скорректировать схему терапии.
Лечение злокачественных опухолей центральных отделов легких
В связи с достаточно ранним появлением характерных изменений, центральный рак легкого нередко диагностируется еще на той стадии, когда метастазы не успели распространиться по всему организму. Это упрощает задачу онкопульмонолога и благоприятно отражается на прогнозе.
Рассчитывать на положительный исход можно и при диагностировании заболевания на более продвинутых стадиях, так как здесь обычно образуются очаги неоплазии плоскоклеточного эпителия, а высокодифференцированные образования этого типа лучше остальных поддаются действию противоопухолевых лекарств.
Схема лечения всегда разрабатывается индивидуально. На ранних стадиях в нее, как правило, входит традиционная операция или разрушение очага радиохирургическим методом. После удаления новообразования для предупреждения рецидивов и метастазирования проводится адъювантная химиотерапия. При необходимости, назначается курс лучевой терапии.
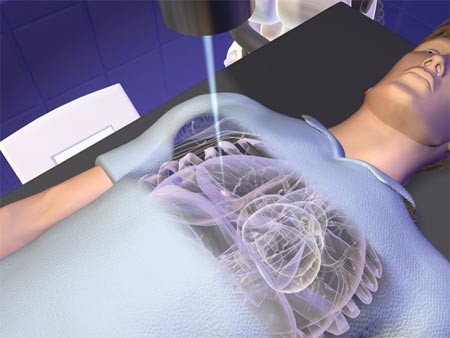
Современные безопасные и эффективные радиохирургические методы – альтернатива традиционной операции
Необходимо подчеркнуть, что внедрение в клиническую практику роботизированных радиохирургических и радиотерапевтических систем открыло новую эру в лечении больных с узловым раком дыхательных путей. К таким инновационным комплексам относятся установки Кибер-нож, TrueBeam, Triology. Благодаря их уникальным возможностям, а также использованию химиопрепаратов и таргетных препаратов нового поколения, от 60 до 75 % больных с центральным раком легкого при раннем обнаружении очага выходят в стойкую ремиссию.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
- Главная
- Клиника
- Услуги
- Статьи
- Контакты
- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология

Заболеваемость раком легких в последние десятилетия резко возросла и продолжает расти в большинстве стран. В 35 странах мира рак легких считается убийцей номер один. В нашей стране рак легких также является опухолью, наиболее часто встречающейся у мужчин.
Это особенно досадно, так как рак легкого можно предотвратить здоровым образом жизни в большей степени, чем другие болезни. Стандартизованный показатель заболеваемости в разных регионах нашей страны составляет в среднем у мужчин 68 человек, у женщин 8,2 на 100 000 жителей. Вызывает тревогу тот факт, что 25 % больных заболевают в возрасте 40-50 лет, а более 50 % - старше 50-60 лет.
Этиология. Курение табака в 80 % случаев является основным фактором развития рака легких. Загрязнение воздуха вредными выбросами автомобилей и промышленных предприятий, асбестоз также способствуют заболеванию раком легких. В табачном дыме и смоле с помощью спектрального анализа выявлено около 50 канцерогенных веществ.
К веществам, несомненно оказывающим канцерогенное действие, относят также соединения, образующиеся при сгорании нефти и ее производных, а также руды, содержащие радиоактивные вещества или кобальт, никель, асбест, мышьяк. Задерживаясь в организме, они воздействуют на ДНК эпителия бронхов и легких, вызывают мутагенные изменения и превращение нормальных клеток в раковые. В настоящее время стало известно, что трансформация нормальных клеток в злокачественные может произойти от многих внутренних и внешних причин. Синергическое действие ряда канцерогенов приводит к развитию рака. Хронический бронхит у курильщиков способствует метаплазии мерцательного эпителия бронхов и последующему его злокачественному перерождению.
Рак легкого - практически смертельная болезнь. У пациентов, поступивших для оперативного лечения с бессимптомным раком, прогноз более благоприятный. При появлении клинических симптомов почти 75 % больных являются инкурабельными. Прогноз бывает более благоприятным, если клинические симптомы проявляются непродолжительное время (до 3 мес). Прогноз значительно ухудшается при существовании явных симптомов свыше 9 мес. После установления диагноза рака легких в течение одного года, выживают 20 % больных, по истечении 5 лет - всего 8 %.
Патологоанатомическая картина. Рак легких более чем в 95 % наблюдений развивается из эпителия бронхов и бронхиальных желез. Поэтому более правильно говорить о раке бронхов. По локализации их делят на центральные (исходящие из главного, долевого или сегментарного бронха) и периферические (исходящие из более мелких бронхов).
Около 60 % раков локализуется в верхних отделах легких. Нельзя исключить того, что это связано с более длительной задержкой табачного дыма в этих частях легкого. Чаще наблюдается центральный рак.
По макроскопическому виду центральные (прикорневые) раки подразделяют на эндобронхиальные (экзофитный и эндофитпый) и перибронхиальный (узловой, разветвленный). На ранних стадиях опухоль может иметь вид бляшки или полипообразного выроста на слизистой оболочке бронха. В дальнейшем опухоль может расти в просвет бронха (экзофитный рост), в толщу кики бронха, инфильтрируя ее (эндофитный рост), в перибронхиальную ткань, прорастая между хрящевыми кольцами (образует опухолевый узел или разветвляется по ходу бронхиальных ветвей).
Периферический рак имеет 4 формы:
- внутридолеиой узел;
- субплевральный узел (в том числе рак верхушки легкого, или рак Панкоста);
- полостная форма;
- милиарная и диффузная формы.
Кроме того, выделяют гак называемый медиастинальный рак, характеризующийся быстрым метастазированием опухоли в лимфатические узлы средостения при наличии маленькой опухоли в легком.
В зависимости от гистологической структуры по рекомендации ВОЗ с некоторыми изменениями различают следующие пилы рака.
- Плоскоклеточный (эпидермоидный) рак:
- Мелкоклеточный рак.
- Аденокарцинома:
а) высокодифференцированная (бронхиолоальвеолярная),
- Крупноклеточный рак:
Гистологическая структура в разных участках опухоли может быть различной. Это так называемые диморфные (имеющие два вида опухолевых клеток) и триморфные (имеющие три вида клеток) опухоли.
Тщательное подразделение опухолей по морфологическим признакам находит отражение в особенностях клинической картины и прогноза заболевания, выборе оптимального лечения.
Темп роста раковой опухоли зависит от степени дифференцировки и гистологической структуры. От момента возникновения рака до достижения им диаметра 1 см. при мелкоклеточном раке проходит 2,4 года, при аденоциноме - 7,2 года, при плоскоклеточном -13,2 года.
Стадия развития опухолевого процесса определяется по системе TNM:
- Т - первичная опухоль,
- N - регионарные лимфатические узлы,
- М - отдаленные метастазы.
Международная классификация рака легкого по системе TNM
-
Т - первичная опухоль
Примечание. Необычные поверхностно распространяющиеся опухоли любого размера, если их инфильтративный рост ограничен стенкой бронха, при распространении на главный бронх классифицируются как Т1.
Примечание. Большинство плевральных выпотов, сопутствующих раку легкого, вызвано опухолью.
- N - регионарные лимфатические узлы
- Nx - данных для оценки регионарных лимфатических узлов недостаточно.
- N0 - нет признаков метастатического поражения регионарных лимфатических узлов.
Категория Ml может быть дополнена в зависимости от локализации метастазов обозначением органов, где они выявлены.
Точное определение стадии рака возможно только во время операции и гистологического исследования полученного материала.
С 1956 г. пользуются клинической классификацией рака, предусматривающей выделение 4 стадий.
По течению и сопутствующим осложнениям выделяют неосложненные и осложненные (ателектаз, пневмония, плеврит и т. д.) формы рака легкого.
Клиническая картина и диагностика. Рак легкого длительное время протекает бессимптомно или "маскируется" симптомами, которые обычно встречаются при других заболеваниях легких. Симптоматика рака легкого зависит от локализации опухоли (центральное, периферическое расположение), степени обтурации пораженного бронха (частичная, полная), интенсивности возникающих при этом осложнений (ателектаз, пневмония, плеврит), особенностей местного роста опухоли и метастазирования.
Период от появления комплекса раковых клеток до возможного выявления опухоли при рентгенологическом исследовании протекает бессимптомно. Это так называемый доклинический период развития рака. При дальнейшем прогрессировании рака появляются различные, часто неспецифические симптомы, перерастающие в характерные для болезни признаки. Этот период называют периодом клинических проявлений рака легких.
Ранние симптомы рака редко бывают специфичными, мало беспокоят больных и остаются часто незамеченными, не побуждают пациента обращается к врачу. Однако некоторые больные испытывают в этот период повышенную утомляемость, снижение работоспособности и интереса к текущим происшествиям в природе и жизни общества. Периодически у них наблюдается повышение температуры тела, легкое недомогание. В этом периоде рак часто скрывается под маской бронхитов, пневмонии, повторных ;острых респираторных заболеваний. Беспокойство больного и членов его семьи начинается тогда, когда эти бронхиты, пневмонии начинают часто, через 1-2 мес) повторяться. В этом нет ничего удивительного, ведь сухой кашель или кашель с выделением мокроты, появляющийся позднее, является одним из часто встречающихся симптомов рака легкого. Наличие небольшой, рентгенологически не выявляемой опухоли может быть доказано только при цитологическом исследовании мокроты, смыва из бронха или материала, полученного при бронхоскопии и биопсии. Рентгенологически выявляемый доклинический рак может быть обнаружен при профилактической флюорографии среди лиц, составляющих группу риска.
Общим симптомом для большинства форм рака легких является кашель - от незначительного, похожего на кашель курящих, до мучительного, надсадного, часто повторяющегося. Причина такого кашля - стеноз или обтурация крупного бронха, вовлечение его в прогрессирующий рост опухоли. Выделение мокроты (не имеющей неприятного запаха) бывает то скудным, то обильным в случае стеноза бронха, расширения дистальной части его и скопления бронхиального секрета. Кровохарканье не является ранним симптомом рака. Кровь в мокроте может появляться в виде прожилок, иногда мокрота приобретает вид малинового желе, что и является побудительным мотивом для обращения к врачу.
Боли в груди на пораженной стороне часто беспокоят больного. Они различны по интенсивности, кратковременны в начале болезни и мучительно длительны при прогрессировании раковой инвазии в плевру, межреберные нервы, внутригрудную фасцию.
Одышка - один из достоверных признаков обширности поражения легочной ткани, сокращения дыхательной поверхности, реализующейся в виде дыхательной недостаточности. Сначала одышка появляется только при физической нагрузке. Позднее, в связи с ателектазом значительной части легкого или накоплением плеврального экссудата, сдавливающего легкое, она не покидает больного и в покое.
Рак легкого часто сопровождается неспецифическими симптомами - слабость, потеря массы тела. Позднее могут появиться различные паранеопластические синдромы, такие как синдром Мари-Бамбергера (мучительные боли в суставах, припухлость вокруг них), синдром Ламберта-Итона (мышечная слабость, подобная миастенической), синдром Кушинга, поражения кожи и др.
Несмотря на многообразие клинических проявлений рака легкого, можно выделить несколько наиболее типичных вариантов его течения.
Центральный (прикорневой) рак.
Экзофитная опухоль быстрее других дает клинические проявления. Рост опухоли в просвет бронха вызывает некоторое разрушение слизистой оболочки и сужение просвета бронха, дистальнее которого скапливается мокрота, что обусловливает появление кашля. Частый, иногда надсадный кашель травмирует опухоль, приводя к появлению в мокроте крови. Даже небольшой полипообразный рак бронха может вызвать сужение просвета и затруднение вентиляции соответствующего бронху отдела легкого, особенно на выдохе, в результате чего дыхание иногда принимает свистящий характер (как при астматическом бронхите). При рентгенологическом исследовании выявляется эмфизема участка легочной ткани, вентилируемого через пораженный суженный бронх . Во время быстрого глубокого вдоха в результате затруднения поступления воздуха в пораженные отделы легкого происходит смещение средостения в сторону пораженного легкого. По мере увеличения размеров опухоли просвет бронха все более суживается, наступает гиповентиляция, а затем ателектаз сегмента, доли или всего легкого (в зависимости от локализации опухоли).
Ателектаз при опухоли бронха часто бывает связан с респираторной инфекцией. Из-за отека слизистой оболочки в области сужения и наличия сгустка мокроты просвет бронха сужается, вентиляция соответствующего участка легкого резко ослабевает. В связи с этим появляется так называемый раковый пневмонит. Отличие его от пневмонии состоит в том, что симптомы заболевания быстро (иногда в течение 2-4 дней) исчезают после применения противовоспалительных и отхаркивающих средств. Иногда они самостоятельно проходят после отхождения сгустка мокроты, обтурировавшего бронх. Через некоторое время симптомы пневмонита повторяются вновь, что должно заставить врача предположить наличие центрального рака легкого.
Нередко в этот период появляются боли в суставах. При стойком ателектазе наблюдается отставание части грудной клетки при дыхании, сужение межреберных промежутков на стороне поражения, иногда смещение трахеи в сторону пораженного легкого. Перкуторно определяют тупость над областью ателектаза, отсутствие дыхательных шумов, голосового дрожания.
При рентгенологическом исследовании отмечается уменьшение размеров пораженной части легкого, смешение корня легкого в больную сторону. При томографии нередко определяют "ампутацию" пораженного бронха или резкое его сужение. На компьютерной томограмме можно определить распространение опухоли на окружающие ткани. При бронхоскопии выявляют опухоль в просвете бронха. Для дифференциальной диагностики производят биопсию.
Эндофитная опухоль разрастается в толще стенки бронха, поэтому приводит к сужению бронха, нарушению его проходимости, развитию гиповентиляции ателектаза на более поздних стадиях, чем экзофитная. Наиболее ранним ее симптомом является кашель, сопровождающийся выделением мокроты, иногда с прожилками крови. По мере дальнейшего роста опухоли симптоматика становится схожей с наблюдаемой при экзофитной форме рака.
Узловая перибронхиальная карцинома - самая частая форма рака бронха. Опухоль растет не в просвет бронха, а за его пределы, в легочную ткань. Прорастая стенку бронха, она охватывает его с одной стороны или окружает циркулярно в виде муфты. В результате просвет бронха суживается лишь в небольшой степени. Разрастающаяся опухоль со временем затрудняет прохождение воздуха по отходящим от него бронхиальным ветвям. Соответствующие участки легкого спадаются, уплотняются, в них развивается воспалительный процесс (пневмо нит). Температура тела повышается до субфебрильных цифр. Перибронхиально развивающаяся опухоль вовлекает в процесс лимфатические и кровеносные сосуды, что приводит к быстрому метастазированию. Вовлечение в процесс нервных веточек обусловливает появление тупых болей в грудной полости.
При физикальном исследовании выявляют некоторое укорочение перкуторного звука над пораженной частью легкого, ослабление дыхания, иногда свистящее дыхание вблизи корня, где воздух проходит через суженный бронх.
При рентгенологическом исследовании в корне легкого определяют опухолевый узел, нередко имеющий вид "гусиной лапки". При значительном сужении просвета бронха выявляют гиповентиляцию легочной ткани. Особенно информативны томография и компьютерная томография, при которых четко определяется опухолевый узел, метастазы в лимфатические узлы корня легкого, деформация и сужение просвета бронха перибронхиально растущей опухолью. Бронхоскопия часто дает лишь косвенные признаки перибронхиальной опухоли и реже, чем при экзофитной опухоли, позволяет верифицировать диагноз.
Экзофитный рак
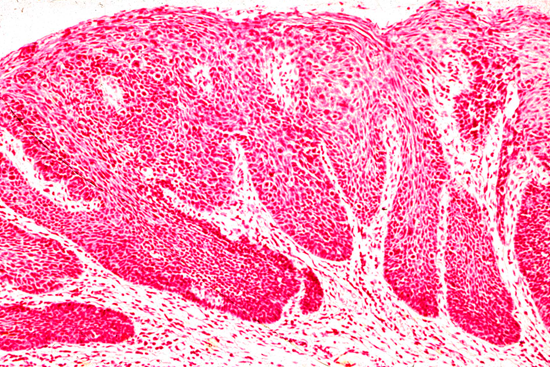
Онкологические заболевания характеризуются формированием злокачественной опухоли из аномальных клеток того или иного органа. Постепенно распространяющийся патологический процесс поражает все большее количество тканей. При этом осложнения и прогноз зависят не только от морфологии опухоли, но и от типа роста новообразования. Считается, что экзофитный рак медленнее метастазирует, но вызывает больше осложнений, связанных с расстройством функций пораженного органа. Консультация онколога поможет больному узнать больше о таком патологическом состоянии, как экзофитная форма онкологии: риски, негативные последствия, проявления, экзофитная кондилома и другие типы недуга.
В медицинской литературе раком называют злокачественные новообразования, происходящие из клеток эпителиальных тканей. Обычно это слизистые оболочки внутренних органов, железистые эпителиоциты и другие структуры. В обобщенном смысле под раком понимают все онкологические заболевания. Опасность новообразований связана не только с быстрым распространением злокачественного процесса, но и с устойчивостью многих типов онкологии к лечению. Нередко рецидивы карциномы возникают даже после устойчивой ремиссии. Тем не менее агрессивность онкологического заболевания зависит от многих факторов. Экзофитная опухоль в меньшей степени ассоциирована с ранним метастазированием.
Гистологические особенности злокачественного новообразования могут сказать врачу о многом. Во время диагностики специалисты определяют, из каких клеток произошла опухоль. Данные таких исследований очень важны для прогнозирования дальнейшего развития болезни. Причем учитываются не только разновидности тканей, но и степени дифференцировки новообразований. Высокоспециализированный рак имеет более благоприятное течение из-за низкого риска раннего метастазирования, в то время как низкодифференцированные карциномы могут быстро распространяться в организме. Все перечисленные особенности определяются по результатам биопсии.
Основные виды онкологии:
- Злокачественные новообразования из эпителиальных клеток – это самая распространенная форма онкологического заболевания. К такому типу относят экзофитное образование прямой кишки, пищевода, простаты и других органов.
- Опухоли соединительнотканных компонентов, образующих кровеносные сосуды, стенки органов, кости, хрящи, сухожилия, мышцы и другие структуры.
- Опухоли низкодифференцированных кроветворных клеток и зародышевых компонентов.
Первичное лечение не всегда приводит к полному выздоровлению онкологического пациента, поскольку опухолевые клетки могут сохраняться в лимфатических узлах и других тканях. Также прогноз ухудшает поздняя диагностика, связанная с бессимптомным течением на ранних стадиях. Многие пациенты не проходят обследования своевременно в том числе из-за того, что хронические заболевания органов маскируют признаки онкологического процесса. В этом случае врачам помогает скрининговая диагностика, направленная на обнаружение бессимптомных патологий у пациентов из группы риска. При наличии предрасположенности к раку больному необходимо регулярно посещать врача.
Не все виды онкологических заболеваний изучены одинаково хорошо, однако ученые продолжают проводить исследования на предмет этиологии и патогенеза злокачественных опухолей. Современные молекулярно-генетические технологии также помогают прояснить механизм аномального разрастания клеток в органе. Сейчас онкологам, известно, что ключевые факторы риска ассоциированы с образом жизни пациента, наследственностью, вредными привычками и первичными патологиями органов. Учет этиологических факторов важен для своевременного проведения обследований и назначения профилактических мероприятий.
Экзофитный рак формируется по тому же механизму, что и другие злокачественные новообразования. Патологический процесс начинается с изменения отдельных клеток органа при длительном воздействии негативных факторов. Возникшие аномальные эпителиоциты могут быстро расти и часто делиться, благодаря чему и образуется опухолевый процесс. Пусковой механизм канцерогенеза может быть связан с гормональными нарушениями, физико-химическими воздействиями и повреждением генетической информации, так как молекулы ДНК контролируют все внутриклеточные процессы. Иммунная система способна уничтожать отдельные измененные клетки эпителия, однако такой защиты не всегда достаточно.
Обобщенные факторы риска:
- Воздействие радиационного облучения на органы и ткани, обусловленное применением лучевой терапии в лечении онкологии. Радиация негативно влияет на генетическую информацию клеток и провоцирует образование мутантных генов.
- Курение. В табачном дыме содержатся канцерогенные химические соединения, неблагоприятно воздействующие на клетки и ткани. Многие вещества могут в течение длительного времени накапливаться в клетках.
- Злоупотребление алкоголем. Этиловый спирт крайне негативно воздействует на слизистые оболочки пищеварительного тракта, клетки печени и другие органы.
- Возраст и половая принадлежность пациента. Так, например, экзофитный рак шейки матки чаще диагностируется у пожилых женщин.
- Патологии воспалительной, инфекционной или аутоиммунной природы в анамнезе. Примером такого фактора риска может быть болезнь Крона, вызывающая воспалительный процесс в слизистой оболочке толстого кишечника.
- Канцерогены, поступающие в организм вместе с пищей. Такой фактор риска обычно ассоциирован со злокачественными новообразованиями органов пищеварения. Регулярное употребление красного мяса и жирных продуктов приводит к изменениям во внутренней оболочке желудочно-кишечного тракта. Специалисты рекомендуют употреблять больше продуктов с пищевыми волокнами для нормализации состояния внутренней оболочки ЖКТ.
- Неблагоприятная наследственность. Выявленный экзофитный рак желудка или другого органа у близкого родственника больного свидетельствуют о повышенном индивидуальном риске онкогенеза. Иногда детям от родителей передаются специфические генные мутации, связанные с ростом новообразований.
- Прием определенных лекарственных средств, включая гормонотерапию. Нарушение гормонального фона в организме может быть вариантом онкогенеза.
- Доброкачественные опухоли органов. Такие заболевания могут постепенно переходить в злокачественный процесс.
- Нарушение внутриутробного развития тканей с последующим развитием предрасположенности к раку.
- Малоподвижный образ жизни и избыточная масса тела.
- Воздействие токсичных химических веществ, вроде тяжелых металлов, асбеста и других химикатов.
Отдельные виды карцином отлично поддаются профилактике, поэтому своевременное обнаружение предраковых изменений помогает предотвратить развитие злокачественного процесса. Экзофитный рак желудочно-кишечного тракта также может быть диагностирован на ранних стадиях при регулярном проведении эндоскопического исследования.
Злокачественные опухоли не сохраняют свой исходный размер в течение длительного времени после манифестации болезни из-за прогрессирующего течения рака. Патологический очаг постепенно растет и распространяется на другие ткани. На поздних стадиях аномальные клетки могут проникать в кровь и лимфу, обуславливая метастазирование карциномы. Все эти осложнения иногда зависят от типа развития патологии. Так, экзофитная форма рака растет преимущественно в просвете органа. Если это онкология кишечника, экзофитный рак постепенно перекрывает просвет кишки, вызывая обструкцию. На поздних стадиях может начаться эндофитный рост опухоли в стенке органа.
Возможные симптомы болезни:
- Боли в области пораженного органа.
- Нарушение функций иммунитета.
- Головокружение и слабость.
- Тошнота и рвота.
- Внутренние кровотечения.
- Неврологические расстройства.
- Тревожность и нарушение сна.
- Депрессия и апатия.
- Отсутствие аппетита.
- Уменьшение массы тела.
Экзофитный рак органа также может вызывать специфические симптомы.
Экзофитный рак диагностируют по совокупности результатов инструментальных и лабораторных исследований. Сначала врач проводит консультацию, во время которой спрашивает пациента о симптомах, изучает анамнестические данные для выявления факторов риска и проводит физикальное обследование. После этого назначаются специальные методы диагностики.
- Анализ крови для обнаружения онкологических маркеров и оценки общих показателей.
- Рентгенография, компьютерная и магнитно-резонансная томография – основные методы получения изображений пораженных органов и поиска метастазов.
- Эндоскопия внутренних органов, включая желудочно-кишечный тракт и органы дыхательной системы.
- Ультразвуковое исследование мягких тканей.
- Биопсия тканей для определения гистологического типа рака.
- Частичная или полная резекция органа с удалением пораженных лимфоузлов.
- Введение цитотоксических и цитостатических противоопухолевых средств.
- Радиационное облучение тканей.
- Иммунотерапия и таргетная терапия.
- Гормональное лечение.
- Паллиативная помощь.
Чем раньше пациент пройдет обследование, тем более эффективные методы лечения могут быть назначены врачом.
Читайте также:

