Доброкачественные опухоли яичников автореферат
Особенности клинического течения опухолей и опухолевидных образований яичников на современном этапе. Сравнительный анализ различных методов оперативного и консервативного лечения пациенток с истинными опухолями и опухолевидными образованиями яичников.
| Рубрика | Медицина |
| Вид | автореферат |
| Язык | русский |
| Дата добавления | 28.11.2017 |
| Размер файла | 101,1 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
На правах рукописи
АВТОРЕФЕРАТ
диссертации на соискание ученой степени кандидата медицинских наук
СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ОПУХОЛЕЙ И ОПУХОЛЕВИДНЫХ ОБРАЗОВАНИЙ ЯИЧНИКОВ У ЖЕНЩИН РЕПРОДУКТИВНОГО ВОЗРАСТА
ФОФОНОВА Ирина Юрьевна
Москва 2007
Научный руководитель:
доктор медицинских наук, доцент СТЕПАНЬКОВА Елена Александровна
Официальные оппоненты:
доктор медицинских наук, профессор ПАНИНА Ольга Борисовна
доктор медицинских наук, профессор ТОРЧИНОВ Амирхан Михайлович
С диссертацией можно ознакомиться в библиотеке Московского государственного медико-стоматологического университета (127206, Москва, ул. Вучетича, д. 10а).
доктор медицинских наук, профессор М.М. УМАХАНОВА
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы
Необходимость усовершенствования диагностики и лечения опухолей и опухолевидных образований яичников, особенно рака яичников, является одной из самых трудных и важных задач медицинской науки. Она определяется высокими показателями заболеваемости и смертности от данной патологии, а также отсутствием в течение десятилетий заметного улучшения результатов лечения (Урманчеева А.Ф. и соавт., 2001; Савельева Г.М. и соавт., 2002; Кулаков В.И. и соавт., 2005; Timor - Trisch I.E., 1991).
Опухоли и опухолевидные образования яичников являются часто встречающейся патологией, и составляют 19,0-25,0% среди всех опухолей женских половых органов. Рак яичников развивается у 4,0-6,0% женщин, но к моменту его обнаружения у 2/3 из них это запущенная стадия заболевания с неблагоприятным прогнозом. (Серов В.Н. и соавт., 1999; Кулаков В.И. и соавт., 2000; Савельева Г.М. и соавт., 2004; Торчинов А.М. и соавт., 2005).
Большинство опухолей яичников являются доброкачественными и составляют 70,0-80,0%. Среди них наиболее часто встречаются эпителиальные образования (22,86%) и зрелые тератомы (15,7%). Значительная часть образований яичников представлена опухолевидными ретенционными образованиями - 70,9% (Гус А.И., 1996; Полякова В.А., 2001; Абдуллаева С.А., 2005). опухоль яичник лечение пациентка
Вопросы этиологии и патогенеза опухолей и опухолевидных образований яичников в современной литературе освещены достаточно широко. Среди причин, влияющих на возникновение опухолей яичников, выделяют экзогенные и эндогенные факторы (Макаров О.В., 1996; Кулаков В.И. и соавт., 2005; Piver M.S. et al., 1991).
Большинство опухолей яичников развиваются в возрасте от 31 до 60 лет, чаще старше 40 лет. Данная патология приводит к нарушению менструальной, репродуктивной, сексуальной функций и нередко к инвалидизации женщины. Эти изменения являются причиной утраты трудоспособности, что обусловливает социальный и экономический аспекты данной патологии (Торчинов А.М. и соавт., 2004; Савельева Г.М. и соавт., 2005).
Дифференциальная диагностика опухолей и опухолевидных образований яичников крайне важна, так как определяет тактику ведения пациенток индивидуальную в каждом конкретном случае.
В современных условиях одно из ведущих мест среди методов диагностики опухолей органов малого таза занимает ультразвуковое исследование, которое в сочетании с допплерометрией позволяет оценить особенности кровотока в овариальных образованиях и провести более точную дифференциальную диагностику (Макаров О.В., 1990; Демидов В.Н., 1990; Савельева Г.М., 2005; Timor - Trisch I.E., 1991; Benjamin I., 1994; Sugiyama T. S., 1998; Силвия К. Роузвиа 2004).
В последнее десятилетие в лабораторную практику прочно вошли методы иммуноанализа, позволяющие определить синтезируемые опухолями специфические белки - опухолевые маркеры (СА-125, СЕА, СА - 50). Наиболее часто в практической гинекологии используется онкомаркер СА-125, однако о значимости его в диагностике опухолей и опухолевидных образований яичников мнения ученых неоднозначны (Алексеева М.П., 1995; Tingulstad S., 1996; Meyer Т., 2000; Smith R.A., 2002).
В клиническую практику все шире внедряются эндоскопические методы исследования и лечения опухолей яичников. Особое значение придается лапароскопии, как наиболее информативному исследованию. В то же время, вопрос об операционном доступе до сих пор остается дискутабельным (Серов В.Н. и соавт., 1999; Стрижова Н.В. и соавт., 2001).
Несмотря на успехи, достигнутые в выявлении опухолей яичников, дооперационное установление истинной природы овариального образования все еще встречает значительные затруднения, что может повлечь нецелесообразную тактику ведения пациенток (Мурватов К.Д., Адамян Л.В., 2002).
Таким образом, несмотря на многостороннюю изученность опухолей и опухолевидных образований яичников, некоторые проблемы остаются нерешенными. Требуется дальнейшее совершенствование диагностических методик, которые позволят точно дифференцировать новообразования яичников, выработать тактику ведения, определить объем оперативного вмешательства, способы реабилитации после хирургического лечения у женщин репродуктивного возраста.
Цель исследования
Повышение эффективности диагностики и лечения истинных опухолей и опухолевидных образований яичников у женщин репродуктивного возраста.
Задачи исследования
1. Выявить особенности клинического течения опухолей и опухолевидных образований яичников на современном этапе.
2. Изучить эхографические критерии морфологических изменений придатков при опухолях и опухолевидных образованиях яичников.
3. Оценить гормональное состояние репродуктивной системы по уровню гонадотропных и стероидных гормонов (ФСГ, ЛГ, ПРл, прогестерон) при опухолях и опухолевидных образованиях яичников.
4. Определить диагностическую значимость исследования онкомаркера СА-125 в периферической крови при опухолях и опухолевидных образованиях яичников.
5. Провести сравнительный анализ различных методов оперативного и консервативного лечения пациенток с истинными опухолями и опухолевидными образованиями яичников.
6. Разработать алгоритм диагностики и лечения опухолей и опухолевидных образований яичников у женщин репродуктивного возраста.
Научная новизна
1. Изучены современные особенности клинических проявлений истинных опухолей и опухолевидных образований яичников у женщин репродуктивного возраста в г. Смоленске.
2. Уточнены эхографические и эндоскопические диагностические критерии истинных опухолей и опухолевидных образований яичников.
3. Установлена зависимость между уровнем онкомаркера СА-125 в периферической крови и типом придаткового образования. Показана значимость исследования СА-125 для оценки эффективности лечения.
4. На основании проведенного многофакторного анализа разработан алгоритм диагностики и лечения истинных опухолей и опухолевидных образований яичников у женщин репродуктивного возраста.
Практическая значимость
1. Выявлены клинико-лабораторные и эхографические особенности истинных опухолей и опухолевидных образований яичников у женщин репродуктивного возраста.
2. Показана необходимость определения содержания онкомаркера СА-125 в периферической крови, что в совокупности с дополнительными методами исследования (ультразвуковое сканирование, лапароскопия) позволяет с большой достоверностью судить о типе опухоли яичников.
3. Внедрение диагностических критериев и современных технологий в лечение истинных опухолей и опухолевидных образований яичников позволяет добиться благоприятных результатов лечения и сохранить репродуктивную функцию у женщин детородного возраста.
Личное участие диссертанта в разработке проблемы
Автором было проведено обследование и лечение 140 пациенток репродуктивного возраста с наличием истинных опухолей и опухолевидных образований яичников. В ходе сбора материала для диссертационной работы Фофоновой И.Ю. были освоены все необходимые лабораторные и инструментальные методы диагностики, консервативные и оперативные способы лечения опухолей и опухолевидных образований яичников. Выбор методов исследования, планирование и проведение различных исследований, выполнение расчетов, обработка и обсуждение результатов, оформление диссертации и автореферата выполнены автором самостоятельно.
Основные положения, выносимые на защиту
1. Отсутствие специфических жалоб, клинических и лабораторных диагностических критериев истинных опухолей и опухолевидных образований яичников делает необходимым использование с целью дифференциальной диагностики лабораторных (исследование в динамике онкомаркера СА-125) и инструментальных методов (ультразвуковое сканирование и лапароскопия) исследования.
2. Применение лапароскопического доступа при хирургическом лечении позволяет выполнить малотравматичные, органосберегающие операции, сохраняя тем самым менструальную, детородную функцию у женщин репродуктивного возраста и сократить сроки пребывания больных в стационаре.
3. Внедрение алгоритма диагностики и тактики лечения опухолей и опухолевидных образований яичников позволяет провести точную дифференциальную диагностику истинных опухолей и опухолевидных образований яичников, доброкачественных и злокачественных процессов, предупредить радикальные хирургические вмешательства.
Внедрение результатов в практику
Апробация работы и публикации
Основные положения диссертации доложены и обсуждены на совместной конференции кафедр акушерства и гинекологии с курсом пренатальной диагностики, акушерства и гинекологии ФПК и ППС, акушерства и гинекологии педиатрического и стоматологического факультетов, госпитальной хирургии, патологической анатомии, урологии Смоленской государственной медицинской академии, на заседании проблемной комиссии по материнству и детству Смоленской государственной медицинской академии.
По теме диссертации опубликовано 7 печатных работ, в том числе 1 работа в журнале, рекомендованном ВАК Министерства образования и науки РФ.
Структура и объем диссертации
Диссертация изложена на 128 страницах машинописного текста, состоит из введения, обзора литературы, материалов и методов исследования, главы собственных исследований, заключения, выводов, практических рекомендаций, приложения и списка литературы, включающего 151 работу, из них 100 отечественных и 51 зарубежных авторов. Работа иллюстрирована 15 таблицами и 21 рисунком.
СОДЕРЖАНИЕ ДИССЕРТАЦИИ
Материалы и методы исследования
Нами было проведено обследование и лечение 140 пациенток репродуктивного возраста с наличием истинных опухолей и опухолевидных образований яичников, находившихся на госпитализации в гинекологических отделениях №1, №2, №3 МЛПУ КБСМП г. Смоленска за период 2003-2006 гг.
Все пациентки были разделены на две группы: 1 группу составили 51 (36,4%) пациентка с истинными опухолями, 2 группу - 89 (63,6%) пациенток с опухолевидными образованиями яичников.
Возраст пациенток колебался от 16 до 46 лет и в среднем составил 30,5±8,1 лет, причем, опухолевидные образования яичников чаще встречались до 30 лет (65 из 89 обследованных), истинные опухоли после 30 (23 из 51).
В анамнезе у пациенток с опухолями и опухолевидными образованиями яичников преобладали инфекционные и воспалительные заболевания дыхательных путей, которые примерно одинаково часто отмечались у пациенток 1-й (28-54,9%) и 2-й (41-50,6%) групп. Заболевания мочевыделительной системы встречались несколько чаще у пациенток с истинными опухолями (9-17,6%), чем с опухолевидными образованиями (10-12,3%) яичников. У каждой шестой обследованной выявлены заболевания желудочно-кишечного тракта, которые достоверно чаще отмечались в группе с опухолевидными образованиями яичников (20-24,7%), чем с истинными опухолями (5-9,8%), р
Описание файла
Просмотр PDF-файла онлайн
Текст из PDF
СОВРЕМЕННЫЙ ПОДХОД ПРИ ЛЕЧЕНИИ ПАЦИЕНТОКС ДОБРОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ И ОПУХОЛЕВИДНЫМИОБРАЗОВАНИЯМИ ЯИЧНИКОВ (ОБЗОР ЛИТЕРАТУРЫ) . 281.1 Современная классификация опухолей яичников, эпидемиология, методылечения женщин репродуктивного возраста с доброкачественными опухолямии опухолевидными образованиями яичников . 281.2 Овариальный резерв: определение, методы оценки, факторы, влияющие насостояние овариального резерва .
301.3 Методики хирургического лечения доброкачественных опухолейи опухолевидных образований яичников: сравнительная характеристикахирургических методик и энергий, применяемых в лечении пациенток сдоброкачественными опухолями и опухолевидными образованиями яичников . 42ГЛАВА II. КЛИНИКО-СТАТИСТИЧЕСКАЯ ХАРАКТЕРИСТИКАОБСЛЕДОВАННЫХ ЖЕНЩИН .
49ГЛАВА III. РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ . 623.1 Результаты эндоскопического метода обследования и лечения . 623.2 Результаты лабораторных и функциональных методов исследования . 663.2.1 Эхографическое и допплерометрическое исследования . 663.2.2 Гормональное исследование . 723.3 Клиническая и лабораторная оценкатравматичности оперативного лечения . 743.4 Продукты травматичности оперативного вмешательствапри хирургическом лечении .
7733.5 Оценка степени травматичности оперативного лечения женщин сдоброкачественными опухолями и опухолевидными образованиямияичников в зависимости от вида энергии . 823.6 Патоморфологическая оценка травматичностиоперативного вмешательства при хирургическом лечении.
Показания к выполнению оперативного лечения ДОЯ и ООЯу женщин репродуктивного возраста лапаротомическим доступом крайнеограничены, в основном касаются конверсии при выявлении онкозаболевания [36,84, 109].В то же время, достичь удовлетворительных результатов с полноценнымвосстановлением функции яичников невозможно без соблюдения технологийгемостаза при эндовидеохирургии [93, 160, 166]. Ряд авторов негативно относятсяк классической методике цистэктомии (полное вылущивание кисты яичника) ипроведению гемостаза путем наложения швов или биполярной коагуляции (БПК)у женщин, заинтересованных в сохранении репродуктивной функции, так какпоследствием таких операций становится частичная или полная утратапримордиальных фолликулов [92, 96, 183].В клинических исследованиях отмечено, что оперативная травма (резекцияяичника, вылущивание кисты яичника, гемостаз с применением высокочастотныхэнергий, наложение швов на яичник) приводит к необратимым нейрогенным имикроциркуляторным нарушениям в яичниках и апоптозу части репродуктивныхклеток.
Это вызвано нарушением кровоснабжения на микроциркуляторномуровне и функционирования вегетативной нервной системы как следствиеналичия ДОЯ или ООЯ, и дополнительно — хирургического лечения [7, 46, 116,176].Методологии органосохраняющих и щадящих операций на ткани яичниковкрайне востребованы и постоянно совершенствуются [45, 116, 176].В последние годы опубликованы работы, посвященные результативномуприменению в различных направлениях медицины, в том числе в акушерстве игинекологии,аргоноплазменнойкоагуляции(АПК)[16, 57, 138, 185]:вакушерстве — при выполнении кесарева сечения [35]; в гинекологии — прилечении заболеваний наружных половых органов и шейки матки [42].6Перспективность применения АПК при оперативных вмешательствах наяичниках подтверждается тем фактом, что капсула кисты яичника погистологическиммежклеточнойпараметрамосновы,(поплотностисоотношениюклеточногомикроциркуляторногосоставарусла)иявляетсяидеальной моделью для оценки влияния высокочастотных энергий [157].В отечественной и зарубежной литературе отсутствуют данные окомплексныхисследованияхисопоставлениирезультатовиспользованияразличных видов энергии, различных технологий оперативного лечения ДОЯ иООЯ с учетом патоморфологического метода исследования и клиникобиохимических параметров травматичности операции.Вышеизложенное предопределило цель нашего исследования.Степеньразработанноститемы.Всовременныхреалияхприхирургическом лечении ДОЯ и ООЯ сохранение овариального резерва становитсяприоритетной задачей гинекологов.
Причины его снижения многогранны и доконца не изучены. Снижение овариального резерва не происходит спонтанно, аассоциировано с возрастом и агрессией извне. Понимание причин и механизмовсниженияовариальногорезервабудетспособствоватьсохранениюивосстановлению репродуктивной функции. Выбор метода хирургическоголечения ДОЯ и ООЯ (объем оперативного лечения, метод гемостаза) во многомобусловлен основанной на субъективных данных и оснащенности медицинскогоучреждения, приверженностью гинеколога к той или иной методике. В настоящеевремя не существует научно обоснованных рекомендаций и стандартов пометодам хирургического лечения ДОЯ и ООЯ.Нашеисследованиепредполагаетиспользованиешкалыоценкитравматичности хирургического лечения ДОЯ и ООЯ и разработку минимальноинвазивной операции с максимальным сохранением овариального резерва ирепродуктивнойфункцииженщины.Золотымстандартомвоценкетравматичности оперативного вмешательства признан патоморфологическийметод исследования, позволяющий определить 4 зоны степени деструкции, чтокоррелирует в нашем исследовании с клиническими, функциональными и7лабораторными методами.
Впервые предпринята попытка установить прямуюзависимость между вышеперечисленными методами оценки травматичностиоперативного вмешательства. Как показало исследование, не только снижениепоказателейовариальногорезерва,ноиегостепеньупациентокснереализованной репродуктивной функцией после хирургического лечения ДОЯи ООЯ предопределяет возможность и период реализации естественнойфертильности.Применение научно обоснованных рекомендаций после хирургическоголечения ДОЯ и ООЯ позволит уменьшить процент пациенток с низкимипоказателями овариального резерва, обреченных на деторождение с применениемэкстракорпоральных методов оплодотворения с использованием донорскойяйцеклетки.Цель исследования.
Улучшить эффективность оперативного лечения ДОЯи ООЯ на основании применения АПК и инверсионной методики цистэктомии.Задачи исследования:1. Изучить клинико-анамнестические особенности и овариальный резервпациенток с доброкачественными опухолями и опухолевидными образованиямияичников.2. Оценить травматичность оперативного вмешательства после примененияаргоноплазменной и биполярной коагуляции.3. Определить содержание продуктов деструкции тканей в сыворотке кровипосле хирургического лечения доброкачественных опухолей и опухолевидныхобразований яичников с использованием аргоноплазменной и биполярнойкоагуляции.4. Оценить параметры посткоагуляционной деструкции капсулы послехирургическоголечениядоброкачественныхопухолейиопухолевидныхобразований яичников с использованием аргоноплазменной и биполярнойкоагуляции.5. Изучить состояние репродуктивной функции и овариального резервапациенток после хирургического лечения доброкачественных опухолей и8опухолевидныхобразованийяичниковвзависимостиотиспользованияразличных технологий операций.6.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Доброкачественные новообразования яичников – группа патологических дополнительных образований овариальной ткани, возникающих в результате нарушения процессов клеточной пролиферации и дифференцировки [1].
Название протокола: "Доброкачественные новообразования яичников"
Код протокола:
Код(ы) МКБ-10:
D27 - Доброкачественное новообразование яичника
Q50.5 -Эмбриональная киста широкойсвязки
N83.0 -Фолликулярная киста яичника.Киста граафова фолликула. Геморрагическая фолликулярная киста (яичника).
N83.1 -Киста желтого тела.Геморрагическая киста желтого тела
N83.2 -Другие и неуточненные кисты яичника - ретенционная киста, простая киста яичника
Сокращения, используемые в протоколе:
ДНЯ – доброкачественные новообразования яичников
ДП – дистопия почки
ЖКТ – желудочно-кишечный тракт
ЗНЯ – злокачественные новообразования яичников
КОК – комбинированные оральные контрацептивы
МРТ – магнитно-резонансная томография
Дата разработки протокола: апрель 2013года
Категория пациентов: пациентки с новообразованиями яичников
Пользователи протокола: акушеры-гинекологи, хирурги, врачи общей практики, урологи, проктологи


Классификация
Клиническая классификация: нет
К доброкачественным опухолям яичников относятся [2]:
- Эпителиальные опухоли: простая серозная (цистоаденома), муцинозная;
- Опухоли полового тяжа и стромально-клеточные: фиброма, тека – клеточная и гранулезо-клеточная опухоль.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий:
Основные:
1. Жалобы.
2. Специальное гинекологическое исследование.
3.УЗИ малого таза.
Дополнительные:
1. МРТ малого таза.
2. Эндоскопия – обследование ЖКТ у больных с новообразованиями яичников: эзофагогастроскопия - всем пациенткам, колоноскопия - по показаниям.
3. Онкомаркер СА-125.
Диагностические критерии
Жалобы и анамнез: специфических клинических симптомов нет.
Физикальные данные: при вагинальном исследовании определяется образование в области придатков матки.
Лабораторные исследования: нормальное содержание онкомаркера СА 125 в крови.
Инструментальные исследования:
1. УЗИ образования яичника более 3 см различной структуры с наличием капсулы.
2. МРТ – образования яичников.
3. Эндоскопическое исследование ЖКТ (ззофагогастроскопия, колоноскопия) для исключения метастазов рака желудка в яичник и вовлечения в процесс прямой и сигмовидной кишок.
4. Рентгенологические – при невозможности провести колоноскопиюдопустимаирригоскопия.
Консультации специалистов
Показания для консультации специалистов:
- невозможность исключить острый аппендицит;
- дистопия почек;
- любые другие пороки мочевыводящих путей;
- внеорганные и костные опухоли таза;
- дивертикулез сигмовидной кишки.
Дифференциальный диагноз
| Патология | Клиника | Бимануальное исследование | УЗИ | Онко маркер СА 125 |
| Доброкачественные новообразования яичников | нет | Образование тугоэластической консистенции, одностороннее, подвижное | Толстая стенка возможно наличие перегородок и пристеночных включений | - |
| Эндометриоидная киста | Хроническая тазовая боль, меноррагии | образование в области придатков как правило позади матки, неподвижное | Образование в области придатков, с утолщенной капсулой, изменяющейся в зависимости от фазы цикла, содержимое - мутная взвесь | +/- |
| Опухолевидные образования яичников (фолликулярная, киста желтого тела) | нет | Образование эластической консистенции, редко более 6 см, одностороннее, подвижное, безболезенное | Образование с тонкой капсулой, гомогенное, эхонегативное содержимое, | - |
| Злокачественные новообразования яичников | нет | Образование плотное, бугристое, плохо смещающееся в малом тазу | Асцит, образование | + |
Лечение
Цели лечения: удаление доброкачественного новообразования яичника.
Тактика лечения
Немедикаментозное лечение: нет
Медикаментозное лечение: нет
Другие виды лечения: нет
Оперативное лечение
Цель хирургического лечения зависят от возраста, репродуктивного статуса и гистотипа опухоли.
- В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактики трубно-перитонеального бесплодия;
- В перименопаузе основная задача – радикальное лечение, позволяющее избежать рецидива и сохранить качество жизни.
Виды хирургического лечения
В репродуктивном возрасте - аднексэктомия; в перименопаузегистерэктомия с придатками, предпочтительно лапароскопическим доступом.
При доброкачественном новообразовании яичника резекция яичника допустима, однако необходима ревизия контрлатерального яичника и экстренная гистологическая диагностика.
Профилактические мероприятия
Доказана профилактическая роль длительного непрерывного применения КОК монофазного действия [8,9].
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
- частота случаев рака яичника в группе пациенток с доброкачественными новообразованиями яичников;
- частота осложнений после оперативного лечения.
Госпитализация
Показания для госпитализации
Плановая: доброкачественные опухоли яичников и кисты яичников, сохраняющиеся в течение 4-6 месяцев, или размером более 6 см в диаметре.
Экстренная: боли внизу живота при наличии доброкачественных опухолей яичников и кист яичников [3].
Минимальный перечень обследования для плановой госпитализации: согласно инструкции по обследованию больных на плановое хирургическое лечение.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Омарова Г.К. – д.м.н., заведующая кафедрой акушерства и гинекологии №1 Казахский Национальный медицинский университет им. С.Д. Асфендиярова (КазНМУ).
Бегниязова Ж.С. – к.м.н., доцент кафедры акушерства и гинекологии № 1 КазНМУ.
Жатканбаева Г.Ж. – к.м.н., доцент кафедры акушерства и гинекологии № 1 КазНМУ.
Кудаманова А.Б. – к.м.н., доцент кафедры акушерства и гинекологии № 1 КазНМУ.
Садуакасова Ш.М. – к.м.н., доцент кафедры акушерства и гинекологии № 1 КазНМУ. Сармулдаева Ш.К. – к.м.н., доцент кафедры акушерства и гинекологии № 1 КазНМУ.
Указание на отсутствие конфликта интересов: авторы подтверждают отсутствие скрытого конфликта интересов.
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его вступления в действие и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.

гинеколог / Стаж: 28 лет
Дата публикации: 2019-03-27
гинеколог / Стаж: 26 лет
Опухоли яичников — очень часто встречающаяся патология, занимающая 2-е место в ряду прочих видов новообразований женской половой сферы, из них около 90% являются доброкачественными.
Практически каждая женщина любого возраста сталкивалась с каким-либо заболеванием яичников, которому сопутствовало увеличение их размеров, а доброкачественная опухоль яичника у женщины репродуктивного возраста может образоваться в одном из 70 случаев. Группу данных опухолей яичников составляют патологические образования из тканигонад (овариальной ткани) вследствие размножения клеток ткани и их дифференцировки, т.е. мутирования, которые поражают женщин от подросткового до пожилого возраста.
Актуальная проблема гинекологии сегодня — поражение опухолями яичников молодых женщин, имеющих возможность рожать детей, что ведет к снижению их репродуктивного потенциала. И хуже всего то, что значительная часть доброкачественных опухолей имеет склонность к озлокачествлению (малигнизациии), результаты лечения злокачественных новообразований оставляют желать лучшего по причине диагностирования поздних стадий заболевания по вине самих пациенток.

Классификация доброкачественных опухолей яичников
Доброкачественные опухоли яичников, классификация которых предложена отечественными учёными и утверждённая ВОЗ, исходя из клинико-морфологических исследований:
- Эпителиального происхождения опухоли (эпителиальные опухоли возникают только после полового созревания):
- Серозные (цилиоэпителиальные) опухоли — цистаденома, папиллярная цистаденома, поверхностная папиллома, аденофиброма и цистаденофиброма — 60% эпителиальных опухолей.
- Муцинозные опухоли — цистаденома, аденофиброма и цистаденофиброма.
- Муцинозная кистозная опухоль с пристеночными узлами.
- Муцинозная кистозная опухоль с псевдомиксомой брюшины.
- Эндометриоидные опухоли — цистаденома, аденофиброма и цистаденофиброма.
- Светлоклеточные (мезонефроидные) опухоли — цистаденома, аденофиброма и цистаденофиброма. Светлые клетки содержат гликоген. Предположительно, часть их образуется из Вольфова протока.
- Переходно-клеточные опухоли —опухоли Бреннера, муцинозные фиброэпителиомы (схожи с фибромами).
- Опухоли стромы полового тяжа формируются из полового тяжа или мезенхимы эмбриональных гонад.
- Опухоли стромально-клеточные содержат гранулёзные клетки, тека-клетки, коллагенпродуцирующие клетки, клетки Сертоли и Лейдига. В большинстве своем это гормонально-активные — гранулезоклеточная опухоль, текаклеточная опухоль (нередко в сочетании с миомой матки), гранулезотекаклеточная опухоль.
- Герминогенные опухоли (дермоидные кисты, струма яичника), герминогенные опухоли полового тяжа.
- Нетипичные (неклассифицируемые) опухоли — нет возможности установить их овариальный или тестикулярный тип.
Профилактика доброкачественных опухолей яичников
Профилактика доброкачественных опухолей яичников практически невозможна. Только регулярные гинекологические осмотры и УЗИ смогут своевременно выявить крупные новообразования в гонадах. Необходимо следить за изменениями менструального цикла, появлением тех или иных болезненных или дискомфортных проявлений и срочно обращаться к гинекологу при малейшем отклонении от нормы.
Остро стоящий вопрос об этиологии и патогенезе доброкачественных опухолей яичников остается спорным и до конца не определённым. Выдвигается несколько теорий по данному вопросу, где гормональные расстройства стоят на первом месте, роль вирусных инфекций и генетической предрасположенности также не оспаривается:
- чрезмерная выработка эстрогена (гиперэстрогения), разлад гормональных взаимоотношений;
- эмбриональные и другие тканевые остатки после формирования яичников;
- генетическая склонность по материнской линии;
- неблагоприятные экологические и социальные факторы также не сбрасываются со счетов.
Существуют предположения, что доброкачественные опухоли полового тяжа и герминогенные опухоли могут сформироваться в результате эмбриональных нарушений на фоне гипергонадотропинемии, что дает понимание возрастных пиков заболеваемости опухолями яичников в периодах полового созревания и предменопаузы.
Факторы риска образования доброкачественных опухолей гонады:
- раннее/запоздалое начало менструации (менархе);
- первичная аменорея;
- воспалительные заболевания придатков;
- инфекционные болезни;
- наследственные эндокринные патологии;
- запоздалый или преждевременный климакс;
- очаговые гиперплазии;
- проблемы с деторождением в связи с ослаблением функций гонад и гипоэстрогения;
- фолликулярные кисты яичников;
- миома матки;
- высокая калорийность рациона с большим содержанием насыщенных жирных кислот или недостаточное питание;
- генетическая предрасположенность;
- первичное бесплодие;
- курение.
Нейроэндокринные нарушения, дисфункция щитовидной железы и ожирение достоверно не ассоциированы с развитием опухолей яичников и доказательной базы не имеют.
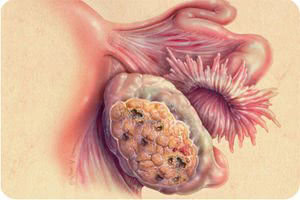
Иногда опухоли растут внутрь, раздвинув листки широких связок, часто смещая и сдавливая мочеточники (чаще в подростковом возрасте). Также нередко возникает нагноение содержимого или стенки опухоли при совмещении с вторичной инфекцией. Такой гнойник может сформировать свищ, прорвавшись в мочевой пузырь или прямую кишку.
Доброкачественная опухоль яичника, симптомы которой характерны практически для всех доброкачественных опухолей:
- тянущие, разлитые, постоянные или периодические боли в нижней части живота, иногда отдающие в подложечную область или подреберье, а при перекруте ножки, кровоизлиянии или дегенерации, разрыве опухолевой капсулы — внезапные острые, режущие боли;
- нарушения мочеиспускания и метеоризм, в зависимости от места расположения опухоли;
- увеличенный живот;
- появление затвердения, тяжести в животе;
- невозможность забеременеть;
- общая слабость, одышка;
- синдром Мейгса;
- снижение массы тела;
- гипотрофия молочных желез и клитора;
- снижение либидо;
- огрубение голоса;
- облысение;
- разлад в графике менструальных циклов.
На начальных стадиях развития всех разнообразных типов доброкачественных опухолей яичников клиническая картина их выражается недостаточностью или полным отсутствием симптомов. Диагностика включает следующий мероприятия:
- составление полного анамнеза пациентки;
- гинекологическое исследование, малоинформативное в начале заболевания, в дальнейшем позволяет определить место формирования, величину, консистенцию, подвижность, болезненность, тип поверхности опухоли, её связи с органами малого таза;
- ректовагинальное пальпирование предотвратит прорастание опухоли яичников в близлежащие органы;
- УЗИ органов малого таза — основной и обязательный метод исследования — выдает информацию о размерах, формах, структуре, месте расположения опухоли;
- УЗИ влагалища (трансвагинальная эхография) позволяет получить более конкретную информацию о происхождении (доброкачественная или злокачественная) опухоли по специальной шкале;
- экстирпация матки с придатками (особенно при миоме матки) в пред- и постклимактерическом периоде;
- применение маркеров антигена CA 125 и секреторного белка HE4 поможет охарактеризовать доброкачественное или злокачественное происхождение опухоли яичников, однако они часто показывают повышенные показатели даже при доброкачественном образовании;
- гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия, ректороманоскопия — дополнительные методы исследования для дифференцировки от вторичных опухолей гонад;
- лапароскопия как метод диагностики, дающий 100%-ую точность, при доброкачественности обнаруженного образования его удаляет, а при обратном диагнозе продолжается лапаротомией;
- крупное новообразование, обнаруженное до первого менструального кровотечения (менархе) или в постменопаузе, наиболее часто оказывается истинной опухолью, и тогда требуются дополнительные исследования или оперативное вмешательство.
В процессе диагностики отделяются ретенционные кисты яичников (регрессирующие за 1-3 менструальных цикла или после КОК) от истинных опухолей.
Базовым методом лечения доброкачественных опухолей яичников остается хирургический. Эти опухоли отличаются от злокачественных тем, что не разрастаются за пределы яичников, что весьма важно для положительной динамики хирургического лечения. Масштабность оперативного вмешательства зависит от:
- возраста пациентки;
- репродуктивного статуса больной;
- гистологического типа опухоли.
Когда диагностирована доброкачественная опухоль яичника, лечение заключается в ряде хирургических методов, планово или экстренно (при осложнениях) способных радикально решить проблему, избежать рецидивов и сохранить высокое качество жизни пациенток:
- аднексэктомия (овариэктомия) — удаление поражённого яичника;
- клиновидная резекция яичника (органосохраняющая операция) с экстренной гистологической диагностикой и ревизией другого яичника для пациенток детородного возраста (однако необходимо помнить, что удаление яичника вместе с опухолью повышает риск бесплодия);
- пангистерэктомия (лапароскопически или вагинально) в предменопаузе пациентки — при двустороннем доброкачественном опухолевом процессе или в случае подозрения на малигнизацию.
Читайте также:

