Доброкачественные опухоли кишечника у детей
В тонком кишечнике, по данным Dargeon, на 11 500 вскрытий трупов детей до 15 лет только в 6 случаях найдены опухоли тонкой кишки (киста, аденома, миома и в 3 случаях — лимфобластома).
Отмечены единичные полипы тонкой кишки и кишечный полипоз с пигментацией кожи и слизистых.
Клиническое течение характеризовалось повторными приступами болей в животе, сопровождающимися сильным урчанием (Santulli). Отмечались скрытое кишечное кровотечение и вторичная гипохромная анемия. Stefan у мальчика 8 лет даже наблюдал появление инвагинации в результате полипа тонкого кишечника.
Рак (аденокарцинома) тонкой кишки у детей встречается крайне редко.
Диагноз ставится на основании симптомов и данных исследований, известных из общей онкологии, с выделением трех периодов клинического течения: малых и неясных симптомов, относительной непроходимости и тяжелых осложнений (Ю. А. Ратнер).
Саркома тонкой кишки у детей бывает несколько чаще рака (аденокарцинома). Чаще встречается лимфосаркома (лимфобластома, лимфоцитома). До 1957 г. в литературе опубликовано около 200 наблюдений (Grob). Она отмечена даже у новорожденных, причем у мальчиков вдвое чаще, чем у девочек; локализуется в дистальной части подвздошной кишки, реже в тощей и в двенадцатиперстной кишках, в желудке или толстой кишке. При этом рано возникают метастазы в брыжеечных лимфатических узлах, которые образуют большие плотные конгломераты. Гематогенным путем распространяется рассеянный лимфосаркоматоз с метастазами во многих органах (Grob).
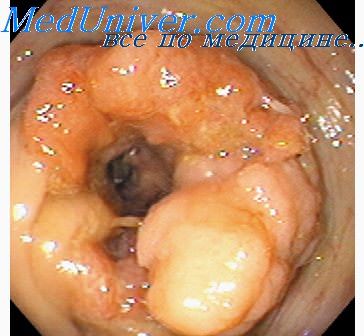
Саркома растет быстрее рака, раньше наступает тошнота и рвота, особенно при высокой локализации, повышается температура в результате всасывания продуктов распада опухоли, появляется кишечное кровотечение.
Рентгенологическое исследование дает указания в отношении локализации опухоли, но диагноз подтверждается только на операции. Строение опухоли уточняется гистологическим исследованием (экспресс-диагностика и препарата после резекции).
Опухоли толстого кишечника у детей встречаются несколько чаще, чем в вышележащих отделах кишечника.
Полипы пищеварительного тракта возникают в результате раадражения воспалительными процессами. Вначале разрастание эпителия или желез слизистой оболочки кишки вместе с подлежащей тканью выступает как бугорок с широким основанием, со временем вырастает в образование, напоминающее ягоду или вишню, достигает величины горошины, вишни, даже сливы, а ножка утончается и удлиняется. Полипы всегда с богатым кровоснабжением.
Первым и самым частым симптомом является кровотечение при дефекации: в конце этого акта на оформленном нормальном стуле видны прожилки крови, иногда капли или полоски. Кровь свежая, ее количество может достигнуть объема чайной, даже столовой ложки. Повторные кровотечения вызывают анемию. При этом заболевании не наблюдается поноса, тенезмов и болей.
Полип с достаточно длинной ножкой выпадает при дефекации. Это ярко-красная округлая опухоль на ножке, нередко синюшная, отечная, с язвами на поверхности, легко кровоточит. Небольшие полипы сами вправляются, когда ребенок перестает тужиться и встает с горшка, но обычно требуется ручное вправление. Невправленные полипы ущемляются, вызывают боли, тенезмы, усиление кровотечения. В результате некроза их может наступить самопроизвольное отпадение (отделение) полипа.
Полип прямой кишки может стать причиной вьшаденпя прямой кишки. Диагноз ставится на основании данных анамнеза и характерных клинических проявлении.
Пальцевым исследованием полип обнаруживается в ампуле прямой кишки как округлая, подвижная опухоль, располагающаяся чаще на задней стенке прямой кишки. При более высоком (глубоком) расположении полипа необходима ректоскопия и ректороманоскопия. Если эти приемы недостаточны для выяснения причины ректального кровотечения, то показано контрастное рентгенологическое исследование ирригоскопией: на рентгенограмме обнаруживаются характерные для полипов дефекты наполнения, круглой формы и четко ограниченные.
Дифференцировать полипы кишечника приходится от хронической дизентерии, трещин заднего прохода, выпадения прямой кишки.
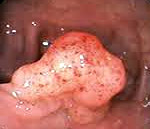
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
МКБ-10

- Причины
- Классификация
- Симптомы опухолей кишечника
- Осложнения
- Диагностика
- Лечение опухолей кишечника
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.

Причины
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Классификация
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
- аденоматозные полипы являются самыми распространенными доброкачественными новообразованиями, которые развиваются из эпителиальной ткани.
- липома - наиболее часто встречающаяся доброкачественная опухоль неэпителиального генеза. По распространенности она лишь немного уступает полипам. Липома отличается от других новообразований мягкой консистенцией.
- фиброма - относительно редкая опухоль толстого кишечника, которая развивается из соединительной ткани и встречается преимущественно у людей пожилого возраста.
- лейомиома берет начало из гладких мышечных волокон, относится к редким новообразованиям. Невринома отличается мелкими размерами и ростом внутрь слизистой и серозной оболочки.
- гемангиома развивается из ткани сосудов толстого кишечника и располагается ближе к границе прямой кишки. Эта доброкачественная опухоль чаще других проявляется кишечными кровотечениями.
Симптомы опухолей кишечника
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Осложнения
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Диагностика
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
- Лабораторные исследования. Применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре.
- Ирригоскопия. Для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных.
- Эндоскопия кишечника. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения.

В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Лечение опухолей кишечника
Для лечения используются хирургические методы, которые предполагают удаление новообразований. Фармакотерапия при этой группе заболеваний считается неэффективной. Полипоз любой локализации является предраковой патологией, поэтому его рекомендуется устранять оперативно. Одиночные полипы удаляются при помощи эндоскопической электрокоагуляции или резекции ободочной кишки. При выраженном множественном полипозе с высоким риском развития рака может быть рекомендовано радикальное удаление ободочной кишки - колэктомия. После подобных оперативных вмешательств проводятся реконструктивные операции на ободочной кишке, которые позволяют восстановить нормальную работу кишечника.
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
Прогноз и профилактика
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
Доброкачественные опухоли толстой кишки у детей встречаются значительно чаще, чем тонкой, и среди них по частоте первое место занимают полипы (аденомы), которые в основном локализуются в прямой кишке. По данным R. Gross, из 203 случаев полипов желудочно-кишечного тракта у детей в 144 они были обнаружены в прямой кишке, в 21 - в сигмовидной, в 38 - в других отделах.
По нашим наблюдениям, полипы толстой кишки, в основном прямой, встречаются у детей в возрасте 3-8 лет. В более старшем возрасте частота заболевания уменьшается, а в грудном возрасте полипы толстой кишки встречаются как исключение.
Полипы прямой кишки, как и других отделов толстой кишки, могут быть единичными и множественными - полипоз прямой или толстой кишки. В прямой кишке полипы располагаются обычно на задней или на боковых стенках.
В клинической картине полипов прямой кишки основным симптомом являются повторные кишечные кровотечения при акте дефекации. Кровотечения в начале заболевания обычно не сопровождаются болью, поносами или какими-либо неприятными ощущениями. На протяжении довольно длительного времени кровотечение является единственным симптомом, возникает периодически, а затем становится постоянным и ведет к развитию анемии. Как правило, кровотечение бывает в виде прожилок крови, капель или полоски на оформленных каловых массах в конце акта дефекации. С развитием заболевания появляются жалобы на боли, тенезмы, понос.
Анальные полипы нередко при акте дефекации выпадают наружу, в особенности когда они имеют длинную ножку. Если полип небольшой, его легко вправить обратно в кишку. При больших размерах полип может ущемляться в заднем проходе, и тогда необходимо вправление. При длительно существующих полипах нередко наступает ухудшение состояния больного, зависящее не только от усиливающихся кровотечений в результате изъязвлений, но и от присоединяющихся острых воспалительных явлений. Малигнизация полипов у детей крайне редка.
Лабораторные исследования не играют решающей роли в диагностике полипов прямой кишки. Диагноз полипа прямой кишки нетруден, особенно если удается наблюдать выпадение полипа (ярко-красный цвет опухоли округлой формы, наличие ножки). Наиболее простым способом является пальцевое исследование, при котором обнаруживается округлая, подвижная опухоль, располагающаяся на одной из стенок прямой кишки.
Несмотря на обнаружение полипа при пальцевом исследовании, всегда нужно произвести и ректороманоскопию для исключения полипов в вышележащих отделах кишки.
Рентгенологическое исследование при полипах прямой кишки применяется только тогда, когда ректороманоскопия невозможна или картина остается неясной. На рентгеновском снимке обнаруживаются характерные для полипов дефекты наполнения.
При дифференциальном диагнозе полипа прямой кишки у детей необходимо помнить о хронической дизентерии, выпадении прямой кишки, трещинах заднего прохода. Другие доброкачественные опухоли прямой кишки не имеют практического значения, так как представляют казуистическую редкость.
Источником развития полипа является слизистая кишечника. Полип представляет собой небольшую опухоль, расположенную на вершине складки пли на участке расслабленной слизистой. Опухоль возникает как относительно неподвижный узел, однако вскоре перистальтические сокращения кишечника удлиняют ее ножку. Опухоль имеет овальную форму, обычно ярко-красного цвета, на которой могут быть эрозии. При микроскопическом исследовании центральная часть полипа состоит из слабо развитой сосудистой соединительной ткани, окруженной слоем малоизмененной слизистой кишечника с хорошо дифференцированными бокаловидными клетками и слизистыми железами. В ножке наблюдается нормальный кишечный эпителий, в самой опухоли гипертрофированный.
Лечение хирургическое. Полипы прямой кишки, низко расположенные, можно иссечь ножом или удалить путем электрокоагуляции. При высокорасположенных полипах через ректоскоп производят их электрокоагулирование. Иногда полип прямой кишки отрывается самостоятельно и кровотечение из ножки останавливается без перевязки. Редко кровотечение бывает значительным и приходится прибегать к хирургическому вмешательству.
Полипы толстой кишки, так же как и прямой, исходят из эпителия слизистой кишки. Возникновение их Ю. А. Ратнер связывает с развитием пролиферативных папиллярных разрастаний на почве хронического колита и проктита. Полипы в раннем детском возрасте врожденные и являются результатом дисэмбриогенеза.
Множественные полипы в толстой кишке встречаются чаще солитарных, и в большинстве случаев приходится говорить о полипозе толстой кишки, причем, как правило, они располагаются в дистальных отделах.
В течение ряда лет полипы толстой кишки могут не давать определенных симптомов. Периодически возникают боли в животе и неясные явления кишечного дискомфорта. Первым определенным симптомом полипов толстой кишки является кровотечение, которое не бывает обильным, но носит постоянный характер. Вскоре к кровотечениям присоединяются поносы с примесью не только крови, но и слизи. Расстройства функции кишечника наступают в результате рефлекторных влияний и присоединяющейся инфекции.
Редко полипы толстой кишки у детей дают осложнения, которые могут проявиться непроходимостью в любой стадии заболевания. Чаще это бывает илеоцекальная инвагинация, вызванная полипами в слепой кишке.
Диагноз полипа толстой кишки без специальных методов исследования труден. Перечисленные симптомы заболевания, в первую очередь периодические кровотечения, дают основание предположить диагноз полипов толстой кишки, но окончательно он может быть поставлен только после рентгенологического обследования и ректороманоскопии. Последняя является ценным методом диагностики полипов сигмовидной кишки, расположенных невысоко.
Рентгенологическое исследование - основной метод диагностики полипов толстой кишки - проводится с помощью бариевой клизмы. Полипы лучше выявляются при двойном контрастировании с барием и воздухом по Фишеру. Бариевая взвесь обволакивает полипы и на фоне воздуха они становятся видимыми. Для выявления рельефа слизистой толстой кишки в бариевую клизму добавляют 2-3 г танина на 1 л взвеси. После тугого выполнения кишки и акта дефекации на рентгенограммах выявляется рельеф слизистой и полипы, слегка покрытые контрастной взвесью. Полипы дают дефекты наполнения округлых очертаний с четкими контурами. Рельеф слизистой не изменен, а складки как бы обтекают место полипа. Перистальтика на участках полипов сохранена, ригидности стенок нет. Все эти признаки являются дифференциальными со злокачественной опухолью. В успешном проведении рентгенологического исследования решающую роль играет тщательная подготовка кишечника.
Лабораторные исследования имеют вспомогательное значение.
Морфологическое исследование дает ту же гистологическую картину, что и при полипах прямой кишки.
Дифференциальный диагноз полипов толстой кишки у детей необходимо в первую очередь проводить с аденокарциномой, несмотря на ее крайнюю редкость в детском возрасте. Решающим методом дифференциальной диагностики является рентгенологическое исследование, которое дает характерную картину при злокачественных опухолях желудочно-кишечного тракта. При низко расположенных опухолях возможна ректороманоскопия, при которой производится биопсия обнаруженной опухоли.
Редко встречающиеся доброкачественные опухоли толстой кишки, как липома, миома, могут достигать больших размеров и давать явления непроходимости. Кишечное кровотечение при этих опухолях возникает редко, только в стадии изъязвления слизистой кишки.
Необходимо указать и на случаи, когда полипоз толстой кишки приходится дифференцировать с хроническим язвенным колитом. Клиническая картина становится особенно сходной при полипозе, осложненном колитом. При колите характерны постоянные поносы с небольшой примесью крови, тогда как при полипах кровотечения возникают периодически и бывают более обильными. Имеет значение анамнез заболевания, а диагноз решает рентгенологическое исследование.
Лечение хирургическое. При низко расположенных полипах возможно их удаление или электрокоагуляция через ректоскоп. При высоко расположенных полипах показана лапаротомия со вскрытием просвета кишки в месте полипа и его удаление. При полипозе приходится прибегать к резекции всего пораженного отдела толстой кишки с анастомозом конец в конец. Общее лечение, особенно при полипозе, состоит в повторных переливаниях крови, диетотерапии, витаминотерапии. Нередко приходится прибегать к антибиотикам. Благоприятный эффект при подготовке к операции оказывают регулярные высокие клизмы сколимицином, танином, рыбьим жиром.
Исход лечения при единичных полипах толстой кишки благоприятный. При полипозе, особенно тотальном, иногда приходится прибегать к наложению калового свища на неизмененный участок кишки и этапному хирургическому лечению. Говоря об исходе лечения при полипозе толстой кишки, необходимо помнить о возможности перерождения их в карциному. Н. Dargeon указывает на сложность лечения полипоза толстой кишки в связи с тем, что с возрастом ребенка в 50% случаев отмечается малигнизация полипов. В связи с этим нужно подчеркнуть важность раннего распознавания и лечения полипов кишечника у детей.
Кисты кишечные (энтерокистомы, энтерогенные кисты) являются полыми образованиями круглой или цилиндрической формы, тесно связанными с пищеварительным каналом. Имеют общие с кишечником кровеносные сосуды, стенки их состоят из гладких мышц и выстланы обычно слизистой прилегающего отдела кишечника. Редко киста может соединяться с просветом кишки. Обычно киста замкнутая, и при чрезмерном увеличении давления в ней может наступить некроз слизистой и жидкость в кисте приобретает геморрагический характер.
Симптомы проявляются чаще у детей после 2 лет. До этого возраста они обычно протекают бессимптомно. Клиническая картина складывается из жалоб на неопределенные боли в животе, иногда рвоту, нарушение проходимости кишечника. Иногда удается в брюшной полости пальпировать подвижное кистозное образование. Явления острой кишечной непроходимости развиваются редко вследствие непосредственного давления на кишку с закрытием ее просвета. Острый процесс в брюшной полости может развиться в результате как сдавления кистой брыжеечных сосудов, так и разрыва кисты, особенно в случае воспалительного процесса в ней.
Диагноз ставится на основании описанной выше клиники и данных рентгенологического исследования.
Лечение хирургическое: резекция кисты с соответствующим участком кишки. Нужно помнить, что стенка кисты тесно связана с кишкой и имеет общие кровеносные сосуды. Поэтому при попытке удаления только одной кисты большей частью нарушается питание стенки кишки с возможным развитием некроза после операции.
Прогноз при кистах кишечника благоприятный.
Злокачественные эпителиальные (раковые) опухоли желудочно-кишечного тракта встречаются у детей значительно реже, чем у взрослых, и составляют от 0,8 до 6 % всех солидных опухолей детского возраста и 1 % опухолей с наиболее неблагоприятным исходом.
В большинстве случаев рак пищеварительного тракта у детей имеет неблагоприятный прогноз, поскольку диагностируется чаще случайно, в далеко зашедшей стадии, что объяснимо отсутствием онкологической настороженности педиатров в выявлении данных опухолей.
Только разработка ранней диагностики опухолей и выявление контингента больных с предраковыми состояниями сможет значительно увеличить показатели выживаемости.
Эпидемиология и этиология
Эпидемиологические исследования показали, что географические факторы играют роль в развитии карцином органов, подвергающихся прямому действию канцерогенов из окружающей среды, как, например, рак желудка и толстой кишки. Тем не менее выявить, какие канцерогены сами по себе ответственны за развитие рака желудка и кишечника у взрослых, а тем более у детей, пока не удалось.
Известно лишь одно предраковое состояние толстого кишечника генетического происхождения — семейный полипоз кишечника, передающийся по доминантному типу.
Рассматривая карциномы "пищеварительной трубки", необходимо учитывать, что этот вид рака является наиболее частым в нижних слоях социально-экономических групп населения.
Мальчики почти в 2 раза чаще девочек подвержены раку желудочно-кишечного тракта.
Патологическая анатомия
От 75 до 95 % злокачественных новообразований желудочно-кишечного тракта — аденокарциномы.
Патоморфология всех видов рака желудочно-кишечного тракта у детей практически одинакова и не отличается от таковой у взрослых.
Наиболее часто встречается метастазирование по лимфатическим путям, но оно зависит от локализации опухоли и ее гистологического строения.
Гематогенное метастазирование в основном происходит в печень, однако метастазы в печени могут появиться и лимфогенным путем. Метастазы в печени чаще множественные, появляются в основном в правой доле. Метастазирование в другие органы наблюдается реже.
Достаточно часто встречаются имплантационные метастазы по брюшине и диссеминация опухолевых узлов по брыжейке и петлям кишечника.
Стадии заболевания
Клиническая картина
В начальных стадиях рак желудочно-кишечного тракта отличается отсутствием патогномоничных признаков.
Важнейшие симптомы начальных стадий опухолевого заболевания можно разделить на 3 основные группы.
- 1-я группа. Нарушения, проявляющиеся смутным беспокойством, легким ухудшением самочувствия, потерей массы тела и аппетита, слабостью, недомоганием, быстрой утомляемостью. Специфических признаков поражения желудочно-кишечного тракта нет.
- 2-я группа. Клиника болезни соответствует всему комплексу хорошо известных типичных и нетипичных симптомов банальных заболеваний "пищеварительной трубки", присущих детям старшего возраста. Поэтому нередко в начале заболевания диагностируются хронические холециститы, гастриты, энтероколиты, иногда язвенная болезнь желудка, и больному назначаются соответствующая диета, лечение. Первоначально такое лечение бывает успешным, что успокаивает родителей ребенка и дезориентирует лечащего врача.
- 3-я группа. Проявляются специфические для пораженного органа симптомы с потерей аппетита, расстройствами пищеварения: поносом, запором, изжогой, отрыжкой, вздутием живота, тошнотой, рвотой (от простого срыгивания только что проглоченной пищей до рвоты застойными массами, часто с примесью крови), кишечным кровотечением разной интенсивности.
Диагностика
Не все родители придают одинаковое значение расстройствам функций желудка и кишечника, если они слабо выражены. Только путем скрупулезного обследования можно выявить небольшие изменения пораженного органа, вызванные опухолевым процессом, поэтому даже на незначительные жалобы и нарушения нужно обращать особое внимание. Уже сочетания трех признаков: потери аппетита, беспричинной слабости и похудания больного — достаточно для того, чтобы назначить ребенку соответствующее обследование.
При подозрении на опухоль кишечника необходимо тщательно пальпировать область живота в различных положениях больного ребенка на спине, на левом и правом боку, стоя. При опухолях, расположенных низко в ректосигмоидной зоне, необходимо применять ректальное пальцевое исследование, позволяющее выявить не только саму опухоль, но и ее отношение к матке, мочевому пузырю.
Ведущее место в диагностике опухолей желудочно-кишечного тракта занимают рентгенологические и эндоскопические исследования.
С помощью этих методик удается выявить изменения, характерные для предрака и перехода его в рак в том периоде, когда еще нет инфильтрации мышечной оболочки и появляется она только на поверхности слизистой оболочки в виде отдельного бугорка или полипа.
Лечение
При карциномах желудочно-кишечного тракта радикальная резекция служит методом выбора и дает надежду на полное выздоровление. Применяемая в последнее время полихимиотерапия не приносит желаемых результатов и требует дальнейшего изучения.
Читайте также:

