Доброкачественная опухоль в области метафизов и эпифизов
Доброкачественные новообразования костей — это различные опухолевые или опухолевидные массы, которые практически никогда не метастазируют и поражаю костную ткань, а также хрящи. Некоторые из этих новообразований можно классифицировать как агрессивные, поскольку после резекции они появляются снова.
В процессе диагностики опухоль должна подвергнуться биопсии, чтобы избежать развития рака, если эта опухоль злокачественная.
Виды доброкачественных опухолей костей и суставных хрящей
Остеоидная остеома
Доброкачественная опухоль кости, для которой характерны небольшие болезненные поражения. Основные симптомы остеомы: хромота конечности или пораженного участка и отек.
Места появления: тазовые кости, кости черепа, копчик, крестец, грудина, ключицы, берцовые и бедренные кости. В целом может появиться практически в любой кости в теле человека. Боль острая и глубокая, как правило, больше ощущается в ночное время суток. Очаг опухоли имеет круглую или овальную форму.
Лечение состоит только в удалении пораженного участка кости, причем, тщательном удалении, поскольку риск рецидива довольно большой.
Возникают остеоидные остеомы у детей и молодых людей (с 10 до 20 лет, реже ближе к 30-ти). Кроме радикальной резекции существует более современный метод удаления — тепловая абляция. Заключается она в размещении в поврежденном участке кости электрода, который проводит ток и нагревает опухоль, в результате чего её можно легко удалить. При хирургическом удалении требуется пребывание в стационаре в течение 2-4 дней.
Остеобластома
Встречается гораздо реже, чем остеоидная остеома. Иногда ошибочно диагностируется как злокачественная опухоль из-за активности и агрессивного роста. Встречается в любых костях, в том числе в тазовых, костях черепа, копчике, крестце, грудине, ключицах, но наиболее привычное место образования — это позвоночный столб и длинные и короткие кости нижних и верхних конечностей.
Основные остеобластомы: ограниченность движений, боль, отек, повышенная чувствительность. На обычном рентгеновском снимке хорошо видно такое новообразование. Лечение заключается в выскабливании опухолевой массы с прививкой кости или удалении части кости (в зависимости от места и потенциальной опасности проблемы).
Энхондрома
Доброкачественное поражение суставного хряща. В основном располагается в центральной части коротких, длинных или плоских костей, преимущественно появляется на руках. Может образоваться в любом возрасте. Новообразование бессимптомное, если не повреждено изнутри (обломком кости, сильным давлением, ударом и т.д). Опухоль хорошо видна на рентгеновском снимке. Если больного не беспокоит энхондрома, удалять ее не обязательно. Однако необходимо контролировать её рост или деформацию, а также целостность. При нарушении оболочки энхондрома может начать расти быстрее.
Множественный энхондроматоз
Обычно появляется в раннем возрасте и влечет за собой деформации костей - от умеренных до тяжелых. Один из примеров множественного энхондроматоза: образование крупных костных масс (наростов) на костях верхних конечностей, а также укорочение или искривление рук.
Лечение заключается в исправлении или предотвращении деформации путем шунтирования (установки металлических стержней в длинных костях рук для стабилизации деформированных или треснувших костей). Эти новообразования могут стать злокачественными, но происходит такое в редких случаях. После лечения множественного энхондроматоза пациенты должны наблюдаться и периодически проходить рентгеновское обследование, чтобы установить, не растет ли опухоль снова.
Хондробластома
Очень редкая доброкачественная опухоль. Место появления: плечевая кости (проксимальный отдел), бедренная кость (проксимальный и дистальный отдел), большеберцовая кость. Если заболевание не лечить, рост костей, пораженных опухолью, может быть остановлен, что влечет за собой деформации костей, задержку роста и другие дефекты. Внешне поражение имеет овальную или круглую форму.
Лечение: кюретаж, наложение пластин. Вероятность повторного роста новообразования после удаления составляет 20%.
Хондромиксоидная фиброма
Доброкачественная опухоль, состоящая из волокнистых миксоидных элементов. Возраст появления: между 20 и 30 годами. Самые популярные места появления: голень, дистальный отдел бедренной кости. Внешне представляет собой область, расширяющуюся к внешней границе кости, а внутри имеющую зубчатую структуру.
Лечение: кюретаж с прививкой кости или удаление при доступности. Эти опухоли имеют самый высокий процент рецидива (40%) , и особенно важно следить за состоянием больного в течение первых нескольких лет после операции.
Одиночный костно-хрящевой экзостоз, или остеохондрома
Наиболее распространенная доброкачественная опухоль кости, вызванная генетическим дефектом хряща эмбриона. Появляется на концах костей в любом возрасте. На снимке опухоли выглядят как костные врастания в боковую часть кости, выступающие над суставом. Ткань опухоли по своей структуре очень похожа на нормальную кость, и процесс ее роста практически идентичен. Остеохондрома безболезненна, однако при разрушении или сдавливании нервов и сосудов причиняет боль. Рецидив маловероятен. Наследственная форма множественного костно-хрящевого экзостоза приводит к появлению нескольких остеохондром. Они могут искривить скелет и вызвать проблемы с передвижением. Общие симптомы остеохондром: низкорослость, сгорбленность, деформации коленей и кистей, плохая функция суставов.
Лечение заключается в коррекции уродств в детстве и мониторинге их в зрелом возрасте. Это необходимо для отслеживания статуса опухоли.
Фиброзно-кортикальный дефект и неостеогенная фиброма
Наиболее распространенная доброкачественная опухоль костей у детей. Оба типа расположены в валах длинных костей, особенно дистальной части бедренной кости, проксимальной и дистальной большеберцовой кости, а также в верхних конечностях (плечевой кости, проксимальной трети лучевой и локтевой костей). Большинство из этих опухолей исчезают после подросткового возраста. Они, как правило, не вызывают симптомов, если не нарушены переломом. Фиброзно-кортикальный дефект выражается в небольшом выпячивании боковой части длинной кости. В зрелом возрасте поражение исчезает. Причина их появления не ясна, но вероятно связана с дефектом формирования и роста костной пластины. Спонтанный регресс происходит в зрелом возрасте, но если новообразование необходимо удалить, применяется костная пластика и кюретаж.
Фиброзная дисплазия
Солитарная костная киста
Чаще обнаруживаются у детей. Причина неизвестна, но одним из сопутствующих факторов является аномалия костной пластины. У взрослых место появления костной кисты: пятка, плоские кости. Полость кисты обычно заполнена жидкостью, удаляется она под общим наркозом, после чего проводится инъекционное лечение (три и более укола).
Аневризма костной кисты
Доброкачественное повреждение кости неизвестного происхождения. Место локализации: позвоночник, длинные кости верхних и нижних конечностей. Типичные жалобы: отек и боль, которая, как правило, следует за травмой. На снимке новообразование выпуклое, четко очерченное. Киста обычно состоит из губчатого пространства, заполненного инфильтратом.
Лечение: выскабливание или костная пластика. Частота рецидивов после выскабливания около 30%, и это — одна из причин полного удаления пораженного участка.
Доброкачественные сосудистые опухоли костей (гемангиомы)
Одиночные, но могут затронуть две и более кости. Место локализации: череп, тазовые кости, позвоночный столб. Приводят к литическим дефектам, выглядят как скопление сосудов.
Лечение: резекция или выскабливание (если это возможно).
Гистиоцитоз кости, или эозинофильная гранулема
Симптомы: боль, отек. Появляются обычно у молодых людей и детей. Лечение: инъекции стероидов, лучевая терапия (уменьшение размеров опухоли), костная пластика.
Гигантоклеточная опухоль кости
Основные симптомы: боль, отеки, затрудненное движение, тугоподвижность суставов. Причина появления не установлена. Возраст появления: 20-40 лет. Локализация: вокруг коленей, дистальный отдел бедренной кости, большеберцовая кость, крестец, голень. Темпы роста опухолевых клеток ускоряются во время беременности из-за увеличения уровня гормонов. Может произойти патологический перелом, а также скопление жидкости в суставе. На снимке можно увидеть истончение и расширение поверхности кости, эрозию и возможные перфорации, а также присоединение массы мягких тканей.
Осенью россияне могут столкнуться с дефицитом лекарств
Ученые узнали точное число мыслей, которые ежедневно возникают в голове человека
Веселящий газ сможет заменить эпидуральную анестезию во время родов
Вакцина от коронавируса может стать доступной для всех россиян уже в сентябре
Боль в животе, вздутие и рвота могут быть признаками предынфарктного состояния

Действительно ли бывает аллергия на корицу

Детский отдых в деревне – лучшая пилюля от хандры и астмы

Как выбрать гинекологическое кресло
Современная ультразвуковая диагностика и сервисное обеспечение УЗИ аппаратов
УЗИ:гипоэхогенное образование правильной (округлой) формы с четкими

Рис. 7.53.Компьютерная томограмма. Саркома правой подвздошной мышцы (стрелки)
границами, имеющее однородную структуру. Фибролипома имеет неоднородную структуру из-за соединительнотканных перегородок.
МРТ:образование с четкими, ровными границами, дающее гиперинтенсивный сигнал и на Т1-ВИ, и на Т2-ВИ.
УЗИ:образование правильной формы средней эхогенности с четкими границами.
МРТ:образование дает гипоинтенсив-ный сигнал на Т1-ВИ и Т2-ВИ (рис. 7.55).
Нейрофиброма
МРТ:четко очерченное образование с гипоинтенсивным сигналом на Т1-ВИ и гиперинтенсивным сигналом на Т2-ВИ.
ЛУЧЕВАЯ СЕМИОТИКА ПОВРЕЖДЕНИЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Переломы костей
Переломы могут быть закрытыми, открытыми, огнестрельными; единичными и множественными; полными и неполными.
Полный перелом - это нарушение целости кости с возникновением минимум двух отломков. Крайне выраженный перелом - травматический отрыв части конечности. Если повреждена лишь часть кости, то перелом неполный. Он может быть в виде трещины, надлома, дырчатого и краевого дефекта. Одной из разновидностей краевого перелома может быть отрывной (авульсионный) перелом в мес-

Рис. 7.54.МР-томограмма бедра. Рабдомиосаркома двуглавой мышцы левого бедра (стрелки)

Рис. 7.55.МР-томограмма коленного сустава. Фибролипома подколенной области. Овальное образование с четкими контурами, неоднородной структуры и интенсивности МР-сиг-нала (стрелка)
те прикрепления сухожилия или связки, когда вследствие их чрезмерного натяжения отрывается костный фрагмент.
У детей могут быть поднадкостничные переломы, когда отломки удерживаются надкостничным футляром, а также эпифизеолиз - повреждение в области ростковой зоны.
Различают переломы травматические, вызванные внешним воздействием на нормальную кость, и патологические, возникшие в месте патологического процесса костной ткани (опухоль, киста, остеопороз).
По направлению и ходу плоскости (линии) перелома по отношению к длин-нику кости различают переломы поперечные, косые, винтообразные, продольные, V-образные, Т-образные, оскольчатые, раздробленные, с первичным дефектом кости. Переломы могут локализоваться в различных отделах кости, а также распространяться в сустав (внутрисуставные переломы). Суставные поверхности костей при этом могут не повреждаться, но возможно и их повреждение разной выраженности, вплоть до дефектов и разрушения (см. рис. 7.56).

Рис. 7.56.Типы переломов по ходу линии перелома: а) поперечный перелом малоберцовой кости; б) косой перелом средней фаланги указательного пальца кисти; в) винтообразный перелом большеберцовой кости; г) продольный перелом большеберцовой кости (стрелка); д) Т-образный внутрисуставной перелом дистального метаэпифиза лучевой кости и перелом шиловидного отростка локтевой кости; е) оскольчатый внутрисуставной перелом дистального эпифиза плечевой кости ; ж) огнестрельный дырчатый перелом диафиза большеберцовой кости
Нарушение целости кости часто сопровождается смещением отломков. Различают 4 вида смещения (см. рис. 7.57).
1. По ширине (принято измерять по отношению к поперечнику кости, например на одну треть поперечника).
2. По длине (измеряют в сантиметрах):
- с расхождением отломков;
- с захождением отломков;
- с вклиниванием (вколоченные).
3. Под углом (измеряют в градусах с указанием, в какую сторону открыт угол);
4. По периферии (оценивают ротацию дистального отломка по анатомическим ориентирам, указывая направление поворота).
Один изолированный вид смещения наблюдается редко, в большинстве случаев они встречаются в виде различных комбинация.
Полная рентгенологическая характеристика перелома должна включать:
- анатомическую локализацию и протяженность перелома;
- тип перелома (полный или неполный, оскольчатый или неоскольчатый);
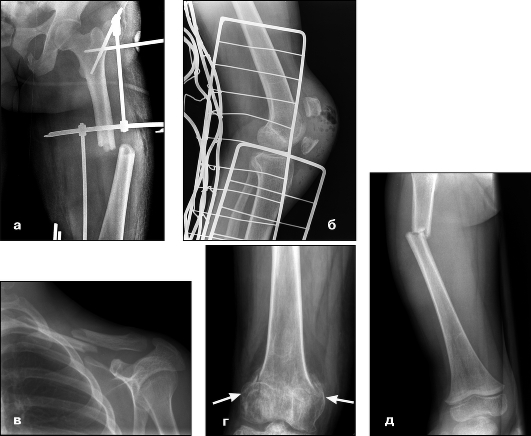
Рис. 7.57.Типы переломов по виду смещения отломков: а) поперечный перелом бедренной кости со смещением по ширине; б) поперечный перелом надколенника с расхождением отломков; в) поперечный перелом ключицы с захождением отломков, г) вколоченный перелом дистального метафиза бедренной кости; д) поперечный перелом диафиза бедренной кости со смещением отломков под углом, открытым кнутри
- направление плоскости перелома по отношению к оси кости (поперечный, продольный, Т-образный, V-образный, винтообразный и т. п.);
- вид смещения отломков;
- отношение плоскости перелома к суставной полости (внутрисуставной или внесуставной);
- специфичные признаки, такие как депрессия (вколоченность), импрессия (вдавление), компрессия (сдавление);
- сопутствующие патологические изменения: вывих, разрыв связок или синдесмоз с диастазом костей;
- сопутствующие повреждения окружающих органов и тканей.
Особые варианты переломов, которые могут произойти в результате перегрузки (стрессовые переломы), или патологические переломы в месте патологических процессов в кости.
У детей рентгенологическая характеристика переломов, особенно концов длинных трубчатых костей, должна также включать соображения о вовлеченности зон росткового хряща, повреждения которых могут привести к нарушению роста кости, укорочению и деформации конечностей.
Рентгенография:прямыми рентгенологическими признаками перелома кости служат линии перелома и смещение отломков. Однако иногда эти симптомы неочевидны. В таких случаях диагностика переломов основывается на косвенных признаках.
1. Изменения кости и надкостницы:
- изменение формы кости;
- нарушение структуры костной ткани (вколоченные, компрессионные переломы);
- локальное изменение поверхности кости (вдавление, утолщение кортикального слоя, ступенька, козырек, отслоение надкостницы).
2. Изменения ростковой зоны:
- несоответствие (ступенька) краев эпифиза и метафиза;
- неровные поверхности (углы) метафиза или эпифиза;
- несимметричность ростковой зоны.
3. Изменения мягких тканей:
- локальное увеличение объема мягких тканей;
- изменение структуры мягких тканей (исчезновение или смещение жировых межмышечных и межфасциальных полосок).
4. Затенение полостей воздухоносных костей (гемосинус).
5. Изменения суставов (внутрисуставные переломы):
- увеличение объема суставов (расширение рентгеновской суставной щели, увеличение объема мягких тканей).
КТ и МРТпозволяют выявить прямые и косвенные признаки переломов. Возможны более отчетливая визуализация соотношения отломков (осколков) костей, выявление повреждений мягких тканей, сосудов и нервов. Основным признаком перелома кости при МРТ является кровоизлияние в плоскости перелома, гипоинтенсивное на Т1-ВИ и гиперинтенсивное на Т2-ВИ (рис. 7.58).


Рис. 7.58.МР-томограммы коленного сустава. Клиновидный перелом мыщелка большеберцовой кости. Определяется линейное изменение интенсивности МР-сигнала в виде его понижения на Т1-ВИ (а) и повышения на Т2-ВИ (б)
При оценке смещения отломков определяют смещение дистального (периферического) отломка по отношению к проксимальному (центральному).
Особую настороженность должны вызывать продольные переломы, которые следует проследить по всей протяженности. Нередко для этого приходится выполнять дополнительные исследования для визуализации противоположного конца кости. Чрезвычайно важно выявление внутрисуставного перелома. Для этого руководствуются анатомическими ориентирами уровня прикрепления суставной капсулы к костям.
Кость способна к регенерации. Это единственный орган, который при повреждении восполняет небольшие дефекты не соединительнотканным рубцом, а новой полноценной тканью.
Обычно для контроля за формированием костной мозоли достаточно обычных рентгенограмм, но в некоторых случаях их дополняют линейными или компьютерными томограммами. Томограммы могут прояснить некоторые детали и помочь определить стадию заживления даже под гипсовой повязкой. Следует обращать внимание на появление признаков возможных осложнений. Рентгенологические признаки нарушения заживления костей:
- замедленное образование костной мозоли (см. рис. 7.7);
- неправильное положение отломков;
- образование ложных суставов (сохранение линии перелома и формирование суставных поверхностей из-за развития кортикальных пластинок на концах отломков);

- развитие анкилоза (сращения суставных концов костей) при внутрисуставных переломах (см. рис. 7.60);
При выявлении рентгенологических признаков осложнений срастания отломков проводят КТ.
Опухоли костной и хрящевой ткани
Справка! Кости содержат несколько типов клеток. Остеобласты ответственны за образование основы костей, а именно, соединительной ткани и неорганических веществ (минералов), которые обеспечивают прочность костей.
Остеокласты помогают регулировать уровень неорганических веществ в крови, влияя на отложение и удаление этих веществ из костей, что дает возможность костям сохранять необходимую форму. Костный мозг, имеющийся в некоторых костях, содержит жировые, а самое главное, гематопоэтические клетки, производящие различные клетки крови.
Различают первичные и метастатические (вторичные) опухоли костной и хрящевой ткани.
Первичные опухоли возникают непосредственно из кости или хряща, а метастатические поражения наблюдаются при распространении других опухолей (например, рака легкого, молочной железы, предстательной железы и пр.) в кости.
К доброкачественным опухолям костной и хрящевой тканей относятся: остеома, остеоид-остеома, остеобластома, остеохондрома, хондромиксоидная фиброма.
Эти опухоли не метастазируют и, как правило, не опасны для жизни больного. Оперативное удаление опухоли является единственным методом лечения, в результате которого больные полностью выздоравливают.
Остеома -доброкачественная опухоль, растущая из костной ткани. Остеомы растут медленно и часто, достигнув определенных размеров, перестают увеличиваться.
Различают остеомы трех видов:
1) компактная (или твёрдая: osteoma durum) - сотоит из пластинчатой кости с малочисленными узкими гаверсовыми каналами , лишена костномозговой ткани; имеет высокую плотность;
2) губчатая (osteoma spongiosum) - состоит из костных перекладин, между которыми находятся костно-мозговые пространства.;
3) мозговидная (osteoma medullosum) - содержит обширные полости, наполненные костным мозгом.
По Вирхову различают две группы остеом:
· Гиперпластические - развиваются из костной системы
· Гетеропластические - из соединительной ткани разных органов
К первым относятся остеофиты — небольшие наслоения на костях; если они занимают всю окружность кости, то носят название гиперостозов; если костная масса выдается в виде опухоли на ограниченном месте — экзостозов, если она заключена внутри кости — эностозов.
Твердые экзостозы встречаются нередко на костях черепа, лица и таза; в последнем случае они могут сильно затруднять родовой акт.
Гетеропластические остеомы локализируются в местах прикрепления сухожилий и в мышцах; встречаются обширные костные пластинки в твердой мозговой оболочке, не имея, однако, никакого патологического значения; то же самое можно сказать о костных отложениях в сердечной сорочке, плевре и диафрагме; сравнительно редко находят остеомы в веществе мозга. До сих пор их не встречали в женских половых органах, а в мужском же члене костные отложения находили не раз и ставят их в параллель с нормальными костями в члене у некоторых животных.
Множественные остеомы относятся к казуистике. Тем не менее могут быть частью синдрома Гарднера — наследственного заболевания, которое проявляется клинической триадой: полипоз толстой кишки, множественные остеомы различной локализации и опухоли мягких тканей.
Лечение остеом только хирургическое. Оно показано при клинической симптоматике или с косметической целью. Операция состоит в удалении опухоли с обязательной резекцией подлежащей пластинки здоровой кости. В случаях бессимптомного течения и небольших размеров опухоли считают целесообразным лишь динамическое наблюдение.
Остеоид-остеома(син. остеоид кортикальный) - доброкачественная опухоль кортикального слоя кости, представляющая собой очаг резорбции кости, заполненный тканью, содержащей большое количество остеобластов и остеокластов, окруженный зоной остеосклероза.
Некоторые авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям.
Частота: Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома - солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости
Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди
Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Клиническая картина остеобластомы весьма схожа с таковой при остеоидной остеоме. Боль при остеобластоме носит постоянный характер, не зависит от времени суток, более часто отмечается в покое и уменьшается или исчезает на некоторое время после приема анальгетиков.
Диагностика остеобластомы трудна и должна включать комплекс клинических, рентгенологических и функциональных методов. Рентгенологическая диагностика помимо рутинных методик, должна включать компьютерную томографию, помога-ющюю в проведении дифференциального диагноза и выборе адекватной тактики предстоящей операции.
Лечение: хирургическое, заключается в радикальном удалении патологической ткани, что является профилактикой рецидивов.
Остеохондрома (костно-хрящевой экзостоз) - опухоль кости, образующаяся из хрящевых клеток. Она представляет собой бесцветную массу, которая чаще всего образуется в возрасте от 10 до 25 лет на эпифизе длинной трубчатой кости. Так как часть этих опухолей при отсутствии их лечения может малигнизироваться, то обычно они удаляются хирургическим путём.
Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей)
Рентгенологическое исследование: опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей.
Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами.
Остеоблатокластома (гигантоклеточная опухоль) - возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей.
Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов.
Формы: литическая, активно-кистозная и пассивно-кистозная.
Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы.
Рентгенологическое исследование: опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза.
Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.).
Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Хондробластома - крайне редко встречающаяся, преимущественно у лиц молодого возраста, доброкачественная опухоль эпифизов длинных трубчатых костей.
Клиническая картина: умеренные боли, небольшая припухлость в области поражённой кости, ограничение движений в прилежащем суставе. Диагноз основывается на результатах рентгенологического исследования (периостальная реакция, обызвествления позволяют отличить хондробластому от других опухолей костей).
Лечение оперативное.
Хондромиксоидная фиброма — доброкачественная безболезненная опухоль, состоящая из хрящевидного межуточного вещества, в котором расположены вытянутые и звездчатые клетки. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет.
Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты.
Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Фиброзная дисплазия (фиброзная остеодисплазия, фиброзная дисплазия костей, болезнь Лихтенштейна - Брайцева) - заболевание, характеризующееся замещением костной ткани фиброзной тканью, что приводит к деформации костей. Это заболевание детского и юношеского возраста. По распространенности патологического процесса различают полиоссальную (поражение нескольких костей) — одностороннюю и двустороннюю фиброзную дисплазию — и монооссальную (поражение одной кости).
Лечение фиброзной дисплазии состоит в хирургическом удалении патологического очага и замещение образовавшегося дефекта имплантатами.
Клиническая картина сходна с фиброзной дисплазией и не является спецефической. У больного отмечаются деформации, боли ограничение движений в пораженном сегменте.
Из двух концепций лечения (консервативное ортопедическое и оперативное) отдается предпочтение консервативному при ограниченном поражении кости, отсутствии или слабой выраженности деформации сегмента и болей. В случае прогрессирования патологического процесса и распространении диспластического очага на значительном протяжении кости, вопрос о проведении хирургического лечения должен ставиться безотлагательно.
Киста кости - своеобразное динамично протекающее заболевание скелета, характерное для детского и подросткового возраста. Солитарная (СКК) и аневризмальная (АКК) кисты кости в Международной гистологической классификации костных опухолей отнесены к группе опухолеподобных поражений кости не до конца выясненной этиологии.
Патогенез кист костей остается неясным, однако установлено, что они являются результатом расстройства гемодинамики на ограниченном участке кости. Формирование кисты кости является по сути дистрофическим процессом. Тип кисты зависит от биомеханических условий в том или ином отделе опорно-двигательного аппарата, от остро возникшего (при АКК) или растянутого во времени (при СКК) нарушения гемодинамики в кости. Несмотря на общую природу заболевания, СКК и АКК разделяют, так как для каждой из них характерна своя клиническая симптоматика и рентгенологическая картина.
Кисты костей составляют 55—58% от всех доброкачественных опухолей костей у детей и подростков. СКК встречаются чаще (78%), чем АКК (22%). Преимущественный возраст начала заболевания при кистах от 8 до 15 лет.
Преимущественной локализацией патологического очага являются проксимальные отделы бедренной, плечевой, большеберцовой костей, кости таза, позвоночник.
В 25% наблюдений кисты случайно обнаруживается родителями при купании ребенка, когда припухлость указывает на уже существующую патологию, при играх, занятиях спортом, когда быстро прогрессируют скованность конечности, боль неопределенного характера в пораженном области. После отдыха эти симптомы исчезают, затем возникают вновь. Лишь рентгенологическое исследование позволяет в таких случаях установить диагноз.
В 75% наблюдений кисты проявляется патологическим переломом, возникающим на фоне полного здоровья при резких движениях, падении, или переломом в месте длительно существовавшей болезненности.
При локализации АКК в позвонках возникает защитное напряжение мышц на стороне поражения, усиливаются боли. Отмечается нарушение опорной функции позвоночника, и дети компенсируют его, опираясь руками на область таза, бедер, поддерживают голову руками. Обязательным клиническим симптомом являются неврологические расстройства, выраженность которых зависит от анатомических особенностей пораженного позвонка, уровня патологического процесса, степени сдавления оболочек спинного мозга. Парезы и параличи, развивающиеся внезапно и ранние сроки заболевания, обусловлены патологическими переломами тел позвонков.
Рентгенологически выявляется чаще всего эксцентрично расположенный бесструктурный литический очаг деструкции с резким истончением кортикального слоя. Иногда имеет место ячеистый характер структуры очага.
Многие авторы при анализе клинико-рентгенологических проявлений аневризмальных кист выделяют фазы развития процесса [Волков М. В., Бережной А. П., 1982; Суслова О. И. и др., 1982; Burmeister А., 1965]:
I фаза — остеолиз;
III — восстановление, подчеркивая тем самым динамику заболевания и соответствие клинических и рентгенологических проявлений.
Длительность клинических симптомов от 1 месяца до 3 лет.
Методы лечения аневризмальных и солитарных кист могут быть как консервативными, так и оперативными. В зависимости от локализации и стадии патологического процесс определяется способ лечения. Ошибки в проведении оперативного лечения, техники ее выполнения и характера послеоперационный реабилитации способствуют рецидивам заболевания, которые по разным данным составляет от 10% до 50%.
| | | следующая лекция ==> | |
| Меланома. Меланома (англ. melanoma) (уст | | | Трансплантация костного мозга и периферических стволовых клеток |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:

