Доброкачественная гиперплазия предстательной железы этиология патогенез
Доброкачественная гиперплазия простаты - доброкачественная опухоль, увеличение в количестве клеток периуретральных желез простаты.
Самое частое заболевание у мужчин старшего возраста.
Возникает в возрасте 40-50 лет. В возрасте 50 лет около 25% мужчин имеют симптомы ДГПЖ, а в возрасте 65 лет - уже 50%, со временем заболевание развивается у 85% мужчин.
Гистологические (микроскопические) признаки ДГПЖ встречаются, уже начиная с 30-40-летнего возраста.
Причины
Причины ДГПЖ точно не известны, предполагается, что это полиэтиологическое, зависящее от многих причин, заболевание. Достоверно известно, что ДГПЖ зависит от наличия мужских половых гормонов - андрогенов.
При наступлении атрофических процессов в предстательной железы ко времени угасания половой активности неуправляемо разрастаются парауретральные железки в центре предстательной железы , функция которых до сих пор полностью не ясна. Предполагается, что они являются железами внутренней секреции, антагоническими по отношению к мужским половым железам. В образование ДГПЖ вовлекается не только железистая, но и мышечная и соединительная ткани, в результате чего она может иметь не только аденоматозный (железистый), но и фиброзный (рубцовый) или миоматозный (мышечный) характер. В узелках соединительной ткани бывает обычно больше, чем железистой, иногда в соотношении 4:1 и даже 5:1. Чем больше узлы и размер простаты, тем большую часть занимает железистый компонент. Узлы ДГПЖ по мере роста вытесняют и замещают ткань железы.
В зависимости от развития узлов в пределах той или иной зоны простаты формируются боковые доли или средняя доля.
Нарушения мочеиспускания при ДГПЖ обусловлены как механическим сдавлением уретры (мочеиспускательного канала) узлами ДГПЖ, так и сокращением мышц простаты и уретры вследствие гиперактивности адренорецепторов шейки мочевого пузыря, простатического отдела уретры и простаты.
Нарушение оттока мочи заставляет "напрягаться" детрузор - мышцу мочевого пузыря изгоняющую мочу. Это приводит к ее повреждению и развитию у 52-80% пациентов с ДГПЖ простаты гиперактивного мочевого пузыря.
Проявления
ДГПЖ проявляется нарушениями мочеиспускания, которые называют Симптомами Нижних Мочевыводящих Путей (СНМП):
Симптомы наполнения (раздражения) - расстройство нервно-мышечного аппарата мочевого пузыря:
частое мочеиспускание днем и ночью (ноктурия)
неотложные (императивные) позывы к мочеиспусканию
Симптомы опорожнения (обструкции) - сужение просвета уретры увеличенной простатой и спазмированными мышцами:
необходимость выраженного напряжения передней брюшной стенки для начала мочеиспускания
слабая струя мочи
прерывистость потока мочи
капание в конце акта мочеиспускания
ощущение неполного опорожнения мочевого пузыря
Нет прямой зависимости между размерами ДГПЖ и выраженностью нарушения мочеиспускания, которая также зависит от направления роста ДГПЖ и нарушения функции мочевого пузыря. При разрастании из задней группы желез средняя доля ДГПЖ, нависая над уретрой в виде клапана, может вызвать задержку мочи. В то же время большая ДГПЖ, растущая из боковых периуретральных желез назад, в сторону прямой кишки, может не давать никаких клинических проявлений болезни.
Нередко острая (внезапная) задержка мочи становится первым клиническим проявлением ДГПЖ.
По клиническому течению выделяют три стадии ДГПЖ:
Первая стадия
Учащается мочеиспускание, особенно ночью, иногда до 5-8 раз. Струя мочи становится вялой, мочеиспускание затрудненным, со временем, чтобы опорожнить пузырь, приходится натуживаться. Возможно недержание мочи во время сна вследствие произвольного расслабления наружного сфинктера упетры. Полное опорожнение пузыря достигается благодаря комленсаторной функции мышечной стенки (детрузора) мочевого пузыря. Функция почек обычно не нарушена.
Продолжительность первой стадии от 1 до 12 лет.
Вторая стадия
Присоединяется чувство неполного опорожнения мочевого пузыря. Позывы к мочеиспусканию учащены днем и ночью. Часто в утренние часы больным приходится мочиться в 2-3 приема. Струя мочи становится отвесной, прерывается каплями, больной вынужден тужиться, что может привести к образованию грыжи или выпадению прямой кишки. При гипертрофии стенки пузыря образуется грубая складчатость, препятствующая притоку мочи из верхних мочевыводящих путей, из-за чего она застаивается в мочеточниках и почках. Постепенно наступает истончение, атония мышечных волокон детрузора. Свободная от мышечных волокон часть стенки мочевого пузыря вытягивается, образуя мешки - ложные дивертикулы мочевого пузыря. Остаточная моча составляет 100-200 мл, а иногда до литра и более. Развиваются признаки нарушения функции почек: сухость во рту, повышенная жажда и др.
Третья стадия
Количество остаточной мочи увеличивается до 1,5-2 литров. Мочевой пузырь резко растянут, его контуры просматриваются в виде шаровидной или овальной опухоли, доходящей до пупка и выше, его чувствительность снижается, и больные ошибочно полагают, что наступило улучшение. Ночью, а затем и днём моча периодически или все время выделяется непроизвольно, каплями из переполненного мочевого пузыря - парадоксальная ишурия. Появляются вызванные нарушением работы почек полная потеря аппетита, слабость, жажда, сухость во рту, тошнота запоры - хроническая почечная недостаточность. При отсутствии адекватной терапии больные умирают от уремии.
Для симптоматики при ДГПЖ характерно волнообразное течение - симптомы то усиливаются, то ослабляются даже без лечения. Ухудшение симптоматики часто бывает связано с такими провоцирующими факторами, как охлаждение, прием алкоголя, стрессы.
ДГПЖ - медленно прогрессирующее заболевание, часто без развития каких-либо симптомов. С возрастом происходит постепенный рост простаты, усиление симптомов. Встречаются и случаи улучшения как субъективных, так и объективных параметров.
ДГПЖ влияет на качество жизни пациента, вынуждает изменять свой образ жизни: ограничивать питье, вставать в течение ночи для мочеиспускания, ограничивать социальную и сексуальную активность.
Осложнения
Острая задержка мочи в I и II стадии заболевания провоцируется длительным воздержанием от мочеиспускания, запорами, поносом, переохлаждением, погрешностями в диете, приемом алкоголя (включая пиво), переутомлением, психическими стрессами, катетеризацией мочевого пузыря. После выведения мочи катетером мочеиспускание может восстановиться, либо формируется хроническая задержка мочеиспускания.
Гематурия (наличие крови в моче) обусловлена повреждением варикозно расширенных вен в области шейки мочевого пузыря при повышении в нем давления мочи или камнями мочевого пузыря, когда она возникает после ходьбы, физической нагрузки.
Камни мочевого пузыря образуются в результате застоя в нем мочи.
Дивертикулы мочевого пузыря (ложные), гидронефроз, цистит, пиелонефрит и хроническая почечная недостаточность. Хронический простатит при ДГПЖ у 70% пациентов.
Пузырно-мочеточниковый рефлюкс - заброс мочи из мочевого пузыря в мочеточник.
Диагностика
IPSS (International Prostatic Symptom Score - Международная шкала оценки простатических симптомов)
При пальцевом ректальном исследовании простата обычно симметрично увеличена, хотя возможна и асимметрия, со сглаженной продольной бороздкой, эластической консистенции, безболезненная.
Общие анализ крови, биохимический анализ крови, ПСА (простатспецифический антиген) для исключения Рака предстательной железы.
Анализ мочи.
УЗИ простаты трансабдоминальное: объем мочевого пузыря, толщина стенок детрузора, камни, выпячивания, опухоли мочевого пузыря, поражение верхних отделов мочевыводящих путей - мочеточники, почки, объем остаточной мочи, размер и форма предстательной железы.
Трансректальное ультразвуковое исследование (ТРУЗИ)
Рентгенологические методы показаны только при инфекции мочевыводящих путей, гематурии, мочекаменной болезни, предшествующих операциях, расширении чашечно-лоханочной системы почек, камнях и дивертикулах мочевого пузыря. При цистографии ДГПЖ видна в виде холма, вдающегося в просвет мочевого пузыря. Экскреторная урография позволяет выявить расширение чашечно-лоханочной системы и мочеточников.
Урофлоуметрия позволяет оценить скорость потока мочи.
Цистоскопия: увеличенные доли предстательной железы, вдающиеся в просвет мочевого пузыря. При наличии камней их обнаруживают визуально.
Дифференциальная диагностика
Простатит, рак предстательной железы, стриктура уретры, склероз шейки мочевого пузыря, нейрогенный мочевой пузырь.
Исключение заболеваний нервной системы, сопровождающихся расстройствами мочеиспускания, похожими на имеющиеся при ДГПЖ (сфинктеро-детрузорная псевдодиссинергия, тоннельная пудендопатия, миофасциальный синдром тазового дна).
Лечение ДГПЖ зависит от стадии заболевания и индивидуальных особенностей, индивидуальной переносимости препаратов.
В I стадии лечение обычно консервативное.
Во II стадии при отсутствии эффекта от консервативного - оперативное лечение.
В III стадии только хирургическое лечение.
Медикаментозное лечение
Растительные препараты, чаще производные вееролистной пальмы (Saw Palmetto, Sabal Serullata) и африканской сливы (Pygeum Africanum) имеют противовоспалительное и противоотечное действие. Экстракт Saw Palmetto по механизму действия близок к ингибиторам 5 a-редуктазы (финастериду), но эффект его менее выражен. Экстракт Pygeum Africanum снижает активность факторов роста и тем самым тормозит развитие узелков гиперплазии в простате, защищает мочевой пузырь от поражения при ДГПЖ. Также используют препараты на основе семян тыквы, крапивы.
a-адреноблокаторы действуют симптоматически, расслабляя мышечный компонент простаты и уретры. В результате улучшается поток мочи и снижается выраженность симптомов. a-адреноблокаторы снижают артериальное давление и могут вызывать ретроградную эякуляцию.
Ингибитор 5 a-редуктазы финастерид используется при размерах простаты более 40 мл. Он снижает либидо, потенцию, уменьшает объем спермы, в некоторых случаях вызывает гинекомастию (увеличение грудной железы).
При больших размерах простаты более эффективны ингибиторы 5 a-редуктазы, при выраженной симптоматике в комбинации с альфа-блокаторами. Если размеры железы не велики, а симптомы выражены, альфа-блокаторы сочетают с растительными экстрактами для торможения развития ДГПЖ. Если же симптомы выражены слабо или умеренно, железа увеличена умеренно в сочетании с хроническим простатитом, назначают растительные экстракты.
Инвазивное лечение
Проводится при неэффективности консервативного и если имеются:
острая задержка мочеиспускания, не устранимая консервативно
большой дивертикул мочевого пузыря
рецидивирующая инфекция мочевого тракта
камни мочевого пузыря
рецидивирующая гематурия (наличие крови в моче)
В последнее время предпочтение часто отдается эндоскопическим методикам лечения ДГПЖ:
трансуретральная резекция предстательной железы (ТУРП)
трансуретральная электровапоризация предстательной железы (ТУВП или ТУВ)
трансуретральная инцизия предстательной железы (ТУИП)
трансуретральная игольчатая абляция простаты (TUNA)
При больших размерах ДГПЖ применяется открытое хирургическое вмешательство - аденомэктомия, в зарубежной литературе - простатэктомия. Оперативное вмешательство далеко не всегда избавляет пациента от проблем с мочеиспусканием, которые могут быть обусловлены спазмированием мышц и нарушением работы мочевого пузыря.
Минимально инвазивные неэндоскопические методы лечения
катетеризация мочевого пузыря при невозможности операции
микроволновая гипертермия, термальная терапия при отсутствии риска малигнизации опухоли
термальные методы - трансуретральная микроволновая микроволновая терапия (ТУМТ)
фокусированный ультразвук высокой интенсивности
криодеструкция (разрушение холодом)
инъекции этанола (спирта)
Воздействие температуры на ткани:
гипертермия (41°-45°) - происходит воздействие в первую очередь на злокачественные клетки, нормальные также подвергаются воздействию, но выживают
термотерапия (45°-60°) - селективность к нормальным и новообразованным клеткам теряется
абляция (60°-100°) - коагуляционный некроз и удаление ткани
>100° - вапоризация (испарение)
Осложнения оперативного лечения: ретроградная эякуляция и эректильная дисфункция.
Профилактика
Эффективная профилактика ДГПЖ отсутствует.
Мужчинам старше 40 лет показаны профилактические осмотры у уролога для исключения рака предстательной железы.
Общие сведения
Это связано с растущей вследствие старения населения заболеваемостью по данной нозологии.
Так, к 60 годам гистологически гиперплазию предстательной железы выявляют у 50% мужчин, а к 85 годам — у 90%.
Также стоит отметить, что у 50-90% этих пациентов обнаруживают признаки воспалительного процесса в простате. Установлено, что симптомы заболевания возникают в среднем у половины больных с гистологической ДГПЖ. Известно также, что около 30% мужчин в возрасте старше 65 лет имеют умеренные или выраженные СНМП, обусловленные ДГПЖ, и приблизительно около трети мужчин, доживающих до 80 лет, подвергаются оперативному лечению по поводу ДГПЖ.
В результате постоянного интереса урологов к проблеме ДГПЖ с каждым годом расширяется спектр исследуемых и применяемых методов медикаментозного и оперативного лечения. В этом издании изложены современные представления об оптимальных подходах к ведению больных, страдающих СНМП, обусловленными ДГПЖ, представлены результаты самых последних исследований консервативных и оперативных методов лечения больных с гиперплазией простаты.
Общепринятое клиническое определение ДГПЖ отсутствует, однако известно, что она возникает у мужчин старше 40 лет и характеризуется наличием СНМП, увеличением предстательной железы или ее части и нарушением оттока мочи из мочевого пузыря (инфравезикальная обструкция). Синонимы ДГПЖ: гиперплазия предстательной железы, аденома предстательной железы, доброкачественная гиперплазия простаты, аденома простаты.
Гистологически ДГПЖ — гиперплазия стромальной и эпителиальной ткани, исходно развивающаяся в переходной зоне предстательной железы.
Классификация
До недавнею времени ведущей клинической классификацией ДГПЖ была классификация Гюйона, основанная на оценке функционального состояния мочевого пузыря и количестве остаточной мочи.
Модифицированная классификация клинического течения ДГПЖ предусматривает стадии компенсации, субкомпенсации и декомпенсации:
• I стадия (компенсация). У больных возникают расстройства мочеиспускания при полном опорожнении мочевого пузыря. Остаточной Мочи нет, или ее количество менее 50 мл.
• II стадия (субкомпенсация). Значительно нарушаются функции мочевого пузыря, объем остаточной мочи составляет более 50 мл.
• III стадия (декомпенсация). Развивается полная декомпенсация функций мочевого пузыря, возникает парадоксальная ишурия, нарушается функционирование почек.
Клиническое значение классификации Пойона заметно уменьшилось, так как в настоящее время установлено, что объем остаточной мочи — весьма вариабельный показатель, а также отсутствует прямая взаимозависимость основных клинических признаков ДГПЖ (выраженности симптомов, объема предстательной железы со степенью инфравезикальной обструкции, а также объема остаточной мочи со степенью инфравезикальной обструкции).
Этиология и патогенез
Причина развития гиперплазии предстательной железы до настоящего времени не установлена. В то же время известно, что основные факторы риска/условия для развития ДГПЖ — возраст и нормальное функциональное состояние яичек, обеспечивающее необходимый уровень тестостерона в крови.
Так, у мужчин, подвергнутых кастрации до достижения половой зрелости, ДГПЖ не развивается. Уже при возникшей гиперплазии фармакологическое снижение концентрации тестостерона до посткастрационных значений приводит к значительному уменьшению размеров предстательной железы. В настоящее время отсутствуют убедительные доказательства, что раса, национальность, генетические факторы, особенности питания, сексуальная активность, курение, а также сахарный диабет, артериальная гипертензия и поражения печени могут быть этиологическими факторами развития ДГПЖ.
Предстательная железа — гормональнозависимый орган, находящийся под контролем пшоталамо-гипофизарно-гонадной системы. Морфологическая дифференцировка стромы и эпителия предстательной железы находится в строго определенной зависимости от обмена тестостерона, а развитие ДГПЖ связывают с нарушением механизмов регуляции в функциональной системе гипоталамус-гипофиз-гонады предстательная железа.
Одно из центральных положений современной теории патогенеза гиперплазии простаты касается роли 5-а-редуктазы, которая участвует в превращении тестостерона в 5-а-дигидротестостерон (ДГТ). При ДГПЖ повышается активность фермента с последующим нарушением гормонального равновесия, связанного с ДГТ. При гиперплазии внутритканевая концентрация ДГТ в 5 раз превышает его уровень в нормальной ткани предстательной железы, причем в переходной зоне содержание ДГТ в 2-3 раза выше, чем в других областях органа, что объясняет преимущественное возникновение узлов гиперплазии именно в этой зоне.
По данным исследований последних лет, большое значение в возникновении ДГПЖ имеют изменения в строме органа и стромально-эпителиальных взаимоотношениях. В развитии, пролиферации, дифференцировке, поддержании жизнеспособности клеток предстательной железы участвуют многочисленные стимулирующие и ингибирующие факторы роста.
При нарушении гормональной регуляции предстательной железы происходит избыточное образование факторов роста на фоне снижения количества ингибирующих факторов или чувствительности к ним клеток предстательной железы. Это приводит к чрезмерному увеличению железы, возникновению и прогрессированного ДГПЖ, появлению так называемого статического компонента ипфравезикальной обструкции и обструктивных симптомов (симптомов опорожнения).
Большое значение в запуске пролиферативных процессов имеют инфильтрирующие простату клетки воспаления и провоспалительные цитокины. В гиперплазированной предстательной железе была отмечена выраженная инфильтрация активированными Т-лимфоцитами. Установлено, что Т-лимфоциты обладают высокой митогенной активностью за счет способности синтезировать факторы роста фибробластов, эпидермальный фактор роста и VEGF — активный эпителиальный митоген.
Было также обнаружено, что провосналительный цитокин интерлейкин-8, синтезируемый эпителием и клетками воспаления в простате, обладает индуцирующим действием на образование фактора роста фибробластов II в строме. Таким образом, Т-лимфоцитарные инфильтраты и интерлейкин-8 способны стимулировать пролиферативные процессы в строме и эпителии предстательной железы, вызывая ее гиперплазию.
В возникновении симптомов накопления (ирритативных симптомов) у пациентов, страдающих ДГПЖ, определенную роль играет гиперактивпость мышцы мочевого пузыря — детрузора. Это состояние при гиперплазии простаты присутствует приблизительно у 30% пациентов и сопровождается повышенной активностью м-холинорсцепторов детрузора. В настоящее время невозможно с точностью сказать, является гиперактивность мочевого пузыря проявлением его старения или возникает вследствие повышенной нагрузки на мочевой пузырь, вызванной инфравезикальной обструкцией.
Факторы риска прогрессирования доброкачественной гиперплазии предстательной железы
К этим факторам относятся следующие:
• суммарный балл симптомов по анкете Международной системы суммарной оценки симптомов (1PSS) >7;
• объем предстательной железы по данным трансректального ультразвукового исследования (ТРУЗИ) >30 см3;
• концентрация простатического специфического антигена (ПСА) сыворотки крови > 1,4 нг/мл;
• максимальная скорость мочеиспускания (Qmax) по данным урофлоумстрии менее 12 мл/с.
При наличии одного или нескольких перечисленных признаков риск оперативного лечения по поводу ДГПЖ увеличивается приблизительно в 4 раза.
Клиническая картина
Основным проявлением ДГПЖ бывают так называемые СНМП, или расстройства мочеиспускания. Известно, что СНМП характерны не только для гиперплазии простаты, они могут встречаться при других заболеваниях простаты, нижних мочевых путей и органов таза, в частности при инфекциях мочевой системы, нейрогенных расстройствах, раке мочевого пузыря, стриктуре уретры, РПЖ и др.
СНМП при ДГПЖ подразделяют на следующие:
• обструктивные (симптомы опорожнения) — затрудненное, вялой струей и/или прерывистое мочеиспускание;
• ирритативные (симптомы накопления) — учащенные мочеиспускания небольшими порциями (поллакиурия), в том числе и ночью (ночная поллакиурия), императивные позывы к мочеиспусканию, ургентное недержание (неудержание) мочи;
• постмиктурическис — подкапывание мочи и/или ощущение неполного опорожнения мочевого пузыря после мочеиспускания.
Осложненная ДГПЖ характеризуется наличием одною или нескольких из перечисленных ниже состояний: острой задержки мочи (ишурии), гематурии, рецидивирующей инфекции мочевых путей, парадоксальной ишурии и почечной недостаточности.
Диагностика
• возраст менее 50 и более 80 лет;
• наличие рака поджелудочной железы (РПЖ);
• проводившаяся ранее терапия по поводу аденомы простаты, не принесшая положительных результатов;
• резистентный к терапии сахарный диабет, диабетическая невропатия;
• наличие в анамнезе или при физикальном обследовании признаков неврологического заболевания;
• наличие в анамнезе хирургических вмешательств или травм в области таза;
• прием лекарственных препаратов, влияющих на мочевой пузырь.
К рекомендованным методам диагностики ДГПЖ в настоящее время относят следующие:
• сбор жапоб и анамнеза;
• анкетирование с использованием опросника IPSS с оценкой качества жизни;
• физикальное обследование, включающее пальцевое ректальное исследование (ПРИ);
• исследование содержания ПСА сыворотки крови (ПСА можно использовать не только как маркер РПЖ, но и как прогностический критерий риска прогрессирования ДГПЖ);
• исследование концентрации креатинина сыворотки крови;
• обилий анализ мочи;
• заполнение 72-часового дневника мочеиспусканий;
• ультразвуковое исследование (УЗИ) мочевого пузыря, определение объема остаточной мочи;
• УЗИ почек [в частности, при наличии в анамнезе инфекции мочевых путей, мочекаменной болезни (МКБ), оперативных вмешательств на органах мочевой системы, уротелиальных опухолей, гематурии и острой задержки мочи];
• ТРУЗИ предстательной железы (при планировании оперативного вмешательства или назначении терапии ингибитором 5-а-редукгазы);
• урофлоуметрия (необходимо выполнить не менее двух урофлоуметрий с объемом мочеиспускания не менее 150 мл).
Дополнительные методы диагностики не обязательны для постановки диагноза и при первичном обследовании, но могут быть полезны на этапе определения тактики лечения:
• трансабдоминальная ультрасонография или ТРУЗИ предстательной железы (при нервичном обследовании больного с СНМП);
• исследование давление-поток можно выполнять при планировании оперативного вмешательства у больных следующих подгрупп;
• людей моложе 50 лет;
• пожилых (старше 80 лет);
• при объеме остаточной мочи более 300 мл;
• при максимальной скорости мочеиспускания более 15 мл/с;
• при подозрении на нейрогенный мочевой пузырь;
• после радикальных вмешательств на тазовых органах;
• при неэффективности ранее проведенных оперативных вмешательств по поводу ДГПЖ;
• уретроцистоскопия.
Нерекомендуемые методы диагностики, которые не следует использовать в ходе стандартного обследования:
• экскреторная урография;
• микционная цистоуретрография;
• ретроградная уретрография;
• компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Перед трансуретральными оперативными вмешательствами по поводу ДГПЖ выполнение ультразвуковой микционной цистоуретроскопии позволяет определить преимущественное направление роста ткани гиперплазии по отношению к уретре.
Микционная мультиспиральная КТ и МРТ могут дать ценную диагностическую информацию при неэффективности ранее проведенного оперативного лечения по поводу ДГПЖ.
Дифференциальная диагностика
Осложнения
При ДГПЖ возможно развитие следующих осложнений:
• острая задержка мочеиспускания; рецидивирующая инфекция мочевых путей;
• камни мочевого пузыря;
• гематурия (обычно из варикозно расширенных вен шейки мочевого пузыря);
• двусторонний уретерогидронефроз и почечная недостаточность (нефропатия);
• дивертикулы мочевого пузыря.
Показания к госпитализации
Показания к экстренной госпитализации при ДГПЖ:
• острая задержка мочеиспускания, не разрешившаяся после однократной катетеризации;
• тампонада мочевого пузыря, возникшая вследствие кровотечения из сосудов гиперплазированной предстательной железы;
• парадоксальная ишурия с почечной недостаточностью.
Показание к плановой госпитализации при доброкачественной гиперплазии предстательной железы — наличие абсолютных или относительных показаний к оперативному лечению.
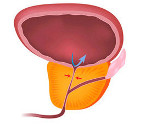
Доброкачественная гиперплазия предстательной железы — разрастание железистой ткани и стромы переходной зоны простаты, приводящее к увеличению органа. Аденома простаты может вызывать нарушения мочевыделения: слабую струю мочи, чувство неполного опорожнения мочевого пузыря, частые или ночные позывы, парадоксальную ишурию. Диагноз устанавливают по данным уровня ПСА, ТРУЗИ, урофлоуметрии и опросника оценки симптомов IPSS. Лечение коррелирует с объемом железы, возрастом, сопутствующей патологией и выраженностью симптомов: применяют тактику ожидания, медикаментозную терапию, оперативные вмешательства, включая малоинвазивные методики.
МКБ-10

- Причины ДГПЖ
- Патогенез
- Классификация
- Симптомы ДГПЖ
- Осложнения
- Диагностика
- Лечение ДГПЖ
- Прогноз и профилактика
- Цены на лечение
Общие сведения
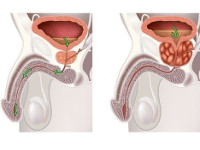
Доброкачественная гиперплазия предстательной железы (аденома простаты, ДГПЖ, ДГП) — общая мировая проблема, с которой сталкивается одна треть мужчин старше 50 лет и 90% пациентов, доживших до 85 лет. По статистике, около 30 млн. мужчин имеют мочеполовую дисфункцию, связанную с ДГПЖ, и эта цифра с каждым годом увеличивается. Патология чаще встречается у афроамериканцев с изначально более высоким уровнем тестостерона, активностью 5-альфа-редуктазы, ростовых факторов и экспрессии рецепторов андрогенов (популяционная особенность). У жителей восточных стран аденому простаты регистрируют реже, что, по-видимому, связано с употреблением в пищу большого количества продуктов, содержащих фитостеролы (рис, соя и ее производные).

Причины ДГПЖ
Очевидно, что аденома простаты - мультифакторное заболевание. Основной фактор — изменение гормонального фона, связанное с естественным старением при нормальном функционировании яичек. Существует множество гипотез, объясняющих механизмы развития патологии (теория стромально-эпителиальных взаимоотношений, стволовых клеток, воспаления и пр.), однако большинство исследователей в качестве основополагающей рассматривают гормональную теорию. Предполагается, что возрастное преобладание дигидротестостерона и эстрадиол стимулируют специфичные рецепторы в железе, которые запускают гиперплазию клеток. К дополнительным фоновым факторам риска относят:
- Избыточный вес/ожирение. Накопление жировой ткани, особенно в области живота, является одной из косвенных причин увеличения простаты. Это связано с пониженным уровнем тестостерона у мужчин, страдающих ожирением. Кроме того, при гипоандрогении возрастает количество эстрогенов, что увеличивает активность дигидротестостерона, способствующего гиперплазии.
- Диабет. Высокий уровень глюкозы и инсулинорезистентность ускоряют прогрессирование ДГП. Уровень глюкозы при СД выше не только в крови, но и во всех клетках простаты, что стимулирует их рост. Кроме того, сахарный диабет приводит к повреждению кровеносных сосудов, в том числе, предстательной железы, результатом чего может стать увеличенная простата. Ряд исследований демонстрируют, что среди мужчин с диабетом и повышенным уровнем липопротеинов низкой плотности ДГПЖ выявляется в 4 раза чаще.
- Особенности питания. Употребление пищи с высоким содержанием жиров повышает вероятность гиперплазии простаты на 31%, а ежедневное включение в рацион красного мяса - на 38%. Точная роль жирной пищи в возникновении гиперпластических процессов неизвестна, предположительно, она способствует гормональному дисбалансу, связанному с ДГП.
- Наследственность. Определенное значение имеет генетическая предрасположенность: если у родственников мужского пола первой линии рано была диагностирована аденома простаты с выраженными симптомами, риск ее развития у последующего поколения мужчин увеличивается.
Патогенез
Тестостерон в организме мужчины содержится в различных концентрациях: в крови его уровень больше, в простате — меньше. У возрастных мужчин происходит снижение уровня тестостерона, но уровень дигидротестостерона остается высоким. Значимая роль принадлежит специфичному для простаты ферменту 5-альфаредуктазе, благодаря которой тестостерон переходит в 5-альфа-дигидротестостерон. К его действию максимально чувствительны андрогенные рецепторы и ДНК ядер клеток простаты, которые стимулируют синтез факторов роста и тормозят апоптоз (нарушение программируемых процессов естественного отмирания). В результате старые клетки живут дольше, а новые активно делятся, вызывая пролиферацию ткани и рост аденомы.
Увеличенная простата способствует затруднению мочеиспускания на фоне сужения простатической части уретры (особенно, если рост аденомы направлен внутрь мочевого пузыря) и повышению тонуса гладкомышечных волокон стромы. На начальной стадии патологии состояние компенсируется за счет усиленной работы детрузора, который напрягаясь, позволяет моче эвакуироваться полностью.
По мере прогрессирования появляются морфологические изменения стенки мочевого пузыря: часть мышечных волокон заменяется соединительнотканными. Емкость органа постепенно увеличивается, а стенки становятся тоньше. Слизистая оболочка также претерпевает изменения: типичны гиперемия, трабекулярная гипертрофия и дивертикулы, эрозивные изъязвления и некроз. При присоединении вторичной инфекции развивается цистит. Доброкачественная гиперплазия простаты и застой мочи приводят к обратному току урины, цистолитиазу, гидронефротической трансформации почек и ХПН.
Классификация
В андрологии принято несколько классификаций ДГПЖ. В зависимости от объема железы (его определяют с помощью УЗИ и измеряют в кубических сантиметрах) выделяют малую (до 25 см³), среднюю (26-80 см³), крупную (более 80 см³) и гигантскую аденому (свыше 250 см³). Классификация Гюйона выделяет три клинических стадии ДГПЖ:
- Компенсация. Дизурические явления отсутствуют или выражены незначительно, остаточной мочи нет. Мочевой пузырь, почки без видимых признаков патологии.
- Субкомпенсация. Клинические явления выражены ярче, что обуславливается прогрессированием болезни. Определяется остаточная моча. Верхние мочевые пути видоизменяются, что проявляется нарушением функциональной способности почек.
- Декомпенсация. Функции мочевого пузыря нарушены, имеет место парадоксальная ишурия, уретерогидронефроз тяжелой степени, присоединение ХПН.
Симптомы ДГПЖ
Симптомы зависят от степени обструкции мочеиспускательного канала. Если увеличенная простата сдавливает уретру, появляются жалобы на учащенное мочеиспускание малыми порциями, особенно, в ночные часы, вялую струю, ощущение неполного опорожнения, независимо от частоты мочеиспускания. По мере роста аденоматозных узлов изменяется иннервация, в результате чего возникают ургентные позывы — неконтролируемое желание помочиться с последующим неудержанием мочи.
На продвинутой стадии развивается парадоксальная ишурия — невозможность полностью помочиться с одновременным подтеканием мочи по каплям, что связано с атонией стенок мочевого пузыря, а также с детрузорно-сфинктерной диссинергией — отсутствием синхронной работы между мышцей, ответственной за изгнание урины, и расслаблением сфинктера мочеиспускательного канала. Чтобы опорожнить мочевой пузырь, некоторые мужчины вынуждены мочиться по женскому типу ‒ сидя. Клинические проявления доброкачественной гиперплазии предстательной железы непатогномоничны и могут сопровождать любую обструкцию, включая стриктуру уретры, дивертикул, опухоль и пр., поэтому только на основании оценки симптомов установить диагноз невозможно.
Осложнения
Осложнения гиперплазированной простаты могут включать ряд состояний. На фоне ДГП в 35% проявляется острая задержка мочеиспускания. Остаточная моча имеет свойство кристаллизироваться, в этом случае в мочевом пузыре формируются конкременты с вторичным воспалением. Повышенное внутрипузырное давление способствует образованию пузырно-мочеточниковых рефлюксов, гидронефроза и ХПН. Если рассматривать осложнения терапии аденомы предстательной железы, то существует вероятность развития стриктур уретры после трансуретральной резекции (5-7%), недержания мочи (1-2%), эректильной дисфункции (9-14%), ретроградной эякуляции (74-87%), шеечного склероза мочевого пузыря (2-4%).
Диагностика
Диагноз устанавливается урологом или андрологом. Ректальный осмотр информативен только при условии достижимого расположения опухоли. При пальцевом обследовании простата увеличена, однородна, безболезненна, консистенция ее эластична, срединная бороздка сглажена. Биопсия предстательной железы не является рутинным способом и показана только при подозрении на рак простаты. Пациенту с подозрением на нарушение функции почек необходима консультация нефролога.
Существует специальный опросник, разработанный для оценки степени выраженности симптомов обструкции нижних мочевыводящих путей. Анкета состоит из 7 вопросов, связанных с распространенными симптомами доброкачественной гиперплазии предстательной железы. Частота каждого симптома оценивается по шкале от 1 до 5. При суммировании получают общую оценку, которая влияет на дальнейшую тактику лечения (динамическое наблюдение, консервативная терапия или операция): от 0-7 — слабо выраженная симптоматика, 8-19 — средняя, 20-35 ‒ серьезная проблема с мочеиспусканием. Инструментальная и лабораторная диагностика при ДГПЖ включает:
- УЗИ. ТРУЗИ и трансабдоминальное УЗИ простаты и мочевого пузыря — взаимодополняющие способы визуализации. Ультразвуковое исследование выполняют дважды — с наполненным мочевым пузырем и после акта мочеиспускания, что позволяет определить количество остаточной мочи. Асимметричность, плотность, неоднородность структуры, усиленное кровоснабжение простаты указывают на аденому.
- Рентгенография. При рентгенологической диагностике (экскреторная урография, цистография) можно не только определить размеры простаты, но и оценить функцию почек, аномалии развития, диагностировать патологии мочевого пузыря, уретры. Исследование подразумевает внутривенное введение контрастного вещества.
- Уродинамические исследования. Урофлоуметрия — простой тест для оценки потока мочи, графически показывает, скорость освобождения мочевого пузыря и степень обструкции. Исследование выполняют для определения показаний к оперативному лечению и отслеживания динамики на фоне проведения консервативной терапии.
- Исследование ПСА. Простатспецифический антиген вырабатывается клетками капсулы органа и периуретральными железами. У пациентов с доброкачественной гиперплазией простаты и простатитом уровень ПСА повышен. На результат влияет множество факторов, поэтому по одному анализу диагноз установить нельзя.
- Анализы мочи. У мужчин с аденомой простаты часто диагностируют сопутствующее воспаление мочевого пузыря, почек, поэтому в ОАМ обращают внимание на признаки воспаления — лейкоцитурию, протеинурию, бактериурию. Кровь в моче может свидетельствовать о варикозных изменениях сосудов шейки мочевого пузыря, их разрыве при натуживании. При изменениях мочу высевают на питательные среды для уточнения состава микробной флоры и чувствительности к антибиотикам.
Дифференциальную диагностику проводят с опухолевым процессом мочевого пузыря или простаты, цистолитиазом, травмой, интерстициальным и пострадиационным циститом, нейрогенным мочевым пузырем, стриктурой уретры, склерозом простаты, меатостенозом, клапанами уретры, фимозом, простатитом.

Лечение ДГПЖ
Терапия аденомы простаты коррелирует со степенью выраженности обструктивных симптомов и осложнений, на выбор тактики лечения влияет возраст пациента и сопутствующая патология. Все существующие способы лечения направлены на восстановление адекватной деривации мочи. Варианты терапии включают:
- Бдительное ожидание. Данная тактика применяется у мужчин с легкими симптомами ≤7 по шкале IPSS и у пациентов с оценкой IPSS ≤8, наличие симптомов у которых не рассматривается, как нарушающее качество жизни при отсутствии осложнений. Раз в год такие пациенты проходят ТРУЗИ, анализ на ПСА, пальцевой осмотр. Медикаментозная терапия не показана, так как не приводит к улучшению самочувствия и имеет большие риски, которые могут значительно повлиять на качество жизни (например, эректильная дисфункция на фоне лечения альфа-адреноблокаторами).
- Лекарственная терапия. С появлением альфа-адреноблокаторов у многих пациентов с гиперплазией предстательной железы появилась возможность избежать операции. Препараты расслабляют мускулатуру в простате, уретре и в шейке мочевого пузыря, из-за чего сила струи мочи повышается. Медикаментозная терапия проводится у больных с выраженными, умеренными и тяжелыми нарушениями мочевыделения от 8 баллов и выше. Ингибиторы 5-альфаредуктазы назначают для предотвращения прогрессирования симптомов обструкции при мочевыделении. По показаниям возможна комбинированная терапия. Включение в схему ингибиторов 5-фосфодиэстеразы улучшает отхождение мочи и положительно влияет на эректильную функцию.
- Оперативное лечение. Существует несколько вариантов оперативных вмешательств: аденомэктомия, которая относится к радикальным операциям (может выполняться как открытым доступом, так и лапароскопическим) и трансуретральная резекция предстательной железы. Каждая операция имеет свои показания, преимущества и недостатки. При тяжелой сопутствующей патологии, когда высока вероятность неблагоприятного исхода, в качестве паллиативной меры выполняют эпицистостомию. После нормализации состояния возможно решение вопроса о снятии дренажа и восстановлении самостоятельного мочеиспускания.
- Малоинвазивная терапия. Существует ряд методик, позволяющих избежать неблагоприятных эффектов, связанных с ТУРП и аденомэктомией. К таковым относят лазерное разрушение (вапоризация, коагуляция) контактным или бесконтактным способом, игольчатую аблацию, электроинцизию, трансуретральную микроволновую терапию (СВЧ-энергия), радиочастотную водную термотерапию и пр. Большой объем предстательной железы — противопоказание к малоинвазивным методам лечения.
Прогноз и профилактика
Прогноз для жизни благоприятный, большинству пациентов достаточно длительного (пожизненного) приема современных лекарственных препаратов для нормализации функции мочеиспускания. Необходимость в операции возникает только у 15-20% мужчин. После аденомэктомии рецидив болезни не превышает 5%, малонивазивные методики не дают 100% гарантии исцеления и могут выполняться неоднократно. Улучшению прогноза в последнее десятилетие поспособствовало внедрение малоинвазивных методов лечения, что позволяет минимизировать осложнения, угрожающие жизни больных. Для нормализации эректильной функции необходима консультация андролога-сексолога.
Данные исследований по профилактике рака простаты показывают, что диета с низким содержанием животного жира и красного мяса и высоким содержанием белка и овощей может снизить риск симптоматической ДГПЖ. Физическая активность хотя бы 1 час в неделю на 34% уменьшает вероятность ноктурии.
Читайте также:

