Диссеминированная меланома кожи что это такое
Меланома — это злокачественное новообразование, которое формируется из родинок, бородавок, родимых пятен и другой пигментации кожных покровов. Трансформация родинки в злокачественную опухоль происходит медленно, под воздействием определенных провоцирующих факторов. Несмотря на то, что меланома является достаточно редким онкологическим заболеванием, смертность от этого заболевания высока вследствие склонности опухоли к метастазированию и формированию новых очагов.
Юсуповская больница предоставляет услуги лучших докторов-онкологов страны, которые на протяжении многих лет занимаются лечением меланомы. Наши специалисты корректно определяют диагноз и назначают сопутствующее лечение исходя из индивидуального анамнеза пациента.
Причины возникновения
Меланома развивается из клеток меланоцитов, вырабатывающих пигмент меланин. Меланоциты отвечают за цвет глаз, волос, кожи, за защиту организма от ультрафиолетовых лучей. Чаще всего злокачественное новообразование локализуется на коже, реже в области слизистых оболочек прямой кишки, влагалища, полости рта, также опухоль может образоваться на сетчатке глаза.
Достоверно причины возникновения этого вида рака неизвестны. Исследование меланомы усложняется также тем, что она, как правило, протекает бессимптомно, особенно на ранних стадиях. Она привлекает внимание после изменения цвета родинки на более темный окрас или по причине разрастания опухоли. Малигнизация родинок и родимых пятен происходит ввиду следующих факторов:
чрезмерное облучение ультрафиолетом - солнечные ожоги, походы в солярии - все это негативно влияет не только на общее состояние кожи, но еще и повышает риски озлокачествления родинок;
наследственная предрасположенность (случаи заболевания меланомой в семье);
заболевания щитовидной железы;
заболевания эндокринной системы;
травмирование кожи, родимых пятен и родинок;
повышенная чувствительность к ультрафиолету;
рак кожи (даже в ремиссии);
1 и 2 фенотип кожи – люди со светлой кожей, светлыми или рыжими волосами, голубым или серым цветом глаз и веснушками наиболее подвержены возникновению меланомы вследствие генетической предрасположенности.
Важно понимать, что, имея минимум 3 фактора риска, приведенных выше, следует регулярно проходить обследования у дерматолога, проверяя все новообразовавшиеся родинки и веснушки. Своевременное удаление злокачественных новообразований увеличивает шансы на стойкую длительную ремиссию и избавляет пациента от вторичных осложнений. Онкологи и дерматологи Юсуповской больницы внимательно следят за состоянием здоровья своих пациентов, регулярно назначая необходимые обследования во избежание прогрессирования или рецидива.
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Меланома относится к числу злокачественных новообразований, характеризующихся агрессивным течением. Смертность от рака кожи составляет 40% всех случаев онкологии. Диагностика меланомы в РФ проводится достаточно часто. Ежегодно выявляется 9000–10000 дебютов болезни. Не радует тенденция к росту тяжелых форм в связи с несвоевременным обращением, когда врачи могут предложить только паллиативную терапию.
Онкологи Юсуповской больницы уделяют тщательное внимание диагностике и лечению меланомы. Врачи советуют обращаться за медицинской помощью при появлении подозрительных очагов на коже. Подобным образом можно выявить заболевание на начальных этапах и провести соответствующее лечение. Кроме того, на ранних стадиях меланома характеризуется благоприятным прогнозом на выздоровление.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. В результате определения точного диагноза повышается результативность назначенной комплексной терапии. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Симптомы и признаки
Начальная стадия меланомы характеризуется горизонтальным ростом опухоли, которая не выходит за пределы эпителия, не поражает более глубокие слои кожи. При внимательном отношении к собственному здоровью больной может заметить изменение родинок. Симптомы неблагополучия – это зуд, болезненность или увеличение размера или цвета родинки. При появлении таких симптомов следует срочно посетить врача дерматолога или онколога.
Поскольку на начальных стадиях меланома не дает никаких особенных симптомов, важно регулярно заниматься самоосмотром и проверять свои родинки на предмет внешней трансформации. Характерными чертами меланомы являются:
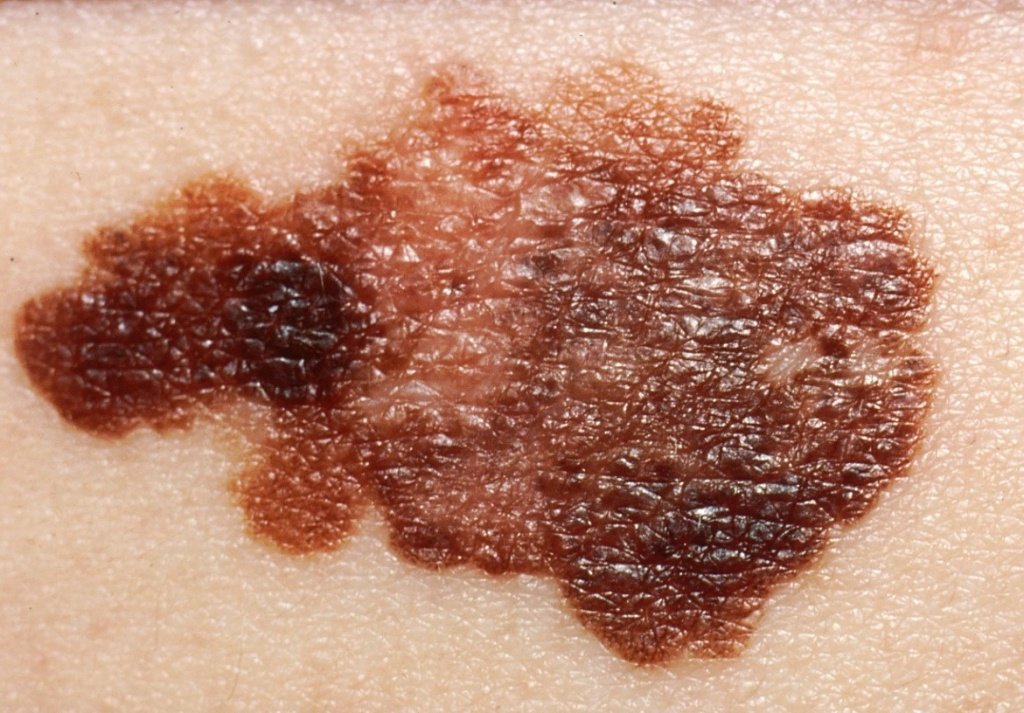
появление неравномерного окраса, изменение оттенка в определенных частях родинки;
изменение фактуры – поверхность родинки становится очень гладкой, блестящей;
контуры родимого пятна размываются, возникает покраснение;
появляется постоянное или периодическое ощущение зуда и болезненности, гиперчувствительности этого участка кожи;
деформация поверхности - появление трещин, поверхность кожи уплотняется или наоборот, становится слишком мягкой.
Важно обратить внимание на данные факторы при самостоятельном осмотре, ведь на начальных стадиях заболевания, пока новообразование еще не начало свой рост в более глубокие слои дермы, вылечить его гораздо проще.
Одним из важных признаков развития меланомы является горизонтальное разрастание невуса, не выходящее за границы эпителия. Если родинка растет вертикально – это признак агрессивной, метастазирующей опухоли.
Чем отличается меланома от родинки
Существует ряд характерных признаков, которые свойственны злокачественной опухоли – меланоме. На них обращают внимание онкологи-дерматологи Юсуповской больницы при осмотре. При перерождении родинка изменяет свою форму, утрачивает симметричность. Чтобы это проверить, проводят условную линию посередине невуса. Доброкачественные опухоли полностью симметричны.
В норме невус равномерно окрашен пигментом. Родимые пятна могут содержать участки разных оттенков одного цвета, но это, скорее, исключение, а не правило. Обычно из-за равномерного распределения меланоцитов в ткани новообразования невусы окрашены равномерно по всей площади. При перерождении клетки начинают распределяться неравномерно. Это приводит к появлению участков с разной окраской.
Обычные родинки не увеличиваются в размере. Незначительный рост может отмечаться в период полового созревания и в возрасте от 20 до 30 лет. Если родинка начинает быстро расти, это является тревожным симптомом, который может появиться при её перерождении в меланому. При наличии родинки диаметром больше 6 мм следует немедленно пройти обследование у дерматолога.
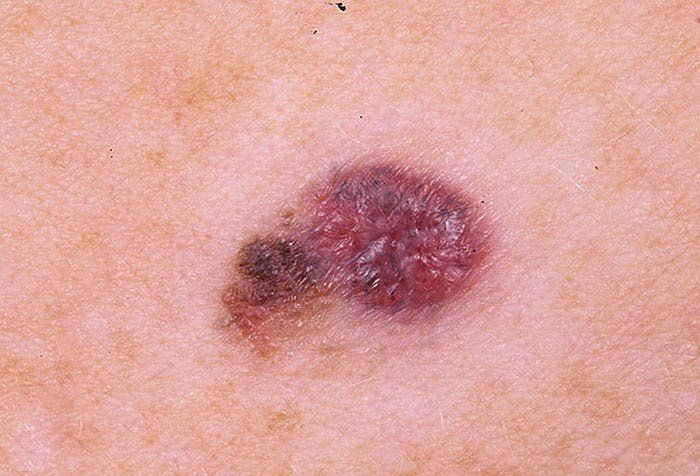
Меланома на поздней стадии характеризуется метастазированием в отдаленные органы и ткани, развитием новых очагов опухоли. Появление меланомы на коже может быть признаком метастазирования другой злокачественной опухоли, она может возникнуть как вторичная опухоль. Меланома быстро растет, захватывает расположенные рядом участки кожи, метастазирует в головной мозг, печень, кости и другие органы.
Для меланомы характерно распространение метастазов на коже и в подкожную клетчатку. Они представляют собой мелкие, тёмного цвета высыпания, слегка возвышающиеся над поверхностью кожного покрова.
У мужчин чаще всего развивается меланома кожи спины. На спине развивается поверхностная и узловая меланома, поверхностная встречается чаще. Она располагается в верхнем слое кожи, обладает неровными краями опухоли, может иметь различную окраску. Прогноз благоприятный в большинстве случаев. Узловая меланома похожа на полип на ножке, цвет опухоли темный – коричневый или черный, форма опухоли симметричная, такой тип опухоли может изъязвляться.
Встречаются беспигментные формы меланомы, нередко меланома на спине является вторичным очагом раковой опухоли. Симптомы меланомы кожи – это асимметричность сторон родинки, неравномерный окрас, диаметр образования больше 6 мм, изменение размера, цвета и формы невуса, нечеткость краев образования. Прогноз неблагоприятный при указанном на фото, вертикально растущем типе меланомы кожи.
Диагностика
- Дерматоскопия – выполняется с помощью специального аппарата дерматоскопа, позволяет определять изменения структуры родинок на начальных этапах;
- Термометрия – аппаратное измерение температуры тела в области новообразования;
- Биопсия – забор ткани родинки для гистологического исследования во время выполнения радикального оперативного вмешательства.
Методы исследования врач подбирает индивидуально после визуального осмотра, уточнения жалоб и истории развития заболевания.
Лечение
Диагностика меланомы сначала происходит путем визуального осмотра и пальпации. Затем проводится дерматоскопия, которая помогает более детально изучить характер опухоли, а также взять из пораженного участка кожи материал для дальнейшей биопсии. Также для определения диагноза используются такие методы исследования как МРТ и КТ.
После многопрофильной диагностики, онкологи Юсуповской больницы назначают лечение сообразно степени тяжести заболевания. На ранних стадиях, как правило, назначается комплексное лечение исходя из анамнеза пациента. Поздняя стадия меланомы предполагает лучевую, гормональную терапию, назначается курс обезболивающих препаратов. Химиотерапия в данном случае не применяется вследствие невосприимчивости меланомы к химиотерапевтическим медикаментам. Оперативное вмешательство после выявление онкологического процесса проводится достаточно редко, так как может привести к метастазированию очага в другие органы.
Для предотвращения озлокачествления родинки, следует регулярно проходить обследования у дерматолога. Удалять рекомендуется не только родинки, которые имеют подозрения на малигнизацию, но также и пигментацию, склонную к частой травматизации или расположенную на местах, где часто возникает контакт с солнечными лучами. Существует список требований, которые должны соблюдаться во время операции по удалению родинок:
избегание прямого механического травмирования родинки;
выполнение операционных разрезов исключительно в пределах здоровой ткани;
наложение жгута выше и ниже оперируемой опухоли во избежание миграции раковых клеток по кровотоку.
Наиболее распространенными методами удаления родинок на начальных стадиях являются:
разрушение жидким азотом – удаление родимого пятна путем воздействия очень низких температур. Процедура эффективна только при условии поверхностного расположения родинок;
лазерная вапоризация – испарение родинки воздействием лазерного луча. Считается наиболее эффективной процедурой, позволяет удалить несколько доброкачественных образований за один раз, при условии размера родинок не более 2 мм;
электрокоагуляция – выпаривание родинки за счет электрического тока (процедура чревата рецидивом заболевания).
Профилактика
В настоящее время не разработаны меры специфической профилактики озлокачествления родинок. Предотвратить развитие меланомы позволяет соблюдение следующих рекомендаций:
- Проведение регулярных самоосмотров;
- Использование солнцезащитных средств;
- Удаление новообразований, которые расположены в зоне постоянного раздражения;
- Прохождение профилактических осмотров у дерматолога.
В настоящее время в косметологических салонах предлагают бесследное удаление родинок современными методами. Этого делать не стоит. Любую родинку должен исследовать и удалять онколог. Удалению подлежат родинки, которые часто травмируются, расположены на открытых участках тела, где высока опасность солнечного воздействия.
Перерождение родимого пятна или родинки в меланому — это процесс, который достаточно легко упустить. Заметив любые изменения в родинке, либо появление новой – следует обратиться к врачу для дальнейшей диагностики. Дерматологи и онкодерматологи Юсуповской больницы помогают своим пациентам определить диагноз и назначить адекватную терапию. Лучше ходить на обследования чаще, чем реже положенного, ведь здоровье — это самый ценный дар человека.
Прогноз
Меланома — это болезнь, выживаемость при которой в большой степени определяется ее стадией:
первая, вторая стадии – пяти-семилетняя выживаемость составляет 85%;
третья стадия - выживаемость 50% вследствие начала метастазирования;
четвертая стадия - метастазами поражено большое количество внутренних систем и органов, выживаемость не более 5%.
Наиболее благоприятный прогноз у первых двух стадий, так как процесс распространения раковых клеток по организму еще не начался, и можно удалить единичный очаг без вовлечения серьезных методик лечения.
В Юсуповской больнице работают лучшие врачи-дерматологи, которые благодаря долгим годам практики успешного лечения меланомы умеют находить индивидуальный подход к каждому пациенту. В своей работе они используют наиболее эффективные методики лечения, включая сертифицированные и проверенные медицинские препараты. Диагностическое оборудование нашей клиники помогает осуществить любой вид диагностики с наивысшей точностью.
Не стоит бояться посещать врача – гораздо лучше начать лечение раньше и прийти к стойкому результату, чем впоследствии бороться с осложнениями меланомы.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Российский онкологический научный центр им. Н.Н. Блохина РАМН
Д иссеминированная меланома кожи является крайне неблагоприятным в прогностическом отношении заболеванием, которому свойственно агрессивное течение и быстрая дальнейшая генерализация опухолевого процесса. Несмотря на значительные достижения лекарственной терапии ряда опухолей, успехи при химиотерапии меланом остаются весьма скромными, о чем свидетельствуют неудовлетворительные и устойчиво низкие показатели выживаемости: медиана продолжительности жизни больных на этапе диссеминации колеблется от 6 до 9 месяцев, 5–летняя выживаемость – менее 5% [20]. Вместе с тем, 5–летняя выживаемость больных, леченных с эффектом, может достигать 33–47%, а полных ремиссий – даже превышать этот рубеж. Данные факты вселяют некоторый оптимизм и указывают на необходимость как совершенствования уже имеющихся терапевтических подходов, так и поиска новых более эффективных методов лекарственного лечения диссеминированной меланомы, основанных на понимании сложных молекулярных и иммунологических механизмов контроля опухолевого роста.
В клинической практике накоплен значительный опыт использования различных препаратов, которые в зависимости от принадлежности к той или иной группе определяют метод системного воздействия при диссеминированной меланоме – химиотерапевтический, иммунотерапевтический и комбинированный химиоиммунотерапевтический. Такое деление в некоторой степени отражает и историю развития системного лечения данного заболевания. В настоящий момент продолжаются споры о том, какой из режимов – химиотерапевтический или химиоиммунотерапевтический, является более предпочтительным в качестве терапии первой линии.
Результаты крупных рандомизированных исследований, которыми мы располагаем к настоящему моменту, пока не позволяют четко высказаться в пользу химиоиммунотерапевтических комбинаций с включением цитокинов (интерферон– a и интерлейкин–2) [11, 16–17,28]. В то же время достоверное увеличение частоты полных и частичных ремиссий в отдельных исследованиях, а иногда и времени до прогрессирования, оставляют надежду на перспективность комбинированного использования химиотерапевтических и иммунотерапевтических режимов.
Таким образом, многие исследователи по–прежнему рассматривают химиотерапию, как основной метод системного лечения диссеминированной меланомы. Эндокринная терапия не имеет самостоятельного значения и считается одним из возможных компонентов вышеперечисленных лекарственных подходов.
Спектр цитостатиков, применяемых как в однокомпонентных, так и в комбинированных химиотерапевтических режимах, в основном представлен алкилирующими агентами (дакарбазин, цисплатин), производными нитрозомочевины (фотемустин, ломустин, кармустин, нидран) и винкаалкалоидами.
Небольшие успехи монотерапии послужили стимулом к созданию и изучению комбинированных химиотерапевтических режимов на основе дакарбазина. В результате в клиническую практику были введены комбинации DBDT, CVD и BOLD, ставшие популярными в 80–х и начале 90–х годов (табл. 2).
По литературным данным эффективность других многокомпонентных режимов (CVD, BOLD, дакарбазин +фотемустин) сопоставима с DBDT, хотя прямого сравнения этих комбинаций между собой не проводилось (табл. 4).
Вместе с тем, методика проведения этих исследований – отсутствие рандомизации, малое число пациентов (в основном с разными прогностическими показателями) – позволила некоторым авторам поставить под сомнение преимущество комбинированной химиотерапии над монотерапией дакарбазином. Известно, что наиболее значимыми параметрами, определяющими прогноз больных меланомой на этапе диссеминации, являются характер метастазирования, исходный соматический статус, время от удаления первичного очага до развития рецидива заболевания и ряд лабораторных показателей (ЛДГ, щелочная фосфататаза и др.). При метастазах в мягкие ткани и/или отдаленные лимфоузлы 5–летняя выживаемость пациентов может достигать 13,5%, в то время как при висцеральных поражениях – 2,5–3,6% [3,22]. Причем наихудший прогноз имеют больные с метастазами в печень, головной мозг и/или кости. Возможно, что преобладание пациентов, входящих в благоприятную прогностическую группу и объясняет высокую эффективность комбинированной химиотерапии в представленных выше исследованиях.
Результаты первого масштабного рандомизированного исследования, в котором проводилось прямое сравнение эффективности комбинации DBDT и дакарбазина, только углубили имеющиеся противоречия в выборе терапии [6]. Частота и продолжительность объективных эффектов, а также общая выживаемость в обеих группах достоверно не отличались. Токсичность была существенно выше при использовании комбинации DBDT. В ходе другого рандомизированного исследования также не удалось доказать превосходство комбинации CVD над монотерапией дакарбазином [5] (табл. 5). Проведенный авторами спустя 7 лет окончательный анализ лишь подтвердил вывод о равной эффективности этих двух режимов [21].
Тем не менее, во многих странах мира комбинации с включением DTIC в качестве химиотерапии первой линии по–прежнему занимают ведущее место в лечении метастатической меланомы. В первую очередь это объясняется желанием врачей задействовать весь арсенал активных при данном заболевании цитостатиков, а также явным дефицитом масштабных рандомизированных исследований, которые убедительно демонстрировали бы отсутствие преимуществ у комбинированных режимов.
На наш взгляд, у больных с хорошим соматическим состоянием предпочтительнее использовать комбинированную химиотерапию, в то время как у ослабленных пациентов с сопутствующей патологией и/или признаками полиорганной недостаточности целесообразно проводить монотерапию дакарбазином.
При выборе лечебной комбинации следует также руководствоваться локализацией метастатического поражения. При наличии метастазов в головной мозг, которые клинически могут выявляться у 8–46% больных диссеминированной меланомой, преимущество имеют комбинации с производными нитрозомочевины, поскольку препараты этой группы способны преодолевать гематоэнцефалический барьер. На данный момент мы располагаем результатами нескольких исследований, демонстрирующих возможности терапии больных меланомой с метастатическим поражением головного мозга. В одном из них монотерапия фотемустином была эффективна в 25% случаев, в другом – не уступала комбинации фотемустин + лучевая терапия по частоте объективных эффектов и показателям выживаемости, хотя время до прогрессирования болезни было достоверно выше в группе больных, получавших комбинированное лечение (табл. 6). Химиотерапевтические режимы с включением фотемустина могут рассматриваться в качестве терапии первой линии при метастазах меланомы в головной мозг.
Много исследований посвящено выяснению роли тамоксифена в лекарственных режимах лечения меланомы. В ранних работах, в которых оценивалась эффективность монотерапии тамоксифеном, была отмечена слабая (менее 5%) противоопухолевая активность этого препарата [30]. В то же время результаты отдельных исследований свидетельствовали, что добавление тамоксифена к цисплатину (DDP) приводит к усилению цитотоксического действия последнего in vitro. Данное наблюдение послужило основанием для изучения роли тамоксифена в составе химиотерапевтических схем и комбинаций. В 1993 г. McClay на небольшой группе больных продемонстрировал возможность преодоления резистентности опухоли к цисплатину после комбинации его с тамоксифеном в дозе 20 мг/сутки. У 3 (16%) из 19 больных, не ответивших на монотерапию цисплатином, простое добавление тамоксифена в схему лечения приводило к развитию частичных ремиссий [26].
В одном из первых рандомизированных исследований комбинация дакарбазин + тамоксифен оказалась эффективнее монотерапии дакарбазином [7]. Причем среди больных, получавших комбинированную терапию, частота ремиссий и показатели выживаемости у женщин были достоверно выше, чем у мужчин, что вероятно и повлияло на результатах лечения данной группы.
И все же некоторые исследователи допускают, что у отдельных больных тамоксифен является активным компонентом противоопухолевой терапии, хотя при этом может и не оказывать существенного влияния на конечные результаты химиотерапии.
1. Булат Ю.В. Современные возможности лекарственного лечения диссеминированной меланомы кожи. Дисс. . докт. мед.наук, 2000, стр. 189–195.
2. Avril MF, Bonneterre J, Cupissol D, et al. Fotemustine plus dacarbazine for malignant melanoma. Eur J Cancer 11, 1992:1807–18811.
3. Barth A., Wanek L., Morton D. Analysis of prognostic factors in 1521 patients with metastatic melanoma. Proc ASCO, 1995:1299.
4. Bleehen N.M., Newlands E.S., Lee S.M. et al. Cancer research campaign phase II trial of temozolomide in metastatic melanoma. – J. Clin. Oncol., 1995, 13, p. 910–913.
5. Buzaid AC, Legha S., Winn R. et al. Cisplatin, Vinblastin and Dacarbazine versus Dacarbazine alone in metastatic melanoma: preliminary results of a phase III Cancer Community Oncology Program (CCOP) trial. Proc ASCO, 1993, 1328.
6. Chapman P., Einhorn LH., Meyers M., et al. A Phase III Multicenter Randomized Trial of the Dartmouth regimen versus dacarbazine in patients with metastatic melanoma. J Clin Oncol 17, 1999: 2745–2751.
7. Cocconi G., Bella M., Calabresi F. et al. Treatment of metastatic malignant melanoma with dacarbazine plus tamoxifen. – N. Engl. J. Med., 1992, 327, p. 516–523.
8. Del Prete S.A., Maurer L.H., O(Donnell J. et al. Combination chemotherapy with cisplatin, carmustine, dacarbazine and tamoxifen in metastatic melanoma. – Cancer Treat. Rep., 1993, 68, p. 1403–1405.
9. Delaunay M, Mohr P, Mornex F, et al. A randomized phase III trial of fotemustine versus fotemustine combined with whole brain radiation for brain metastases of melanoma. Ninth international congress on anti–cancer treatment, abs.96, 1999.
10. Eton O, East M, et al. Phase I trial of subcutaneous recombinant human IL–2 in patients with metastatic melanoma. Proc Am Soc Clin Oncol, 1999, abst.2053.
11. Eton O, Legha S, Bedikian A, et al. Phase II randomized trial of cisplatin, vinblastine and dacarbazine plus IL–2 and INF versus CVD in patients with metastatic melanoma. Proc ASCO, V19, 2000, 2174 (abst).
12. Falkson C.I., Falkson G., Falkson H.C. Improved results with the addition of interferon alfa–2b to dacarbazine in the treatment of patients with metastatic malignant melanoma. – J.Clin.Oncol., 1991, 9, p.1403–1408.
13. Falkson C.I., Ibrahim J., Kirkwood J. et al. A randomized phase III trial of dacarbazine versus dacarbazine + interferon alfa–2b versus dacarbazine + tamoxifen versus dacarbazine + interferon alfa–2b + tamoxifen in metastatic malignant melanoma: an ECOG trial. J Clin Oncol, 1998, 16: 1743–1751.
14. Hoffman R., Muller I. et al.: Risk and outcome in metastatic malignant melanoma patients receiving DTIC, cisplatin, BCNU and tamoxifen followed by immunotherpy with interleukin–2 and interferon alpha2a. Brit J Cancer V78, 1998: 1076–1080.
15. Jacquillat C, Khayat D, Banzet P. et al. Final report on a french multicenter phase II study of the nitrosourea fotemustine in 153 evaluable patients with disseminated malignant melanoma including patients with cerebral metastases. Cancer 66, 1990:1873–1878.
16. Keilholz U, Cornelis J, Gore M, et al. Dacarbazine, cisplatin and interferon alpha with or without IL–2 in advanced melanoma: interim analysis of EORTC trial 18951. Pr. ASCO, V18, 1999: 2043 (abst).
17. Keilholz U, Goey S, Punt C, et al. Interferon alfa–2a and interleukin–2 with or witout cisplatin in metastatic melanoma: A randomized trial of the EORTC–MCG. J Clin Oncol 15, 1997: 2579–2588.
18. Lattanzi S.C., Tosteson T., Chertoff J. et al. Dacarbazine, cisplatin and carmustine, with or without tamoxifen, for metastatic melanoma: 5–year follow–up. – Melanoma Res, 1995, 5, p. 365–369.
19. Legha S.S., Ring S., Papadopoulos N. et al. A phase II trial of Taxol in metastatic melanoma. Cancer, 1990, 65, p. 2478–2481.
20. Lotze MT, Kirkwood JM. Current Cancer Therapeutics; 2–nd Edit. C Livingstone, 1996, 178–184.
21. Lotze M., Kirkwood J., et al. Cuteneous melanoma in DeVita V.T., Hellman S.A., Rosenberg S.A. (6th eds): Principles and Practice of Oncology, Philadelphia, Lippincott Co., 2001, p. 2012–2069.
22. Manola J, Ibrahim J, Atkins M, et al. Prognostic factors in metastatic melanoma: A pooled analysis of ECOG trials. Proc ASCO, V19, 2000: 2171 (abst).
23. Margolin K., Liu P–Y., Flaherty L. et al. Phase II stud of carmustine, DTIC, cisplatin and tamoxifen in advanced melanoma: a Southwest Oncology Group study. J Clin Oncol V16, 1998: 664–669.
24. Mastrangelo M.J., Bellet R.E., Berd D. Agressive chemotherapy for melanoma, in DeVita V.T., Hellman S.A., Rosenberg S.A. (eds): Principles and Practice of Oncology, Vol. 5(5), Philadelphia, Lippincott Co., 1991, p. 1–11.
25. McClay E.F., Mastrangelo M.J., Berd D. et al. Effective combination chemo/hormonal therapy for malignant melanoma: Experience with three consecutive trials. – Int. J. Cancer, 1992, 50, p. 553–556.
26. McClay E.F., McClay M.E., Albright K.A. et al. Tamoxifen modulation of cisplatin resistance in patients with metastatic melanoma: A biologically important observation. Cancer , 1993, 72, p. 1914–1918.
27. Richards J.M., Gilewski T.A., Ramming et al. Effective chemotherapy for melanoma after treatment with interleukin–2. – Cancer, 1992, 69, p. 427–429.
28. Ridolfi R, Romanini A, Labianca R, et al. Chemotherapy vs. Biochemotherapy: Phase III trial in outpatients with advanced melanoma. Proc ASCO, V20, 2001, 1392 (abst).
29. Ringborg U, Rudenstam C, Hansson J et al. Dacarbazine versus dacarbazine–vindezine in disseminated malignant melanoma: A randomized phase II study. Med. Oncol Tumor Pharmacother 6:285–289, 1989.
30. Rumke P., Kleeberg U.R., MacKie R.M. et al. Tamoxifen as a single agent for advanced melanoma in postmenopausal women. A phase II study of the EORTC malignant melanoma cooperative group. – Melanoma Res., 1992, 2, p. 153–155.
31. Rusthoven J.J., Quirt IC., Iscoe N.A. et al. Randomized, double–blind, placebo–controlled trial comparing the response rates of carmustine, dacarbazine and cisplatin with and without tamoxifen in patients with metastatic melanoma. J. Clin. Oncol., 1996, 14, p. 2083–2090.
32. Saba H.I, Klein C., Reintgen D. Management of advanced stage IV metastatic melanoma with a platinol based combination chemotherapy regiment: A University of South Florida and H. Lee Moffitt Melanoma Center study. Proc. ASCO, 1993, 397a.
33. Schultz M., Buzaid A.C., Poo W.J. A Phase II study of cisplatin, dacarbazine, carmustine, tamoxifen, and interferon–alpha 2B in metastatic melanoma. Melanoma Research 7, 1997: 147–151.
34. Seigler SA, Lucas VS, Pickett NJ et al.: DTIC, CCNU, Bleomycin and Vincristine in metastatic melanoma. Cancer 46, 1980: 2346–2348.
35. York R, Foltz A.: Bleomycine, vincristine, lomustine and DTIC chemotherapy for metastatic melanoma. Cancer 61: 2183–2186, 1989.

Лечение осуществляется в сотрудничестве с зарубежными партнёрами. Это позволяет врачам Европейской онкологической клиники при необходимости назначать лечение препаратами, доступными для применения только в нескольких странах мира и предлагать пациентам участие в клинических испытаниях новейших препаратов.
В зависимости от внешнего вида и характера роста, выделяют несколько разновидностей меланомы кожи:
Лечение меланомы
Эффективность лечения меланомы напрямую зависит от того, насколько быстро она диагностирована. Меланома, диагностированная на ранних стадиях, излечима.
На третьей стадии удаляют опухоль и все расположенные рядом лимфоузлы, дополняя лечение лучевой терапией и химиотерапией. Если болезнь зашла далеко, и клетки опухоли успели распространиться по организму, пациенту может быть назначено паллиативное лечение , направленное на купирование симптомов.
Как лечим мы
Помимо колоссального опыта и профессионализма врачей, помимо новейшей технической базы и актуального набора используемых препаратов, одним из существенных преимуществ лечения меланомы в Европейской онкологической клинике является личное отношение специалистов к данному заболеванию. Почему для Андрея Львовича Пылёва лечение меланомы является сферой особого научного интереса — в следующем видео:

Опасность меланомы
Меланома считается опаснейшей формой рака кожи из-за своей способности к быстрому и агрессивному метастазированию. Под эпидермисом располагается второй слой — дерма, или собственно кожа. Эти два слоя разделены особым барьером — базальной мембраной. Когда меланома становится распространенной, она прорастает сквозь базальную мембрану и распространяется в более глубокие слои кожи.
Клетки меланомы легко распространяются по всему организму, приводя к образованию метастазов, которые, в свою очередь, также способны к неограниченному росту, разрушающему окружающие опухоль ткани.
Факторы риска меланомы
Единой причины возникновения меланомы не существует. Опухоль развивается из меланоцитов. Эти клетки находятся в верхнем слое кожи (эпидермисе) и содержат темно-коричневый пигмент — меланин, который защищает нижележащие ткани от вредного ультрафиолетового излучения. Именно меланин определяет цвет нашей кожи и дает нам возможность загорать, поскольку под воздействием солнечного света (или ламп солярия) количество меланоцитов увеличивается. Если интенсивность ультрафиолетового излучения невелика, кожа постепенно потемнеет, на ней появится мягкий стойкий загар. Напротив, длительное пребывание на солнце, особенно в полуденные часы, приводит к ожогам, которые, в свою очередь, и являются основным фактором риска развития меланомы. Не менее опасны в этом плане и солярии. Вероятность развития меланомы напрямую зависит от цвета кожи: чем она светлее и чем легче человек обгорает, тем выше шансы перерождения меланоцитов. Людям с розовато-белой кожей вообще не рекомендуется загорать. Солнечные ожоги особенно опасны в детстве.
Другие известные факторы риска:
Стоит ли бояться родинок? В большинстве случаев – нет. Хотя пигментный невус потенциально и может переродиться в злокачественную опухоль, исследования показывают, что чаще всего меланома возникает на неизмененной коже. Но если родинка начала быстро расти, и ее внешний вид меняется, нужно посетить врача.
Какими симптомами проявляется меланома?
Существует простая схема, которая поможет понять, что с родинкой, возможно, что-то не так. Основные проявления обозначаются первыми буквами английского алфавита. Если заметили у себя что-то из этого списка, нужно посетить врача и провериться:
- A (Asymmetrical) – асимметрия. Родинка имеет неправильную форму, если мысленно сложить ее пополам, то контуры не совпадут.
- B (Border) – края. У меланомы они неровные и нечеткие.
- C (Colours) – меланома имеет неравномерный цвет, могут присутствовать разные оттенки, от светло-коричневого до практически черного.
- D (Diameter) – диаметр. У доброкачественных родинок он обычно не более 6 мм.
- E (Enlargement or elevation) – рост вширь или в высоту. Если родинка в течение длительного времени заметно растет, скорее всего, она окажется злокачественной.
Иногда во время обследования у пациента обнаруживают метастазы, которые явно произошли из меланомы, но самой первичной опухоли нет. Чаще всего это бывает из-за того, что меланома исчезла сама, или пациент ранее удалил ее у косметологов, приняв за обычную родинку. Поэтому, даже если вы хотите избавиться от обычной родинки, которая явно не выглядит злокачественной, лучше обращаться не в косметологические салоны, а в клинику, где можно пройти осмотр врача, выполнить биопсию.
Беспигментная меланома
Статистика показывает, что только 95% меланом пигментированы в разной степени. Остальные 5% — беспигментные меланомы.
Раковые клетки содержат небольшое количество пигмента меланина, опухоль имеет нехарактерный внешний вид, чаще выглядит как небольшая бугристость под кожей. Из-за этого беспигментная меланома более коварна, чем пигментированная. Ее сложнее выявить, такие больные позже обращаются к врачу. Диагноз часто устанавливается спустя год и позже. Это ухудшает результаты лечения и прогнозы.
Беспигментная меланома может иметь красную, розовую, лиловую окраску или выглядеть как нормальная кожа. Ее форма асимметричная, края нечеткие. Иногда возникают боль и зуд, кровоточивость, язвочки на коже. Ранняя диагностика беспигментной меланомы затруднена из-за отсутствия окраски, но при этом она так же агрессивна, как пигментированная, тоже рано дает метастазы.
Редкие виды меланомы
Меланома может возникать не только на коже. Пигментные клетки – меланоциты – есть в слизистых оболочках пищеварительного тракта и органов мочеполовой системы, в сосудистой оболочке глаза, мозговых оболочках. В любом из этих мест может возникать меланома.
Внутриглазная меланома развивается из меланоцитов, которые находятся в среднем слое стенки глазного яблока. Он называется увеальным трактом и состоит из трех частей:
- Наиболее распространенное место локализации меланом – сосудистая оболочка. Она содержит кровеносные сосуды, питающие глазное яблоко. Меланома сосудистой оболочки – самая распространенная злокачественная опухоль глазного яблока у взрослых людей.
- Ресничное (цилиарное) тело находится позади радужки и содержит мышцы, которые меняют размер зрачка, степень кривизны хрусталика. Здесь тоже может возникать меланома.
- Радужная оболочка придает глазам цвет. В ее центре находится зрачок. Меланомы, которые возникают в радужке, обычно имеют небольшие размеры и редко метастазируют.
Зачастую внутриглазную меланому обнаруживают окулисты во время осмотра. Возможные симптомы заболевания:
Стадии меланомы
Окончательно установить стадию меланомы можно только после того, как выполнено гистологическое исследование. Стадирование осуществляется в соответствии с общепринятой международной классификацией TNM, где буква T обозначает размеры и глубину прорастания первичной опухоли, N – поражение регионарных лимфатических узлов, M – наличие отдаленных метастазов.
Определение стадии T основано на измерении наибольшей толщины опухоли, то есть глубины ее прорастания в кожу. Этот показатель называется толщиной по Бреслоу, по фамилии автора, предложившего метод в 1970 году:
- Tis – раковые клетки находятся в пределах самого поверхностного слоя кожи – эпидермиса.
- T1 – толщина менее 1 мм.
- T2 – толщина 1–2 мм.
- T3 – толщина 2–4 мм.
- T4 – толщина более 4 мм.
Буква N обозначает наличие метастазов в регионарных лимфатических узлах. Она может иметь значения 0, 1, 2 и 3. N0 – регионарные лимфатические узлы не поражены. N3 – наличие метастазов более чем в трех регионарных лимфатических узлах.
Буква M обозначает наличие отдаленных метастазов. Она может принимать значения 0 и 1. M0 – отдаленных метастазов нет. M1 – обнаружены отдаленные метастазы.
Диагностика меланомы
Если вы подозреваете у себя меланому, необходимо обратиться к дерматологу или онкологу, чтобы пройти тщательное обследование. Как правило, оно начинается со сбора анамнеза и осмотра пациента. Врачу необходимо знать: когда на коже появилось подозрительное новообразование; факторы, которые могли спровоцировать его появление; была ли такая же опухоль у родственников. При осмотре специалист оценивает размер, форму и цвет подозрительных участков, определяет наличие шелушения и кровоточивости. Врач также ощупывает расположенные рядом лимфатические узлы.
Расспроса и осмотра без дополнительного специального обследования недостаточно — для диагностики меланомы применяют дерматоскопию, биопсию новообразования и близлежащих лимфатических узлов. Отдаленные очаги опухоли, метастазы, можно выявить с помощью КТ, МРТ или радиоизотопного сканирования .
Дерматоскопия - неинвазивный способ изучения пигментных новообразований, позволяющий рассматривать их в многократном увеличении прямо на коже. Это простой и объективный метод, который можно использовать для массового обследования.
Цифровая дерматоскопия — более современный вариант обычной дерматоскопии, при котором для получения изображения используется цифровая камера, а изображение выводится на монитор компьютера. Цифровая дерматоскопия позволяет в динамике сравнивать снимки с полученными ранее.
Биопсия
Есть несколько способов взятия биопсии, выбор конкретного зависит от места и характера поражения:
Меланома встречается намного реже, чем другие формы рака кожи, однако она наиболее агрессивна. Эта опухоль легко прорастает сразу несколько слоев кожи и распространяется по организму с кровью и лимфой, давая метастазы во внутренних органах. За несколько месяцев у пациента может развиться необратимое поражение мозга, легких, костей и др.
Читайте также:

