Диспансеризация при раке прямой кишки
а) Принципы наблюдения при раке толстой кишки:
• Хотя 70-80% больных колоректальным раком (КРР) получают лечение только по поводу первичного заболевания, в 30-50% случаев возникают рецидивы/метастазы. Более чем 80% рецидивов после резекции по поводу КРР возникает в течение первых 3 лет, в то время как вероятность возникновения рецидива через 5 лет значительно ниже.
• Концепция наблюдения пациента после проведенного лечения направлена на раннее выявление рецидива заболевания на стадии, еще подлежащей лечению и, тем самым, на улучшение выживаемости. Ценность интенсивного мониторинга остается спорной, так как улучшение выживаемости подтверждается не всеми исследователями.
б) Методы наблюдения за больными раком толстой кишки:
• Клиническое обследование с определенной периодичностью.
• Анализы крови, включая опухолевые маркеры.
• Инструментальные обследования (КТ, ЭРУЗИ, ПЭТ).
• Эндоскопия.
в) Сумма доказательств необходимости наблюдения при колоректальном раке:
• Риск возникновения метахронных опухолей: 2-10%.
• Риск развития рецидива зависит от стадии первичной опухоли и ее характеристики, однако, применение молекулярных или клеточных маркеров не настолько эффективно, чтобы стать правилом.
• Приблизительно 30-35% больных, перенесших операции по поводу рецидивов, излечиваются.
• Преимущества наблюдения при раке I стадии ограничены => наблюдение за состоянием толстой и прямой кишок, но без применения методов лучевой визуализации.
• Наблюдение при раке IV стадии не показано, повторное обследование в соответствие с течением, лечением и его эффективностью, прогрессированием заболевания.
• Интенсивное наблюдением при II/III стадии колоректального рака (КРР) показано, поскольку доказано преимущество в выживаемости: рецидивы/метастазы выявляются с такой же частотой, но на более ранних этапах, что повышает шансы на хирургическое лечение.
• Продолжительность наблюдения неопределенна (длительность, возрастные ограничения и т.д.) => разумная оценка с учетом индивидуальной ожидаемой продолжительности жизни, сопутствующих заболеваний, рисков.
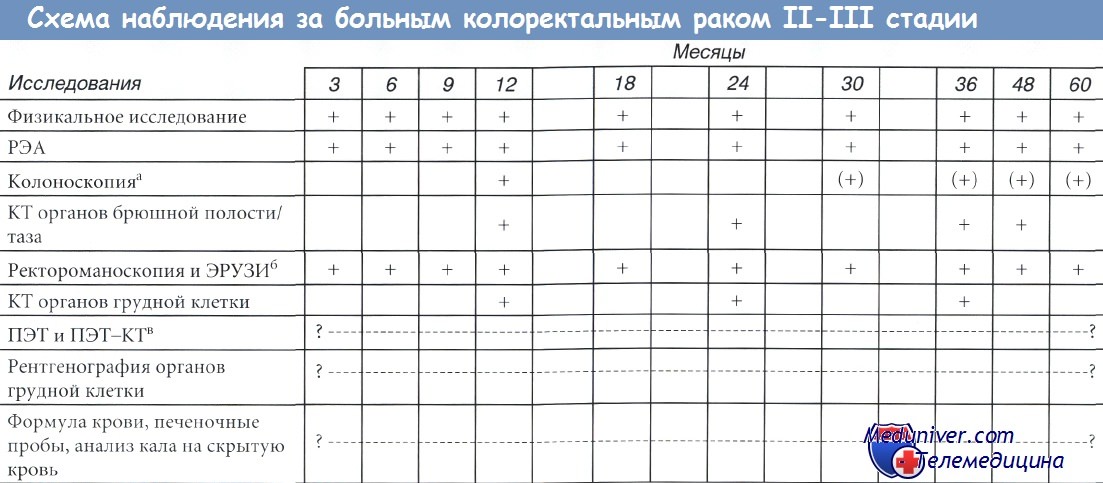
РЭА - раковый эмбриональный антиген; КТ - компьютерная томография; ПЭТ - позитронная эмиссионная томография.
а Частота последующих эндоскопических исследований зависит от числа выявленных опухолей и наличия наследственных раковых синдромов.
б Только при раке прямой кишки.
в Без веских оснований не используется как рутинный метод.
г) Альтернатива:
• Никакого графика наблюдения => обследование при наличии симптомов.
д) Наблюдение в соответствии со стадией рака толстой кишки
I. Стадия I. Риск местного рецидива или отдаленных метастазов менее 10%, за исключением случаев после трансанального иссечения опухоли прямой кишки.
Практические шаги:
• Колоноскопия: через 3-5 лет, более частое наблюдение - в соответствии с находками и риском. РЭА каждые 3-6 месяцев, клиническое наблюдение.
• Рак прямой кишки после трансанального иссечения: ректороманоскопия и ЭРУЗИ каждые 3 месяца (1-й год), каждые 6 месяцев (2-й год), в дальнейшем - ежегодно.
II. Стадия II и III. Риск местного рецидива рака: толстой кишки - 2% случаев, прямой кишки - 10%. Риск возникновения отдаленных метастазов - 30-40%.
Практические шаги:
• Клиническое обследование по графику, инструментальные исследования по схеме: наиболее важно клиническое обследование, дополненное РЭА по графику. Ежегодные КТ органов грудной клетки/брюшной полости/таза. Роль других методов исследования пока не определена. Длительность наблюдения не определена. Показания к наблюдению при наличии тяжелых сопутствующих заболеваний не определены.
• Рак прямой кишки: ректороманоскопия и ЭРУЗИ каждые 3 месяца (1-й год), каждые 6 месяцев (2-й год), в дальнейшем - ежегодно.
III. Стадия IV. Если операция не была радикальной => графика наблюдения для выявления рецидива нет, но необходимы соответствующие исследования для наблюдения за ответом на лечение, прогрессированием опухоли или для оценки симптомов.
Правильный контроль после завершения основного этапа лечения – залог успеха в борьбе против рака толстой кишки. Контрольные визиты после операции обычно проводят не реже одного раза в шесть месяцев и не чаще одного раза в три месяца. На каждом приеме выполняют осмотр хирурга-онколога, анализ крови на маркеры, УЗИ брюшной полости и малого таза.
Не реже одного раза в год должны выполняться колоноскопия и рентгенография органов грудной клетки. По показаниям выполняется компьютерная (КТ) или магнитно-резонансная (МРТ) томография брюшной полости. Предпочтительно хотя бы однократное выполнение КТ грудной и брюшной полости в течение первых двух лет после операции.
Исследование обязательно проводят с внутривенным контрастированием. Рак толстой кишки относят к онкологическим заболеваниям с относительно благоприятным прогнозом.
Полного выздоровления при правильном лечении удается добиться у подавляющего большинства больных с I–II стадией заболевания, более чем у половины больных с III стадией. Кроме того, рак толстой кишки – одно из редких онкологических заболеваний, при котором полного выздоровления можно добиться даже у некоторых больных с IV стадией заболевания, которым удалось выполнить хирургическое удаление метастазов.
Онкология – одна из наиболее быстро развивающихся отраслей медицины, подходы к лечению постоянно совершенствуются, результаты становятся лучше. Помните, что уже сегодня рак толстой кишки – излечимое заболевание. Критерием выздоровления в онкологии считается пятилетняя выживаемость.
Если через пять лет после завершения лечения у пациента нет признаков рака толстой кишки, он считается выздоровевшим, ему нет необходимости проходить специальные осмотры, а риск рецидива или появления метастазов практически отсутствует.
При правильном лечении этой цели могут достигнуть большинство больных даже со сложными исходными ситуациями.
В первые 1-2 года физикальный осмотр и сбор жалоб рекомендуется проводить каждые 3-6 месяца, на сроке 3-5 лет – 1 раз в 6-12 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб.
- Анамнез и физикальное обследование.
- Онкомаркеры РЭА каждые 3 месяца первые 2 года и далее каждые 6 мес. в последующие 3 года.
- Колоноскопия через 1 и 3 года после резекции первичной опухоли, далее каждые 5 лет для выявления метахронной опухоли или удаления обнаруженных полипов толстой кишки. При выявлении полипов колоноскопия выполняется ежегодно. В случае, если до начала лечения колоноскопия не была выполнена по причине стенозирующей опухоли, ее производят в течение 3-6 мес. после резекции.
- УЗИ органов брюшной полости и малого таза каждые 3-6 мес. в зависимости от риска прогрессирования.
- Рентгенография органов грудной клетки каждые 12 мес.
- КТ органов грудной и брюшной полости с в/в контрастированием однократно через 12- 18 мес. после операции.
Как и многие другие онкологические заболевания, рак толстой кишки может длительное время протекать бессимптомно.
Поэтому большое значение имеет профилактическое обследование. Рак толстой кишки – одно из заболеваний, которое можно полностью предотвратить. Учитывая распространенность рака толстой кишки, его профилактика – одна из наиболее эффективных мер снижения риска развития рака для любого человека.
Дело в том, что заболевание в большинстве случаев (за исключением редких наследственных форм) развивается на фоне длительно существующих доброкачественных полипов.
Полипы не вызывают симптомов и никак не проявляются, но у ряда людей могут превратиться в рак. С целью выявления людей, склонных к образованию полипов, всем лицам, достигшим возраста 45–50 лет (рекомендации по возрасту начала обследования различаются), рекомендуется выполнять анализ кала на скрытую кровь.
При положительном результате выполняют колоноскопию. Так как анализ кала на скрытую кровь высокочувствителен для рака толстой кишки, но малочувствителен для выявления полипов, многие специалисты считают необходимым хотя бы однократное выполнение колоноскопии. Обнаруженные во время колоноскопии полипы могут быть безболезненно удалены, что в дальнейшем избавит человека от риска развития рака.
При выявлении полипов колоноскопия в дальнейшем повторяется не реже одного раза в три года (точную периодичность наблюдения врач определяет индивидуально), при их отсутствии – дальнейшее наблюдение ограничивается выполнением анализа кала на скрытую кровь один раз в год или один раз в два года, колоноскопию повторяют только через 10 лет.
90% случаев рака толстой кишки – не наследственные заболевания. Ученые до сих пор достоверно не знают, по каким причинам развивается это заболевание.
Тем не менее родственникам пациентов, больных раком толстой кишки, следует более ответственно относиться к необходимости профилактического обследования.
Обычно в таких случаях врачи рекомендуют начинать выполнять анализ кала на скрытую кровь на 5–10 лет раньше, чем остальным людям. Учитывая относительную редкость наследственных форм рака толстой кишки, консультация генетика бывает показана только пациентам с одним или несколькими из следующих факторов:
- при колоноскопии выявлены множественные (несколько десятков) полипы толстой кишки;
- рак толстой кишки выявлен в возрасте до 45 лет;
- у одного из ближайших родственников установлен диагноз наследственного рака толстой кишки (синдром Линча);
- у двух и более близких родственников был рак толстой кишки.
Здесь перечислены не все критерии, которые могут быть показанием для консультации генетика. Лучше всего узнать о необходимости такой консультации у своего лечащего врача.
Глава 14 ДИСПАНСЕРИЗАЦИЯ БОЛЬНЫХ
Все онкологические больные подлежат диспансеризации в специализированных онкологических учреждениях. Научно-исследовательские и лечебно-профилактические учреждения, занимающиеся изучением, лечением и профилактикой злокачественных опухолей, называются онкологическими, от греческого слова onkos – опухоль. Научные работники и врачи этих учреждений называются онкологами. Онкологический диспансер является основным звеном в системе противораковой борьбы, обеспечения квалифицированной, специализированной стационарной и поликлинической медицинской помощи населению, осуществляет организационно-методическое руководство и координирование деятельности всех онкологических учреждений, находящихся в его подчинении. Специалисты этого лечебного учреждения систематически изучают состояние заболеваемости злокачественными новообразованиями и смертность от них, разрабатывают комплексные планы противораковых мероприятий, проводят семинары с целью повышения квалификация врачей и средних медицинских работников лечебно-профилактических учреждений по вопросам онкологии.
Первичным звеном в организации онкологической помощи населению являются онкологические кабинеты (отделения ) при поликлиниках. Они являются массовыми проводниками онкологических идей в лечебную сеть страны, первыми консультантами поликлинических врачей по вопросам лечения и диагностики онкологических больных, организаторами профилактических осмотров населения на выявление онкологических заболеваний. От них зависят полнота регистрации онкологических больных, эффективность их диспансерного наблюдения.
Все пациенты распределяются по следующим клиническим группам:
Iа – с заболеваниями, подозрительными на злокачественную опухоль;
Iб – с предопухолевыми заболеваниями;
II – со злокачественными опухолями, подлежащими радикальному лечению;
III – излеченные от рака (практически здоровые);
IV – в запущенной стадии заболевания, подлежащие лишь симптоматическому лечению.
Многие пациенты, особенно после радикальных операций, считают, что дело сделано и они могут беззаботно жить. К сожалению, это возможно только при других заболеваниях. Не забывайте, что даже после комплексного лечения могут оставаться маленькие остатки опухоли под слизистой оболочкой органа, которые клинически проявят себя лишь спустя некоторое время (рецидив). Возможно также появление дочерних опухолей (метастазы). Своевременно выявленные, они могут быть с успехом удалены. Вот почему столь важно регулярное обследование пациента даже после окончания курса основного лечения. К тому же возможно побочное действие некоторых поддерживающих медикаментов или обострение сопутствующих заболеваний. Не стоит удивляться, если будет предложено рентгенологическое обследование легких или костей, ибо врач может заподозрить наличие метастазов в этих органах. Не исключены ультразвуковое исследование печени и серия анализов крови, также имеющие важное диагностическое значение. При заболеваниях органов пищеварительного тракта возможны эндоскопические исследования и компьютерная томография.
Согласно изложенной выше классификации больные, закончившие радикальное лечение и считающиеся выздоровевшими, относятся к III клинической группе. Хотя они считаются практически здоровыми, для возврата их к прежним условиям жизни (в быту, в семье, в коллективе) необходим ряд медицинских и социальных мероприятий. Лечебно-профилактические мероприятия по ликвидации последствий заболевания называются реабилитацией, от лат. reabilitatio – восстановление прежнего состояния. Процесс реабилитации начинается в онкологических (или общеклинических) учреждениях, производивших радикальное лечение, и продолжается в процессе диспансеризации больного. Реабилитация больного – это разработка и осуществление индивидуального плана восстановления его нарушенного психического, морального, физического и физиологического состояния. Это длительный процесс, требующий не только активной медицинской помощи, но и воздействия оздоровляющих факторов семейного и бытового окружения.
Выписка больного из стационара сопровождается эмоциональной напряженностью. Тревожит вопрос дальнейшей жизненной перспективы, неясность служебных и семейных отношений. Угнетает возможность рецидива. В этих условиях важно переключить интересы больного с факта заболевания на широкие возможности оздоровления и принятие профилактических мер. Не стоит заострять внимание на прошедших этапах лечения, ведь нужно еще многое сделать, чтобы предупредить развитие рецидива, тем более что и в этой, и в других книгах можно почерпнуть много информации, способствующей этому процессу.
Угроза рецидива злокачественной опухоли в первые годы после радикального лечения вполне реальна. Это тревожит пациентов, состоящих на учете в III клинической группе. У некоторых развиваются мнительность, тревожно-депрессивное состояние. Повышенную мнительность следует снять не высмеиванием жалоб и опасений, а внимательным отношением к ним. Надо помнить, что психическая депрессия больного является не только фактором, способствующим злокачественному росту, но и ранним симптомом некоторых локализаций злокачественной опухоли. Игнорируя жалобу мнительного больного, можно не выявить рецидив своевременно.
Думаю, вы обратили внимание, что одной из клинических групп является Iб, то есть предопухолевые заболевания. И хотя мы старались дать максимально больше информационного материала (в пределах издательских возможностей) для тех, кому уже установлен диагноз, нельзя обойти молчанием этот вопрос. Во-первых, пациент после радикального лечения сам становится практически здоровым человеком, а во-вторых, подавляющее большинство читателей прохладно относится к своему здоровью и не спешит в поликлинику, чтобы пройти очередное обследование в соответствии с планом оздоровления, имеющегося у домашнего (участкового) врача. Мне, как практикующему 40 лет врачу и бывшему руководителю лечебного учреждения, эти проблемы хорошо известны.
Подавляющее большинство больных, у которых выявлены злокачественные опухоли, прежде страдали каким-либо хроническим заболеванием. Больные раком желудка отмечают в анамнезе хронический анацидный гастрит, язву или полип желудка, пищевода – рефлюкс, толстой кишки – полипы (или полипоз) и т. д. И это естественно, ибо рак чаще всего возникает в патологически измененных тканях, длительно находившихся под действием различных повреждающих факторов (физических, химических, биологических).
Клинически и экспериментально установлено, что некоторые патологические процессы чаще других предшествуют появлению злокачественных новообразований. Поэтому эти хронические процессы называют предопухолевыми или предраковыми заболеваниями. Но возникновение злокачественной опухоли у человека, страдающего этими заболеваниями, не является обязательным. Хронический анацидный гастрит – очень распространенное заболевание, а злокачественная опухоль желудка возникает в очень небольшом проценте случаев. Неисправный зубной протез, травмирующий край языка, – явление частое, однако злокачественная опухоль возникает лишь у некоторых из подвергающихся этой травматизации. Привычку сковыривать бородавку или прыщик на лице, срывать корочку с длительно не заживающей ранки имеют многие, но далеко не у всех в этом месте развивается злокачественная опухоль.
Большинство предопухолевых заболеваний представляют собой лишь благоприятный фон для возникновения злокачественной опухоли, но это возникновение необязательно, поэтому они называются факультативными (необязательными) предопухолевыми заболеваниями. Но, поскольку риск развития рака при этом реален, задачей лечебных учреждений является выявление заболевших и своевременное квалифицированное лечение их соответствующими специалистами и службами. Терапевты занимаются больными с хроническими гастритами, язвой желудка, хроническими язвенными колитами. У хирургов на диспансерном учете состоят пациенты с полипами прямой кишки, незаживающими трещинами и свищами анального канала. Различные изменения в полости рта наблюдаются у стоматологов.
Онкологи осуществляют контроль учета и лечения больных с предраковыми заболеваниями в лечебных учреждениях. Многолетние наблюдения показали, что некоторые из этих болезней обладают большей агрессивностью и чаще становятся причиной рака. Есть и такие предопухолевые процессы, которые обязательно ведут к злокачественному росту опухоли. Они называются облигатными (обязательными) предраками. Этих заболеваний немного, встречаются они преимущественно в дерматологической практике. Облигатные предраки подлежат наблюдению в онкологических учреждениях. Лечение этих больных осуществляется по направлениям онкологов и под их контролем. К заболеваниям с повышенной возможностью возникновения злокачественного роста и требующих специальных методов определения начала опухолевого роста относятся полипоз и каллезная язва желудка, очаговый гиперпластический ригидный гастрит, семейный полипоз толстого кишечника.
Больные с предопухолевыми заболеваниями подлежат радикальному лечению в специализированных учреждениях. Это лечение часто является сложным и продолжительным. Например, при тотальном полипозе толстой и прямой кишок производятся поэтапные электрокоагуляции полипов или экстирпация (удаление) толстой кишки. Даже если заболевание протекает без выраженной кровопотери и расстройства функции кишечника, больные нередко не соглашаются на такие обширные и повторные вмешательства. У некоторых больных оперативное лечение сопряжено с определенным риском. В этих случаях больным, состоящим на учете в онкологическом кабинете по клинической группе Iб, необходимо проходить систематический контроль каждые 3–6 месяцев, а также консервативную терапию и диетическое лечение с целью профилактики травматизации полипов и снятия воспалительного компонента. В случае обнаружения при очередном контрольном исследовании злокачественного роста показания к оперативному лечению становятся жизненными. Все больные, подвергшиеся радикальному лечению по поводу предопухолевых заболеваний, остаются на учете в онкологическом учреждении один год. При отсутствии признаков рецидива они снимаются с учета.
Данный текст является ознакомительным фрагментом.
ЕСЛИ ВАМ ОТ 18 ДО 39 ЛЕТ
Диспансеризация по полной программе (см. далее) в таком возрасте полагается раз в три года. Напоминание о том, что пришел ваш черед пройтись по врачам, должна прислать смской (или, например, по почте либо телефонным звонком) страховая медицинская компания, выдавшая вам полис ОМС.
В то же время теперь добавился еще один вариант: бесплатный профилактический медицинский осмотр. Это, можно сказать, сокращенная диспансеризация, лайт-вариант. В обновленном законодательстве сказано, что любой совершеннолетний гражданин России имеет право на такой профосмотр не реже одного раза в год. Как часто это можно делать максимум, не уточняется. Эксперты считают, что раза в год вполне достаточно - кроме случаев, когда есть повышенные риски для здоровья. Например, наследственная предрасположенность к опасным заболеваниям - тогда лечащий врач подскажет, с какой периодичностью нужно обследоваться, чтобы вовремя поймать болезнь.
В профилактический медосмотр входят:
- анкетирование. Врач выясняет жалобы, нет ли отягощенной наследственности и симптомов, характерных для самых распространенных и наиболее опасных зааболеваний - сердечно-сосудистых, бронхо-легочных, системы пищеварения. Также заполняются пункты о вредных привычках, характере питания, физической активности.
- антропометрия, то есть измерение роста, массы тела, окружности талии. На основании этих данных врач определяет индекс массы тела;
- измерение артериального давления;
- определение уровня общего холестерина в крови;
- определение уровня глюкозы в крови натощак;
- флюорография легких (1 раз в 2 года);
- электрокардиография: при первом прохождении профилактического медицинского осмотра, далее в возрасте 35 лет и старше 1 раз в год;
- измерение внутриглазного давления при первом профосмотре, далее в возрасте 40 лет и старше 1 раз в год;
- осмотр гинекологом - для женщин в возрасте от 18 до 39 лет 1 раз в год.
НА ЗАМЕТКУ
ЕСЛИ ВАМ 40+
В этом случае новый приказ Минздрава призывает проходить диспансеризацию по полной программе ежегодно. Вот, как она должна выглядеть.
1-й этап диспансеризации:
- профилактический медицинский осмотр (такой же, как для 18 - 39-летних),
- общий анализ крови. Включает определение уровня гемоглобина, лейкоцитов и СОЭ (это реакция, которая сигналит о воспалении в организме),
2-й этап диспансеризации:
- осмотр врача-невролога по медпоказаниям. В частности, если есть подозрения на ранее перенесенное острое нарушение мозгового кровообращения;
- дуплексное сканирование брахицефальных артерий. Это дорогостоящее исследование главных артерий, через которые снабжается кровью наш мозг. Такое обследование назначается мужчинам 45 - 72 лет и женщинам 54 - 72 лет, если у них есть одновременно три фактора риска: повышенное давление, повышенный уровень общего холестерина и избыточная масса тела (ее определяет врач при осмотре, измерив рост, вес и окружность талии). А также это обследование назначается лицам 65 - 90 лет по направлению врача-невролога при подозрении на ранее перенесенный инсульт;
- осмотр врача-хирурга или врача-уролога. Для мужчин в возрасте 45, 50, 55, 60 и 64 лет при повышении уровня простат-специфического антигена в крови более 4 нг/мл;
- осмотр врача-колопроктолога, включая проведение ректороманоскопии - по медпоказаниям и направлениям других врачей-специалистов;
- колоноскопия. По назначению врача-хирурга или врача-колопроктолога при подозрении на онкозаболевания толстого кишечника;
- эзофагогастродуоденоскопия. По назначению врача-терапевта при подозрении на рак пищевода, желудка и двенадцатиперстной кишки;
- рентгенография легких, компьютерная томография легких. По назначению врача-терапевта при подозрении на рак легкого;
- спирометрия. По назначению врача-терапевта для курящих граждан и при подозрении на хроническое бронхолегочное заболевание;
- осмотр гинеколога. Для женщин с неблагоприятными изменениями, обнаруженными при обследованиях на рак шейки матки, а также на рак молочныж желез;
- осмотр врача-оториноларинголога. По медпоказаниям для граждан 65 лет и старше;
- осмотр врача-офтальмолога. Для граждан 40 лет и старше, имеющих повышенное внутриглазное давление, а также 65 лет и старше со сниженной остротой зрения, не поддающейся очковой коррекции.
БУДЬ В КУРСЕ
Чтобы вовремя поймать онкоболезни
По новым правилам проводятся такие виды обследований:
- маммография, для женщин 40 - 75 лет раз в два года;
- ПАП-тест, то есть исследование мазка с поверхности шейки матки, для женщин от 18 до 64 лет раз в три года (для ранней диагностики рака шейки матки);
- определение простат-специфического антигена (ПСА) в крови, для мужчин в 45, 50, 55, 60 лет и в 64 года (помогает в борьбе против рака предстательной железы);
- анализ содержимого кишечника на скрытую кровь чувствительным иммунохимическим методом, для мужчин и женщин 40 — 64 лет раз в два года, 65 - 75 лет - раз в год;
- эзофагогастродуоденоскопия - в 45 лет.
Также по медпоказаниям в рамках 2-го этапа диспансеризации проводятся рентгенография легких или компьютерная томография легких (при подозрении на рак легкого), ректороманоскопия и колоноскопия (при подозрении на рак кишечника).
КСТАТИ
Приказ предписывает региональным вла ст ям организовать проведение диспансеризации так, чтобы люди могли посещать врачей в том числе в вечерние часы (время не уточняется) и по субботам. А еще в Трудовом кодексе РФ (ч. 1 ст. 185) есть правило: все работники имеют право на свободный оплачиваемый день для прохождения диспансеризации. Сейчас такой отгул полагается раз в три года. А в ближайшее время его обещают сделать ежегодным для тех, у кого есть право проходить диспансеризацию каждый год. В первую очередь это граждане 40+.

Рустем Аюпов говорит, что в группе риска по заболеванию — люди старше 50 лет
Фото: Кристина Насырова
Колоректальный рак занимает первое место в структуре злокачественных новообразований. Ежегодно в Башкирии диагностируют 1500 новых случаев. Но есть и хорошие новости — при выявлении на ранних стадиях заболевание полностью излечимо.
Что нужно знать об этом виде рака, как выявить болезнь на ранних стадиях и вовремя начать лечение UFA1.RU рассказал Рустем Аюпов — главный внештатный онколог Минздрава Башкирии.
Отчего возникает колоректальный рак?
Есть несколько форм предопухолевых заболеваний, из которых развивается рак. Большая часть злокачественных образований возникает из полипов. При колоректальном раке опухоль развивается в одном из отделов толстой кишки — в конечном пути движения пищи, где формируются каловые массы.
Толстая кишка состоит из нескольких отделов, анатомически — из нескольких слоев: внутренний слизистый, мышечный и наружная оболочка. Более 90% всех злокачественных опухолей в толстой кишке развивается из слизистой оболочки. Гистологически опухоль определяется как аденокарценома — это аденогенный рак, то есть развивающийся из клеток слизистой.
Почему возникают полипы?
— Есть разные версии причины развития полипов. Считается, что каловые массы сами по себе содержат канцерогены, которые способствуют развитию разного рода воспалений. Точно сказать, откуда они возникают, нельзя, но если полипы есть, пациента необходимо обследовать.
После 50 лет каждому человеку необходимо сдавать кал на скрытую кровь один раз в год. При положительном тесте назначают колоноскопию.
Если патологий нет, через 5 лет делается сигмоскопия (с более коротким эндоскопом), а через 10 лет снова тотальная колоноскопия.
Вероятность развития полипа в пятилетний срок крайне низкая. Как грибы после дождя они не растут, это медленный длительный процесс.
Если полипы выявили, удалили, то контрольную колоноскопию делают через год.
— В Республике сформированы мероприятия по скринингу колоректального рака. В рамках этого скрининга проводится колоноскопия. Процедура длится в среднем 20 минут, время зависит в том числе от самого пациента. Самое главное, чтобы пациент был подготовлен.
Колоноскопия — метод очень важный и серьезный. Для нас важно, чтобы пациенты, которым назначают процедуру, не избегали ее, не боялись и не откладывали.
Пусть лучше пациент обговорит с врачом все свои страхи, посомневается и все же вернется и обследуется, чем он будет слышать от кого-то другого, что это стыдно, страшно, неприятно.
У пациента всегда есть возможность провести колоноскопию под анестезией, это бесплатно, в рамках ОМС.
Фиброколоноскопию можно сделать бесплатно в рамках обязательного медицинского страхования
Фото: Тимур Шарипкулов
Как понять, что у тебя полип в кишечнике?
Аденоматозные полипы — это доброкачественные опухоли. 90% злокачественных образований возникает из аденом (аденоматозные полипы — это доброкачественные новообразования). На ранних этапах они никак себя не проявляют, у пациента ничего не болит.
Если полипы крупные, при движении каловых масс они могут травмироваться и выделять кровь.
Если человек видит при дефекации каловых масс прожилки (полоски) крови — это повод для срочной консультации у проктолога.
В рамках этого же скрининга можно сразу сделать полипэктомию — удалить полип. Эта процедура безболезненна.
Где найти проктолога? Куда обращаться за помощью?
— Поликлиники проводят диспансеризацию. Колоректальный рак развивается в определенном возрастном периоде — в основном, с 50 лет. Все скрининговые программы направлены на пациентов этого возраста. В рамках диспансеризации можно пройти два скрининга на колоректальный рак:
1) анализ кала на скрытую кровь;
Анализ кала абсолютно никаким образом не является сложным для пациента — собрать кал и сдать. Есть определенные пороговые значения присутствия крови в кале — 100 нанограмм на миллилитр. Ниже этого значения — норма, выше — тест кала положительный.
При положительном тесте пациент направляется на колоноскопию.
Это доступно по всей республике, бесплатно.
За каждой медицинской организацией закреплены клиники, в которых есть эндоскописты, колоноскопы. Минздрав еженедельно мониторит, как выполняется план по охвату пациентов обследованием. Если пустить процесс на самотек, мы не получим хорошего отклика.
У нас такие пациенты, которым надо напоминать, говорить — сами они ходить не будут. И если мы видим, что пациенты не проходят обследования, делаем повторный вызов, стараемся, чтобы главврачи и врачи, которые знают этих людей, с ними непосредственно контактировали и направляли их на обследования.
У 20–30% пациентов, у которых выявляют в кале скрытую кровь и которые прошли колоноскопию, выявляются полипы. Их удаляют либо сразу, либо вторым этапом, в зависимости от сложности и подготовки пациента.
Пусть через месяц-два, главное, чтобы пациент не пропал и не пришел через два года уже с опухолью.
Полипы удаляются амбулаторно или в стационаре, в зависимости от сложности. Таким образом, предотвращается развитие злокачественной опухоли.
В 5% случаев, у пациентов с положительным тестом кала, выявляется злокачественное новообразование.
Если пациент обратил внимание на симптомы и пошел на обследование и мы выявили опухоль — это ранняя диагностика.
Если пациент чувствует себя здоровым, у него нет жалоб, но при тесте кала выявляется положительный анализ и при колоноскопии выявляется опухоль — это скрининг.
То есть скрининг выявляет болезни у пациентов, которые считают себя полностью здоровыми.
Во всем мире именно скрининг колоректального рака доказал свою состоятельность, необходимость. В тех странах, где эти мероприятия проводятся более 20 лет, уровень заболеваемости падает и снижается смертность.
При выявлении и лечении на ранних стадиях пациенту не нужно будет проводить химиотерапию.
В этой структуре всего лишь 10% колоректального рака являются наследственной формой.
Пороговые значения присутствия крови в кале — 100 нанограмм на миллилитр. Ниже значения — норма, выше — тест кала положительный
Фото: Тимур Шарипкулов
Может ли колоректальный рак передаваться по наследству?
— Если у пациента есть близкие родственники, у которых в анамнезе был диагностирован рак, то они должны проходить колоноскопию чуть раньше, чем в 50 лет.
Кто чаще страдает от колоректального рака? Мужчины/женщины?
— Заболеваемость приблизительно одинакова.
Как часто обследоваться? На что обратить внимание?
— Важно помнить — поводом для обращения к врачу служит любое изменение стула, особенно у людей старше 50 лет в течение длительного времени (1–2 месяца). В более молодом возрасте — это обнаружение примесей крови в кале. Например, когда у пациента появилась опухоль, есть такой симптом, как ложные позывы к дефекации. Человек ходит чаще в туалет, при этом стул скудный или, наоборот, жидкий. Пациент может воспринимать это как диарею, обращаться к терапевту. Поэтому любые изменения стула, любые проблемы, которые не носят кратковременный характер — повод обратиться к проктологу.
У нас в республике проктологи достаточно сильные, проктологическая служба хорошо развита. Если пациент приходит с жалобами, то врач обязательно направит его на дальнейшее обследование. Всегда.
Факторы риска развития заболевания?
— Первый и один из самых главных факторов — возраст 50 лет и старше.
Второй, менее значимый — это наличие близких родственников, которые болели онкологией.
Третье — это недоказанные факторы, которые в общем влияют на здоровье: образ жизни, нарушения питания — преобладание жирной пищи над растительной, гиподинамия, употребление алкоголя.
Основная проблема в том, что люди не сдают анализы. Кто-то просто не хочет, кто-то игнорирует диспансеризацию.
Во всем мире проблема — приверженность пациентов к рекомендациям врача. В 60% случаев пациенты отказываются от проведения колоноскопии в силу каких-то личных обстоятельств.
По статистике, женщины болеют раком чаще, чем мужчины
Фото: Анна Рыбакова / Е1.RU
Колоректальный рак излечим?
— Я когда читал лекции, говорил: если взять двух мужчин 40 лет, один из которых перенес инфаркт миокарда, а у второго выявили рак сигмовидной кишки 1 стадии, каковы шансы у двух мужчин с одинаковыми параметрами на дальнейшую полноценную жизнь?
Так вот, я думаю, что шансы у второго пациента, который перенес операцию по раку сигмовидной кишки, гораздо выше.
— Если сравнить 80–90-е годы, то сейчас ситуация совершенно изменилась. Пациентов с агрессивными видами рака, которым мы можем предложить только паллиативную, облегчающую форму лечения, с каждым годом становится все меньше.
Мы имеем в арсенале новые препараты, в том числе химиотерапевтические, которых раньше у нас не было, и боремся за каждого пациента.
Если говорить о колоректальном раке, в зависимости от локализации опухоли в онкологии может быть применено 3 метода — хирургический, лучевой метод лечения (если опухоль в прямой кишке) и химиотерапия.
Их можно комбинировать, например, химиолучевая терапия. Если опухоль небольшая 1 и 2 стадии, как правило, применяется хирургический метод лечения. Также мы можем провести предоперационный курс химиотерапии, потом сделать операцию. Если третья стадия выявлена после операции, на основании морфологического исследования, в этих случаях проводится профилактический курс химиотерапии.
Если говорить о распространенных формах ректального рака с метастазами, то при лечении методы также будут комбинировать.
Сейчас колоректальный рак мы рассматриваем как хроническое заболевание. Оно может дать хороший ответ на химиотерапию, на таргетную терапию, на иммунотерапию.
Как уберечься от колоректального рака?
— Первичная профилактика, когда врачи не могут влиять на пациента — ведение здорового образа жизни, борьба с гиподинамией. Считается, что активный образ жизни снижает риск развития рака толстой кишки.
Ну и второй уровень — удаление полипов и профилактика рецидивов у пролеченных пациентов.
Найдите человека старше 50 лет и направьте его к проктологу
Ну и напоследок хочу сказать, на примере США, где еще в 1997 году была создана организация, которая занимается скринингом колоректального рака, к 2018 году они поставили перед собой цель охватить 80% людей, кому показано проведение.
Мы же в прошлом году охватили более 60%, за счет постоянной работы Минздрава и всех, кто участвует в скрининге. Это действительно очень большой труд, очень важный. Но проблема в том, что в России не существует организаций немедицинского профиля, которые бы поддерживали данное движение, информировали население о важности скрининга. Задача врачей — лечить, а общество должно помогать нам в этом. Это касается всех людей, у нас у всех есть друзья, близкие, родственники в возрасте 50 лет и старше, расскажите им о скрининге, диспансеризации.
Обращаюсь ко всем, кто считает себя не безучастным, выходите с нами на связь, если вы готовы говорить об этом, если вы можете размещать информацию в своих организациях или общественных местах, мы готовы участвовать в этом и помогать.
Наша задача говорить, напоминать. Все-таки 50 лет — это возраст достаточно молодой, активный, хотелось бы, чтобы пациентов с опухолевой патологией было меньше, чтобы люди жили долго и счастливо.
Читайте также:

