Диспансеризация и скрининг рака
Диспансеризация позволяет выявить рак на ранней стадии
Доказано: обязательная диспансеризация помогает диагностировать онкологические заболевания на ранних стадиях почти в восемь раз чаще.
Врачи настаивают: спасти свою жизнь может каждый. Главное - вовремя обратиться за помощью.
Самая распространенная форма онкологии - рак легких. На втором месте в черном списке - молочные железы. Затем - кишечник и желудок. От страшного диагноза не застрахован никто.
Врачи отмечают: люди игнорируют медицинские осмотры и приходят за помощью на последних стадиях рака. Медики настоятельно рекомендуют: нужно быть внимательнее к своему организму и не пренебрегать диспансеризацией. Если плохое самочувствие вызывает подозрение, нужно сначала обратиться к участковому врачу. Именно он даст направление на дальнейшее обследование.
Не стоит пренебрегать диспансеризацией, даже если вы считаете себя абсолютно здоровым человеком. Какие обследования, как часто они необходимы и какие проблемы позволяют выявить?
Диспансеризация представляет собой комплекс мероприятий, в том числе медицинский осмотр врачами нескольких специальностей и применение необходимых методов обследования.
Проводится путем углубленного обследования состояния здоровья граждан в целях:
- раннего выявления хронических неинфекционных заболеваний, факторов риска их развития;
- определения группы здоровья.
Диспансеризация проводится 1 раз в 3 года медицинскими организациями, в которых гражданин получает первичную медико-санитарную помощь. Перечень осмотров и исследований зависит от возраста и пола гражданина.
Первый этап диспансеризации.
Скрининг проводится с целью выявления признаков хронических неинфекционных заболеваний, факторов риска их развития, потребления наркотических средств и психотропных веществ и включает:
1) анкетирование; измерение роста, массы тела, окружности талии, расчет индекса массы тела;
2) измерение артериального давления;
3) определение уровня общего холестерина в крови;
4) определение уровня глюкозы в крови экспресс-методом;
5) электрокардиографию в покое (для мужчин в возрасте старше 35 лет, для женщин в возрасте 45 лет и старше, а для мужчин в возрасте до 35 лет и женщин в возрасте до 45 лет - при первичном прохождении диспансеризации);
6) осмотр фельдшером (акушеркой), включая взятие мазка (соскоба) с поверхности шейки матки (наружного маточного зева) и цервикального канала на цитологическое исследование (далее - мазок с шейки матки) (для женщин в возрасте от 21 года до 69 лет включительно);
7) флюорографию легких;
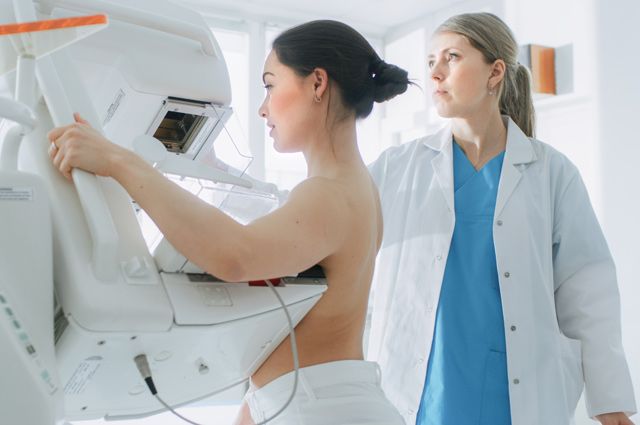
8) маммографию обеих молочных желез (для женщин в возрасте от 39 до 75 лет);
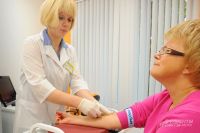
9) клинический анализ крови;
10) клинический анализ крови развернутый (в возрасте 39 лет и старше с периодичностью 1 раз в 6 лет);
11) анализ крови биохимический (в возрасте 39 лет и старше с периодичностью 1 раз в 6 лет);
12) общий анализ мочи;
13) исследование кала на скрытую кровь (для граждан в возрасте от 48 до 75 лет);
16) ультразвуковое исследование (далее - УЗИ) органов брюшной полости и малого таза на предмет исключения новообразований для граждан в возрасте 39 лет и старше с периодичностью 1 раз в 6 лет;
17) измерение внутриглазного давления (для граждан в возрасте 39 лет и старше);
18) прием (осмотр) врача-терапевта, включающий установление диагноза, определение группы состояния здоровья, группы диспансерного наблюдения.
Граждане, нуждающиеся по результатам первого этапа диспансеризации в дополнительном обследовании, индивидуальном углубленном профилактическом консультировании или групповом профилактическом консультировании (школа пациента), направляются врачом-терапевтом на второй этап диспансеризации.
Второй этап диспансеризации проводится с целью дополнительного обследования и уточнения диагноза заболевания (состояния), проведения углубленного профилактического консультирования и включает в себя:
1) дуплексное сканирование брахицефальных артерий;
3) осмотр (консультация) врачом-неврологом;
4) осмотр (консультация) врачом-хирургом или врачом-урологом (для мужчин в возрасте от 42 до 69 лет при впервые выявленных по результатам анкетирования признаках патологии мочеполовой системы или при отягощенной наследственности по онкологическим заболеваниям предстательной железы, а также для мужчин вне зависимости от возраста в случае подозрения на онкологическое заболевание предстательной железы по результатам УЗИ);
5) осмотр (консультация) врачом-хирургом или врачом-колопроктологом (для граждан при положительном анализе кала на скрытую кровь, для граждан в возрасте 45 лет и старше при отягощенной наследственности по семейному полипозу, онкологическим заболеваниям колоректальной области, при выявлении других медицинских показаний по результатам анкетирования, а также по назначению врача-терапевта, врача-уролога, врача-акушера-гинеколога в случаях выявления симптомов онкологических заболеваний колоректальной области);
6) колоноскопию или ректороманоскопию (в случае подозрения на онкологическое заболевание толстой кишки по назначению врача-хирурга или врача-колопроктолога);
7) определение липидного спектра крови;
8) спирометрию (для граждан с подозрением на хроническое бронхо-легочное заболевание по результатам анкетирования, курящих и по направлению врача-терапевта);
9) осмотр (консультация) врачом-акушером-гинекологом (для женщин с выявленными патологическими изменениями по результатам цитологического исследования мазка с шейки матки и (или) маммографии, УЗИ матки и яичников);
10) определение концентрации гликированного гемоглобина в крови или тест на толерантность к глюкозе (для граждан с выявленным повышением уровня глюкозы в крови);
11) осмотр (консультация) врачом-оториноларингологом (для граждан в возрасте 75 лет и старше при наличии медицинских показаний по результатам анкетирования или осмотра врача-терапевта);
12) анализ крови на уровень содержания простатспецифического антигена (по назначению врача-хирурга или врача-уролога мужчинам с подозрением на онкологическое заболевание предстательной железы по результатам опроса, осмотра, пальцевого исследования или УЗИ предстательной железы).
Для своевременного выявления онкозаболеваний в области функционируют 80 смотровых и 26 первичных онкологических кабинета.
Выявить факторы риска развития заболевания и получить соответствующую врачебную консультацию можно в Центрах здоровья, а также в учреждениях здравоохранения при диспансеризации определенных групп взрослого населения.
Во время диспансеризации проводятся осмотры женщин в смотровом кабинете со взятием мазка на цитологическое исследование и с 39 лет – маммография.
Своевременная диагностика онкозаболеваний на ранних стадиях позволяет практически полностью их излечить.
Восемь наиболее опасных признаков рака
Не всякая опухоль, чешуйчатое пятно или боль сигнализируют о раке. Но мы четко должны знать симптомы, предупреждающие об опасности. Обращайте особое внимание на:
1. Затрудненное отрывистое дыхание, кашель, который долго не проходит, боль в груди, кровянистую мокроту.
2. Менструальные изменения (необычные выделения).
3. Раздраженное горло, хрипота, трудности и боль при глотании (если симптомы беспокоят больше месяца).
4. Изменение в кишечнике или мочевом пузыре (кровотечение, постоянный запор или понос, спазмы в брюшной полости, слабый или прерывистый поток мочи, боль и трудности при мочеиспускании, постоянная боль в нижней части спины, тазовой области или верхней части бедер).
5. Изменения на коже (изменение цвета, формы, размера родимых пятен или родинок, незаживающие язвочки, сухие чешуйчатые пятна или непроходящие прыщи, узелки, похожие на восковые жемчужины, образования, похожие на родимые пятна, покрытые кровоточащими язвами).
6. Язвы во рту (участки, покрытые выпуклыми бородавками, вздутие или утолщение щеки, десны или языка).
7. Проблемы с пищеварением (постоянное несварение, тянущие боли, ощущение заполненности, легкая тошнота, потеря аппетита, отрыжка, частая икота).
8. Изменения молочной железы (вздутие или утолщение, впадины под кожей, втяжение, уход соска вглубь железы, выделения из сосков).
Для чего нужны диспансеризация и скрининги врачу и пациенту
Каков должен быть идеальный скрининговый текст?
- Недорогой.
- Минимально инвазивный (минимальное вмешательство в организм человека).
- Минимально дискомфортный.
- Воспроизводимый (то есть минимально зависимый от внешних условий и субъективных факторов, таких как качество оборудования, профессионализм оператора и интерпретатора и т.д.)
- Максимально чувствительный (не пропускающий случаев болезни, не дающий ложноотрицательных результатов).
- Максимально специфичный (не дающий ложноположительных результатов).
- Есть значительная вероятность эффективного лечения в случае раннего обнаружения заболевания по результатам скрининга.
Таким критериям вполне соответствуют анализы крови на липиды и сахар, но ни один из методов скрининга онкологических заболеваний не отвечает этим требованиям.
Колоноскопия, применяемая в качестве скрининговой процедуры для ранней диагностики рака толстой кишки, инвазивна и чревата серьезными осложнениями, наиболее распространенное из которых – перфорация стенки кишечника.
Маммография – процедура не самая приятная, а ее качество как скрининговой процедуры зависит от квалификации интерпретирующего радиолога. Возможны как ложноположительные, так и ложноотрицательные результаты.
Анализ на простатоспецифичный антиген (ПСА), применяемый в качестве скрининга рака простаты, неинвазивен. Это анализ крови. С другой стороны, у этого исследования низкая специфичность. ПСА часто повышен в отсутствие рака, например при простатите, или при наличии рака неагрессивных форм (такие тоже есть, и их обычно не лечат, а только наблюдают, потому что лечение рака может нанести больше вреда, чем опухоль такого рода). Здесь часто действует такой сценарий: ПСА в крови повышен, делают биопсию, а на биопсии либо нет рака, либо рак, связанный с малым риском. Ретроспективно смысл инвазивной процедуры – биопсии - ставится под вопрос.
Это абсолютно не значит, что эти тесты вообще не нужны. Просто нужно объяснять людям определенную ограниченность проводимых скрининговых исследований. Пациент должен понимать, какую информацию может дать скрининг и какие действия последуют в случае положительного результата, какие возможны осложнения. Необходимо также, чтобы человек, которому врач предлагает скрининг, знал обо всех альтернативных возможностях ранней диагностики. В ряде случаев она существует.
Например, для диагностики рака толстой кишки скрининговым инструментом может служить анализ кала на скрытую кровь, который неинвазивен. Поэтому часто начинают с этого анализа, а колоноскопию проводят, если в кале обнаружена кровь. Не вдаваясь в подробности, скажем, что есть и другие методы скрининга рака толстой кишки.
А работают ли скрининги?
А теперь непростой вопрос об эффективности скринингов онкологических заболеваний.
Количественно эта эффективность может быть выражена, если мы ответим на вопрос, скольким людям надо сделать скрининг, чтобы предотвратить одну смерть от рака? Чем меньше это число, тем эффективней скрининг.
Данные могут варьироваться, но важен порядок цифр. Скажем, для предотвращения смерти от рака молочной железы маммографию должны пройти 464 женщины – это по данным одного из шведских исследований. По данным одного из американских исследований это число – 1224. Это средние показатели, и число уменьшается с повышением показателя возраста пациенток:

Почему так? Потому что риск рака молочной железы возрастает с возрастом, а чем выше риск, тем выше эффективность скрининга.
Для сравнения, согласно одному из исследований, для предотвращения рака толстой кишки скрининг должны пройти 1250 человек.
Согласно ERSPC (European Randomized Study of Screening for Prostate Cancer) скрининг для предотвращения одной смерти от рака простаты нужно провести 1410 мужчинам. Процедура скрининга состоит в измерении простатспецифичного антигена (ПСА) в крови, что неинвазивно.
Иными словами, если брать скрининг на каждый вид рака в отдельности и вывести среднее значение по результатам различных исследований, то получится, что теоретическая вероятность спасения человеческой жизни путем ранней диагностики – порядка 1 из 1000. Стоит ли игра свеч? Думаю, что стоит.
Во-первых, если суммировать достигнутые результаты, то кумулятивная польза скринингов разных видов рака выглядит гораздо более вдохновляюще. Во-вторых, во время скрининга наблюдение за пациентом ограничено во времени. И можно предположить, что если скрининг будет продолжен (повторен), то среди группы участников будет выявлено больше случаев рака. То есть цифры, получаемые в результате статистических исследований эффективности скринингов рака, могут занижать реальную результативность.
Существенна и вариабельность между навыками радиологов, читающих маммограммы. Согласно одному из американских исследований, вероятность получить ложноположительное заключение, то есть рекомендацию на биопсию, там, где рака нет, может отличаться в 1,5 раза между разными группами специалистов. Это коррелировало с опытом радиологов. Не думаю, что в России вариабельность меньше.
Теперь время для практических советов.
Как выбрать хороших врачей для проведения достоверного онкологического скрининга?
Большее доверие внушает статус медицинской организации. Есть надежда, что в достойное учреждение не возьмут врача с сомнительной профессиональной репутацией и неподтвержденной квалификацией.
Важно следующее: чем чаще врач делает ту или иную процедуру, в данном случае – диагностическую, тем больше вероятность, что он делает ее хорошо. Естественно, из любого правила есть исключения, но этот принцип подтверждается данными исследований
В идеале врач должен иметь пул коллег других специальностей, которым он доверяет и которых может рекомендовать пациентам.
Онкоскрининги в России
В настоящее время онкологический скрининг в России в рамках ОМС включает следующее:
- Маммография для женщин 39-49 лет 1 раз в 3 года, для женщин 50-70 лет – 1 раз в 2 года – скрининг рака молочной железы.
- Анализ кала на скрытую кровь чувствительным иммунологическим методом для мужчин и женщин 49-73 лет 1 раз в 2 года – скрининг рака толстой кишки.
- Исследование мазка с поверхности шейки матки по Папаниколау для женщин от 30 до 60 лет 1 раз в 2 года – скрининг рака шейки матки.
- Определение простато-специфичного антигена (ПСА) в крови для мужчин в 45 лет и в 51 год - для скрининга рака предстательной железы (простаты).
Это в целом соответствует международным стандартам.
Что можно и нужно делать в дополнение к стандартному скринингу?
По скринингу рака молочной железы: для женщин, у родственников которых был диагностирован рак молочной железы, яичников, маточных труб, брюшины US Preventive Services Task Force (Профилактическая служба США) рекомендует скрининг на гены BRCA 1 и BRCA 2. Вероятность развития рака у женщин до 70 лет с BRCA 1 – 55-65%, с BRCA 2 – 45%.
Существуют особенности, характерные для определенных этнических групп. Например, у женщин ашкенази ген BRCA встречается в 1-2% случаев. У остальной части населения, по крайней мере, в США, он составляет 0,25%. Поэтому женщинам ашкенази имеет смысл провериться на BRCA 1 и 2 вне зависимости от семейного анамнеза.
Что касается рака толстой кишки, рекомендации по скринингу меняются в сторону более агрессивного скрининга и начала скрининга в более молодом возрасте при наличии семейной истории рака толстой или прямой кишки, наличия в семейном анамнезе наследственных полипозных синдромов, язвенного колита и болезни Крона и в ряде других ситуаций. Важно обязательно спрашивать пациента о семейном анамнезе!
Среди онкологических заболеваний самый грозный убийца – это рак легких. Скрининг рака легких существует, но не включен пока в России в обязательную диспансеризацию в рамках ОМС. Скрининг рака лёгких с помощью компьютерной томографии низкой дозы - дело относительно новое. Если человеку от 55-ти до 80-ти лет, если он (она) курил(а) в последние 15 лет и опыт курения составил более 30-ти пачко-лет* , есть смысл задуматься о скрининговой компьютерной томографии грудной клетки и обсудить скрининг с квалифицированным врачом.
Надеюсь, что в ближайшее время скрининг рака легких будет доступен всем россиянам.
Что такое скрининг и ранняя диагностика рака?
Скрининг — это массовое обследование практически здорового населения без всяких симптомов (признаков) опухоли с целью максимально раннего выявления рака на самой начальной стадии или предрака.
Ранняя диагностика рака — это выявление опухоли на приеме у врача на ранней стадии при наличии начальных клинических симптомов болезни.
Всего пять вариантов
На сегодняшний день доказанный эффективный скрининг есть только для 4 определенных видов рака. Это рак толстой и прямой кишки (колоректальный рак), рак молочной железы, рак шейки матки и частично рак легкого (для курильщиков со стажем). В каждом из этих случаев можно выделить группу риска — таким людям скрининг поможет больше, чем навредит. И в этом случае польза от поиска на бессимптомных и ранних стадиях будет более высокой.
Ранние стадии рака шейки матки выявляют во время осмотра у гинеколога в поликлинике или женской консультации. Для этого врач берет два анализа — мазок с шейки матки и цервикального канала по Папаниколау для цитологического исследования, а также тест на определение наличия онкогенных типов вирусов папилломы человека. Периодичность выполнения таких процедур следующая: мазок с шейки матки 1 раз в 3 года женщинам в возрасте 21-29 лет. В возрасте 30-65 лет к этому мазку надо выполнять тест на выявление онкогенного вируса папилломы человека. Такой подход может снизить смертность от рака шейки матки на 70%.
Для скрининга рака молочной железы достаточно проходить регулярно маммографию. Большинство врачей мира советуют начинать регулярные аппаратные исследования с 40 лет, периодичность проверок должна быть не реже 1 раза в год. Стоит помнить, что УЗИ или осмотр врачом к методам скрининга не относятся. Такой подход может снизить смертность от рака молочной железы на 30%.
При выявлении высокого риска наследственного рака молочной железы, при наличие мутаций в онкогенах ВRCA-1, ВRCA-2 или СНЕК-2, может быть назначена МРТ молочных желез с внутривенным контрастированием.
Скрининг рака легкого осуществляется при проведении низкодозовой компьютерной томографии органов грудной клетки. Скрининг рекомендуют проходить людям в возрасте 55-74 года, у которых риск рака легкого выше среднего. Обычно к группе риска относят заядлых курильщиков со стажем курения 30 пачко-лет (1 пачка сигарет в день на протяжении 30 лет). Флюорография или рентгенография органов грудной клетки методами скрининга ни в одной стране мира не являются!
Меланома кожи — одна из агрессивных и быстро развивающихся форм злокачественных опухолей. С одной стороны, казалось бы, это опухоль наружной локализации и поэтому не должно возникать проблем с ее распознаванием, т.к. все родинки и пигментные пятна на виду и хорошо видны при осмотре. С другой, ее нередко можно и не заметить. К группе риска по меланоме кожи можно отнести людей со светлой кожей, блондинов и рыжеволосых с серо-голубыми и зелеными глазами, со множеством родинок и веснушек на коже, а также тех, кто хотя бы раз получал солнечные ожоги кожи, особенно в детском и молодом возрасте и тех, чьи кровные родственники болели меланомой. Раннюю диагностику меланомы можно проводить у всех людей со светлой кожей, вне зависимости от того, в группе риска они или нет.
При этом основное место в ранней диагностике меланомы занимает самообследование. Надо очень внимательно изучать все свои участки тела, включая кожу спины, задней поверхности ног и головы, используя зеркало или привлекая к осмотру родственников. Меланому при внимательном осмотре можно найти на ранней стадии, что снижает смертность сразу на 63%.
Предварительно стоит изучить фотографии ранней меланомы в интернете на специальных медицинских порталах. Визуальный осмотр родинки должен учитывать 5 факторов:
- асимметрию пигментного образования,
- неровность его границ,
- неравномерность окраски (разные цвета),
- диаметр более 6 мм и более
- изменение образования в размерах, форме и цвете.
Если есть 4-5 признаков, надо как можно быстрее обращаться к врачу. Дерматолог или онкодерматолог проведет визуальный осмотр, выполнит дерматоскопию всех подозрительных образований (исследование с помощью оптического прибора, увеличивающий изображение родинки в 10 и более раз). Это повышает вероятность обнаружить раннюю форму меланомы до 90%. Также, по показаниям, можно взять биопсию для морфологического исследования.
Семейный наследственный фактор
Раннюю диагностику надо практиковать и подбирать соответствующие методы в первую очередь тем, у кого в семье у кровных родственников первой и второй линии, т.е. мамы и папы, брата и сестры, бабушки и дедушки, были случаи онкологических заболеваний. План действий стоит обсудить с генетиком (слать кровь на мутации онкогенов) и онкологом (подобрать индивидуальный план обследований), не дожидаясь появления первых симптомов опухоли.
Спорный скрининг
Сегодня нередко мужчинам приписывают необходимость проходить скрининг на рак простаты — его пытаются определить сдачей анализа на ПСА. При этом исследования по данному вопросу показывают, что эффективность данного метода на самом деле небольшая и к снижению смертности от этого рака не приводит. Гипердиагностика по данному вопросу не всегда на пользу. Потому что выявление тех опухолей, которые весьма вероятно не стали бы проявляться клинически, не стоит потенциального риска напрасной биопсии (когда обследуют доброкачественное образование) и последующего сложного лечения — операций, лучевой терапии и т.д.
Поэтому большинство специалистов сегодня рекомендует обсудить с мужчинами в возрасте от 50 до 70 лет возможность скрининга, учитывая все индивидуальные риски. Если о рисках вам не было рассказано, и решение о такой диагностике было принято не вами, то назвать это скринингом на рак не совсем правильно.


Если вы хотите минимизировать риски развития онкологических заболеваний - этот материал для вас.
Придя на прием к терапевту или онкологу, в первую очередь стоит обратить внимание специалиста на состояние вашей ротовой полости, щитовидной железы и кожи (важно внимательно осмотреть все родинки). Врач обязательно должен прощупать все лимфоузлы, провести диагностику состояния яичек у мужчин и яичников у женщин.
Необходимо сообщить врачу, если вы курите, ходите в солярий или недавно загорали. Если вы придерживаетесь какой-то диеты — например, не едите продукты, содержащие глютен, стали веганом, вегетарианцем, сыроедом — об этом тоже стоит рассказать доктору.
Выясняя наличие факторов риска, врач должен, в числе прочих, задавать и деликатные вопросы о вашей сексуальной жизни, а также об употреблении алкоголя и наркотических веществ. Важно помнить, что в первую очередь мы сами в ответе за свое здоровье, поэтому даже если врач не спросил о чем-то подробно — не поленитесь и расскажите об этом сами.
На что и в каком возрасте проверяться?
Есть несколько видов рака, которые можно обнаружить на ранней стадии благодаря скринингу. Набор этих исследований отличается в зависимости от возраста и разнообразных факторов риска. Сдавать кровь на все онкомаркеры не имеет смысла, так как эти исследования при ненормальном результате чаще указывают, к примеру, на воспаление, а не на рак.
Если у вас нет повышенных рисков развития онкологических заболеваний (на этот счёт лучше поговорить со своим врачом), то вам рекомендуется проходить следующие тесты.
Вакцинацию от онкогенных типов вируса папилломы человека рекомендуют проводить всем людям в возрасте 12–24 лет.
Скрининг на рак шейки матки - пап-тест (мазок по Папаниколау) - женщинам советуют проходить с 21 года. В возрасте 21–29 лет ПАП-тест или жидкостную цитологию выполняют минимум раз в 3 года. Анализы на вирус папилломы человека при нормальных результатах цитологического исследования можно не делать.

Женщинам в этом возрасте рекомендуется в целях профилактики проходить осмотр маммолога каждые три года. По поводу самоосмотра молочных желёз единого мнения у врачей нет. Сомнения связаны с тем, что эффективность такого метода крайне низка, а беспокойств представительницам прекрасного пола он доставляет достаточно.
Женщинам с повышенным риском развития рака молочной железы нужно каждый год делать ультразвуковое исследование молочных желёз (из-за их плотности маммограмма в этом возрасте малоэффективна). В группу риска входят женщины с мутациями генов BRCA1/BRCA2, те, у кого мама или сестра болели РМЖ и др.
Узнайте, относитесь ли вы к группе риска развития онкологических заболеваний толстой кишки: выясните, болели ли раком ваши близкие, есть ли в принципе какие-то наследственные заболевания в вашей семье. Если их нет, то никакого специального обследования для скрининга колоректального рака в этом возрасте проводить не нужно. При этом стоит обращать внимание на изменения стула, необычные ощущения в животе и резкие изменения в весе.
Женщинам в этом возрасте нужно продолжать делать Пап-тест каждые 3 года или же каждые 5 лет проходить Пап-тест совместно с тестом на вирус папилломы человека. Однако эти рекомендации скорее всего будут пересмотрены: в исследовании от 2015 года было установлено, что женщины старше 64 лет нередко заболевают раком шейки матки, поэтому Пап-тест нужно делать и в более пожилом возрасте .
Если и проводить скрининг рака предстательной железы, то только в этом возрасте. Решение о том, нужно ли измерять уровень простатоспецифического антигена (ПСА), должен принимать пациент после консультации с врачом. Дело в том, что у этого анализа есть как плюсы, так и минусы, и профессиональные врачебные сообщества не могут прийти к единому мнению по рекомендации такого теста. К плюсам, безусловно, относится ранняя диагностика рака. К минусам — немалая вероятность неверного результата, обнаружение того вида рака, который не проявлялся бы до конца жизни мужчины, и последующее лечение, а также проведение ненужных тестов вроде биопсии. Если решено проводить скрининг, то нужно каждые 2–4 года измерять уровень ПСА.
Если мужчина находится в группе риска (например, если у его ближайших родственников в возрасте до 65 лет был рак простаты), то ему нужно проводить скрининг с 40–45 лет.
Женщинам рекомендуется делать маммографию каждые 2 года — в этом возрасте проводится меньше ненужных биопсий, и такой скрининг действительно снижает смертность от рака молочной железы.
Чтобы вовремя обнаружить рак толстой кишки (колоректальный рак), нужно:
— каждый год делать высокочувствительный анализ кала на скрытую кровь и проходить осмотр колопроктолога или
— каждые 5 лет делать сигмоидоскопию (исследование прямой и сигмовидной кишки с помощью специального аппарата, вводимого через анальное отверстие) с высокочувствительным анализом кала на скрытую кровь или
— каждые 10 лет проводить колоноскопию (исследование толстой кишки с помощью специального аппарата, вводимого через анальное отверстие) с высокочувствительным анализом кала на скрытую кровь.
Людям, которые курят больше 30 лет, нужно проходить низкодозную спиральную компьютерную томографию (КТ) органов грудной клетки ежегодно. Тогда рак лёгкого можно будет заметить на ранней стадии. Если человек бросил курить не больше, чем 15 лет назад, рекомендации для него остаются такими же. Флюорография — менее чувствительная, чем КТ, и слишком часто даёт ложноположительные результаты, что приводит к ненужной биопсии. Использование флюорографии не уменьшает смертность от рака лёгкого.
Женщинам в этом возрасте рекомендуется ежегодно делать маммографию. После 70 изменения в ткани позволят найти новообразования меньшего размера.
Также нужно регулярно (как часто — на ваше усмотрение) проводить самоосмотры на предмет подозрительных родинок: растущих, асимметричных, больше 6 мм, разноцветных и с неровными краями. Людям из группы риска (светлая кожа, много родинок, история солнечных ожогов) необходимо время от времени обращаться к онкодерматологу для проверки родинок на злокачественность.
Сегодня, 4 февраля, отмечается Всемирный день борьбы против рака. К этой дате городские поликлиники запустили бесплатную акцию для желающих провериться на онкологию. Обследование проводится по 6 самым распространенным видам рака. Для этого можно обратиться на выбор в 50 городских поликлиник и 16 филиалов Московского научно-практического центра дерматовенерологии и косметологии (см. ниже).
На прием могут прийти горожане, прикрепленные к столичным поликлиникам и имеющие полис ОМС Москвы . Перед диагностикой пациентам предложат заполнить анкету и проконсультироваться с врачом.
- Мы уделяем большое внимание профилактике и лечению рака, - отметила заместитель мэра Москвы по вопросам социального развития Анастасия Ракова. - В Москве внедряется единый стандарт онкологической помощи, согласно которому вся необходимая помощь в борьбе с раком будет сконцентрирована в шести многопрофильных центрах на базе крупнейших больниц. В лечении онкологических заболеваний ключевую роль играет время. Чем раньше врачи смогут обнаружить отклонения, тем выше шансы у пациента на успешную терапию и полное выздоровление. Для этого в городе мы проводим различные профилактические мероприятия, в том числе акцию правительства Москвы на раннее выявление шести распространенных видов рака. Бесплатный онкоскрининг можно пройти в медицинских учреждениях Москвы.
Врачи напоминают, что рак молочной железы, выявленный на первой стадии, можно победить в 98% случаев.
Кроме того, во время акции в феврале в 11 поликлиниках для всех желающих пройдут бесплатные лекции по профилактике рака предстательной железы, рака молочной железы, рака легкого и колоректального рака.
Внимание! В районных поликлиниках врачи будут принимать пациентов без записи. Чтобы попасть на прием в Центр дерматовенерологии и косметологии или его филиалы, нужно предварительно записаться по телефону - (499) 558-58-28.
Проверку можно пройти на такие болезни:
1. Рак кожи
Кому: всем москвичам независимо от возраста.
Что сделают: врач проведет осмотр и определит, если ли у вас базальноклеточный рак и меланома.
Где: в любом из 16 филиалов Центра дерматовенерологии и косметологии.
Когда: по субботам 8, 15 и 29 февраля, с 9.00 до 16.00.
2. Рак молочной железы
Кому: москвичкам в возрасте от 18 до 39 лет на УЗИ , от 40 лет и старше - на маммографию.
Что сделают: УЗИ молочных желез и маммографию.
Где: в любой из 50 районных поликлиник.
Когда: в выходные 8, 9, 15, 16, 29 февраля, в сб. 9.00 - 18.00, вс . 9.00 - 16.00.
3. Рак шейки матки
Кому: всем москвичкам независимо от возраста.
Что сделают: цитологическое исследование мазка из шейки матки.
Где: в любой из 50 районных поликлиник и женских консультаций.
Когда: в выходные 8, 9, 15, 16, 29 февраля, с 9.00 до 16.00.
4. Рак легкого
Кому: всем москвичам старше 18 лет.
Что сделают: скрининг рака легкого с помощью рентгена органов грудной клетки или флюорографии. Для пациентов из группы риска - с помощью низкодозовой компьютерной томографии (эта процедура проводится только в 10 поликлиниках. - Прим.). Врач-терапевт назначит необходимую для каждого посетителя диагностику.
Где: в любой из 50 районных поликлиник.
Когда: в выходные 8, 9, 15, 16, 29 февраля, сб. 9.00 - 18.00, вс. 9.00 - 16.00.
5. Колоректальный рак
Кому: всем москвичам в возрасте от 40 лет.
Что сделают: анализы кала на скрытую кровь.
Где: в любой из 50 районных поликлиник.
Когда: в выходные 8, 9, 15, 16, 29 февраля, с 9.00 до 16.00.
6. Рак предстательной железы
Кому: мужчинам в возрасте 45 лет и старше.
Что сделают: анализ на ПСА.
Где: в любой из 50 районных поликлиник.
Когда: в выходные 8, 9, 15, 16, 29 февраля с 9.00 до 16.00.
НА ЗАМЕТКУ
Как получить результаты
Данные анализов и обследований вам выдадут в течение 7 дней в отделении (кабинете) медицинской профилактики поликлиники, где пройдете обследование.
Если у пациента найдут какие-то отклонения, тогда его направят на дальнейшее обследование и при необходимости на прием к онкологу.
Читайте также:

