Дифференцировка при раке шейки
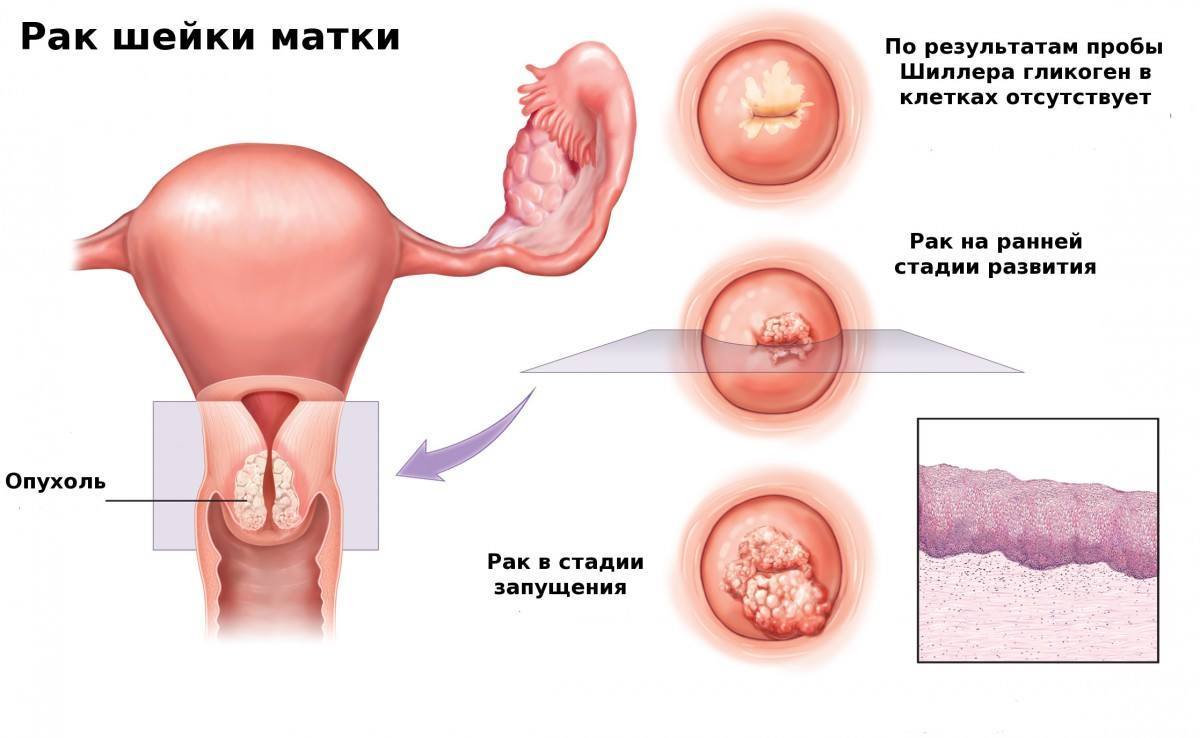
На долю рака шейки матки приходится 12% злокачественных новообразований женских половых органов. Плоскоклеточный рак определяется у 85-90% больных, в 10-20% встречается аденокарцинома шейки матки, в 10% – низкодифференцированный плоскоклеточный рак шейки матки. Гинекологи Юсуповской больницы применяют современные методы диагностики заболевания, способствующие раннему выявлению патологии. Комплексное лечение, индивидуальный подход к выбору метода терапии каждой пациентки позволяют улучшить прогноз пятилетней выживаемости. Медицинский персонал клиники онкологии внимательно относится к пожеланиям пациентов и их родственников.
Источником злокачественной опухоли служат клетки, которые покрывают шейку матки. Существует несколько видов заболевания, однако в 90% случаев диагностируется карцинома. Реже врачи выявляют аденокарциному плоского эпителия и стандартную аденокарциному. Тяжёлые случаи заболевания рассматриваются на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории. В Юсуповской больнице план лечения всегда составляют каждой пациентке индивидуально, в зависимости от множества факторов.
Причины плоскоклеточного рака шейки матки
Учёные не вывили однозначных причин возникновения плоскоклеточного рака шейки. На современном этапе достаточно хорошо изучены факторы, которые запускают процесс малигнизации (озлокачествления) многослойного плоского эпителия:
- Вирус папилломы человека (HPV), главным образом 16 и 18 типов, реже - 31 и 33 типов. В большинстве случаев при плоскоклеточном раке шейки матки определяется HPV-16;
- Вирус простого герпеса II типа;
- Цитомегаловирус.
Плоскоклеточный рак шейки матки может развиваться на фоне эрозии, эктропиона, полипа цервикального канала, лейкоплакии, цервицита. Клеточному перерождению способствуют следующие факторы:
- Гормональные расстройства;
- Курение;
- Иммунодефицитное состояние;
- Приём иммуносупрессоров (цитостатиков, глюкокортикостероидов).
Определенную негативную роль играет травматизация шейки матки при многократных родах, установке внутриматочной спирали, проведении оперативных вмешательств (диагностических выскабливаний, абортов, диатермокоагуляции и диатермоконизации). В группу риска по возникновению плоскоклеточного рака шейки матки входят женщины, которые рано начали сексуальную жизнь, часто меняют половых партнёров, пренебрегают методами барьерной контрацепции, перенесли заболевания, передающиеся половым путём.
Виды плоскоклеточного рака шейки матки
- Высокодифференцированный;
- Умереннодифференцированный;
- Низкодифференцированный.
С учётом направления опухолевого роста различают экзофитную, эндофитную и смешанную формы плоскоклеточного рака шейки матки. Язвенно-инфильтративная форма характерна для запущенных стадий рака шейки матки. Она формируется при распаде и некрозе злокачественной опухоли, которая растёт эндофитно.
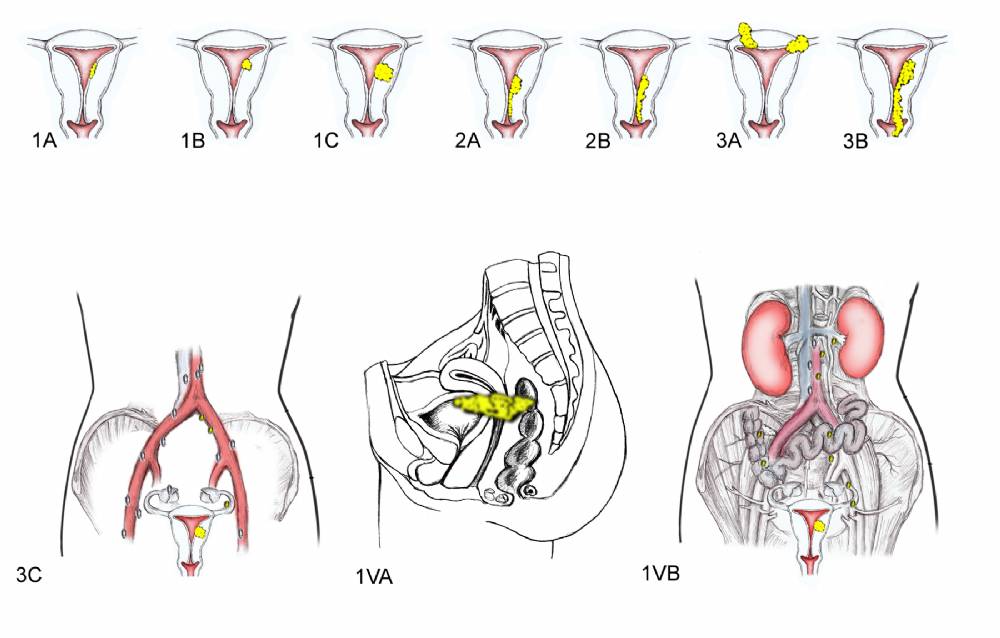
В своём развитии рак шейки матки проходит четыре клинических стадии. Также выделяют нулевую, или начальную стадию (внутриэпителиальный рак). При этой стадии патологического процесса поражаются только клетки покровного эпителия без инвазии в базальную пластинку.
Первая стадия подразделяется на два периода: стадия 1А (микроинвазивный рак с глубиной проникновения в строму до 3 мм) и стадия 1В (инвазивный рак с инвазией более 3 мм). При второй стадии опухолевый процесс распространяется на тело матки. Для третей стадии характерно прорастание злокачественной опухоли в малый таз. При сдавлении или перекрытии просвета мочеточника развивается гидронефроз. Четвёртая стадия характеризуется инвазией в прямую кишку и крестец, распадом опухоли, появлением отдалённых метастазов.
Симптомы и диагностика плоскоклеточного рака шейки матки
У большинства пациенток в нулевой и 1А стадии плоскоклеточный рак шейки матки протекает без клинических проявлений. В этот период диагноз устанавливают во время планового обследования у гинеколога. В дальнейшем, по мере углубления инвазии и экспансивного роста опухоли появляется характерная триада симптомов:
- Бели;
- Кровотечения;
- Болевой синдром.
Кровотечение из половых путей бывает различной интенсивности – от мажущих выделений до менопаузальных или ациклических кровотечений. Чаще кровотечения возникают во время контакта и провоцируются половым актом, спринцеванием, гинекологическим осмотром, натуживанием при дефекации.
Болевой синдром при плоскоклеточном раке шейки матки также может носить различную выраженность. Боль локализуется в области поясницы, крестца или промежности. Болевой синдром является свидетельством запущенности онкологического процесса. Он свидетельствует о прорастании клетчатки, окружающей матку, и поражении крестцовых, поясничных или копчиковых нервных сплетений. При прорастании рака в соседние органы возникают дизурические расстройства, запоры, образуются мочеполовые свищи. В терминальной стадии плоскоклеточного рака шейки матки развивается раковая интоксикация и кахексия.
Диагностика плоскоклеточного рака шейки матки
При осмотре в зеркалах плоскоклеточный рак шейки матки имеет вид полипозного или папилломатозного разрастания либо язвенного дефекта. Эндофитные опухоли деформируют шейку матки. Они придают ей бочкообразную форму. При контакте злокачественное образование кровоточит. Для определения стадии онкологического заболевания и исключения метастазов в органы малого таза гинекологи проводят двуручное влагалищное и влагалищно-прямокишечное исследование. Во всех случаях обнаружения патологически изменённой шейки матки в обязательном порядке онкологи Юсуповской больницы проявляют онкологическую настороженность и проводят следующие исследования:
- Расширенную кольпоскопию;
- Забор мазка на онкологическую цитологию;
- Прицельную биопсию;
- Выскабливание цервикального канала.
Для морфологического подтверждения диагноза биоптат и соскоб направляют на гистологическое исследование. Препараты смотрят под микроскопом морфологи, имеющие большой опыт диагностической работы.
При подозрении на плоскоклеточный рак шейки матки определяют уровень маркера плоскоклеточного рака SCC в сыворотке крови. Методами уточняющей диагностики плоскоклеточного рака шейки матки, которые призваны оценить степень распространённости неопластического процесса и помочь в выборе оптимального метода лечения пациентки, служат трансвагинальное ультразвуковое исследование, компьютерная или магнитно-резонансная томография, экскреторная урография, цистоскопия, ректороманоскопия, рентгенография лёгких.
Лечение плоскоклеточного рака шейки матки
Онкологи Юсуповской больницы применяют следующие инновационные методы лечения рака шейки матки:
- Лазерная хирургия – уничтожение патологического образования с помощью лазерного луча высокой мощности, который направлен непосредственно в поражённую область;
- Криохирургия – разрушение атипичных клеток посредством переохлаждения и заморозки;
- Цервикальная конизация – удаление поражённого раковым процессом участка шейки с применением скальпеля;
- Лимфаденэктомия – изъятие повреждённых метастазами лимфатических узлов;
- Гистерэктомия – удаление во время операции всей матки вместе с шейкой и окружающими тканями.
При крайней стадии злокачественного процесса, который распространился на другие органы, выполняют операцию экзентерацию малого таза. В процессе оперативного вмешательства хирурги удаляют матку, шейку матки, лимфатические узлы и близлежащие органы, которые подверглись воздействию злокачественной опухоли. Для восстановления ранее удалённых органов при раке шейки матки крайней степени тяжести выполняют реконструктивные операции. С помощью метода реконструктивной хирургии восстанавливают следующие органы:
- Влагалище;
- Мочевой пузырь;
- Дно малого таза;
- Остальные части таза.
Эффективным методом лечения плоскоклеточного рака шейки матки является радиотерапия. С помощью его на злокачественную опухоль воздействуют лучами высокой мощности. Применяют 2 вида радиоактивного воздействия: брахитерапия и интенсивно-модулируемая лучевая терапия (IMRT). В процессе брахитерапии в поражённый участок шейки матки внедряют радиоактивный источник излучения. Он разрушает злокачественное новообразование. В процессе IMRT на опухоль воздействуют посредством внешнего источника излучения. Его настраивают под определённый угол с высокой точностью, не попадая на здоровые участки тканей.
Для химиотерапии врачи Юсуповской больницы применяют противоопухолевые препараты, зарегистрированные в России. Они оказывают эффективное действие и обладают минимальными побочными эффектами. Клиника онкологии – один из немногих частных российских медицинских центров, которые аккредитованы для клинических исследований. Благодаря этому пациенты в ряде случаев имеют возможность получать уникальные цитостатические препараты, которые отсутствуют в других лечебных учреждениях РФ.
Онкологи индивидуально подходят к выбору метода хирургического лечения рака шейки матки. В определении оперативной тактики большое значение имеет стадия заболевания. При I-IIВ1 стадиях рака шейки матки методом выбора является часто расширенная экстирпация матки с придатками (или без придатков), которая известна как операция Вертгейма, с последующим химиолучевым лечением. При IIВ2-III стадиях ракового процесса практически единственно возможным и стандартным методом лечения считается химиолучевая терапия.
Несмотря на применение различных методов лечения у больных запущенным раком шейки матки, отдалённые результаты остаются неудовлетворительными. Рецидивы опухоли после специального лечения возникают в 32-78,3% случаев через 12-20 месяцев после лечения. Выживаемость больных определяется не только стадией заболевания и выбранным методом лечения. На прогноз течения рака шейки матки влияет много факторов, в том числе и гистологическая структура опухоли. Пятилетняя выживаемость больных плоскоклеточной аденокарциномой шейки матки ниже, чем пациенток с ороговевающим и неороговевающим плоскоклеточным раком.
Поскольку прогноз зависит от скорости и распространённости процесса метастазирования, имеют значение различия этого процесса при разных гистологических вариантах опухоли. Для железистого рака характерно ранее, до 12 месяцев, метастазирование и возникновение рецидивов. Прогрессирование плоскоклеточного неороговевающего рака шейки матки происходит на протяжении 36 месяцев. При этом аденокарцинома шейки матки характеризуется повышенным риском метастатического поражения яичников в сравнении с плоскоклеточным раком.
Прогноз выздоровления при плоскоклеточном раке шейки матки улучшается в случае раннего выявления патологии. По этой причине при появлении первых признаков заболевания репродуктивной системы звоните в Юсуповскую больницу. Регулярные профилактические осмотры позволяют своевременно заподозрить онкологическую патологию и провести эффективную терапию.

Злокачественные опухоли выглядят под микроскопом по-разному. В одних случаях они напоминают нормальную ткань, а в других сильно от неё отличаются. В зависимости от этого, патологоанатомы и врачи условно делят злокачественные новообразования на два типа:
- Высокодифференцированные опухоли сохраняют многие черты нормальных клеток и тканей. Они прорастают в соседние органы и метастазируют достаточно медленно.
- Низкодифференцированные опухоли содержат клетки и ткани, которые сильно отличаются от нормальных. Они ведут себя намного агрессивнее, быстрее распространяются по организму.
От степени дифференцировки рака зависит то, насколько быстро он способен распространяться по организму. А это, в свою очередь, напрямую влияет на прогноз для пациента. Кроме того, низкодифференцированные опухоли хуже реагируют на лучевую терапию и химиотерапию. Врач-онколог учитывает это, составляя программу лечения.

Какие бывают степени дифференцировки рака?
Показатель степени дифференцировки опухоли в онкологии принято обозначать латинской буквой G. Возможны пять вариантов:
- Gx — степень дифференцировки определить не удается.
- G1 — высокодифференцированные злокачественные новообразования.
- G2 — средняя степень дифференцировки.
- G3 — низкодифференцированные опухоли.
- G4 — недифференцированный рак. Опухолевые клетки утратили все внешние признаки и функции нормальных клеток. Они похожи друг на друга, как две капли воды, их единственными занятиями становятся рост и размножение.
Так выглядит общая схема, но для разных видов рака степень дифференцировки определяют по-разному. Например, во время осмотра под микроскопом опухолевой ткани из молочной железы учитывают наличие молочных канальцев, форму и размеры клеточных ядер, активность деления клеток. Каждый из трех признаков оценивают в баллах, затем подсчитывают их общее количество.
При раке простаты используют специальную систему Глисона. В ней предусмотрено 5 градаций, каждой из которых присвоено определенное количество баллов, в соответствии с нумерацией, от 1 до 5:
- В состав опухоли входят однородные железы, ядра клеток изменены в минимальной степени.
- В состав опухоли входят скопления желез, которые разделены перегородками из соединительной ткани, но расположены друг к другу ближе, чем в норме.
- В состав опухоли входят железы, имеющие разное строение и размеры, опухолевая ткань прорастает в перегородки из соединительной ткани и в соседние структуры.
- В состав опухоли входят клетки, которые сильно отличаются от нормальных. Опухоль прорастает в соседние ткани.
- Опухоль состоит из недифференцированных клеток.
Обычно рак простаты имеет неоднородное строение, поэтому врач должен выбрать из списка две градации, которые встречаются в большей части опухоли. Складывают баллы, по полученной цифре определяют степень дифференцировки.

Степень дифференцировки и стадия рака — это одно и то же?
Для описания злокачественной опухоли используют разные показатели. Деление в зависимости от степени дифференцировки — лишь одна из возможных классификаций.
Стадию рака определяют в зависимости от трех параметров, которые обозначают аббревиатурой TNM: насколько сильно опухоль проросла в соседние ткани, успела ли распространиться в лимфоузлы и дать метастазы.
Чем отличается лечение высокодифференцированного рака от низкодифференцированного?
Однозначно на этот вопрос ответить не получится, так как рак бывает очень разным. Для одних злокачественных опухолей (например, рак молочной железы, рак простаты) степень дифференцировки имеет особенно важное значение, в случаях с другими онкологическими заболеваниями данный показатель отходит на второй план.
В целом можно сказать, что низкодифференцированные опухоли более агрессивны и нуждаются в более агрессивном лечении.
На данный момент самым распространенным онкологическим заболеванием у женщин является рак молочной железы. Далее идет карцинома ЖКТ, опухоль тела матки и потом уже рак шейки этого органа. На данный момент разновидность плоскоклеточной онкологии занимает первое место — 93 % случаев. И практически всегда имеет злокачественный характер.
Плоскоклеточный рак шейки матки (РМШ)- это злокачественное образование, которое начинает расти из плоскоклеточного эпителия слизистой оболочки органа. Чаще встречается у женщин старшего возраста после 45 лет. Несмотря на то, что смертность по данному заболеваю упала на 25 % по сравнению с 2000 годом. Патология стала моложе и теперь встречается у девушек с 30 лет.
При постоянном воздействии на плоскоклеточный эпителий может возникнуть болезнь. На 100 000 женщин приходится около 16 заболевших плоскоклеточным раком шейки матки.
- Причины
- Развитие карциномы
- Формы плоскоклеточного рака
- I этап — Преинвазивный рак (внутриэпителиальный)
- II этап — Микроинвазивный
- III этап — Инвазивный
- Стадии
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Питание
- Народная медицина
- Чага
- Чистотел
- Сода
- АСД 2 фракция
Причины
- Вирус папиллома человека (ВПЧ).
- Герпис, хламидии, цитомегаловирус, ВИЧ и другие половые заболевания.
- Гормональные нарушения.
- Цитостатики, глюкокортикостероиды
- Половые заболевания, приводящие к дисплазии, эрозии шейки матки, эктопии, полипозу.
- Ранние половые контакты до совершеннолетия.
- Частая смена половых партнеров ведет к развитию цервикальной онкологии.
- Незащищенный секс.
- Плохой уровень жизни.
- Эктропиона шеечного канала.
- Раны и травмы в результате, абортов, выскабливаний, конизаций и диатермокоагуляции.
- Генетика.
- Иммунодефицит в результате неправильного курса медицинских препаратов.
- Ожирение и сахарный диабет.
- Экология — пагубно влияет на весь организм.
- Алкоголь, курение — содержит в себе большое количество мутагенов.
- Нечастая гигиена полового органа.
- Неправильный прием оральных контрацептивов (противозачаточных).
Развитие карциномы
В слизистые шейки матки есть плоскоклеточный эпителиальный слой, который относится к базально-парабазальному тканному уровню. В результате внешних факторов эпителиальные клетки изменяются на клеточном уровне. Меняется дифференцировка, ломается программа и они начинают бесконтрольно делиться.
Новые клетки приобретают несколько способностей: быстро делиться и бессмертие. Если иммунная система вовремя не заметит нарушение и не уничтожит зловредные клетки, то опухоль начнет увеличиваться. Зачастую мутации подвержены именно незрелые клетки.
Уровень зрелости, или дифференцировки определяет скорость роста и агрессивность рака:
- Высокодифференцированный — клетки очень похожи на здоровые. Рак медленные и не агрессивный.
- Среднедифференцированный — средняя скорость роста — обычный рак. Умеренно дифференцированный плоскоклеточный рак встречается чаще всего.
- Низкодифференцированный или вообще недифференцированный — По статистике составляет всего 12 % от всех опухолей в шейке матки. Болезнь протекает очень быстро и переходит в метастазирование на ранних стадиях. Низкодифференцированный плоскоклеточный рак шейки матки имеет неблагоприятный прогноз — 5 % выживаемости на 4 стадии.
ПРИМЕЧАНИЕ! На основании дифференцировки врачи обычно строят прогнозы лечения. Чем ближе по строению клетка к здоровой, тем выше шанс вылечиться и более благоприятный прогнозы.
Формы плоскоклеточного рака
При диагностике необходимо определить не только дифференцировку, но также разновидность опухоли. Так можно выявить грамотную стратегию борьбы с опухолью.
Опухоль находится в рамках эпителиальной ткани и ограничена базальной мембраной. Рак не имеет способность к метастазам и инвазии. Иногда называют предраковым состоянием. Чаще встречается у женщин 29-40 лет.
Опухоль имеет размер до 3 миллиметров, и уже прорастает в соседние ткани через базальную мембрану. Встречается у женского пола 40-50 лет.
Свойства
- Длительный процесс перехода преинвазивной формы в микроинвазивную до нескольких лет.
- Малый процент метастазирования — 2 % из всех случаев.
- Защитная реакция лимфатических узлов. Уже на этом стадии соседние лимфоузлы увеличены.
- Лимфоидно-плазмоцитарная инфильтрация — воспаления пораженных тканей инвазией.
Опухоль при инвазивном плоскоклеточном раке шейки матки имеет огромные размеры, становится более агрессивной и поражает ближайшие клеточные структуры. Может метастазировать в соседние лимфатические узлы и органы. Бывает двух видов:
- Неороговевающий — довольно быстрая опухоль и имеет среднюю дифференцировку из полиморфных клеток. Неороговевающий рак шейки матки по статистике довольно часто встречается — 63%.
- Плоскоклеточный — медленный и не агрессивный высокодифференцированный рак. Клетки эпителия практически идентичны с раковыми, которые в отличие от здоровых имеют гиперхромное ядро и узкий цитоплазматический ободок. Плоскоклеточный ороговевающий рак шейки матки довольно быстро лечиться. Прогноз довольно благоприятный.
Стадии
| Стадия | Подстадия | Описание и размер |
| 0 Стадия | Предраковая или преинвазивная форма | Плоскоклеточный рак шейки матки поражает только пределы слоя эпителия. |
| 1 Стадия | Первичная | Тело матки не поражено. Идет первичное прорастание в ближайшие ткани. |
| 1А | Опухоль можно обнаружить только с помощью биопсии, из-за малых размеров. | |
| 1А1 | Горизонтальное поражение не меньше 7 мм. Глубина поражения до 3 мм. | |
| 1А2 | Поражение по горизонтали 7-8 мм, а в глубину 3 мм. | |
| 1Б | Глубина поражения достигает 5 мм | |
| 1Б1 | Опухоль достигает размера 4 см | |
| 1Б2 | Новообразование больше 4 см. | |
| 2 Стадия | Рак поражает стенки матки. | |
| 2А | Вовлекает тазовые стенки. | |
| 2Б | Поражает параметральную клетчатку. | |
| 3 Стадия | Сдавливает мочеточный канал и поражает большую часть стенок влагалища. | |
| 3А | Поражение идет вглубь влагалища. | |
| 3Б | Гидронефротическое нефункционирование почки. | |
| 4 Стадия | Злокачественное образование прорастает в стенки мочевого пузыря, прорастает в стенки кишечника и может поразить яичники. | |
| 4А | Прорастание опухоли в соседние органы. | |
| 4Б | Метастазы через лимфатическую или кровеносную систему попадают в отдаленные органы: легкие, печень, головной мозг, брюшная полость, грудная железа. |
Симптомы
На начальной стадии особенно при преинвазивном раке симптомов никаких нет, даже осмотр у гинеколога ничего не даст. Так что обычно опухоль обнаруживают на 2 или 3 стадии, когда появляются более яркие признаки онкологии.
- Боли внизу живота, которые отдают в поясницу.
- Кровяные, слизистые выделения из влагалища с неприятным запахом.
- Боль в яичниках.
- Увеличенные местный лимфатические узлы.
- Субфебрильная температура без признаков ОРВИ, ангины и других простудных заболеваний.
- Слабость, быстрая утомляемость.
- Тошнота, рвота.
- Потеря веса без диет и спорта, при обычном питании и диете.
- Потеря аппетита.
- Болевые ощущения при половом контакте, после физической нагрузки.
- Боль и жжение при мочеиспускании.
ПРИМЕЧАНИЕ! При первых же непонятных симптомах необходимо сразу же обратиться к гинекологу для осмотра, сдать общий и биохимический анализ крови, кал и мочу.
Диагностика
- Первичный осмотри — врач-гинеколог осматривает матку на наличие рубцов и воспаления.
- Биопсия — берется мазок с помощью кольпоскопии. Ткани матки исследуют на наличие атипичных клеток. Если такие найдены проводится гистологическое исследование — выявляется дифференцировка и злокачественность новообразования.
- УЗИ малого таза — проверяются ближайшие органы на наличие метастаз.
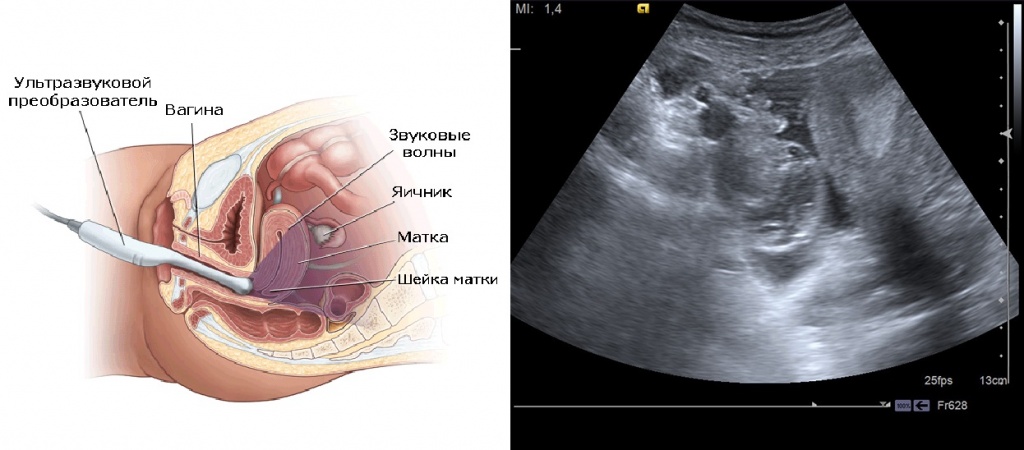
- Ультразвуковое обследование брюшной полости — необходимо выяснить наличие метастазов в других органах.
- МРТ, КТ — детальная диагностика, которая позволяет увидеть размер опухоли и поражение соседних тканей и органов.
Лечение
Если у женщины обнаружена преинвазивная форма, то идет простое удаление части шейки матки хирургическим путем — конизация. Если опухоль имеет более запущенную форму, то идет удаление опухоли, и ближайших пораженных тканей, лимфатических узлов.
При более обширном поражении могут удалить, всю матку, частью влагалища и все пораженные лимфатические узлы. Также делают химиотерапию и лучевую терапию, как до операции, чтобы уменьшить скорость роста и агрессивность новообразования, так и после операции, чтобы уничтожить метастазы, которые могли остаться в полости органа.
В процессе лечения женщина несколько раз сдает кровь на онкомаркеры: РЭА, СА 125 и SCC. Если уровень будет падать, то лечение благоприятное, если же он будет расти, значит остались метастазы, которые вновь превратились в рак.
ПРИМЕЧАНИЕ! Для скрининга онкомаркеры не используют, из-за низкой чувствительности и не специфичности.
Прогноз
Выживаемость у пациентов зависит от многих факторов: стадия рака, дифференцировка, агрессивность, адекватность лечения, возраст пациентки.
5-ти летняя выживаемость
- 0 — 99%
- 1 степень — 85%
- 2 Степень — 72%
- 3 Степень — 37%
- 4 Степень — 12%
Питание
После постановления этого диагноза необходимо сразу же поменять свой рацион, чтобы улучшить обмен веществ, иммунитет и дать организму все полезные вещества и витамины.

- Старитесь есть больше растительную пищу: овощи, фрукты, зелень, ягоды, бобовые.
- Из белков лучше принимать: нежирное мясо, курицу, рыбу, кальмары, малосольную икру, китайские и японские грибы.
- Откажитесь от алкоголя, сигарет, покупных соков, консервов, пищи с консервантами, красителями и усилителями вкуса.
- Ешьте 5-6 раз в день, маленькими порциями.
- Откажитесь от сладкого, мучного: булочек, тортов, печеней и т.д.
- Не жарте, а варите еду, чтобы не нагружать печень и не увеличивать интоксикацию организма.
Народная медицина
ПРИМЕЧАНИЕ! Принимать больному все, что перечислено ниже, только с разрешения врача-онколога.

- Измельченным сырьем заполняем трехлитровую банку на 1/3.
- Заливаем кипятком.
- Ставим на 24 часа.
- Процеживаем остатки чаги.
- 350 мл настоя промывать клизмой внутрь влагалища.

- Весь цветок вместе с корнями измельчаем.
- Кладем в любую баночку — заполняем на 1/3.
- Заливаем самогоном (75 %).
- Ставим на 21-24 дня в темное место.
- Процеживаем остатки чистотела.
- 1 ч.л. на 300 мл воды. Делаем клизму. Также можно принимать внутрь стакан водички и 1 с.л. настойки.

- В кружку чистой теплой воды добавляем 1/3 ч.л. соды.
- Делаем клизму 2 раза в день — утром и вечером.
- Аналогично нужно пить натощак до завтрака.

Можно купить в любой ветеринарной аптеке. Будем принимать как внутрь, так и полоскание клизмой.
- Берем чистую воду 100мл.
- Добавляем в нее 15 капель АСД.
- Пить 1 раз в день до еды.
Для клизмы понадобится стакан воды и 20 капель.
В онкологии рак шейки – одно из наиболее часто встречаемых злокачественных образований. Это самая распространенная опухоль среди женщин репродуктивного возраста. При раке шейки матки метастазы появляются рано, что обусловливает большое количество неблагоприятных исходов этого заболевания. Уже со 2 стадии патологии смертность очень высокая.
Хороших результатов лечения у большинства пациентов удается добиться лишь на 0 и 1 стадии рака шейки матки.
Какие виды заболевания встречаются?
Существует два основных типа злокачественных новообразований, развивающихся из шейки матки – рак плоскоклеточный и аденокарцинома. Гораздо чаще встречается плоскоклеточный рак шейки матки. Его доля в общей структуре заболеваемости достигает 85%. На втором месте аденокарцинома – 10-15% всех случаев. Прочие гистологические типы рака шейки матки в гинекологии встречаются редко.
В числе возможных вариантов:
- Мелкоклеточная карцинома
- Нейроэндокринная опухоль
- Недифференцированная карцинома
В свою очередь различают плоскоклеточный рак шейки матки:
- Неороговевающий
- Ороговевающий
- Инвазивный
- Веррукозный
Опухоли отличаются по степени дифференцировки клеток, из которых они развиваются. Низкодифференцированный плоскоклеточный рак шейки матки и умеренно дифференцированный плоскоклеточный рак шейки матки встречаются редко. Большинство новообразований – высокодифференцированные.
Кроме того, различают две формы опухоли по характеру роста:
- Экзофитный рак – растет в просвет цервикального канала
- Эндофитная опухоль – растет в сторону стенки органа, постепенно инфильтрируя его (менее благоприятная в прогностическом плане, и более распространенная форма)
Это основные виды рака шейки матки. Но главное при определении прогноза – не гистологический тип или характер роста, а стадия онкопатологии. От того, насколько большой размер имеет новообразование, распространилась ли она на окружающие ткани и дала ли метастазы, зависит терапевтическая тактика и продолжительность жизни пациента. Поэтому при раке шейки матки классификация основана главным образом на определении стадийности онкологического процесса.
Проявления опухоли
Развитие среднеампулярного рака прямой кишки происходит в отделе, который отличается относительно большим просветом кишечной трубки. Это является причиной отсутствия среди проявлений болезни признаков кишечной непроходимости. Остальные симптомы такие же, как и при других локализациях:
- выделение слизи, небольшое количество крови в кале при дефекации;
- ложные, порой довольно частые, позывы к опорожнению кишечника (тенезмы);
- чувство неполного опорожнения кишечника после стула;
- возможны болевые ощущения или дискомфорт в области заднего прохода;
- при развитии процесса – ухудшение общего самочувствия, необычная слабость и утомляемость.
Диагностируют рак при проведении ректороманоскопии (среднеампулярный отдел прямой кишки располагается на расстоянии от 7 до 10 см от анального сфинктера), остальные методы исследования дополняют картину, выявляя степень распространения опухоли вглубь стенки кишки, вовлечение в процесс подлежащих органов и наличие метастазов (магнитно-резонансная томография; УЗИ органов малого таза, печени; компьютерная томография, биопсия участка опухоли; обзорная рентгенография грудной клетки и др. исследования по показаниям).
Стадии развития рака шейки матки
В отличие от большинства других онкологических злокачественных новообразований, при раке шейки матки стадии определяются, исходя главным образом из характеристики первичной опухоли. Наличие метастазов в лимфатических узлах играет минимальную роль в постановке диагноза.
При раке шейки матки стадия устанавливается клинически. От неё зависит план лечения и прогноз заболевания. В дальнейшем стадия рака шейки матки не может быть изменена.
Даже если будут полученные новые данные в ходе дополнительных обследований, либо если будут находки во время операции, план лечения может быть изменен. Но стадия онкологического процесса останется прежней. Не поменяется она и с течением времени, если опухоль будет развиваться, и первичное новообразование значительно увеличится в размерах. Таким образом, изначально установленный диагноз является окончательным.
В настоящее время используются две системы стадирования – FIGO и TNM. Между ними нет больших различий. Только обозначение стадий может быть разным.
Новообразование не появляется внезапно. Возникновению рака предшествуют длительно протекающие патологические процессы шейки матки. Вначале развивается цервикальная интраэпителиальная неоплазия 1 степени, затем – 2 и 3 степени. Уже при обнаружении выраженной дисплазии можно провести хирургическое лечение и предотвратить развитие онкологического образования. Если же этого не происходит, в среднем через 3 года развивается рак шейки матки начальной стадии.
В этой фазе развития опухоль не имеет метастазов и ограничена слизистой оболочки матки. Её можно удалить полностью.
Для этого применяются:
Выбор метода зависит от гистологической формы новообразования. Если это плоскоклеточный рак шейки матки, его прогноз более благоприятный. В таком случае для удаления опухоли может быть использован один из малоинвазивных методов. Полноценная хирургическая операция часто не требуется. Достаточно использования лазера или жидкого азота. А удаление матки возможно только в случае, когда рак рецидивирует после проведенного ранее лечения. При первично выявленной опухоли гистерэктомия не используется.
Но при выявлении аденокарциномы прогноз хуже. Это более агрессивный вид опухоли. Поэтому лечение требуется более радикальное. В этом случае малоинвазивные методики не применяют. Единственными вариантами лечения преинвазивного рака шейки матки остаются конизация или гистерэктомия. Причем, удаление матки считается более предпочтительным методом лечения, так как он дает лучшие результаты. Конизация применяется только в случае, когда женщина желает сохранить репродуктивную функцию. Но после того как она родила ребенка, желательно всё же провести гистерэктомию.
На стадии 0 в случае своевременного лечения прогноз благоприятный. Пятилетняя выживаемость составляет 93%.
При раке шейки матки 1 стадии онкологическое образование продолжает свой рост. Но оно ещё не распространяется за пределы цеврикса. В том числе опухоль не достигает тела матки. Рак шейки матки 1 степени делится на две подстадии – А и В. Подстадия А имеет более благоприятный прогноз.
1А – это микроинвазивный рак шейки матки. Онкологическое образование настолько маленькое, что может определяться разве что микроскопически. Горизонтальный рост новообразования не превышает 7 мм. В глубину рак прорастает не больше чем на 5 мм. При этом не важно, вовлечены ли в патологический процесс артерии, вены и лимфатические сосуды. Данный фактор влияет на выбор метода лечения, но не находит свое отражение в классификации рака шейки матки.
В рамках данной подстадии выделяют ещё две – первую и вторую. Они отличаются размерами первичной опухоли:
- 1 – стромальная инвазия (рост новообразования в глубину) составляет до 3 мм, а горизонтальное распространение составляет меньше 5 мм
- 2 – в глубину опухоль растет больше чем на 3 мм, но меньше чем на 5 мм, а в ширину – на 5-7 мм
1В – это первая стадия рака шейки матки, при которой онкологическое образование может определяться макроскопически (то есть, невооруженным глазом), либо если микроскопически визуализируемая опухоль имеет размеры большие, чем характерно для стадии 1А.
В данном случае прогноз заболевания менее благоприятный.
1В тоже бывает 1 и 2 подстадии:
- 1 – в максимальном измерении опухоль менее 4 см
- 2 – величина новообразования превышает 4 см
Лечение на стадии 1А1 предполагает конизацию шейки матки – если женщина желает сохранить репродуктивную функцию. В дальнейшем края раны исследуются. Если в них обнаруживаются атипичные клетки, рекомендуется расширить объем операции. В таком случае проводится удаление всей шейки матки и прилегающий к ней участок влагалища.
Если при раке шейки матки первой стадии нет необходимости в сохранении фертильности, проводится простая гистерэктомия. В случае прорастания новообразования в лимфатические узлы и кровеносные сосуды показано удаление тазовых лимфоузлов.
Аналогичное лечение применяется на стадии 1А2. Только здесь оно может быть дополнено лучевой терапией – дистанционной и контактной. А в случае обнаружения атипичных клеток в краях раны или лимфатических узлах на 1 стадии рака шейки матки назначается химиотерапия.
В случае стадии 1В лечение схема лечения такая же, как при 2А. Поэтому о нем читайте далее – в разделе, посвященном лечению рака шейки матки 2 стадии. Это связано с тем, что прогноз при 1В значительно хуже.
Если на стадии 1А выживаемость в течение 5 лет составляет 93% (она такая же, как при неинвазивном раке шейки матки), то при 1В она меньше – около 80%.
Рак шейки матки 2 степени характеризуется прорастанием новообразования за пределы цервикса. При этом в патологический процесс не вовлекается дистальная (расположенная ближе к вульве) треть влагалища и стенки таза.
Существует две подстадии – А и В. Какая из них будет установлена, зависит от того, затронул ли инвазивный рак шейки матки параметрий. Этим термином называют околоматочную клетчатку – слой рыхлой соединительной ткани, окружающий орган. Если новообразование не прорастает в параметрий, диагностируют 2А, а если прорастает – то определяется рак шейки матки 2В стадия.
В рамках 2А выделяются подстадии 1 и 2. Их отличие заключается в следующем:
- 1 – опухоль меньше 4 см
- 2 – новообразование превышает в максимальном диаметре 4 см
На 2 стадии рака шейки матки ещё возможно сохранение репродуктивной функции. При 2А1 проводятся органосохраняющие операции. Это может быть удаление шейки матки, верхней части влагалища и тазовых лимфатических узлов.
Варианты лечения для женщин, которым не требуется сохранять фертильность, на стадиях 1В и 2А1:
- Радикальная гистерэктомия – удаление матки, тазовых и парааортальных лимфоузлов
- Облучение – проводится, если в лимфоузлах или краях раны обнаружены опухолевые клетки, а также при прорастании новообразования в лимфатические и кровеносные сосуды или стромальную ткань (соединительнотканные структуры, поддерживающие мочевой пузырь и матку)
- Дистанционное облучение, брахитерапия и химиотерапия – в случае прорастания опухоли в периметрий (брахитерапия назначается после облучения и применения препаратов)
- Брахитерапия – как основной метод лечения в случае противопоказаний к проведению операции или отказе от неё
На стадиях 1В2 и 2А2 (то есть, при размере новообразования свыше 4 см) органосохраняющие операции не проводятся. Лечение всегда комбинированное. Проводится радикальная гистерэктомия, а затем, в случае обнаружения раковых клеток в лимфоузлах и краях раны, проводится химиотерапия и облучения. Они также могут быть назначены до операции для улучшения резектабельности опухоли.
Продолжительность жизни пациенток зависит от того, прорастает ли новообразование в периметрий. На стадии 2А пятилетняя выживаемость – 63%. При 2В она чуть ниже – 58%.
Если у женщины диагностирован рак 3 степени шейки матки, это означает, что заболевание привело к гидронефрозу и нарушению функционирования почки, либо произошла инфильтрация опухолевой тканью таких структур:
- Параметрий до стенок таза
- Нижняя треть влагалища
Рак шейки матки 3 степени бывает А и В. Если новообразование прорастает весь периметрий, но не достигает стенки таза, диагностируется 3А. Но если онкологическое образование распространилось на стенки таза или вызвало дисфункцию почек, рак шейки матки 3 стадия определяется как В.
Лечится 3 стадия рака шейки матки обычно без операции. Потому что её проведение не влияет значительным образом на продолжительность жизни. Хирургическое лечение также не показано при стадии 2В.
Пятилетняя выживаемость пациентов при 3А составляет 35%, а при 3В – 32%. Увеличить продолжительность жизни можно с помощью химиотерапии и облучения.
Рак шейки матки последняя стадия классифицируется, если новообразование распространяется за пределы таза, прорастает в прямую кишку или мочевой пузырь. Делится рак шейки матки 4 степени на А и В. Подстадия А определяется в случае, когда опухоль инфильтрирует рядом расположенные органы.
Если же обнаруживаются отдаленные метастазы, диагностируется рак шейки матки 4 стадия В. Она характеризуется самым неблагоприятным прогнозом.
Лечение не предполагает хирургическое вмешательство. Потому что смысла в нем нет. Используются такие методы терапевтического воздействия:
- Химиотерапия
- Дистанционное облучение
- Брахитерапия (введение радиоактивных гранул, поражающих ткани опухоли)
На стадии 4В брахитерапия обычно не используется. Показана лишь химиотерапия, таргетная терапия и облучение. Такая схема лечения позволяет замедлить рост опухоли и уменьшить симптомы.
Клиническая картина
Опасность заболевания заключается в том, что на ранних и даже более поздних стадиях симптомы или отсутствуют, или же они есть, но человек не придает им значения. Привыкнув к дискомфорту, больная считает их чем-то обычным и возникающим время от времени. Заподозрив неладное и забеспокоившись, к врачу попадают обычно со следующими симптомами:
- Пациентка жалуется на дискомфорт и боли в области малого таза.
- Отмечает кровянистые выделения, не связанные с менструацией.
- Изменяется длительность и характер менструального цикла.
- Отмечаются кровотечения после вагинального осмотра гинекологом.
- Присутствуют боль и кровотечения во время полового акта.
- Наличие патологических вагинальных кровотечений.
- Возникновение кровянистых выделений во влагалище после наступившей менопаузы.
Симптомы, приведенные выше, условны, какие-то из них могут отсутствовать, какие-то проявляются ярче других. Обычно подобная клиническая симптоматика сопровождается следующими системными нарушениями:
- Пациентка отмечает быструю утомляемость и нарастающую слабость.
- Отмечает резкую потерю веса.
- Длительно сохраняющийся субфебрилитет.
- Анализ крови указывает на сниженный гемоглобин, наличие анемии и повышенную СОЭ.
Тем опаснее заболевание и затруднительнее течение и исход болезни, чем меньше симптомов присутствует в анамнезе пациентки — она обращается за помощью к специалистам, когда опухоль уже успевает укорениться в теле и начать свое разрушающее действие. Поздняя диагностика и затянутое лечение значительно ухудшают прогноз выздоровления.
Куда дает метастазы рак шейки матки
Рак шейки матки дает метастазы регионарные и отдаленные. Регионарное метастазирование происходит при распространении опухолевых клеток в близрасположенные лимфатические узлы.
К ним относятся:
- Парацервикальные
- Параметриальные
- Внутренние, наружные и общие подвздошные
- Обтураторные
- Сакральные латеральные
- Пресакральные
Важно знать, куда идут метастазы рака шейки матки, чтобы правильно определить стадию патологического процесса. Ведь если метастазирование произошло в другие лимфоузлы, помимо перечисленных выше, такие очаги считаются отдаленными. В том числе дальними считаются метастазы при раке шейки матки в парааортальные узлы.
При наличии отдаленных очагов метастазирования, независимо от размеров и расположения первичной опухоли, диагностируется 4 стадия рака шейки матки.
В этом случае дочерние опухоли могут быть обнаружены в:
- Отдаленных лимфоузлах
- Печени
- Головном мозге
- Костях
Есть и другие органы, куда метастазирует рак шейки матки. Но чаще всего дочерние опухоли наблюдаются именно в указанных анатомических структурах. Если обнаружены дальние метастазы рака шейки матки, хирургическое лечение проводить нецелесообразно.
Показано лишь дистанционное облучение и химиотерапия. Такое лечение считается паллиативным. Оно мало влияет на продолжительность жизни, оказывая воздействие главным образом на её качество.
Как это происходит: патогенез
В нашем теле существует удивительный процесс клеточного обновления, именуемый апоптозом. В организме человека в среднем ежедневно погибает около 60-70 миллиардов клеток, их заменяют обновленные. Если погибшие клетки не выводятся из организма, не поглощаются соседствующими новыми и задерживаются, это приводит к интоксикации организма, к развитию воспалительной реакции. В результате повреждения апопотоза благоприятна среда для возникновения злокачественных образований. В теле существует ген p53 Rb, ответственный за борьбу против образования рака шейки метки. В том случае, когда в теле появляется вирус папилломы человека, этот ген блокируется белками вируса. Тогда раковые клетки начинают активно и бесконтрольно делиться. Вирус папилломы человека уничтожает противоопухолевую защиту организма, тем самым увеличивая риск и скорость развития рака.
Лечение в Германии
Тысячи женщин с онкогинекологическими заболеваниями ежегодно проходят лечение в Германии. Они едут в эту страну, чтобы получить более качественную медицинскую помощь.
Вы тоже можете воспользоваться последними достижениями мировой медицины и пролечиться в одной из немецких клиник. Для этого вам достаточно оставить заявку на нашем сайте.
Всё остальное мы сделаем вместо вас:
- Подберем клинику, обладающую наилучшими показателями успешности лечения
- Договоримся с администрацией медицинского учреждения и уменьшим время ожидания начала терапии
- Переведем медицинскую документацию на немецкий язык
- Поможем оформить визу
- Забронируем для вас авиабилеты
- Предоставим переводчика в Германии
- Встретим вас в аэропорту и отвезем в клинику
- Поможем сэкономить до 70% от расходов на медицинский туризм
- Предоставим страховку, которая гарантирует, что изначальная стоимость терапевтической программы не изменится (если она увеличится, то все лишние расходы покроет страховая компания)
]Booking Health[/anchor] уже в течение многих лет занимает лидирующие позиции на рынке медицинского туризма. Благодаря слаженной работе наших специалистов, которые полностью организуют ваше лечение в Германии, вы сможете полностью сосредоточиться на восстановлении своего здоровья.
Читайте также:

