Диатермокоагуляция доброкачественного новообразования что это
Для лечения эрозии шейки матки используются различные методики. Наибольшей популярностью пользуется лазеротерапия, лечение радиоволнами и криодеструкция.
Несмотря на множество современных способов лечения, сегодня до сих пор врачи практикуют и диатермокоагуляцию.

Первые три способа лечения эрозии можно применять, как к молодым девушкам, так и уже рожавшим. Диатермокоагуляция, также используется название электрокоагуляция, считается более травматичной процедурой.
Заключение
В завершение можно добавить:
- диатермокоагуляция – высокоэффективная процедура, избавляющая от эрозии;
- несмотря на эффективность, манипуляция достаточно травматична с возможными осложнениями;
- прибегать к диатермокоагуляции нерожавшим девушкам противопоказано;
- беременность и вынашивание плода при нормальном восстановительном периоде после процедуры возможно, иногда рекомендуется кесарево сечение.
Что собой представляет диатермокоагуляция шейки матки
Диатермокоагуляция – эффективный способ лечения эрозии электрическим током, при котором производится термическое прижигание пораженных тканей и их удаление.
Как правило, такая процедура приводит к заживлению и рубцеванию эрозии, что не мешает половой жизни.
За счет проведения диатермокоагуляции происходит воспаление, что стимулирует восстановление тканей матки, повышает иммунитет и улучшает кровообращение.

Такая методика сегодня считается устаревшей, к тому же процедура более болезненна и продолжительна. Несмотря на это, диатермокоагуляция и сегодня широко применяется в лечении эрозии шейки матки.
Принцип проведения диатермокоагуляции
В ходе проведения диатермокоагуляции на пораженный участок воздействует ток, что приводит к расплавлению тканей. Температурные показатели вырастают именно на слизистой, из-за чего не происходит обугливание.
В ходе обработки эрозии пуговчатый электрод плотно прижимается к пораженным поверхностям шейки матки, сначала на передней, потом на задней губе. Далее коагулируется 1/3 канала шейки, на поверхностной части влагалища формируется белый струп.
На 10-12 сутки после проведения процедуры струп отторгается. Уже спустя 1,5-2 месяца заканчивается эпителизация раны.
Преимущества и недостатки метода
Плюсами при проведении диатермокоагуляции считается экономическая доступность лечения, а также простота проведения прижигания. Также преимуществом считается достаточно высокая эффективность метода, положительная динамика наблюдается у 75-95% пациенток.
Несмотря на весомые преимущества, недостатков гораздо больше:
- процедура сопровождается болезненными ощущениями;
- велика вероятность развития осложнений и эндометриоза;
- возможно открытие кровотечения;
- после процедуры образуются рубцы
Кроме этого, манипуляция не используется для лечения нерожавших пациенток.
Показания к диатермокоагуляции шейки матки
Проведение диатермокоагуляции показано таким пациенткам:
- при эктопии, если она не сопровождается существенными повреждениями шейки матки;
- при дисплазии легкой и средней степени тяжести;
- при эндометриозе;
- при наличии остроконечных кондилом на шейке матки и стенках влагалища.
Манипуляция проводится пациенткам при наличии вышеприведенных показаний после обследования и консультации с гинекологом.
Противопоказания к диатермокоагуляции шейки матки
Прибегать к диатермокоагуляции запрещено пациенткам, имеющим кардиостимулятор. Также процедура противопоказана девушкам, у которых диагностированы отклонения сердечного ритма при врожденном пороке сердца.
В случае невыполнения запрета, возможны необратимые последствия. При этом показаны консервативные тактики лечения.
Подготовка к процедуре
Прижигание эрозии путем диатермокоагуляции проводится сразу после окончания критических дней. Но, все чаще врачи рекомендуют проводиться прижигание за сутки до менструации. Это в какой-то степени оправдано, так как проведенное вмешательство накануне месячных дает возможность организму лучше очиститься.
Также подготовка требуется прохождения противомикробного курса, что осуществляется медпрепаратами местного действия.
Кроме этого от пациентки не требуется никакой специфической подготовки.
Возможные осложнения
После проведения диатермокоагуляции возможны осложнения различной степени тяжести.
После процедуры возможно сужение канала матки за счет рубцевания. Это может привести к разрывам во время родовой деятельности. Также это может снизить шансы естественной беременности.
Если рана занимает большую площадь, повреждается множество сосудов, из-за чего увеличивается риск открытия кровотечения.
Весьма распространенное осложнение после диатермокоагуляции – эндометриоз.
Чтобы минимизировать риск осложнений, после проведения процедуры девушкам рекомендуется регулярное наблюдение у гинеколога на протяжении 1,5-2 месяцев.
Альтернативные методы
На сегодняшний день все большей популярностью пользуется криодеструкция – метод глубокой заморозки. При этом на пораженный участок воздействуют низкими температурами, за счет чего патологические ткани разрушаются. Это позволяет минимизировать повреждения и ускорить период восстановления.
Также популярным считается лазерное прижигание. После такой манипуляции женщина в кратчайшие сроки готова вести полноценную жизнь с минимальными ограничениями, даже не отказывать себе в сексе.
Зачатие
Метод диатермокоагуляции считается наиболее травматичным, в ходе него образуются рубцы, которые препятствуют естественной беременности и могут вызвать проблемы во время родовой деятельности. Поэтому такая процедура не рекомендуется не рожавшим девушкам.
После проведения диатермокоагуляции планировать зачатие ребенка можно не ранее, чем через 7 недель. При этом лучше проконсультироваться с гинекологом, все решается в индивидуальном порядке.
Если после процедуры девушке удается забеременеть, необходимо регулярно проходить обследования в течение всех 9 месяцев вынашивания плода. Также перед родами нужна консультация с акушером-гинекологом относительно тактики родов. Возможно, безопасней провести кесарево сечение.
В случае если восстановление после диатермокоагуляции протекало гладко, а после процедуры шейка матки не деформировалась и не зарубцевалась, не стоит паниковать и боятся беременности и предстоящих родов.
Отзывы пациенток и врачей
Благодаря своей самоуверенности и нежелание прижигать эрозию, решила попробовать лечиться народными методами. В итоге я была приятно удивлена, как быстро мне удалось восстановиться без радикальных мер. Мне хватило отказать на время от секса, а на ночь ставила тампоны с облепиховым маслом.
Мне сам гинеколог не рекомендовал прибегать к радикальным мерам лечения и, тем более, не идти на диатермокоагуляцию до родов. Через год забеременела. Так как во время беременности эрозию лечить нельзя, дождалась рождения ребенка и отправилась к гинекологу. Моему удивлению не было предела – эрозия испарилась. Посомневавшись в квалификации гинеколога, через месяц записалась к другому специалисту. Вердикт был также положительный – эрозия прошла!
Как видно с отзывов, мало кто из пациенток решаются на диатермокоагуляцию, несмотря на высокую эффективность метода. Такого же мнения и медики. По мнению специалистов, сегодня есть более удобные и менее травматичные способы лечения эрозии шейки матки. Также есть приверженцы консервативной терапии. В запущенных случаях врачи рекомендуют хирургическое вмешательство.
Лечение проводит врач. Невовидные образования удаляются после консультации врача-онколога.
При этом применяются различные электроды (в виде игл различного сечения, лопаточек, петель, крючков и т. п.). Электрод выбирают в зависимости от величины и формы подлежащего коагуляции элемента.
После подготовки операционного поля и инструментов приступают к коагулированию. Сила тока при этом не должна превышать 2-3 мА. При включении аппарата пораженный очаг коагулируется до серовато-грязного, иногда черного цвета. Появившуюся некротическую корочку иссекают маленькими хирургическими ножницами. После иссечения выравнивают электродом выступающие края коагулированного участка, сглаживая их до уровня здоровой кожи.
Раневую поверхность, которая в результате прижигающего действия электрического тока оказывается покрыта некротической пленкой, смазывают 5 % раствором калия перманганата и оставляют открытой. Заживление происходит под корочкой (10-12 дней).
В период заживления корочку не рекомендуется мочить и снимать; после ее отпадения остается очень тонкий, едва заметный атрофический рубец, но могут быть и келоидные рубцы.
Несколько по-иному проводят диатермокоагуляцию при сосудистых пятнах, атеромах, ксантелазмах и оспенных рубцах. Под местной анестезией 0,5 % раствором новокаина тупым электродом (прямым или в виде крючка) круговыми движениями снимают поверхностный слой кожи, затем легкими штриховыми движениями производят прижигание до нерезкого побледнения. Раневую поверхность обрабатывают 2-3 раза 5 % раствором калия перманганата. Образовавшаяся корочка держится 8-10 дней, после ее отторжения наблюдается полная эпителизация ткани или остается едва заметный рубец. Сосудистое пятно, как правило, бледнеет, но полностью не исчезает. Через 3-4 месяца процедуру повторяют.
При плоских сосудистых пятнах лучше применять так называемую точечную коагуляцию, для чего пользуются волосковым электродом. Быстрыми движениями вводят металлический волосок на глубину около 1 мм в кожу по всей поверхности пятна. После коагуляции элемент можно обработать 5 % раствором калия перманганата или припудрить белым стрептоцидом. При звездчатой ангиоме производят точечное прижигание центрального красного участка в отдельных, наиболее выраженных ответвлениях.
Диатермокоагуляция атеромы производится электродом, имеющим наконечник в виде узкого ножа. По ходу кожной складки делают разрез длиной 2-3 мм. После вскрытия атеромы пальцами, обернутыми в стерильные марлевые салфетки, выдавливают содержимое капсулы. Обычно содержимое атеромы представляет собой кашицеобразную белую салоподобную массу, иногда с примесью крови и гноя. Капсула атеромы нередко выходит вместе с содержимым, или ее удаляют, захватив пинцетом. Раневую поверхность обрабатывают спиртовым раствором йода и накладывают стерильную сухую повязку.
Атерома, подвергавшаяся ранее воспалению, как правило, бывает спаянной с окружающими тканями и диатермокоагуляции не подлежит.
Для удаления ксантелазм прижигание током проводят до образования корочки, затем некротические массы осторожно удаляют тонкими хирургическими ножницами; если остается желтый оттенок, обусловленный наличием остатков патологической ткани, операцию повторяют.
В течение послеоперационного периода ежедневно, до отторжения корочки, смазывают ранку 5 % раствором калия перманганата. Эпителизация подвергнутого коагуляции участка кожи заканчивается не позднее 10-го дня, на месте элемента остается еле заметный рубец. Кроме того, диатермокоагуляцию используют как метод эпиляции при чрезмерном росте волос на лице и других участках тела у женщин.
Диатермокоагуляция — это метод с помощью которого происходит процесс прижигания тканей высокоточным электротоком. Данный метод широко распространен как в косметологии, так и в традиционной медицине. Однако, с появлением лазерных технологий он постепенно утрачивает свою актуальность. В медицинском центре SkinLazerMed помимо лазерных методик для удаления доброкачественных новообразований, так же представлена и электрокоагуляция. Этот метод врачи дерматологи используют в определенных случаях, когда есть прямые показания. В большинстве случаев, все удаления проводят на высокоточном СО2 лазере нового поколения.
- борьба с воспалительными процессами в организме;
- лечение проявившихся эрозий;
- полное удаление новообразований;
- необходимость срочной коагуляции в случае оперативного вмешательства.
Процесс проведения лечения такой технологией требует привлечения специальной аппаратуры, которая способна формировать ток с силой от 3 до 5 Ампер. Именно такой силы напряжение способствует глубокому проникновению с точечной коагуляцией нужных тканей.
Если говорить об использовании диатермокоагуляции в косметологических целях, то в амбулаторных условиях она призвана эффективно удалять новообразования.
Если сравнивать данное воздействие с лазерным, то их силы будут примерно равны. При этом базовым преимуществом будет доступность диатермокоагуляции и простота проведения процесса лечения.
Также метод применяется для удаления бородавок, папиллом, кератом, фибром и родинок.
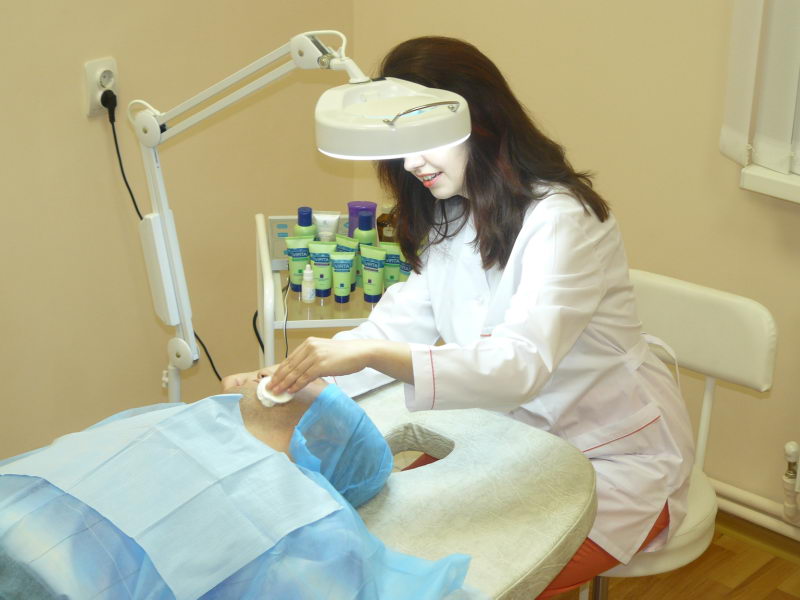
Методика проведения лечения данным методом происходит следующим образом:
- с помощью электротока ткани подогреваются до температуры в 60-80 градусов, что приводит к необратимому процессу свёртывания белка;
- процедура, как правило, проводится моноактивным методом. Куда реже встречается биактивный метод;
- при моноактивном методе используются 2 типа электродов с разными размерами. Так, активный электрод, может иметь форму диска, петли, шарика, острия или тупого лезвия. При биактивном применяется 2 абсолютно равных электрода небольших по размеру и присоединенных к двум разным клеммам;
- в начале процесса используются анестетики для обезболивания;
- активный электрод устанавливается так, чтобы он воздействовал на пораженный участок.
Диатермокоагуляция Противопоказания
- воспалительные процессы;
- инфекционные заболевания;
- беременность;
- онкология.

- Главная
- О нас
- Цены
- Наши врачи
- Акции
- Блог
- Контакты
- Отзывы
- Вакансии
Центр косметологии Санкт-Петербург предлагает только профессиональные и качественные услуги. В центре проводится лазерная эпиляция и лазерное удаление кожных новообразований, а также широкий перечень других процедур, которые смогут сделать вашу внешность и фигуру идеально красивой и привлекательной.
Наши услуги: лазерная эпиляция (эффективное удаление волос в различных зонах); удаление родинок, удаление папиллом; процедуры омоложения, коррекция фигуры; удаление сосудов; удаление пигментных пятен; инъекционная косметология; ботулинотерапия; нитевой лифтинг; пирсинг ушей; пиллинг для лица и тела; лечение акне, рубцов, растяжек и других косметических дефектов.
Центр лазерной эпиляции и косметологии Skinlazermed СПб предлагает целый комплекс процедур, за счет которых происходит эффективное омоложение лица и тела. Также клиентам предложена чистка лица, контурная пластика, лифтинг и мезотерапия, лицо после которой становится свежим и гладким.
Клиника лазерной косметологии Скинлазермед ежедневно развивается, работает с новейшими и уникальными технологиями, расширяет спектр своих услуг, чтобы становиться лучше для вас, наши клиенты!
многопрофильный медицинский центр
Электрокоагуляция — это собирательное название методов разрушения/удаления новообразований, основанных на действии электрического тока.
Есть принципиально разные методики электрокоагуляции:
-
Термокоагуляция (каутеризация, термокаутеризация, электротермокаустика).
При этом методе под действием электрического тока происходит разогрев металлического электрода. Воздействие на ткани происходит при контакте с раскалённым электродом по принципу электровыжигания по дереву. Диатермокоагуляция (электрокоагуляция, электрохирургия высокой частоты – ЭХВЧ, ВЧ-коагуляция, радиохирургический метод, радиоволновая хирургия, радионож, радиоскальпель,).
Здесь тоже применяется электрический ток, но высокой частоты. Энергия электромагнитных колебаний передаётся на электрод, а через него тканям. В результате происходит прижигание или разрез.
При этом сам электрод практически не нагревается, в отличие от предыдущего метода.
В отличие от термокоагуляции сам электрод практически не нагревается.
Да, можно. Это и делается (например, при остроконечных кондиломах на половых органах).
- Наличие кардиостимулятора.
- Острый период любого заболевания.
- Воспаление в месте планируемой процедуры.
- Сахарный диабет (относительное противопоказание).
- Эпилепсия.
При удалении мелких образований, например, нитевидных папиллом, можно обойтись и без анестезии. Всё зависит от настроения и чувствительности пациента.
В остальных случаях проводится местная анестезия.
Обезболивание может быть:
- 1. В форме инъекции (укола).
- 2. В форме аппликации (наложение обезболивающего препарата в виде крема или пластыря).
Первый вариант несколько дискомфортен (укол и жжение в сам момент инъекции), но зато работает почти моментально, сразу можно начинать манипуляцию.
Второй вариант не вызывает неприятных ощущений, но требует времени (около 1 часа, если речь идёт о коже) на проникновение лекарства вглубь тканей.
На слизистых оболочках, где нет рогового слоя, крем действует также сразу.
Не исключена индивидуальная непереносимость препаратов.
У каждого препарата, в том числе и местных анестетиков, имеются побочные эффекты, описанные в инструкции.
Если у Вас наблюдались реакции на какой-либо препарат, обязательно предупредите об этом до начала процедуры!
В месте воздействия образуется корочка. Её желательно обрабатывать 5 % раствором калия перманганата (марганцовки) 2 раза в день в течение 3 — 5 дней.
Через 2 — 4 недели корочка отторгнется в течение 2 – 4 недель. Насильственно корочку лучше не срывать. Во-первых, это удлиняет сроки заживления, во-вторых, может стать причиной инфекции и рубцевания.
От ванны и посещения бассейна лучше воздержаться несколько дней, чтобы не размачивать корку.
Помывка под душем не возбраняется уже в день процедуры, только без трения мочалкой места коагуляции.
В течение месяца после процедуры не стоит подставлять место воздействия солнечным лучам, так как может сформироваться стойкое нарушение пигментации.
Молодая кожа более чувствительна к ультрафиолету, поэтому в течение полугода желательно использовать фотозащитные средства с SPF 50.
Демьянова Ольга Борисовна
Врач дерматовенеролог
Врачи дерматологи и дерматокосметологи занимаются удалением различных видов доброкачественных кожных новообразований: бородавок, папиллом, невусов (родинок), кожного рога, кератом (себорейных, сенильных, актинических), остроконечных кондилом, контагиозного моллюска. Удаление злокачественных опухолей кожи (меланома, плоскоклеточный рак кожи, базалиома) – прерогатива врачей-онкологов.
Показания к удалению новообразований можно разделить на медицинские и косметические.
К медицинским показаниям следует отнести:
- Новообразования, располагающиеся в местах, где они легко могут травмироваться: например - в зоне бритья, в местах трения одеждой. Целесообразно также с профилактической целью удалять пигментные невусы (родинки), расположенные в области ладоней и подошв, такое удаление будет являться профилактикой развития меланомы.
- Вирусные заболевания кожи – бородавки, остроконечные кондиломы, контагиозный моллюск. Если заболевание не склонно к самоизлечению, удаление является основным методом их лечения.
Косметические показания – удаление родинок, папиллом, кератом из эстетических соображений.
Существует несколько методов удаления новообразований кожи:
На видео - хирургическое иссечение невуса с наложением шва.
Возможны два основных приёма работы на ЭХВЧ-аппаратах:
- контактным способом (когда активный электрод прикасается к коже) проводятся электрокаутеризация, электросекция и электродессикация;
- бесконтактным (активный электрод кожи не касается - ток между ним и кожей происходит сквозь воздух) проводятся электрофульгурация (SPRAY-коагуляция) и плазмокоагуляция.
На видео - удаление папилломы и невуса электрохирургическими методами.
На видео - удаление кератомы лазером
Криодеструкция – замораживание (в буквальном смысле этого слова) тканей с целью их разрушения. Чаще всего для криодеструкции используется жидкий азот (азот, основная составляющая часть воздуха, охлаждённый до минус 195,8 °C – до перехода в жидкое состояние).
Существует несколько методов применения криодеструкции – аппликация ватным тампоном, распыление с помощью специальных аппаратов, охлаждение металлического аппликатора. К достоинства метода следует отнести то, что грубые рубцы после его применения практически никогда не образуются.
На видео - удаление келоидного рубца мочки уха, подошвенной бородавки, папилломы и др. с применением различных методов криодеструкции.
Химическая деструкция – разрушающее воздействие на ткань при помощи химических веществ. Чаще всего – это кислоты: азотная, салициловая, трихлоруксусная и др. и цитотоксические препараты: подофиллин, 5-фторуроцил.
На видео - удаление бородавки с помощью кислоты
Могут применяться комбинации этих методов, например, криодеструкция с одновременной термокоагуляцией, позволяющая объединить малую болезненность криодеструкции с эффективностью термокоагуляции; отсечение новообразования скальпелем с последующей лазерной обработкой раневой поверхности, позволяющее получить материал для гистологического исследования, избегая необходимости наложения швов.
Теоретически, любое удалённое новообразование нужно отправлять на гистологическое исследование (в лаборатории из него делают срезы, окрашивают и врач-патоморфолог, изучив под микроскопом их клеточное строение, выносит свое заключение о природе (диагнозе) новообразования).
С хирургическим удалением всё понятно: повязка, через 4-7 дней – снятие швов.
После криодеструкции, в результате обморожения, образуется более или менее выраженный пузырь. Если его поверхность обрабатывать 5% раствором перманганата калия, он достаточно быстро ссыхается в корочку. Если пузырь слишком большой – его можно проколоть стерильной иглой и выпустить кровянистую жидкость, содержащуюся в нём, но покрышку пузыря (если содержимое не гнойное) удалять не нужно – она выполняет функцию повязки.
При остальных методах удаления корочка, чаще всего, образуется в ближайшее время после процедуры. Методы ухода могут быть различными. Сроки заживления – от нескольких дней, до нескольких недель, в зависимости от объёма вмешательства, размера исходного новообразования.
Ко всем методам относится – до полного заживления область, подвергавшуюся лечению, мочить не нужно.
Врач всегда должен находить разумную грань между эффективностью и косметическим результатом. Проблема здесь не в методе, а в объёме вмешательства - чем глубже и шире удалено новообразование, тем меньше шансов на рецидив, чем более поверхностно удалено новообразование – тем быстрее заживает, больше шансов на заживление без образования рубца, лучше косметический результат.
Отдельно о родинках – их обязательно нужно удалять полностью, неполное удаление пигментного невуса – это его травма, а любая травма может способствовать его перерождению в меланому.
Если у дерматолога или косметолога есть хотя бы минимальные сомнения в диагнозе или планируемом объёме вмешательства - консультация онколога перед удалением обязательна.
И всё-таки, чем лучше удалить родинку? Лазером или радионожом? Электрокоагуляцией или хирургически?
Ответ простой: нет лучшего метода, но лучшие врачи – есть!
 |
Последнее обновление страницы: 30.11.2014 Обратная связь Карта сайта
Нарушение жизнедеятельности клеток приводит к тому, что они перестают отмирать и продолжают развиваться. Так появляются опухолевидные новообразования.
Новообразования делятся на доброкачественные и злокачественные.
Доброкачественные новообразования сохраняют структуру тех клеток, от которых произошли. Они развиваются медленно, не проникают в соседние ткани, а раздвигают их, не разрушая структуру. Иногда их рост полностью прекращается. Обычно эти новообразования хорошо поддаются лечению и не приводят к летальному исходу.
НЕВУС (Родимое пятно, или родинка)
Пигментные родимые пятна образуются при избытке выделения меланина, вещества, определяющего окраску частей тела. Он защищает глубокие слои мягких тканей от ультрафиолетовых лучей, поглощая их. Часто невусы, находящиеся в определённом месте, передаются генетически.
Сосудистые невусы появляются из-за изменений структуры кожи благодаря слишком быстрому развитию капилляров крови.
К сожалению, не все невусы безобидны. Диспластические невусы, отличающиеся по форме и специфике развития, могут быть причиной опасных опухолевых заболеваний.
- яйцевидная форма;
- диаметр более 0,5 см;
- размытость границ невуса и плоская форма;
- неравномерное распределение цветов (края одного цвета, центр – другого).
Обилие невусов на теле и указанные выше признаки повышают возможность развития меланомы – злокачественной опухоли.
Следите внимательно за своим телом. Если замечаете появившуюся болезненность в области невуса – обратитесь к дерматологу. Он сможет определить тип новообразования.
БОРОДАВКИ
Эти новообразования, чаще всего неопасные, образуются благодаря вирусам папилломы человека. Клетки вируса поражают участки между слоями кожи, где и появляются новообразования.
Заразиться папилломой нетрудно: незащищённый половой акт, неаккуратная эпиляция или бритьё, наличие царапин и порезов на кожё – всё это может привести к проникновению в кожу вируса.
Современная медицина научилась бороться с бородавками, последствиями папилломы, а сам вирус пока победить не удаётся, как показывают данные Всемирной ассоциации здравоохранения.
К сожалению, для лечения бородавок часто используются народные методы. Это опасно, потому что некоторые разновидности папилломы имеют склонность к провоцированию онкологических заболеваний.
Будьте внимательны – проконсультируйтесь с дерматологом перед возможным удалением.
ФИБРОМА
Новообразования соединительной ткани, возникающие на коже, в молочных железах, сухожилиях и слизистой оболочке.
Бывают мягкие фибромы, с преобладанием жировой ткани, и твёрдые, где преобладает фиброзная высокопрочная ткань и коллагеновые волокна, отвечающие за пластичность кожи.
Причины появления фибром – небольшие травмы, укусы насекомых, нарушение гормонального баланса и другие.
Фибромы выглядят на коже как узелки или бляшки. Они тверды и гладки на ощупь и без труда смещаются пальцем.
Обычно удаление фибромы приводит к положительному результату без негативных последствий.
ЛИПОМА
Среди причин появления липомы – наследственная предрасположенность и недостаточность белковых ферментов в организме.
АТЕРОМА
Новообразования, возникающие из-за блокирования протока сальной железы, через которую выводятся пот и шлаки. Внутри атерома состоит из смеси жира, эпителия и отходов организма.
Атерома появляется в участках с повышенным потоотделением – в области роста волос, на лбу, подмышками, в нижней части лица, на шее и спине.
Люди с повышенной потливостью, нарушением обмена веществ, с неблагоприятными гигиеническими условиями труда входят в группу риска.
Прикосновение к ней обычно болезненно из-за воспаления протока сальной железы, которая увеличивается в объёме вследствие закупорки.
Самостоятельное удаление атеромы не рекомендуется: оно может привести к заражению крови и других тканей через сальную железу.
Обязательно покажите атерому дерматологу, он покажет, как с ней быть. Тем более атерома часто сходна по внешнему виду с другими доброкачественными новообразованиями. Различить их сможет только специалист.
ГИГРОМА
Новообразование в области сустава, состоящее из серозной жидкости, нитей белка и слизи. Внешне она похожа на малоподвижную шишку, высоко выступающую над уровнем кожи.
Появляются гигромы в области суставов запястий, стопы, коленей и сухожилий влагалища.
Образуются гигромы у людей, выполняющих интенсивную и однообразную работу конечностями (музыканты, спортсмены, швеи и другие).
Повышенная нагрузка на суставы или сухожилия, наследственная предрасположенность, недолеченные травмы – основные причины появления гигром.
В повседневной практике распространено раздавливание гигром, которое приводит к повторному новообразованию из-за срастания краёв лопнувшей гигромной капсулы.
Современные методы лечения гораздо более эффективны и исключают возможность воспаления и инфицирования.
Будьте внимательны и советуйтесь с дерматологом при появлении гигромы более 1 см в диаметре.
ЛЕЙОМИОМА
Новообразование из мягких тканей, чаще всего встречающееся у женщин.
- из мышц, поднимающих волосы;
- из мышц оболочки мошонки или женских наружных половых органов;
- из мышц, сжимающих сосок молочных желёз;
- из мышц мелких сосудов кожи.
Лейомима выглядит как множественные узелки на коже естественного, розового, красного или других цветов.
Лейомиома может быть следствием наследственной предрасположенности или гормональных нарушений.
ГЕМАНГИОМА
Новообразование, возникающее из стенок тканевых клеток кровеносных или лимфатических сосудов.
Часто встречается у детей и полностью рассасывается к подростковому возрасту.
Гемангиомы кожи, как правило, не опасны. Удаление их необходимо, если они располагаются рядом со зрительными, слуховыми или другими органами и могут помешать их работе.
Гемангиомы кожи взрослого человека бывают капиллярного, венозного, смешанного или другого характера.
Новообразование представляет небольшое припухлое возвышение, окрашенное в цвета от бледно-розового до фиолетового. Цвет гемангиомы зависит от вида и количества сосудов.
Глубокое проникновение гемангиомы в ткани приводит кожную оболочку к деформациям – изъязвлению, повышенной потливости, трещинам и чрезмерному росту волос.
Развитие гемангиомы может спровоцировать кровотечение и язвы.
Лечение доброкачественных образований требуется при опасности перехода в злокачественные, для эстетической коррекции и для устранения препятствия здоровым тканям.
Каждый вид новообразования требует различного лечения.
Наиболее эффективно хирургическое лечение путём иссечения (коагуляции) области новообразования.
Лазерное лечение
Лазерным лучом выжигается область новообразования. При лечении лазером могут оставаться рубцы.
Хирургическое лечение
Удаление области новообразования скальпелем с последующим наложением шва. Рубцы, остающиеся после работы скальпелем, имеют неэстетичный вид и требуют дополнительного ухода.
Деструкция
Разрушение опухолевых тканей путём химического, радио- или температурного воздействия
Термокоагуляция
Иссечение опухолевых тканей воздействием высоких температур на поражённый участок.
Радиохирургия
Удаление поражённой области высокочастотным волновым излучением.
Электрокоагуляция (ЭК)
Прижигание новообразования электрическим током постоянной частоты. Его производят специальными наконечниками, раскалёнными до определённой температуры.
Этот метод эффективен, но не позволяет удалять новообразования при большой площади поражения. ЭК задевает и здоровые клетки, поэтому пациенту после операции требуется длительно оберегать область воздействия.
Диатермокоагуляция (ДТК)
ДТК – это современный метод, пришедший на смену термо- и электрокоагуляции.
При этой процедуре электрический ток высокого напряжения, проходящий через ткани, нагревает их до той температуры, при которой белки сворачиваются, образуя тромбы. Это позволяет избежать кровотечения и эффективно рассечь опухолевые ткани.
Электродом быстро проводят по поверхности ткани, в результате чего происходит некроз опухолевых тканей.
Метод ДТК требует слежения за уровнем температуры и скоростью движения электрода для избежания возможности обугливания ткани или провоцирования кровотечения.
- высокая точность воздействия;
- нет необходимости повторной процедуры;
- отсутствие кровотечения;
- метод позволяет мобильно изменять силу воздействия.
Читайте также:

