Дети умирают от рака в россии
Истории борьбы и побед
Рак убивает больше людей, чем СПИД, малярия и туберкулез, вместе взятые. Каждый год в России от онкологии умирают около 300 тысяч человек. И каждый год этот диагноз получают несколько тысяч детей.
"До сих пор жив миф, что детский рак можно лечить только за границей, — говорит Дина Корзун, одна из учредителей благотворительного фонда "Подари жизнь". — Это неправда, у нас есть врачи международного уровня". Другое дело, что в больницах не всегда хватает мест. Дина знает, о чем говорит: "Подари жизнь" уже более десяти лет помогает детям с онкогематологическими и иными тяжелыми заболеваниями. В России есть государственные клиники, где детский рак лечат успешно и бесплатно. Но, чтобы попасть в них, часто нужно отстоять очередь, а время работает против пациентов. В некоторых случаях больным необходимы особые лекарства, на которые у родителей не хватает денег. Их помогают собирать благотворительные фонды — и снова время предательски помогает болезни.
Мы поговорили с семьями, знающими о детской онкологии не из СМИ. Два наших героя победили рак, еще одна героиня борется с ним прямо сейчас. Они и их родители точно знают: это всего лишь болезнь, которую можно вылечить.
"Я не верила в это до последнего". История Тамары Ершовой и ее мамы Натальи
Тамара проходит химиотерапию с сентября прошлого года. Сначала лечилась в Оренбурге — туда ее отправили из родного села Тоцкого. В январе девочку перевезли в Москву, в клинику имени Димы Рогачева. У Тамары пока не выпадают волосы, но мама остригла ее заранее. Тамара знает, что ей предстоит: эта битва с раком для девочки — не первая.
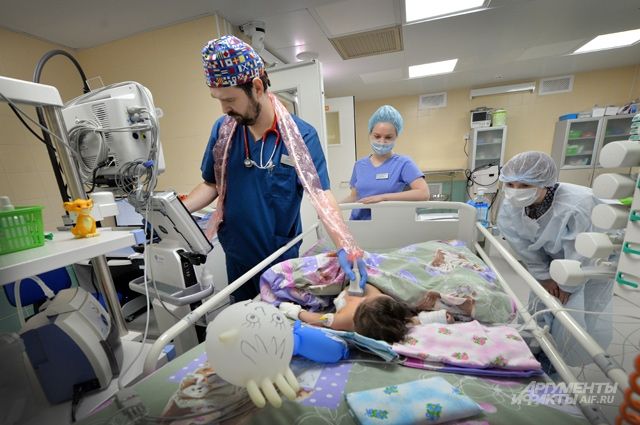
Клиника имени Димы Рогачева — огромное разноцветное здание, словно собранное из конструктора "Лего". Внутри — яркие стены, а на них — рисунки в рамках. И максимальная стерильность: чтобы пройти в отделение, нужно надеть сменную одежду, обувь и медицинскую маску. А еще здесь повсюду висят флаконы с жидкостью для стерилизации рук. У детей, проходящих химиотерапию, сильно снижен иммунитет, поэтому любые меры предосторожности оправданны. Если бы не они, клиника больше походила бы на детский лагерь, чем на больницу. Ее создатели хотели, чтобы детям здесь было максимально комфортно и не страшно. Клиника названа именем мальчика, лечившегося от рака. В 2005 году он написал президенту Владимиру Путину, что хочет поесть с ним блинов. Встреча состоялась, и во многом благодаря ей удалось построить современный медицинский центр. Дима умер в 2007 году. А в клинике его имени уже шесть лет спасают детей. Здесь установлено лучшее оборудование, покупку которого профинансировал фонд "Подари жизнь". Он и сейчас помогает маленьким пациентам, например, оплачивает лекарства, которые не входят в квоты, и ищет доноров, которые безвозмездно приходят сдавать кровь для детей. А волонтеры стараются сделать так, чтобы ребятам было здесь чуть веселее и спокойнее.
Клиника имени Димы Рогачева хороша всем. Но на всю Россию она такая — одна. Сюда поступают дети со всех регионов страны с самыми сложными случаями. У Тамары как раз такой.
У болезни, от которой лечится Тамара, сложное название — острый лимфобластный лейкоз. Обыватели называют ее проще — рак крови. Впервые этот диагноз девочке поставили четыре года назад, в 10 лет. Практически случайно: сдали кровь "на всякий случай", и анализы оказались плохими. Дальше — реанимобиль до Оренбурга и год химиотерапии. Мама Тамары Наталья не рассказывала дочке, чем она болеет на самом деле. Девочка думала, что у нее грипп. В Оренбурге ее облучали: надевали маску, клали на кушетку и помещали в специальный аппарат. Через год рак отступил, мать и дочь вернулись домой. В сентябре 2016 года произошел рецидив.
У меня был шок. Я не верила в это до последнего: мы в первый раз получили высокую дозу химии. Я думала, у нас не будет рецидива. Врачи говорят, что повлиял переходный возраст — 14 лет
— Наталья
Осенью девочку лечили в Оренбурге, но войти в ремиссию так и не удалось. Позже в Москве выяснилось: этот тип лейкоза не поддается стандартной химиотерапии. Чтобы спасти девочку, нужен особый препарат, который не входит в стандартную квоту лечения. 25 упаковок. Почти 2 млн рублей.
В палате Тамары есть телевизор, кровать, раскладное кресло, шкаф и санузел. Наталья спит здесь же, ставя на ночь раскладушку. Если бы не капельница, комната была бы похожа на номер в хорошей гостинице. Капельница к девочке присоединена круглосуточно. Когда доза препарата заканчивается, приходит медсестра и что-то меняет. Тамара пока хорошо переносит терапию: болит голова, но силы есть и на то, чтобы гулять по коридору — вместе с капельницей, конечно, и на то, чтобы учиться (преподаватели приходят к ней прямо в палату). Четыре года назад химия ей далась гораздо тяжелее.
"Мы знали, что будут выпадать волосы, постриглись сразу, — говорит Наталья. — И когда в первый раз болели, тоже сразу постригли. Волосы были до пояса, она любит длинные. Но мы не жалели — отрастут. И будут еще лучше, чем прежде".
Родители часто говорят о своих детях "мы", но здесь это воспринимается по-особенному. Мама проводит с дочкой круглые сутки, делит с ней больничную палату и приносит из столовой еду. Только вот химиотерапию разделить не может. "Она одна у нас, никого больше нет", — говорит Наталья. За полчаса разговора у нее в глазах несколько раз появляются слезы, но она сдерживается.
Я никогда не думала, что кто-то из близких может заболеть раком. И даже не стала читать об этой болезни. Слушала только врача. У каждого организм работает по-своему, и кому-то могло быть хуже. Надо верить, что все будет хорошо. Через все можно пройти
— Наталья
Тамаре мама про рак так и не рассказала: девочка догадалась, погуглив свои симптомы и способы лечения. Сейчас она хочет одного — поскорее вернуться домой. А пока смотрит мультики, рисует и часто играет с младшими пациентами. "Когда-то она говорила, что вырастет и станет воспитателем, — вспоминает Наталья. — Может, передумает. Пройдет через все и будет врачом".
Если вы хотите помочь Тамаре, отправьте SMS на короткий номер 6162. Текст SMS — сумма и слово "Тамара" (например, "500 Тамара"). Доступно абонентам "Мегафон", "МТС", "Билайн" и "ТЕЛЕ2". Сумма пожертвования может быть любой. Не думайте, что от ваших 100 рублей ничего не изменится. В фонде не раз проверяли: из небольших сумм складываются миллионы.
"После рака насморки и кашли — это мелочи". История Тани Жарковой и ее мамы Ирины
Тане 18 лет. Она студентка, вышивает крестиком, у нее румяные щеки и темные волосы до плеч. Всего пять лет назад Таня была лысой, весила 38 килограммов и почти не могла ходить после сеансов химиотерапии.
Тане диагностировали рак крови летом 2011 года, когда ей было 12 лет. Девочка переболела ангиной и сдала анализы, результаты оказались плохими. Семья не насторожилась: после болезни организм мог восстановиться не сразу. Но повторный анализ снова оказался плохим. "Гематолог посмотрела меня и сказала папе: "Ничего хорошего не ждите". Вернулись домой, вызвали скорую". Так Таня попала в Морозовскую больницу — одну из крупнейших детских клиник в Москве.
Каково лежать в больнице, когда тебе 12 лет и ты сражаешься с одной из самых опасных болезней? Таня говорит, что у нее не было ощущения борьбы за жизнь. Зато постоянно болела голова, и даже от включенного света было некомфортно: организм очень плохо реагировал на химию. Таня ничего не хотела, лежала, отвернувшись к стенке. Маме, лежавшей в больнице с дочерью, тоже было непросто.
У Ирины, Таниной мамы, медицинское образование. "Я понимала, чем это грозит, — говорит она. — Поначалу у меня была паника и истерика. В больнице я смотрела на родителей других пациентов. Они общались, смеялись… Когда я это увидела впервые, подумала: "Как можно смеяться в таком состоянии? Чему можно радоваться?" Но потом поняла, что так это легче пережить". Родители поддерживали друг друга как могли. Вечерами, уложив детей, пили чай где-нибудь в коридоре. Ирина очень благодарна всему медперсоналу Морозовской больницы: врачи не только были внимательны к детям, но и помогали взрослым не показывать сыновьям и дочерям своих переживаний.
Бывало так: разговариваешь в коридоре с лечащим врачом. И уже порываешься развернуться и идти в палату, потому что не выдерживаешь напряжения, а он останавливает: "Вам нельзя в таком состоянии к ребенку. Успокойтесь сначала"
— Ирина
В больнице Таня провела около семи месяцев, потеряв 18 килограммов веса. В 13 лет она выглядела скелетиком и не могла ходить: из-за отсутствия движения атрофировались мышцы. Чтобы восстановиться, надо было гулять. Мама выносила дочь из палаты на плечах, сажала во дворе в коляску и везла на прогулку, иногда уговаривая встать. "Она пять шагов проходила и говорила: "Мам, я не могу, устала". Я снова ее сажала в кресло. Потом говорила: "Тань, отдохнула? Давай еще немножко". Она вставала и, держась за коляску, делала еще пять шагов". Однажды даже удалось дойти от отделения до ворот больницы. Здоровый человек не замечает, как проходит это расстояние. Для Тани же это был огромный прогресс.
Организм переносил химию настолько плохо, что оставшийся курс пришлось отменить. Таня вернулась домой, но проще не стало. После химиотерапии у пациента сильно ослаблен иммунитет. Из дома нужно убрать ковры, книги и домашних животных, даже аквариум с рыбками: везде могут быть грибки и аллергены. Нужно убираться в доме по несколько раз в день. Нельзя пользоваться общественным транспортом, а гулять на свежем воздухе необходимо: только так можно восстановить силы и иммунитет. Путь от дома до набережной, который обычно занимает пять минут, мать и дочь осилили за полчаса. На все прогулки брали таблетки и градусник.
Больше года у меня была температура каждый день. Я даже научилась определять ее без градусника. Просто по самочувствию
Таня, как могла, продолжала учиться — на дому, по Skype и учебникам. "Ей было тяжело, — вспоминает Ирина. — И вроде бы нагружать ребенка лишней учебой было ни к чему. Но я понимала, что ей надо учиться, чтобы чувствовать, что жизнь идет своим чередом". В 2013 году стало ясно: болезнь отступила. Таня вернулась в девятый класс. Со временем и контакты со сверстниками восстановились, и волосы отросли. "Хотелось обратно длинные волосы, мне короткие не нравились, — рассказывает Таня. — Хотя, когда я лежала, меня не волновало, как я выгляжу. Слишком плохо было физически. Лежала и думала: "Когда же лучше станет".
Только победив рак, Таня осознала, как высоки были ставки в этой борьбе. "Но я и сейчас не считаю это большим геройством, — говорит она. — Это просто болезнь, которую надо пережить". Сейчас в ее комнате есть и книги, и вышитые ею крестиком картины, и даже маленький аквариум с рыбкой. Больше они ей не страшны.
Конечно, это не аппендицит — вырезал и забыл. Всякий раз, когда она сдает анализы, я нервничаю. Танино здоровье не в идеальном состоянии, но идеального мы и не ждем. После такого заболевания насморки и кашли — это мелочи. На них не обращаешь внимания
—Ирина
"Мне сказали: "Отсчет пошел уже даже не на дни". История Артема Рябова и его мамы Юлии
Артему было 12 лет, когда у него начались сильные головные боли, а один глаз стал косить. "Мы обошли много поликлиник, в том числе платных, — рассказывает Юлия, его мама. — И везде говорили: "Да что вы к ребенку привязались, у него переходный возраст".
Врачи твердят: ранняя диагностика спасает жизни, и многих людей не удается вылечить лишь потому, что они тянут с походом в клинику до последнего. Юлия водила сына по всем врачам — от терапевта до иммунолога. Пока наконец доктор в районной люберецкой поликлинике, куда Артема привели с симптомами ротавирусной инфекции, не отправила мальчика на немедленную госпитализацию и МРТ.
Врач говорит мне: "Мамочка, садитесь. Нашатырь нужен?" Я не поняла. Она продолжила: "Никаких слез и эмоций, спокойно меня слушаем и делаем выводы. У мальчика опухоль головного мозга. И немаленькая". У меня был шок, я спросила, чем это грозит. Врач ответила: "Мамочка, вы меня слышите? Это опухоль. Отсчет пошел уже даже не на дни"
— Юлия
Впоследствии специалисты говорили: врачам, отправившим Артема на МРТ, надо поставить памятник — еще немного, и время было бы упущено. Мальчика отправили в клинику Бурденко и вскоре прооперировали. Сыну Юлия сказала, что это операция от косоглазия. Это была почти правда: опухоль действительно давила на глаз изнутри, заставляя косить. О том, что у него онкология, Артем позже догадался сам. А незадолго до операции он перестал узнавать родных и вообще не понимал, что происходит.
Вырезанная опухоль была размером с мяч для настольного тенниса. Врач сказал мне: "Баночку для анализов представляете? Вот мы ее туда еле-еле затолкали"
— Юлия
После операции Юлия кормила сына с ложечки и заново учила его ходить. Заставляла подниматься, чтобы не атрофировались мышцы. Потом была лучевая терапия в другой больнице. Обычно для нее детей кладут в стационар, но для этого нужно дождаться своей очереди. "Мы решили: пусть наше место отдадут какому-нибудь другому ребенку, приехавшему издалека", — рассказывает Юлия. Она возила Артема на терапию каждое утро в течение месяца. Из Люберец на "Калужскую". "Как на работу", — смеется она.
В Морозовскую больницу Артема положили в конце декабря. Предстояло четыре курса химиотерапии. "Это отвратительное состояние, — вспоминает Артем. — Есть совсем не хочется, рвет каждые полчаса. Хотелось проспать все лечение, а потом проснуться и поехать домой".
Юлия признается: с самого начала в ней была уверенность, что все кончится хорошо. "Врач мне сразу сказала: "Здесь — никаких слез. Выйдете из больницы — рыдайте сколько угодно. Но если вы сейчас себя распустите, то ребенка потеряете", — вспоминает она. Очень поддерживал фонд "Подари жизнь" — и его волонтеры, пытавшиеся сделать так, чтобы лежать в больнице было веселее, и люди, жертвовавшие через SMS деньги на лечение Артема. "Вся Россия нам помогала, — говорит Юлия. — Эти SMS — 30, 40 рублей… Дело не в сумме. А в осознании того, что еще один человек стал ближе".
Как-то одноклассники мне сказали, что вся школа скидывалась для какого-то серьезно заболевшего мальчика, но никто не знал, для кого. Потом оказалось — это было для меня. Я был в шоке. До этого я думал, что у меня в классе всего трое друзей. А потом понял, что моими друзьями стал весь класс
— Артем
Артем уже два года в устойчивой ремиссии. Он учится в кадетском классе и занимается вокалом. Говорит, что в будущем хочет защищать родину. А может быть, стать звездой, чтобы приходить поддерживать больных детей в больницу — как когда-то приходили к нему по просьбе "Подари жизнь" актеры и музыканты. Он теперь точно знает: рак можно победить. Главное — не сдаваться. "Надо понять, что ты не один борешься с этой болезнью. Что тебе все помогают, — уверен он. — Даже если человек не может отправить деньги, но сопереживает, — это уже помощь". А Юлия сейчас часто отправляет деньги на лечение больных ребят. "Никогда не надо терять веру", — говорит она.
Фото: Сергей Киселев / Коммерсантъ
"Основная сложность с назначением обезболивания ребенку — недостаток знания у врачей"
У вас в фонде есть своя программа паллиативной помощи детям. Чем она отличается от той, что была недавно принята Минздравом?
Мы стараемся сделать все возможное для того, чтобы дети выживали и выздоравливали. Но, к сожалению, есть случаи, когда даже самые современные медицинские технологии не помогают. И тогда ребенка выписывают из столичной клиники домой, в другой регион, на "симптоматическое лечение", как это обычно пишут в медицинских документах.
Но в большинстве регионов нет службы, которая была бы готова взять под опеку и ребенка, и его семью. Ведь помощь нужна не только ребенку, которого нельзя вылечить, но и его маме, папе, братьям, сестрам, дедушкам и бабушкам. Ребенка встретит в лучшем случае участковый педиатр, который не имеет опыта работы с детьми в терминальной стадии рака, или детский онколог в больнице, где вся работа направлена на то, чтобы спасать жизнь любой ценой, а не на облегчение страданий умирающего.
Чтобы помочь умирающему ребенку и его семье прожить оставшееся ему время с максимальной полнотой, специалист нашего проекта паллиативной помощи знакомится с ребенком и мамой еще в больнице за несколько дней до выписки. Вместе с врачами мы планируем, какие лекарства и медицинские принадлежности могут понадобиться для обустройства его жизни дома. Мы покупаем и передаем его семье кислородные концентраторы, противопролежневые матрасы, лекарства. Но главное, уезжая из Москвы, семья знает, что они никогда не останутся без поддержки. Они в любое время дня и ночи могут позвонить сотруднику фонда, а при необходимости — врачу-онкологу из клиники, с которой мы сотрудничаем, и задать любые вопросы: "Что делать, если вдруг начались судороги? Почему ребенок вдруг перестал есть? Что делать — обезболивание не помогает?" Очень часто участковый педиатр не может и не умеет помочь, и в этих случаях московские врачи, которые сотрудничают с нашим фондом, выезжают к ребенку домой, даже в самые отдаленные деревни и города, чтобы на месте проконсультировать семью и помочь участковому доктору подобрать схему обезболивания, поддерживающую химиотерапию, противосудорожное лечение.
Наш проект просто заполняет тот пробел, который есть между нормативными документами Минздрава, регулирующими оказание паллиативной помощи, и реальной жизнью, в которой паллиативная помощь только зарождается и пока в большинстве случаев недоступна детям.
Сколько паллиативных детей поддерживает фонд?
Одновременно под наблюдением специалистов паллиативного проекта нашего фонда находится около 100 детей и взрослых до 25 лет. Ежемесячно на наших руках умирают десять из них.
Сколько детей в России умирают от рака и, значит, нуждаются в паллиативной помощи? В России их лечат иначе, чем на Западе?
Каждый год в России от рака умирают около 700 детей, все они нуждаются в паллиативной помощи. При этом, к сожалению, адекватную паллиативную помощь почти нигде в России они получить не могут. Детских хосписов почти нигде нет, исключение — Санкт-Петербург и Казань. При поддержке благотворительных фондов паллиативные службы начинают зарождаться в Челябинске, Новосибирске и Белгороде. Но это пока еще очень маленькие службы, которые только набирают знания и опыт. А обычные районные доктора, как правило, не имеют подготовки по паллиативной помощи и соответствующего опыта, так как крайне редко встречаются с такими детьми в повседневной практике. Так что наше главное отличие от Запада как раз в том, что паллиативной помощи детям здесь практически нет.
Для детей в России нет неинвазивных форм опиоидных анальгетиков, они существуют только в виде инъекций. А какие формы вообще нужны?
В России есть морфин в таблетках пролонгированного действия и пластыри с фентанилом, но эти формы не разрешены для использования для детей. У нас нет морфина короткого действия, который необходим для подбора дозы препарата для ребенка. Нет спреев, "леденцов", сиропов, свечей. Есть только жидкий морфин. Но дети боятся уколов, а если обезболивать приходится часто, это превращается в пытку для ребенка. Разные лекарственные формы нужны еще и для того, чтобы подобрать препарат в том виде, который подходит больному. Бывает, что из-за состояния кожи пациента не годятся пластыри, а проблемы с пищеводом и желудком не позволяют использовать таблетки. Тогда нужны другие формы препарата.
В принятой правительством "дорожной карте" по повышению доступности обезболивания предусмотрено расширение линейки препаратов, в том числе и в неинвазивных формах. К 2018 году мы ожидаем появления морфина короткого действия. На Московском эндокринном заводе уже идет работа по запуску этого препарата.
А не проще ввозить препараты из-за границы?
Вместе с Минздравом России мы провели не одно совещание по этому вопросу, но это оказалось настолько сложно юридически, что по времени ввоз импортного препарата может произойти одновременно с появлением на российском рынке препарата собственного производства. Поэтому решили сосредоточиться на "своем" лекарстве, а пока использовать то, что имеем. Есть способ введения инъекционного морфина через помпу, и мы стараемся предоставить обезболивание нашим подопечным в такой форме.
Сегодня врачи по-прежнему боятся назначать детям опиоидные анальгетики?
Основная сложность с назначением обезболивания ребенку — это недостаток знания у врачей. Вторая по значимости проблема — страх докторов перед уголовной ответственностью. Статья 228.2 Уголовного кодекса РФ предусматривает наказание за нарушение правил оборота наркотиков, повлекшее утрату препарата. Это совершенно нелепо. За случайно вылитые в раковину остатки промедола человек может получить клеймо уголовника. Разумеется, доктора десять раз подумают, прежде чем связываться с наркотиком.
А как учить врачей подбирать правильное обезболивающее? Ведь на это годы уйдут.
Я думаю, надо двигаться двумя путями. Вводить модули по лечению хронической боли в вузовские программы врачей самых разных специальностей: терапевтов, педиатров, онкологов, неврологов. Но, пока нынешние студенты станут ядром системы здравоохранения, пройдет действительно много времени. Поэтому нужны образовательные программы для уже действующих докторов. Сейчас в федеральных округах проходят семинары Главного внештатного специалиста по паллиативной медицине Минздрава Дианы Невзоровой. Фонд "Подари жизнь" поддерживает курсы лекций по обезболиванию в рамках региональных семинаров Национального общества детских гематологов и онкологов. Наши доктора, выезжая консультировать пациентов в регионе, при каждой возможности проводят небольшие образовательные семинары для врачей, работающих по месту жительства пациента.
Нам важно, чтобы доктора, назначающие наркотические анальгетики, не боялись уголовной ответственности
Все это нужно подкрепить доступными для всех врачей рекомендациями. В "дорожной карте" уже предусмотрено создание клинических рекомендаций по лечению болевого синдрома и у детей, и у взрослых, где будут отражены медицинские аспекты лечения боли. Но не менее важно создать также предусмотренные в этом документе методические рекомендации, разъясняющие юридические аспекты назначения и выписывания наркотических анальгетиков.
"Теперь можно попросить о помощи, и она будет оказана"
В целом "дорожная карта" изменит жизнь паллиативных больных? И кто будет контролировать ее исполнение?
Мы ее для этого создавали. Мы хотим, чтобы в России появились все виды лекарств, необходимые для лечения боли. Мы хотим, чтобы врачи знали и умели подбирать схемы обезболивания. Нам важно, чтобы доктора, назначающие наркотические анальгетики, не боялись уголовной ответственности. И очень важно, чтобы аптеки, в которых семья пациента может получить обезболивающие препараты, находились недалеко от дома. Меры, необходимые для достижения всего этого, записаны в "дорожной карте".
Индикатором успешности выполнения мероприятий "дорожной карты" должен стать рост медицинского потребления опиоидных анальгетиков в стране. Также "дорожная карта" предполагает контроль со стороны Росздравнадзора за доступностью обезболивающих препаратов.
А глобальный контроль, конечно, будет осуществлять правительство РФ, ведь "дорожную карту" утвердило оно. Однако общественные организации, входящие в попечительский совет при правительстве России, продолжат следить за исполнением мероприятий "дорожной карты". Мы всегда находимся в прямом контакте с пациентами и знаем, сталкиваются ли люди с проблемами при получении обезболивающих. Я уверена, что информация от нас, "с земли", о том, как обстоят дела у больных, необходима правительству для того, чтобы оценить эффективность своих действий.
Дети из одного региона не могут получить обезболивание в другом регионе. Это изменится, если "дорожная карта" заработает?
Эта проблема касается не только детей, но и взрослых. "Дорожная карта" предполагает разработку финансового механизма для обеспечения пациентов обезболивающими в любом месте, где бы они ни находились, вне зависимости от прописки. Сейчас мы, как фонд, решаем эту проблему с помощью коммерческого приема в клиниках. В рамках приема доктор из клиники, имеющей соответствующую лицензию, может выписать рецепт на обезболивающий препарат.
Но многие люди, не знающие о фонде, терпят боль.
Информированность повышается, многие уже знают, что человек должен получить обезболивание. Идеальная ситуация — когда каждый пациент обезболен в течение двух часов с момента возникновения боли, но мы понимаем, что это вопрос времени и огромной совместной работы врачей, чиновников, общественности. К сожалению, люди еще долго будут сталкиваться с этой бедой — отсутствием обезболивания. Но есть и хорошая новость: теперь можно попросить о помощи, и она будет оказана — можно обратиться на горячую линию Росздравнадзора, там работают очень ответственные люди. Можно позвонить в фонды "Подари жизнь" или "Вера". Мы также стараемся помочь и советом, и консультацией.
Насколько я понимаю, существенно изменить ситуацию с обезболиванием должны электронные рецепты. Что нужно сделать, чтобы их стали выписывать по всей стране без привязки к месту жительства?
Прежде всего, необходимо внести изменения в закон об обращении лекарственных средств, так как сегодня им подразумевается, что рецепт — это исключительно бумажный документ. А в дальнейшем нужно разработать и внедрить соответствующее программное обеспечение. Переход на электронные рецепты запланирован и в "дорожной карте" и прорабатывается сейчас в Минздраве, но эта реформа потребует нескольких лет работы.
Скрывается под маской
Дмитрий Погорелов: Мне как обычному человеку хочется, чтобы на этот сложный вопрос был простой ответ. Но его нет. Нет стандартного набора факторов, которые стопроцентно приводили бы к онкологии или, наоборот, стопроцентно страховали от болезни. Что такое рак? Мы знаем, что вирус — это инородное тело: как только он попадает в организм, тут же включается иммунная система и начинает с ним борьбу. А с раковой клеткой всё по-другому. Это наша собственная клетка, организм считает её нормальной и поэтому долгое время ничего с ней не делает. У взрослых на возникновение рака влияет ряд факторов — вредные привычки, стресс, неправильное питание, плохая экология. В случае с детьми большое значение имеет образ жизни родителей. Если мама во время беременности курит или употребляет алкоголь, риск заболеть онкологией у её ребёнка повышается. Но чаще всего рак у детей — это сбой на генном уровне, из-за которого клетки организма начинают бесконтрольно делиться. Стечение обстоятельств, с которым может столкнуться каждый.

— А может ли рак передаться по наследству?
— Рак не наследуется. Наследоваться может только предрасположенность к его развитию, причём далеко не всегда. Бывают высокие риски возникновения онкозаболеваний, бывают низкие. Есть так называемые раковые семьи — у них настолько нестабильный геном, что заболевают и взрослые, и дети. Но наличие рака у родителей не говорит о том, что ребёнок автоматически заболеет, тогда бы все болели онкологией.
— Почему онкологию у детей часто выявляют на поздних стадиях?
— Это связано с особенностями развития болезни у детей. У взрослых, как правило, рак — это что-то длительное и хроническое. Например, он может начаться с гастрита, который потом при отсутствии лечения может перейти в язву, а язва — в рак. В любом случае, у человека есть время, чтобы обнаружить проблему. У детей предраковых заболеваний почти не бывает. При этом сама онкология развивается очень быстро — за месяцы, а то и недели. А учитывая, что это ткани собственного организма плюс у детей очень мощный компенсаторный механизм, до тех пор пока опухоль не начнёт реально беспокоить ребёнка, родители могут ничего о ней не знать. Один из ярких примеров — опухоль почки — нефробластома, она удваивает свою массу всего за 17 дней. А часто ребёнок с такой опухолью бегает-прыгает — и ему ничего не мешает. Ещё одна трудность диагностики онкологии у детей связана с тем, что такие заболевания, как, например, лейкозы, часто маскируются под респираторные инфекции — ОРВИ, грипп. Только если болезнь долго не проходит, врач может заподозрить что-то неладное и направить пациента к нам.
От Запада не отстаём
— Какой рак у детей встречается чаще всего?

— Какие заболевания труднее поддаются лечению?
— Опухоли мозга и запущенные формы нейробластомы. Их лечение бывает успешным максимум в 60% случаев. Для сравнения — успех лечения лейкемий составляет 92%. То есть из 100 заболевших детей 92 остаются в живых. Но даже 40–50%, я считаю, немало. Всё равно нужно бороться, потому что мы никогда не знаем, по какую сторону статистики окажется тот или иной случай.
— Правда, что шанс на излечение у детей выше, чем у взрослых?
— Детская онкология — это другая планета, она мало связана со взрослой. У детей другая биология опухолей, благодаря чему многие из них хорошо отвечают на лечение. Поэтому даже четвертая стадия заболевания у ребёнка — далеко не приговор. Но никогда нельзя заранее сказать, каков будет результат лечения. В 90% случаев в детской онкологии используется химиотерапия. И только в 9% — операции и 1% — лучевая терапия.
— Когда говорят, что в России лечат так же, как на Западе, многие иронично усмехаются.
— Но это действительно так. Мы лечим по тем же современным протоколам, что и в европейских клиниках. Прошло то время, когда мы сильно отставали от Запада. Мы живём не в изоляции. Сегодня новые методики, новые технологии доступны всему мировому медицинскому сообществу, и мы также ими пользуемся. Если кто-то где-то разрабатывает новый препарат, то через какое-то время он появляется и у нас. Конечно, каждый выбирает сам, где лечиться. Но в большинстве случаев я не вижу смысла ехать за границу.
— Появились какие-то принципиально новые препараты, которые помогают успешно бороться с детской онкологией?
— Химиотерапия достигла своего потолка в начале 1990-х. С тех пор ничего нового не придумано. Мы используем те лекарства, которые известны по 30–50 лет, только меняем их дозировки, дни приёма. А успех большей частью связан с достижениями бионауки в иммунотерапии. Появляются препараты, которые позволяют если не вылечить рак, то хотя бы продлить пациентам жизнь, превращая некогда смертельные заболевания в хронические. Это как с диабетом: пока больной принимает инсулин, он живёт. Успеха достигли и в лечении инфекционных заболеваний, которые развиваются на фоне онкологии. Теперь люди гораздо реже умирают от инфекций.
Бегом от болезни
— Если ребёнок вылечился, могут родители спокойно выдохнуть и забыть о болезни?
— Никто вам не ответит на этот вопрос. Медицина знает немало случаев, когда болезнь вылечивалась и больше не возвращалась. Но бывает и такое, что рак снова даёт о себе знать через 10–15 лет. Иногда онкология может развиться повторно из-за токсичности самой терапии. Главная наша задача — добиться длительной ремиссии.
— А можно ли сегодня привиться от рака?
— Есть вакцина против вируса папилломы человека, которая предотвращает развитие рака шейки матки. Правда, во всём мире её делают пока только платно.
— Что должно насторожить родителей?
— Отвечу просто — всё, что вызывает подозрение: непонятная припухлость или какое-то уплотнение, долго не проходящая температура, прекращение набора или потеря веса. При первых же сомнениях стоит прийти и показаться врачу. При подозрении на рак сроки имеют критическое значение. А дальше уже врач решит — назначить анализы, направить ребёнка на консультацию к другому специалисту или продолжить наблюдение.
— Так всё-таки — можно предотвратить онкологию у детей? Или это невозможно — и всё решает случай?
— Как и в случае со взрослыми, можно снизить риски. А советы здесь простые: правильно питаться, избегать стрессов и больше двигаться. Физическая нагрузка увеличивает скорость движения лимфы, а это значит, что раковые клетки, которые образуются, быстрее попадают в лимфоузлы, где их нейтрализуют лимфоциты, не давая тем самым сформировать критическую массу, с которой организм уже не справится.
Читайте также:

