Дети опухоли глаза ретинобластома
Ретинобластома – это злокачественный процесс, формирующий опухоль в сетчатке глаза. Зрачок расширяется, цвет меняется на белый или жёлтый. Создается впечатление, что он светится.
Развиваясь, опухоль распространяется на соседние отделы глаза и органы человека. Может поражать мозг. У взрослых болезнь может встречаться крайне редко. Обычно возраст пациентов – не старше 5 лет. Встречается одинаково у обоих полов.
Код по МКБ-10 у злокачественных новообразований глаза C69.
Этиология новообразования
В половине случаев ретинобластома у детей возникает из-за наследственного фактора – родители больного ребёнка в детстве страдали от аналогичного заболевания. Возможность развития онкологического процесса закладывается при формировании плода, при этом происходят нарушения в генетическом коде ДНК. Врождённая патология обычно сочетается с иными эмбриональными пороками. К примеру, с волчьей пастью или пороком сердца. Врождённая опухоль часто распространяется на оба глаза. Если тип наследования ретинобластомы аутосомный доминантный, ребёнок подвержен поражению раковыми опухолями других органов.
Происхождение спонтанного возникновения рака полностью не изучено. Специалисты пока лишь предполагают, почему ретинобластома глаза поражает маленьких пациентов:

- Плохая экологическая ситуация в месте проживания родителей и ребёнка. Актуально для жителей мегаполисов и городов с тяжелой промышленностью. В сельской местности или в городах с отсутствием металлургических и химических заводов люди с онкологическими заболеваниями встречаются редко.
- Питание матери в период вынашивания плода продуктами, содержащими канцерогены.
- Алкогольная зависимость оказывает непоправимое влияние на будущего ребёнка. Спиртосодержащие напитки провоцируют не только возникновение рака, но и неонкологические серьёзные пороки.
- Ядовитые, токсичные химические вещества негативно влияют на здоровье людей, планирующих в ближайшее время стать родителями. Дети могут рождаться с генетическими аномалиями.
- Возраст отца и матери от 40 лет.
Нейроэктодерма, клеточный материал головного мозга, формирует данную опухоль. Узел возникает из любого слоя сетчатки глаза. Быстро развивается, по кровотоку распространяется в кости и костный мозг. Зрительный нерв доставляет клетки рака к головному мозгу.
Новообразование бывает дифференцированной (ретиноцитома) и недифференцированной (ретинобластома) формы. Недифференцированный рак злокачественней и сложней поддаётся лечению, встречается чаще других форм.
Очаг может развиваться в центре глаза, разрушая сетчатку и стекловидное тело, или прорастать в сетчатку, поражая субретинальную область. Одновременно сетчатка истончается, развивается спаечный процесс.
Ретинобластома, как прочие онкологические заболевания, демонстрирует 4 степени развития:
По TNM системе первично возникшая опухоль обнаруживает классификацию:
- Т1 – злокачественное новообразование поражает максимум 25% дна органа.
- Т2 – область поражения сетчатки ретинобластомой занимает 25-50% глазного дна.
- Т3 – ретинобластома не покидает пределы глаза, но поражает больше половины сетчатки и область вокруг неё.
- Т4 – опухоль выходит за интраокулярное пространство.
- N1 – прогрессирует метастазирование в лимфоузлах шеи, челюсти и околоушной области.
- Ml – метастазы распространяются в другие органы: мозг, печень, кости.
- При поражении одного глаза больной страдает унилатеральной опухолью.
- Билатеральная форма встречается при генетическом возникновении рака. Поражаются 2 глаза. Злокачественный процесс встречается у младенцев.
- Трилатеральная ретинобластома практически не встречается. Развивается из-за патологий мозга.
Клиническая картина заболевания
Главный признак, отличающий ретинобластому от других болезней – лейкокория. Любые изменения в глазном зрачке свидетельствуют о патологическом процессе. Зрачок ребёнка, поражённый опухолью, становится крупнее и светлее нормального, при плохом освещении светится. Причина осветления зрачка – перекрытие опухолью сетчатки глаза. Любой признак нарушения в функционировании органа требует немедленной консультации врача.
Другие симптомы возникновения патологического процесса:

Опухоль с мультицентричным ростом провоцирует возникновение метастазов. Поражённые органы расширяют симптоматику заболевания. Например, при поражении мозга возникает головная боль, судорожный синдром, систематические обмороки, тошнота, необоснованная рвота, расстройства памяти, нарушение координации и т.д. Симптомы зависят от области поражения головного мозга. При развитии вторичных очагов прогноз на жизнь ухудшается.
Диагностические исследования
Заболевание требует комплексной инструментальной диагностики:
- Биомикроскопия – неинвазивный метод обследования, предоставляющий обзор ко всем частям глаза.
- Осмотр глазного дна с помощью прямой и обратной офтальмоскопии.
- Визометрия диагностирует остроту зрения.
- Тонометрия позволяет измерить внутриглазной уровень давления.
- Для глубокого исследования органа применяют гониоскопию.
- Проверка способности формирования целостного изображения обоими глазами.
- Диагностика выпучивания или западения глаза экзофтальмометром.
- Определение уровня косоглазия офтальмоскопом.
- По УЗИ органа можно увидеть наличие новообразования, его локализацию, размер и форму.
- Гистология интраокулярной биопсии назначается только в крайних случаях.
Для выявления метастазов в других органах актуальны проведение МРТ и КТ головы, рентгенография орбит и околоносовых пазух, диагностические исследования печени и скелета.
Рекомендованы консультации невролога и ЛОРа.
Методы лечения
Лечение и его результат напрямую зависят от стадии рака. Выделяют подобные методы:
- При новообразованиях мелкого размера, расположенных на сетчатке, проводят фотокоагуляцию. Для её проведения допустим ранний этап развития опухоли.
- При периферических очагах применяют криотерапию.
- Химиотерапия актуальна при метастазировании и полном поражении глазного яблока.
- На уменьшение опухоли и скорейшее выздоровление положительно влияет лучевая терапия на любой стадии рака.
- Если тело глаза поражено целиком, прогрессирует метастазирование, нет шансов на восстановление, то орган удаляют, иногда вместе с глазницей. Затем больной проходит курс лучевой и химиотерапии. Пациент получает инвалидность.
Все действия врачей связаны с сохранением полного или частичного зрения. Если удаления не избежать, пациенту в будущем устанавливают протез.
Детский возраст позволяет более стойко реагировать на болезнь и входить в полную ремиссию. Шанс возникновения рецидива не достигает 5%.
Благоприятность исхода зависит от времени начала диагностики. Родители не должны надеяться, что новообразования в глазах пройдут самостоятельно. Только специалисты определяют диагноз и тактику лечения.
Профилактические меры
Особенной профилактики злокачественных образований нет. Родителям с онкологическими заболеваниями в анамнезе необходимо выполнять клинические рекомендации и регулярно проходить осмотр у онколога.
При вынашивании плода о возможной патологии должен быть предупрежден медперсонал, ведущий беременность и принимающий роды. После рождения ребёнок осматривается офтальмологом. Затем он переходит под наблюдение врачей поликлиники по месту жительства.
Только регулярные медосмотры позволят побороть болезнь на ранних этапах развития.
Что такое ретинобластома?
Ретинобластома — это редкий тип рака глаз. Чаще всего поражает детей в возрасте до 5 лет. Может быть поражен один или оба глаза.
При болезни может быть поражен один глаз, заболевание будет называется односторонней ретинобластомой. Двусторонняя ретинобластома — когда поражено оба глаза.
У кого развивается ретинобластома?
Ретинобластома чаще всего поражает детей в возрасте до 5 лет. Ежегодно в мире у 1 из 20 000 новорожденных детей диагностируют ретинобластому. Хотя болезнь может быть очень опасной и пугающей для ребенка и его родителей, более 9 из 10 детей (90%) вылечиваются.
У детей болезнь с поражением обоих глаз обычно диагностируются в первый год жизни. Тем, у кого поражен один глаз, как правило, диагноз ставится чуть позже, часто в возрасте от 2 до 3 лет.
Причины и обследование
Некоторые дети рождаются с изменением (мутацией) в гене ретинобластомы (известный как ген RB1), которое они наследуют от одного из своих родителей. Изменения гена может происходить на самых ранних стадиях их развития в утробе матери.
Около 4 из 10 детей с диагнозом (40%) имеют этот наследственный тип, который часто поражает оба глаза. У детей, у которых нет этого наследственного типа ретинобластома развивается только в одном глазу.
Врачи не знают, что вызывает оставшиеся 60% ретинобластом. Но эти не наследуемые типы почти всегда затрагивают только один глаз.
Дети, у которых есть родитель, брат или сестра, у которых была ранее ретинобластома, должны пройти обследование на наличие ретинобластомы. Ребенку обычно необходимо проходить скрининг после рождения до 3 лет. Обследования включают в себя регулярные осмотры под общим наркозом. Как часто и как долго ребенок проходит обследование, зависит от уровня риска.
У некоторых детей также могут взять кровь на анализ гена RB1. Это возможно, только если член семьи, у которого была ретинобластома провериться первым.
Поговорите с вашим лечащим врачом, если у вас семейная история ретинобластомы. Они могут направить вашего ребенка в один из специализированных центров ретинобластомы. Вашему ребенку вряд ли понадобится обследование, если у более дальнего родственника, такого как двоюродный брат, есть ретинобластома. Однако в центре ретинобластомы могут объяснить, кто из семьи нуждается в обследовании.
Небольшая анатомия глаза
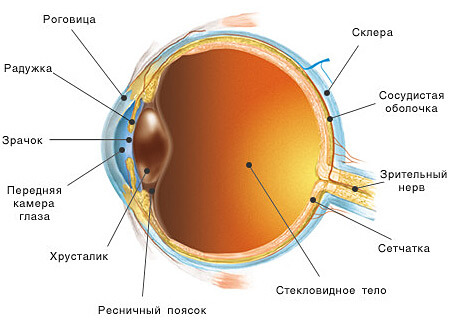
Чтобы понять, как развивается ретинобластома, нужно немного узнать о глазах и о том, как они работают. На глаз 3 основные части:
- глазное яблоко
- орбита
- вспомогательные структуры (или придаточные структуры), включая слезные железы и веко.
Глазное яблоко заполнено желеобразным веществом под названием стекловидное тело. У него спереди линза. Линза покрыта цветной частью глаза, называемой радужной оболочкой.
Линза и радужная оболочка фокусируют поступающий свет на заднюю часть глаза, называемую сетчаткой. Сетчатка похожа на пленку в фотоаппарате. Когда свет попадает на сетчатку, он передает сообщение в мозг через зрительный нерв. Это позволяет нам видеть.
Как развивается ретинобластома?
Ретинобластома — это рак сетчатки. Когда ребенок растет в утробе матери, глаза — это одни из первых органов, которым нужно развиваться. На самых ранних стадиях глаза имеют клетки, называемые ретинобластами, которые очень быстро растут. Позже они перестают расти и трансформируются в зрелые клетки сетчатки, которые могут обнаружить свет.
Очень редко незрелые ретинобласты продолжают быстро расти и не трансформируются в зрелые клетки сетчатки. Вместо этого они выходят из-под контроля и превращаются в раковую опухоль под названием ретинобластома.
Если опухоль не лечится, клетки продолжают расти, и рак заполняет большую часть глазного яблока. Он также может распространиться на другие части глаза и начать блокировать поток жидкости внутри глаза. Это приводит к увеличению давления и может привести к потере зрения.
Большинство ретинобластом обнаруживаются на ранних стадиях и успешно лечатся до того, как распространятся за пределы глазного яблока. Если ретинобластомы распространяются (метастазируют), опухоль может попасть в любую точку тела, включая мозг, кости и лимфатические узлы. При распространении их трудно лечить.
Симптомы ретинобластомы
Большинство детей с ретинобластомой кажутся здоровыми. Но два общих признака, которые родители впервые замечают у своего ребенка:
- странно выглядит зрачок;
- косоглазие.
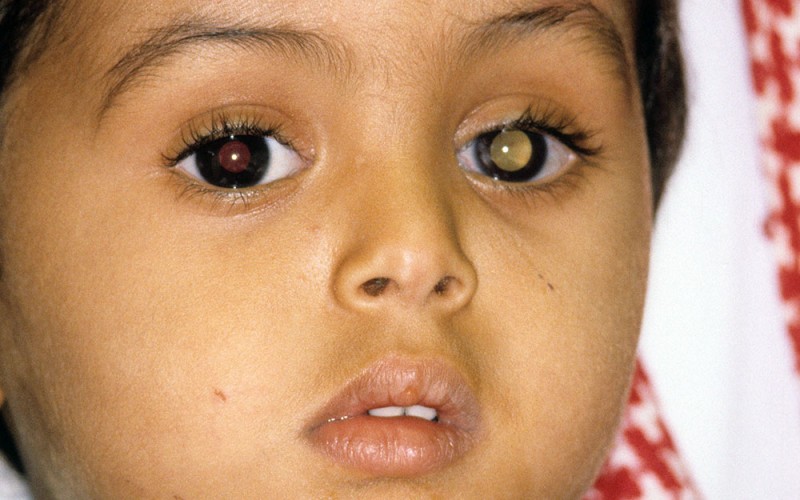
Зрачок может выглядеть белым, как кошачий глаз, отражающий свет. Иногда это замечается на фотографиях, когда используется вспышка, и зрачок выглядит белым, а не типичным красным цветом. Ребенок может и не видеть или глаз может быть красным и воспаленным. Дети обычно не жалуются на боль.
В очень редких случаях ребенок, который не набирает вес или нормально не развивается, может быть направлен к детскому врачу-специалисту (педиатру). Во время обследования ребенка в анализе крови обнаруживается аномальный ген ретинобластомы (RB1).
Врач должен направить вашего ребенка к окулисту, если зрачок глаза выглядит белым, а не черным. Вам с ребенком необходимо обратиться к этому специалисту в течение 2 недель после направления.
Стадии ретинобластомы
Стадия рака укажет, насколько она велика и распространилась ли. Как лечится ретинобластома, зависит именно от стадии опухоли.
Ретинобластома имеет 2 основные стадии:
- Внутриглазная ретинобластома: опухоль полностью в глазу и не распространился. Специалист вашего ребенка более точно помещает опухоль в одну из нескольких более точных подгрупп (от A до E) в зависимости от размера и положения опухоли в глазу. У большинства детей диагностируется это локализованное заболевание. Более 9 из 10 этих детей (90%) излечиваются.
- Внеглазная ретинобластома: опухоль распространилась за пределы глаза и в окружающие его ткани. Возможно, он распространился и на другую часть тела.
Лечение
Существуют множество различных методов лечения ретинобластомы.
Небольшие опухоли будут нуждаться в местной терапии. То есть лечение только для самого глаза. Большие опухоли можно лечить с помощью химиотерапии, лучевой терапии или хирургического вмешательства.
Небольшие опухоли нуждаются в местном лечении. Это означает лечение только для самого глаза.
Вашему ребенку могут назначить:
- лазерную терапию;
- криотерапию (заморозка);
- термотерапию (термическая обработка).
Эти процедуры направлены на уничтожение опухоли.
Дети проходят лечение во время сна под общим наркозом. Некоторые дети могут пройти химиотерапию после местного лечения.
Большие опухоли можно лечить с помощью:
- радиотерапии;
- хирургии;
- химиотерапии.
Вашему ребенку могут провести комбинацию этих процедур.
Некоторые опухоли лечат с помощью типа внутренней лучевой терапии, называемой брахитерапией. Небольшие радиоактивные пластинки (бляшки) сшиваются прямо над опухолью. Излучение разрушает опухоль. Пластины остаются на месте в течение нескольких дней, а затем удаляются.
Для большой опухоли, которая плохо реагирует на другое лечение, специалист вашего ребенка может предложить лучевую терапию всего глаза.
Для очень большой опухоли и когда глаз больше не работает, используется операция по удалению глаза. Ребенку ставят искусственный глаз, чтобы заменить потерянный.
Химиотерапия — это терапия с использованием лекарств для уничтожения раковых клеток. Ребенку может быть назначена химиотерапия, чтобы попытаться уменьшить опухоль.
Также врач вашего ребенка может предложить химиотерапию, если есть риск распространения рака.
Химиотерапевтические препараты, которые обычно используют врачи, включают:
- Винкристин;
- Карбоплатина;
- Этопозид.
В некоторых случаях ваш ребенок может пройти химиотерапию путем введения химиопрепарата в кровеносный сосуд (артерии) для пораженного глаза. Это называется внутриартериальной химиотерапией. Врачи чаще всего используют Мелфалан. Применяется обычно для ретинобластомы, которая продолжает расти после лечения, или для ретинобластомы, которая вернулась.
Побочные эффекты терапии
Врач вашего ребенка расскажет вам о возможных побочных эффектах. Побочные эффекты, которые могут возникнуть у ребенка, зависят от типа лечения, которое применялось.
Большинство родителей беспокоятся о том, потеряет ли их ребенок зрение. По возможности, врач постарается сохранить зрение глаз. Если поражен один глаз и его необходимо удалить, зрение другого глаза не пострадает. Дети учатся очень быстро адаптироваться и ведут нормальную жизнь, посещая обычную школу.
Если поражены оба глаза, то ребенок, скорее всего, потеряет зрение. Следовательно, им может понадобиться поддержка в связи с нарушением зрения, как в общеобразовательной школе, так и в специализированной школе.
После лучевой терапии на весь глаз у детей может развиться катаракта. Это зависит от типа лучевой терапии, которую им применяли. Катаракта — это помутнение хрусталика глаза, которое приводит к медленной потере зрения. Недавно была разработана новая методика лучевой терапии, которая щадит хрусталик.
Сухость глаз — еще один возможный побочный эффект лучевой терапии. Возникает в результате повреждения лучевой терапией слезных протоков. Если у ребенка есть этот побочный эффект терапии, ему нужно использовать глазные капли или искусственные слезы, чтобы сохранить влажность глаз и снизить вероятность заражения.
Длительные проблемы редки. Лучевая терапия может вызвать изменение формы лица. Это связано с тем, что кости в зоне лучевой терапии после могут расти не с той же скоростью, как раньше.
Но важно помнить, что большинство детей без лечения могут пострадать куда больше.
Возвращение ретинобластомы
Очень редко рак может вернуться снова. Или другая опухоль может развиваться в центре мозга. Это называется трехсторонней ретинобластомой и встречается очень редко. Симптомы включают в себя головные боли, чувство и тошноту. Обратитесь к врачу, если вас беспокоят симптомы проявляющееся у ребенка. Ваш ребенок будет находиться под пристальным наблюдением.
Дети с наследственной ретинобластомой также могут заболеть второй раз раком в более позднем возрасте. Но это редко. Врач поговорит с вами об этом, если есть риски.
Злокачественная опухоль глаза у детей. Еще недавно спасти ребенка можно было только удалив глаз. Сегодня ситуация иная — 98% излечения. Но беда в том, что офтальмологи на местах ленятся смотреть глаз с закапыванием препарата – для расширения зрачка. И ценное время упущено.
В сети собирают деньги на лечение и операции за границей. Норвегия, Швеция, Германия, США. На самом деле, в России прекрасно с этим справляются. Очередей нет. Технологии самые современные.
Как распознать вовремя болезнь, где лучше лечиться, можно ли вылечиться и сохранить глаз и зрение – на эти и другие вопросы любезно согласился ответить директор старейшего НИИ им. Гельмгольца член-корреспондент РАН, офтальмолог, заслуженный врач РФ, заслуженный деятель науки РФ, д.м.н. Владимир Нероев.
— Владимир Владимирович, расскажите, пожалуйста, что такое ретинобластома?
— Это заболевание называют еще раком сетчатки. Это внутриглазная злокачественная опухоль, развивающаяся в возрасте от 0 до 9 лет. Может поражать как один, так и оба глаза. В большинстве случаев выявляется в возрасте до 3 лет, при двухстороннем поражении – до 1 года. В России ожидаемая частота болезни – 100-120 детей в год, в США ежегодно диагностируется болезнь у 300 детей.
— В чем причина рака сетчатки?
Большой проблемой до настоящего времени является низкая выявляемость опухоли на ранних стадиях, что ухудшает прогноз заболевания. И это обидно! Своевременная диагностика и правильно проведенное лечение позволяют сохранить не только жизнь больным детям, но и орган зрения, как в косметическом, так и в функциональном отношении.
— Как повысить раннюю выявляемость ретинобластомы у детей?
— Это очень важный вопрос! Улучшить ситуацию можно, если повсеместно внедрить осмотр детей с широким зрачком в течение первых 3 месяцев жизни в поликлиниках и далее каждые полгода хотя бы до 3 лет. Особенно, если в семье есть случаи такого заболевания! При выявлении подозрительного очага на глазном дне или отсутствии эффекта от проводимого лечения немедленно направить ребенка на обследование под наркозом в специализированную клинику. Нужно просвещать родителей, а у педиатров и детских офтальмологов должна быть онконастороженность.
— Наглядный пример из работы Ваших специалистов лучше объяснит необходимость ранней выявляемости рака сетчатки.
— Мама привела девочку 3,5 лет к врачу, потому что заметила странное свечение в глазу. Был поставлен диагноз ретинобластома. Процесс зашёл очень далеко. Метастазы были повсюду. Был сделан специальный генетический тест на виво. Но, к сожалению, спасти девочку не удалось. При осмотре окулист районной поликлиники не удосужился расширить зрачок специальными каплями. А это занимает всего от 20 до 30 минут. Капли позволяют световому лучу офтальмоскопа проникать глубоко в глаз, предотвращая реакцию зрачка сужаться на свету.
В результате опухоль не была обнаружена вовремя. А жаль. Можно было сохранить и жизнь, и зрение. Это была долгожданная дочь.
Позже женщина пришла снова в наш НИИ к врачу, который боролся за жизнь первой девочки. Посетительница снова готовилась стать матерью. Ее волновал вопрос, нужно ли и как скоро показать ребенка специалисту после родов. Она боялась повторения трагедии. Врач объяснил, что нужно прийти на прием сразу после появления ребенка на свет.
— Какие признаки должны насторожить родителей?
Необходимые обследования и анализы перед госпитализацией:
- Анализы крови на гепатиты В, С, сифилис, ВИЧ (действительны 3 месяца);
- общий анализ крови, анализ мочи, биохимический анализ крови (7 дней);
- анализ кала на яйца гельминтов, соскоб на энтеробиоз (10 дней);
- анализ кала на кишечную группу – ребенка и сопровождающего (14 дней);
- ЭКГ, ЭхоКГ, заключения кардиолога и невролога (1 месяц);
- справку от стоматолога о санации полости рта (1 месяц);
- рентгеновский снимок органов грудной клетки (1 год);
- документы об отсутствии туберкулеза у сопровождающего лица (1 год);
- справку об отсутствии контактов с инфекционными больными за последние 21 день;
- данные о перенесенных ребенком заболеваниях, в том числе детских инфекциях;
- данные о прививках, обязательно о дате последней прививки против полиомиелита;
- подробную выписку из истории заболевания;
- подробные данные о лечении по месту жительства (если проводилось);
- подробные данные обследования, если имеются: МРТ, КТ, гистологические препараты (стекла и блоки).
— Что еще должно насторожить родителей и медиков?
Обследование
— Как организовано лечение рака сетчатки в вашем институте?
— Институт глазных болезней им. Гельмгольца на протяжении 40 лет является лидером в лечении детей с этой тяжелой патологией. Лечение полностью соответствует мировым стандартам.
Нет ни одного известного метода, который бы не использовался для диагностики и лечения РБ. Мы пионеры во внедрении не только локальных методов разрушения опухоли, таких как: брахитерапия, криодеструкция, лазерные методы, но и различных методов химиотерапии, как системной, так и локальной. Впервые в России мы использовали интраартериальную и интравитреальную химиотерапию. При интраартериальной химиотерапии (ИАХТ) противоопухолевый препарат вводится прямо в основную артерию, снабжающую кровью глаз. При внутриартериальном введении лекарственное средство подводится точно к очагу. Процедура проводится в условиях операционной, под наркозом. При интравитреальной химиотерапия (ИВХТ) препарат вводится в глаз, а именно в стекловидное тело, пораженное опухолью. Процедура также проводится в операционной. В большинстве случаев используется при опухолевом распространении на стекловидное тело.
— Можно коротко описать другие методы разрушения опухоли?
— Среди локальных методов известны:
Брахитерапия – облучение опухоли с помощью подшивания к глазу радиоактивной пластинки – офтальмоаппликатора. Преимущество метода налицо: врачи подводят максимальные дозы излучения прямо на опухоль. А окружающие ткани при этом не попадают под излучение. При криодеструкции низкими температурами (холодом) воздействуют на очаг РБ. Опухоль при замораживании разрушается, рост клеток с нарушенной структурой останавливается. Правда, это актуально при злокачественной опухоли высотой не более 3 мм.
Транспупиллярная диод-лазерная термотерапия (ТТТ) – бесконтактное лечение инфракрасным излучением. Раковые клетки гибнут от длительного прогревания при температуре до 45-55º.
План лечения подбирает врач, как правило, системное и локальное лечение проводятся параллельно.

Офтальмоаппликаторы
— Сколько детей поступает в ваш институт в год?
— В наш центр поступает 2/3 всех детей с ретинобластомой из разных регионов России и СНГ. Ежегодно лечение получают порядка 250 детей с ретинобластомой, из них около 60 – это первичная РБ. За прошедшие годы в нашем центре пролечено более 3000 детей с этим недугом.
— В социальных сетях ведется сбор средств на лечение детей с ретинобластомой в зарубежных клиниках. Насколько это оправдано? Может ли наш подход конкурировать с зарубежным?
— Тем не менее, некоторые родители стремятся попасть в западные клиники. Чем это вызвано?
— Судите сами. 4-летняя девочка наблюдалась в нашем НИИ. Причем попала в запущенном состоянии. Обследования указали на метастаз. Глаз спасти было невозможно. Речь шла о спасении жизни пациентки и сохранении второго глазика. Мы поговорили с родителями, обсудили данные тестов, анализов, историю болезни. Рассказали, что после удаления помогут подобрать детский протез и тоже объяснили, что глазной протез – это не только косметическая мера, но и функциональная.
Был назначен день операции, но мама с девочкой не явилась, на телефонные звонки родительница не отвечала. Через некоторое время выяснилось, что маму кто-то убедил, что в Израиле за 450 тыс. евро спасти глаз можно. Женщина поверила им, отказалась от операции у нас и стала собирать средства на лечение за границей. Особо стоит подчеркнуть, что в НИИ им. Гельмгольца это бесплатная операция!
Как обстоят дела сейчас у этого ребенка, неизвестно, большая вероятность, что его нет в живых, поскольку операция нужна была срочная.
— Каковы прогнозы в лечении ретинобластомы?
— Разработанная в нашем институте система комбинированного органосохраняющего лечения, утвержденная как в стандартах, так и в клинических рекомендациях, с высокой степенью эффективности позволяет сохранить глаз и зрение больному ребенку, что имеет огромное социальное значение. Выживаемость при этом тяжелейшем заболевании находится на уровне мировых показателей и достигает 98%. Главное – выявлять опухоль на ранних стадиях и направлять больных в специализированные офтальмоонкологические центры.
— Ребенку спасли жизнь, глаза. Казалось бы самое страшное позади. Тем не менее, что ждет юных пациентов после РБ?
— После лечения каждому пациенту, вернее, его родителям составляется план посещений, тестов и обследований. Это индивидуально, так как зависит, какие методы воздействия на опухоль применяли. Мы всегда особо подчеркиваем, что ни в коем случае нельзя оставаться без наблюдения врача после лечения. И после эффективного лечения случаются рецидивы. Чем раньше их выявим, тем лучше. А ребенок после лечения может возвращаться в детский сад, школу. Опять же рекомендации по питанию, нагрузкам даст лечащий врач.
Текст: Александра Грипас

Злокачественные опухоли прочно заняли первые позиции в списке причин заболеваемости и смертности. Однако новообразования не являются исключительной прерогативой людей в возрасте. Определённые типы опухолей встречаются у детей. Источником развития злокачественного процесса может стать любая ткань: костная, мышечная, эпителиальная, нервная. Органы чувств также поражаются онкологическим процессом. Ретинобластома принадлежит к типу опухолей, которые преимущественно встречаются у детей раннего возраста.
Ретинобластома: онкология сетчатки
Глаз имеет исключительно сложное строение. В составе небольшого глазного яблока природа предусмотрела защиту от внешних негативных факторов — наличие фиброзной оболочки, оптическую систему для чёткого видения предметов и структуру, воспринимающую световые волны — сетчатку.

Источником ретинобластомы являются клетки сетчатки глаза
Пигментная оболочка является дном глазного яблока, которое снаружи покрыто соединительной тканью (склерой). Свет на сетчатку попадает только после прохождения через роговицу, хрусталик и стекловидное тело. Образ предмета формируют особые клетки — палочки и колбочки, являющиеся частью пигментного эпителия. Каждая из них содержит особое химическое вещество. Преобразование пигмента при попадании света вызывает возникновение электрического импульса, который по зрительному нерву для обработки поступает в мозг.
Ретинобластома — злокачественная опухоль, произрастающая из пигментного эпителия сетчатки и вызывающая:
- потерю зрения;
- повышение внутриглазного давления;
- распространение вторичных очагов в мозг и другие органы.
Ретинобластома — удел детей первых лет жизни. В настоящее время частота заболевания составляет 1 случай на 10–13 тысяч новорождённых. На долю этой опухоли приходится пять процентов от всех новообразований, выявленных у детей до 15 лет. Группу риска составляют дети до трёх лет. Ретинобластома одинаково часто встречается у мальчиков и девочек.

Ретинобластома развивается в раннем детском возрасте
Виды и формы ретинобластомы
Ретинобластома подразделяется на несколько основных вариантов:
- По причине возникновения ретинобластома имеет такие формы:
- наследственная, для которой характерно наличие нескольких случаев в семье у родственников;
- спорадическая, при которой опухоль явилась результатом спонтанного изменения генов.
- По степени распространённости процесса выделяются следующие формы ретинобластомы:
- монолатеральная (монокулярная), при которой поражена сетчатка одного глаза;
- билатеральная (двусторонняя), характеризующаяся появлением опухолевого процесса на обеих сетчатках;
- трилатеральная, при которой онкологический процесс поражает не только пигментную оболочку обоих глаз, но и шишковидную железу в самом центре головного мозга.
- По характеру роста опухоль делится на следующие виды:
- ретинобластома с эндофитным ростом — в этом случае опухоль быстро прорастает структуры глазного яблока, орбиты и соседние ткани;
- ретинобластома с экзофитным ростом — новообразование происходит из наружных слоёв сетчатки и вызывает её отслойку;

Экзофитный рост опухоли вызывает отслойку сетчатки

Ретинобластома может иметь несколько точек роста
Стадия онкологического процесса при опухоли сетчатки определяется по системе TNM:
- Латинская буква Т обозначает степень распространения опухоли:
- стадия T1 — поражение опухолью не более четверти пигментной оболочки глаза;
- стадия Т2 — ретинобластома, занимающая от четверти до половины всей площади сетчатки;
- стадия Т3 — вовлечение в онкологический процесс более половины площади пигментной оболочки и прорастание соседних структур глазного яблока;
- стадия Т4 — поражение опухолью всех структур глазного яблока, орбиты и соседних тканей.
- Латинская буква N обозначает вовлечение в процесс близлежащих лимфатических узлов:
- стадия N0 — отсутствие проникновения опухоли в ближайшие лимфоузлы;
- стадия N1 — поражение онкологическим процессом шейных, подчелюстных лимфоузлов.
- Латинская буква М обозначает появление вторичных очагов опухоли (метастазов) в отдалённых органах:
- М0 — отсутствие метастазов;
- М1 — формирование вторичных очагов опухоли.
Причины и факторы развития
Любой онкологический процесс представляет собой появление в организме клеток с изменённым наследственным материалом. В генах зашифрована вся информация о строении и функционировании всех типов органов и тканей. Поломка кода приводит к образованию особого вида клеток — атипичных.
Отличий в этом случае наблюдается много. Злокачественная клетка не стремится выполнять предназначенную функцию и подчиняться контролирующим сигналам организма. Основная цель — взять из кровотока побольше питательных веществ и размножиться во всех органах и тканях. Злокачественная опухоль для обеспечения своих потребностей выделяет в кровоток особые химические вещества, вызывающие в этом месте активный рост сосудов.
В случае ретинобластомы точно уставлено место генетического кода, в котором происходит катастрофическая поломка.

Ретинобластома — следствие поломки генетического кода
В 10% случаев опухоль сетчатки сочетается с другими наследственными аномалиями, вызванными нарушением строения целой хромосомы, содержащей множество участков зашифрованной информации. В остальных случаях поражение сетчатки онкологическим процессом происходит из-за поломки всего одного гена RB1.
В 60–75% случаев дефектный участок бывает получен ребёнком по наследству от родителей. Даже при наличии у одного из них подобной аномалии сын или дочь с 50%-й вероятностью будет иметь это заболевание (аутосомно-доминантный тип наследования).

При аутосомно-доминантном типе наследования в семье имеется множество случаев заболевания
При такой форме передачи гена регистрируются семейные случаи ретинобластомы, которые можно проследить при изучении дерева родословной. У родственников имеется также повышенный риск (40%) развития других видов опухолей. Для семейной формы характерно появление заболевания в грудном возрасте. Чаще всего при этом опухоль поражает сетчатку обоих глаз.
В остальных случаях поломка гена происходит спонтанно в клетках сетчатки (спорадическая форма). При этом болезнь развивается, как правило, в более поздний период (в 2–3 года) и поражает пигментную оболочку одного глазного яблока.

Ретинобластома — опухоль из изменённых палочек и колбочек сетчатки
Цвет глаз не влияет на развитие ретинобластомы.
Признаки развития опухоли
Опухоль может поражать любой отдел оптически деятельной сетчатки. Признаки заболевания зависят от стадии и распространённости онкологического процесса.
Методы диагностики
Для установления точного диагноза и степени распространённости онкологического процесса необходимо выяснение всех деталей начала и развития заболевания, наличия случаев ретинобластомы у родственников. Затем прибегают к инструментальным и лабораторным методам диагностики:
-
осмотр глазного дна позволит установить степень поражения сетчатки и её отслойку при экзофитном характере роста опухоли;

Осмотр глазного дна — основа диагностики заболевания

При помощи щелевой лампы можно определить степень распространения опухоли на другие структуры глаза

Ультразвуковое исследование определит размеры опухоли и степень её распространения

Компьютерная томография орбиты позволит точно оценить степень распространения опухоли
Методы лечения
Лечение ретинобластомы проводится под контролем офтальмолога, офтальмохирурга и онколога.
Ретинобластома обязательно подвергается оперативному лечению. Однако сохранить зрение поражённого глаза не всегда представляется возможным.
При небольшом размере опухоли применяется прицельное воздействие высокой температурой (термотерапия), холодом (криодеструкция) или световым пучком (фотокоагуляция). Эти способы призваны уничтожить злокачественные клетки.

Метод фотокоагуляции сетчатки используется при небольших опухолях
При распространении ретинобластомы с сетчатки на другие отделы глаза, повышении внутриглазного давления проводится удаление глазного яблока с последующей установкой искусственного протеза. Если опухоль вышла за пределы глаза, используется его удаление вместе с костными стенками глазницы (экзентерация).

После удаления глаза по поводу ретинобластомы проводится протезирование
Ретинобластома чрезвычайно чувствительна к рентгеновскому облучению. Лучевое лечение проводится в несколько сеансов. Доза подбирается индивидуально врачом-радиологом.
Облучение опухоли может производиться дистанционно, когда рентгеновский источник находится на расстоянии от патологического очага. Контактный способ подразумевает применение аппликаций радиоактивных веществ непосредственно на глазное яблоко. Однако в этом случае увеличивается вероятность осложнений лучевой терапии: язвы и воспаления роговицы, помутнения хрусталика.
В лечении ретинобластомы высокую эффективность показала химиотерапия. Введение в организм противоопухолевых препаратов препятствует распространению злокачественного образования и уменьшает его размеры.
Лекарственные вещества применяются в виде инъекций непосредственно в патологический очаг или внутривенных вливаний. В большинстве случаев используется комбинация из нескольких препаратов. Онкологом могут быть назначены следующие фармакологические средства:
- Карбоплатин;
- Доксорубицин;
- Цисплатин;
- Винкристин;
- Этопозид.
Химиопрепараты, к сожалению, не могут выбрать из всей массы клеток организма только злокачественные. Здоровые структуры также подвергаются негативному влиянию. Особенно страдает в этом случае процесс кроветворения, вследствие чего развивается малокровие и ослабляется иммунитет.
Осложнения и прогноз
Прогноз лечения ретинобластомы индивидуален, однако ухудшает его наличие следующих факторов:
- множество точек роста опухоли;
- размер опухоли превышает половину глазного яблока:
- распространение ретинобластомы в стекловидное тело;
- прорастание опухоли в ткани глазницы;
- прорастание опухоли в структуры сосудистой оболочки глаза и зрительного нерва;
- наследственный характер заболевания.
При прорастании ретинобластомы в глазницу риск метастазирования повышается до 78%. Основное осложнение опухоли — рецидив после проведённого лечения. Для профилактики подобного состояния ребёнок должен пожизненно находиться на диспансерном учёте и регулярно осматриваться врачом-офтальмологом. Возможность обучения по общей программе и занятий спортом определит врач в зависимости от стадии процесса и успеха лечения.
Ретинобластома — серьёзный онкологический диагноз. Чем раньше он поставлен, тем больше шансов на благоприятный исход лечения и сохранение зрения. Обязательный диспансерный осмотр детей — основной способ распознать болезнь на начальных этапах.
Читайте также:

