Дермоидные и эпидермоидные кисты челюстно лицевой
Дермоидные кисты, или дермоиды, располагаются в местах, где в стадии эмбрионального развития организма находились щели и борозды или складки эктодермы.
В челюстно-лицевой области дермоиды могут располагаться у корня носа между бровями, а также у внутреннегои наружного,краев глазницы или ближе к виску, на спинке носа и на его кончике, на щеке около крыльев носа, в середине щеки, у дна полоти рта, по средней линии шеи, под углом нижней челюсти.
Обращаются больные к врачу из-за косметических недостатков или функциональных расстройств, когда опухоль достигает больших размеров. В детском возрасте обращения по поводу дермоида

Дермоид определяется как опухоль шаровидной или овальной формы, располагающаяся в мягких тканях или на костном основании (например, у глазницы), размером от лесного ореха до куриного яйца и больше (рис. 226, 226а). Растет опухоль медленно, незаметно.

При пальпации неглубоко расположенного дермоида ощущается упругая или тестоватая опухоль; в отличие от атеромы кожа над ней подвижна, легко берется в складку.

Дермоидная киста дна полости рта локализуется в промежутке между внутренней подбородочной остью (spina mentalis interna) и подъязычной костью, над челюстно-подъязычной мышцей между m. geniohyoideus и т. genioglossus. Киста, примыкающая к подъязычной кости, перемещается при глотательных движениях; признак этот отсутствует, если дермоид прилежит ближе к подбородку (рис. 227, 227а). В последнем случае видно выпячивание опухоли в переднем подъязычном пространстве, причем передняя часть языка отодвигается кверху и кзади. При дермоиде большого размера слизистая оболочка оказывается растянутой, вследствие чего опухоль, просвечивая, как бы приобретает желтовато-голубоватый оттенок, что делает ее несколько похожей на ранулу или липому.

При исследовании опухоли одновременно со стороны полости рта и снаружи (бимануально) можно убедиться в некоторой подвижности кисты, так как она с прилежащими мышцами и фасциями, так же как с кожей и слизистой оболочкой полости рта, не срастается, если только не подвергалась ранее воспалительным процессам.
Иногда дермоид располагается не по средней линии, а кнаружи от подбородочно-подъязычной мышцы, что затрудняет отличие дермоида от кисты подъязычной слюнной железы.
На шее дермоидная киста чаще встречается сбоку, ниже подчелюстной слюнной железы, в пространстве между передним краем грудино-ключично-сосковой мышцы и задним брюшком двубрюшной мышцы.
Оболочка дермоида отличается плотностью, внутренняя выстилка ее построена из ткани, аналогичной коже, с ее придатками — сальными и потовыми железами и волосяными луковицами. Иногда целостность выстилки нарушается и дефект заполняется грануляциями.
Дермоидные кисты содержат кашицеобразную массу, образовавшуюся от распада эпителия, продуктов выделения сальных желез, примеси серозной жидкости. Часто об,нар уживаются свободнолежащие волосы, свернутые в колечко. Масса имеет грязно-белый цвет и неприятный запах.
Лечение. Лечение оперативное. При дермоиде дна полости рта чаще пользуются наружным разрезом по верхней шейной складке или срединным разрезом шеи от подбородка. После рассечения и отслаивания кожи и глубжележащих тканей дермоидную кисту высвобождают полутупым путем. Если опухоль оказывается значительно выстоящей в полость рта, то ее _вылущивают внутриротовым путем. В основном же оперативный подход определяется локализацией кисты по . отношению к челюстно-подъязычной мышце.
26.1. ДЕРМОИДНЫЕ (ЭПИДЕРМОИДНЫЕ) КИСТЫ
Развиваются в результате порока развития эктодермы. В связи с особенностями патогенеза данные кисты имеют определенную локализацию: в области мягких тканей дна полости рта и шеи (встречаются чаще), поднижнечелюстной, периорбитальной и периназальной областях. Крайне редко дермоидные (эпидермоидные) кисты располагаются в околоушно-жевательной, височной и щечной областях. Встречаются в любом возрасте, однако чаще в более молодом.
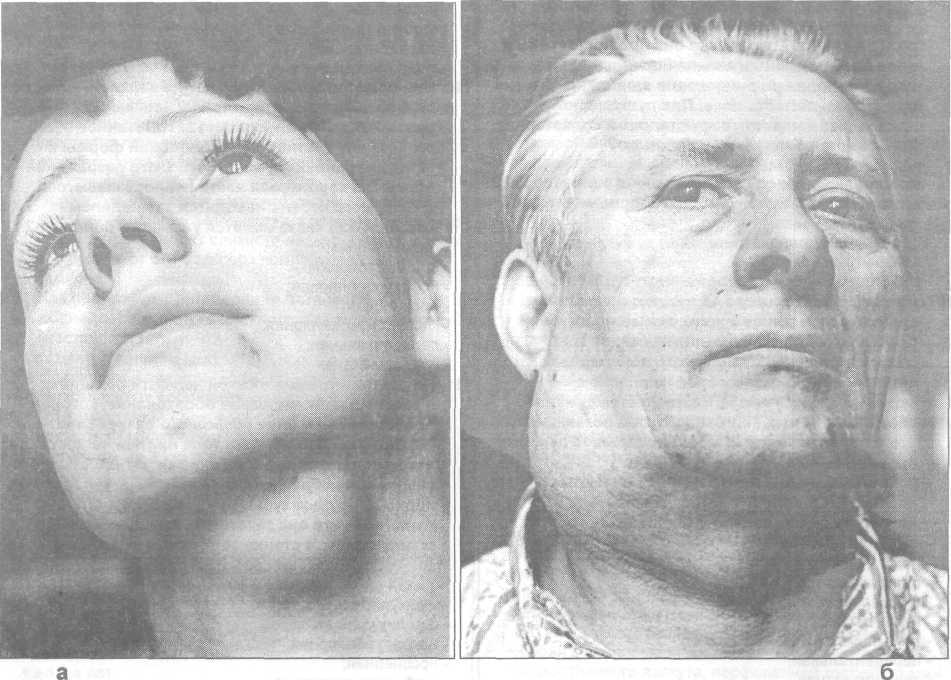
Рис. 26.1.1 Внешний вид больных с дермоидными кистами: а — мягких тканей нижнего отдела дна полости рта; б — верхней трети шеи справа.
Патоморфология. Стенка дермоидной кисты (тератомы) состоит из всех слоев кожи (дермы и эпидермиса) и ее производных (сальных и потовых желез, волос). Дерма представлена сосочковым (находится ближе к эпидермису) и сетчатым (ретикулярным) слоями. Оболочка дермоидной кисты плотная (толщиной от 1 мм до 2 мм), наружная поверхность кисты гладкая, цвет — желтовато-белый. Макроскопически стенка представлена плотной фиброзной тканью с выраженным сосочковым слоем, в котором находятся сальные и потовые железы, волосяные луковицы. Внутренняя поверхность кисты выстлана многослойным плоским эпителием. Содержимое дермоидов (кистозных тератом) представляет собой кашицеобразную (салоподобную) массу серого цвета с неприятным запахом (образуется в результате секреции сальных и потовых желез, слущивания эпителия). В кашицеобразной массе часто можно обнаружить волосы свернутые в колечки.
Оболочка эпидермоидной кисты более тонкая чем дермоида и представлена только эпидермисом со всеми свойственными ему слоями (базального, шиповатого, зернистого, блестящего и рогового). Дермы и кожных придатков в стенке эпидермоидной кисты нет. Содержимое эпидермоидных кист представлено роговыми чешуйками, которые подвергаются дегенерации (особенно при нагноении). При разрушении стенки кисты ее содержимое может проникнуть в окружающие ткани с развитием в них хронического воспаления с наличием в грануляционной ткани гигантских клеток инородного тела. В нагноившихся кистах эпителиальная выстилка может отсутствовать. В этих случаях патогистологический диагноз устанавливают на основании выявленных роговых чешуек, окруженных гигантскими клетками. При микроскопическом исследовании жидкого содержимого эпидермоидных кист в пунктате обнаруживают лейкоциты, слущенные эпителиальные клетки, ороговевшие чешуйки, кристаллы холестерина.
Клиника. Дермоидные (эпидермоидные) кисты растут медленно и безболезненно. Больные обращаются за медицинской помощью из косметических соображений или при нагноении кисты (появляется боль, припухлость и другие симптомы воспаления).
Клинически дермоидная (эпидермоидная) киста проявляется в виде опухолевидного, безболезненного образования округлой или овальной формы, величиной от 1 см. до 4 см. и более в диаметре. Располагается в толще мягких тканей. Консистенция образования — плотноэластичная (упругая) или тестоватая, поверхность — гладкая, с четкими границами. При отсутствии воспаления в окружающих мягких тканях киста легко смещается. Кожа над кистой обычно не изменена, в случае присоединения вторичной инфекции — становится гиперемированной.
Диагностика. Дермоиды (эпидермоиды) ошибочно можно принять за хронические лимфадениты, а при нагноении кисты - за острые и обострившиеся хронические лимфадениты. Пункция кисты и микроскопическое исследование содержимого помогает уточнить диагноз. Гнойное содержимое, полученное из нагноившегося лимфатического узла всегда более вязкое (сливкообразное) с наличием в пунктате большого количества типичных и атипичных форм лимфоцитов. Одонтогенные лимфадениты имеют причинную связь с периодонтитным (разрушенным зубом). В сомнительных случаях диагноз уточняется после проведения эксцизионной биопсии (полного удаления патологического очага).
Дермоиды дна полости рта, которые растут в сторону языка, можно принять за ранулу. В отличие от последней дермоидные кисты чаще локализуются по средней линии и просвечиваются через слизистую оболочку желтоватым цветом. Ранулы располагаются асимметрично к средней линии и просвечиваются через слизистую оболочку в виде полупрозрачного голубоватого образования, при пункции можно получить прозрачную тягучую жидкость с содержанием муцина и следов амилазы, а при цитологическом исследовании — клеток железистого эпителия.
Локализуясь на шее дермоидные (эпидермоидные) кисты имеют большое сходство со срединными или боковыми кистами. Пунктат последних жидкий, прозрачный, соломенно-желтого цвета, иногда бурый (с примесью крови). Более подробная дифференциальная диагностика этих опухолеподобных образований будет рассмотрена в следующих разделах этой главы.
Клинически метастазы злокачественных опухолей могут напоминать дермоиды. Для метастазов характерна малая болезненность, плотность на ощупь, отсутствие четких границ, ограниченная подвижность. Уточнить диагноз может помочь пункционная биопсия.
Дермоидные кисты следует дифференцировать со специфическими лимфаденитами (туберкулезными и др.) и злокачественными опухолями ретикулоэндотелиальной системы (лимфо- и ретикулосаркомой). Диагноз устанавливается на основании пункции и морфологического исследования биопсийного материала.
Лечение заключается в удалении кисты оперативным путем. При нагноении кисты ее вскрывают, эвакуируют содержимое и дренируют полость. Иссечение стенок кисты (цистэкто-мию) выполняют после стихания воспалительных явлений.
Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития и локализуются всегда ближе к середине, в проекции жаберных дуг. Чаще (47 %) это дно полости рта, область шеи, подчелюстная и пернорбитальная, приносовая области и крылья носа. Дермоиды и эпидермоиды могут быть как у детей раннего возраста, так и у детей 10-12 лет.
Жалобы. Жалоб ребенок не предъявляет, лишь при возникновении деформации лица больной или его родители обращают на это внимание.
Клиника. Характерная локализация этих образований и клинические признаки помогают определению диагноза: опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко, лишь при локализации в области дна полости рта, иногда нагнаивается. Кожа над образованием не изменена, свободно берется в складку.
Клинически отличить дермоид от эпидермоида трудно. Лишь гистологически определяют, что оболочка дермоидной кисты состоит из трех слоев кожи и ее производных (сальные, потовые железы, волосы), а оболочка эпидермоидных кист — из эпидермиса и не содержит дериватов кожи. Содержимое дермоидной кисты (продукты деятельности сальных и потовых желез) имеет кашицеобразную консистенцию, серого цвета, с неприятным запахом. Эпидермоидные кисты содержат салообразную массу без запаха. Проведение пункции с целью подтверждения диагноза не показано, так как получить пунктат невозможно в связи с густой консистенцией содержимого.
Дифференциальная диагностика. Дермоиды и эпидермоиды дифференцируют со срединными и боковыми кистами шеи, атеромами, опухолями околоушной железы, злокачественными опухолями ретикуло-эндотелиальной системы (лимфо- и ретикулосаркомы), мозговыми грыжами (на рентгенограмме костей лица определяется дефект костной ткани — грыжевые ворота, подтверждающие диагноз мозговой грыжи), метастазами рака в лимфатические узлы, пораже-
имфатических узлов при туберкулезе и саркоидозе. Дермоидные и эпидер- НПеМ ные кисты при нагноении следует дифференцировать с острым или М °"стрившимся хроническим лимфаденитом, нагноившейся атеромой.
Лечение кист хирургическое —удаление вместе с оболочкой. При локализа-" в надбровной области разрез кожи делается параллельно линии бровей, на ЦИИ носице - по естественным складкам. При удалении кист, расположенных в ПеР участках, наблюдается интимная связь их с надкостницей, а в кости есть Явление от опухоли. Поэтому удаление оболочки кисты в этом участке нужно проводить осторожно, чтобы не повредить ее. Дермоиды и эпидермоиды, локализующиеся в области дна ротовой полости (в верхнем его этаже), обычно расположены ближе к слизистой оболочке под языком, поэтому в таких случаях вскрывают только слизистую оболочку и подслизистый слой по уздечке языка. Ассистент смещает опухоль со стороны кожи в подподбородочном участке кверху, в равлении к ротовой полости, после чего хирург удаляет ее вместе с оболочкой


Рис. 167. Этапы удаления дермоидной кисты (интраоральный доступ)


Рис. 169. Эпидермоидная киста дна полости рта
ис. 168. Удаленная дермоидная киста
(рис. 166-171). Если кисты размещаются в нижнем этаже дна ротовой полости и деформация выходит наружу, разрез кожи делают по срединной линии (рис. 172-174).
Раздел б
Доброкачественные новообразования мягких тканей челюстно-лицевой области



Рис . 171. Макропрепарат эпидермоидной кисты того же больного
Рис . 173. После выделения нижнего полюса опухоли
Правильно выполненное хирургическое вмешательство, предусматривающее вылущивание опухоли с оболочкой, не дает рецидивов. Нагноившуюся кисту следует удалять после снятия воспалительных явлений, внимательно следя во время операции за тем, чтобы не осталось частей оболочки. Если опухоль спаяна
с подлежащими тканями, ее удаляют вместе с ними.
Рис . 170. Этап удаления эпидермальной кисты

Рис . 172. Дермоид дна полости рта. Обозначена линия разреза кожи над опухолью

Рис . 174. Удаленный дермоид после рассечения оболочки
Осложнениями дермоидных и эпи-дермоидных кист может быть их нагноение, а после неполного удаления — рецидивы.

КИСТЫ И СВИЩИ ЛИЦА, ШЕИ
Кисты и свищи разделяют на боковые, срединные, околоушные.
В свою очередь свищи классифицируют следующим образом (схема 10).
В области костных швов и соответственно щелям развивающейся полости рта могут образовываться дермоидные кисты обычного вида и строения. Стенка дермоидной кисты состоит из соединительной ткани, выстланной многослойным плоским эпителием.
Дермоидная киста, расположенная под m. mylohyoideus
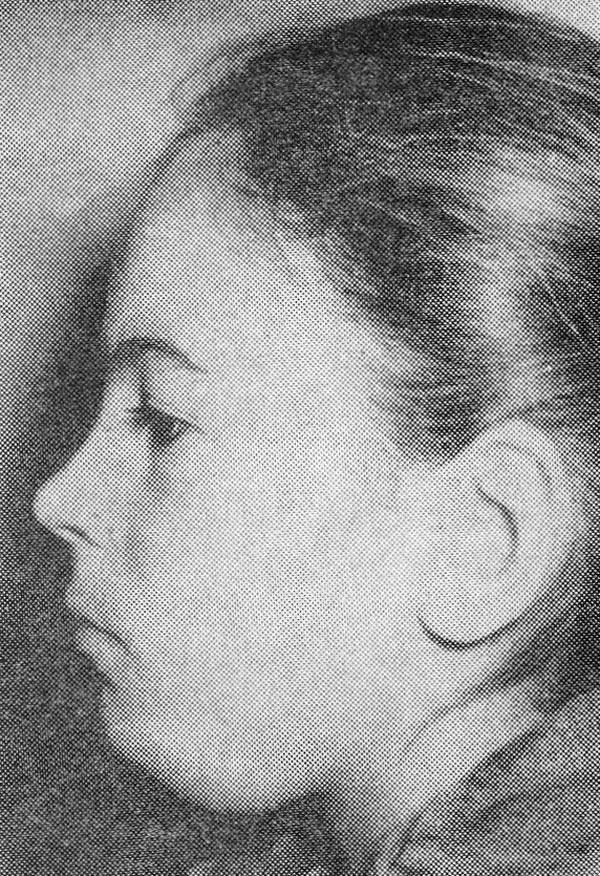
Дермоидная киста, расположенная над m. mylohyoideus
В стенке имеются сальные и потовые железы, а также волосяные луковицы. В полости содержится салоподобная кашицеобразная масса. Дермоидные кисты могут возникать под мышцами дна полости рта, под языком, в самом языке, в области корня носа, наружного и внутреннего угла орбиты и в надбровной области.
Определяются они по ограниченному выбуханию. Консистенция их мягкая, форма округлая или продолговатая. С кожей кисты не спаяны, подвижны, ножка дермоида соединяется с надкостницей. Рост опухоли первоначально малозаметный, позднее, в юношеском возрасте, усиливается.
Дермоидные кисты диагностировать легко, ибо от всех других опухолей они отличаются типичной локализацией. Однако при локализации дермоидных кист в области внутренней или наружной стенки орбиты и в надбровной области необходимо проводить дифференциальную диагностику с мозговыми грыжами, при которых могут отмечаться мозговые явления.
При мозговой грыже опухоль представляется более разлитой, иногда вправляется, увеличивается при напряжении, причем на рентгенограмме часто определяется костный дефект. Дермоиды дна полости рта в первую очередь необходимо дифференцировать с симпатобластомой. Как правило, дермоидные кисты дна полости рта обнаруживаются только у более старших детей и подростков.
Лечение дермоидных кист оперативное. Эпидермоидные кисты наблюдаются значительно чаще дермоидных. Располагаются они там же, где дермоидные, не отличаются от них и генетически.
Однако в противоположность дермоидной кисте полость эпидермальной кисты покрыта только эпидермисом, а содержимое кисты составляют преимущественно чешуйки кератина и кристаллы холестерина. В остальном клиническая картина и терапия эпидермальных кист не отличаются от таковых при дермоидных кистах.
Симптомом этих форм заболеваний нередко бывает асимметрия лица (выбухание по переходной складке слизистой оболочки преддверия полости рта) за счет изменения нормальной конфигурации челюстной кости. При пальпации ощущается плотное костное выпячивание, при истончении наружной костной пластинки — крипитирующий пергаментный хруст или флюктуация кистозной жидкости. Всегда обнаруживается леченый или нелеченый молочный зуб. При небольших размерах кисты симптомы…
Саркома Юинга обнаруживается исключительно в детском возрасте, наиболее часто в 13 лет. Заболевание может начинаться с приступа ноющих, тупых болей в пораженной области, ощущений жжения и жара, к которым вскоре присоединяются расшатывание зубов, припухлость мягких тканей, окружающих челюсть, и повышение температуры тела до 39—40°. Наряду с общей разбитостью и нарастающей слабостью у больных временами определяется…
Характерным и диагностически важным признаком является нахождение метастазов в регионарных лимфатических узлах, чего не наблюдается при истинной остеогенной саркоме. Рентгенологическая картина саркомы Юинга в челюстных костях проявляется в виде деструктивных изменений. Саркома Юинга Прямая рентгенограмма в лобно-носовой проекции. Костная ткань левой половины нижней челюсти разрушена. Последние характерны не только для этой опухоли, но могут наблюдаться…
Ретикулярная саркома является опухолью кости челюсти, часто наблюдается у детей младшего возраста, реже старшего. Клиническое течение ретикулярных сарком у детей старшего возраста медленное и на первых стадиях ее развития довольно доброкачественное. Опухоль длительное время остается одиночной и не выходит за пределы разрушаемой кости. Временами, как и при саркоме Юинга, могут наблюдаться сопутствующие местные воспалительные явления…
Эозинофильная гранулема (болезнь Таратынова) челюстных костей — сравнительно редкое и малоизученное заболевание, при котором на первый план выступает поражение пародонта. Впервые эозинофильная гранулема описана русским врачом Н. И. Таратыновым в 1913 г. В 1941 г. Lichtenstein и Jaffe описали солитарное поражение кости с наличием большого количества эозинофильных лейкоцитов в патологическом очаге и назвали заболевание «эозинофильной…
Врожденные кисты и свищи лица и шеи. Этиология, патогенез клиника лечение.
Кисты мягких тканейчелюстно-лицевой области и шеи могут быть врожденными и приобретенными. К врожденнымследует отнести дермоидные (эпидермоидные) кисты, срединные и боковые кисты (свищи) шеи, кисты околоушной области. К приобретенным - ретенционные кисты сальных желез (атеромы), кисты слизистых желез верхнечелюстных пазух и посттравматические кисты. Кисты больших и малых слюнных желез.
Развиваются в результате порока развития эктодермы. Встречаются в любом возрасте, чаще в более молодом.
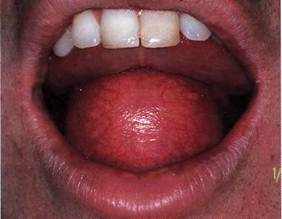
Клиника. Для данных кист характерен медленный, безболезненный рост. Основные жалобы больных связанны с косметическими проблемами. При нагноении кисты появляется боль, припухлость, инфильтрация и гиперемия кожи. Дермоидная (эпидермоидная) киста проявляется в виде ограниченного, гладкого, безболезненного образования округлой или овальной формы, различной величины, плотноэластичной упругой консистенции с тестоподобной поверхностью, располагающейся в толще мягких тканей. При отсутствии воспаления кожа над кистой не изменена, в окружающих мягких тканях киста легко смещается.
Расположение этих кист возможно самое разнообразное. Дермоиды (эпидермоиды), локализующиеся в глубине мягких тканей могут достигать больших размеров. Располагаясь в мягких тканях дна полости рта, кисты чаще локализуются по средней линии над челюстно-подъязычной мышцей и просвечиваются желтоватым цветом. В некоторых случаях кисты могут примыкать к подъязычной кости и смещаются вместе с ней при глотательных движениях. Может наблюдаться смещение органов дна полости рта, языка при локализации кисты в подъязычной области. На шее дермоидные (эпидермоидные) кисты локализуются между передним краем грудинно-ключично-сосцевидной мышцы и задним брюшком двубрюшной мышцы. В околоушной области эти образования могут располагаться под стволом или крупной ветвью лицевого нерва
Патологическая анатомия.Стенка дермоидной кисты состоит из всех слоев кожи и ее производных (сальных и потовых желез, волос). Дерма представлена сосочковым (находится ближе к эпидермису) и сетчатым слоями. Оболочка кисты плотная (толщиной от 1 мм до 2 мм), наружная поверхность гладкая, цвет — желтовато-белый. Макроскопически стенка представлена плотной фиброзной тканью с выраженным сосочковым слоем, в котором находятся сальные и потовые железы, волосяные луковицы. Внутренняя поверхность кисты выстлана многослойным плоским эпителием. Содержимое дермоидов представляет собой кашицеобразную (салоподобную) массу серого цвета с неприятным запахом (образуется в результате секреции сальных и потовых желез, слущивания эпителия). В кашицеобразной массе часто можно обнаружить волосы свернутые в колечки.
Оболочка эпидермоидной кисты тоньше, чем дермоида и представлена эпидермисом со всеми свойственными ему слоями (базального, шиповатого, зернистого, блестящего и рогового). Содержимое эпидермоидных кист представлено подвергнутыми дегенерации роговыми чешуйками. При длительном существовании возможно разрушение стенки кисты с последующим проникновением содержимого в окружающие ткани и развитием в них хронического продуктивного воспаления. В нагноившихся кистах эпителиальная выстилка может отсутствовать. При микроскопическом исследовании жидкого содержимого эпидермоидных кист в пунктате обнаруживают лейкоциты, слущенные эпителиальные клетки, ороговевшие чешуйки, кристаллы холестерина.
Дифференциальная диагностика с хроническими и специфическими лимфаденитами, ретенционными кистами слюнных желез. При локализации на шее необходимо дифференцировать со срединными или боковыми кистами шеи, метастазами опухолей.
Лечениезаключается в полном удалении кисты оперативным путем.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
H.Cushing был первым, кто описал эпидермоидную кисту пинеальной области.
С этого момента попытки многих хирургов (по одному случаю у каждого) удалить это образование, к сожалению, заканчивались безуспешно — все больные умерли после прямого хирургического вмешательства.
Только в начале 70-х годов появились сообщения об успешно проведенных операциях.
Краниоцеребральные эпидермоидные кисты (холестеатомы) — редко встречающиеся обьемные образования, как правило, доброкачественного характера. Они образуются в результате дистопии эпителиальных клеток зародышевого эктодермального слоя на третьей-четвертой неделе внутриутробного развития и представляют собой кисту, стенки которой — это многослойный плоский ороговевший эпителий, а содержимое — слущенные, кератизировавшиеся клетки, продукты их дегенерации (жирные кислоты, холестерол).
Эпидермоидные кисты
Эпидермоиды отличаются как от дермоидных кист, которые содержат элементы зародышевых клеток эктодермального и мезодермального происхождения (сальные железы, волосы и др.), так и от тератом, образующихся изо всех трех эмбриональных слоев. В эпидермоидных кистах отсутствуют типичные признаки опухолевого роста, и увеличение их объема осуществляется за счет деления клеток эпителия капсулы. Скорость их роста увеличивается линейно, в отличие от других опухолей, скорость роста которых увеличивается экспоненциально.
Эпидермоидные кисты встречаются в 0,5%-1,8% случаев всех объемных образований головного мозга. Распределение по полу почти равное. Возраст больных, как правило, несколько превышает 30 лет. По данным разных авторов, с момента проявления первых признаков заболевания до установления диагноза в среднем проходит 3,8 года.
Эпидермоидные кисты по сравнению с дермоидными реже поражают срединные структуры — селлярную и пинеальную области. Наиболее частая локализация эпидермоидных кист — мостомозжечковый угол. В отношении другой возможной локализации мнение исследователей разделилось; только в одной работе пинеальная область упоминается второй по частоте локализации эпидермоидных кист.
Интракраниальные эпидермоидные кисты встречаются чаще, чем дермоидные, и их соотношение по данным разных авторов варьирует от 4:1 до 10:1.
В нашей серии больных эти кисты встретились в 12 случаях. Из них у 7 больных были эпидермоидные кисты (3% от всех опухолей пинеальной области) и у 5 — дермоидные (2%). Эпидермоидные кисты пинеальной области составили около 5 % от общего числа краниоцеребральных эпидермоидных кист, оперированных за этот период в Институте.
В группе эпидермоидных кист возраст больных варьировал от 19 до 40 лет (медиана 30 лет), из них — 4 женщины и 3 мужчин. Дермоидные кисты встречались только у пациентов мужского пола, и все пациенты были дети в возрасте от 10 до 13 лет.
Средний срок с момента появления первых признаков заболевания до установления диагноза равняется 1,4 года для эпидермоидных и 6 месяцев для дермоидных кист.
Общим для всех больных явилась манифестация болезни с проявлениями внутричерепной гипертензии. К моменту госпитализации все больные жаловались на сильные головные боли, практически постоянного характера. Среднемозговая симптоматика, которая выявляется, как правило, при всех объемных образованиях пинеальной области, при эпидермоидных и дермоидных кистах выражена слабо.
В качестве патогномоничного симптома при дермоидных и особенно эпидермоидных кистах выделяют рецидивирующий менингит, так как содержимое кисты иногда прорывается в ликворную ситему и контактирует с мозговыми оболочками, вызывая явления асептического воспаления.
Ссылаясь на данные разных авторов и опираясь на собственный опыт, отметим, что, по сравнению с другими опухолями пинеальной области, эпидермоидные кисты этой локализации характеризуются более длительным анамнезом, медленным развитием гипертензионных явлений и более мягкой неврологической симптоматикой.
При компьютерной томографии (КТ) эпидермоидная киста пинеальной области выявлется как гомогенное образование пониженной плотности, без петрификатов и перифокального отека. У всех больных отмечается разной степени выраженности окклюзионная гидроцефалия с перивентрикулярным отеком.
Магнитно-резонансная томография (МРТ) более точно указывает отношение опухоли к окружающему мозговому веществу и крупным притоками системы большой вены мозга. По МРТ данным, по сравнению с КТ, эпидермоидные кисты пинеальной области в основном имеют негомогенное, дольчатое строение. Надо отметить, что, несмотря на информативность КТ и МРТ исследований, нередко диагноз уточняется только во время хирургического вмешательства, особенно при кистах небольшого размера (рис. 172).
При МРТ в режиме Т1 эпидермоидная киста гипоинтенсивна, в Т2, наоборот, — отмечается высокий сигнал (рис. 172,173).

Рис.172. Эпидермоидная киста пинеальной области. При КТ (а) иыяиляется округлое, гипоинтенсивное образование с небольшим петрификатом на периферии опухоли. При МРТ в режиме T1 (б) опухоль имеет гипоинтенсивный сигнал с четкими контурами. В режиме Т2 (в) сигнал от кисты выше, чем от ликвора.
Интересно отметить, что эпидермоидные кисты больших размеров практически во всех случаях распространяются в полость бокового желудочка по хороидальной щели (рис.173).

Рис.173. Эпидермоидная киста пинеальной области. Разные больные.
# МРТ и режиме T1 (а) выявляет больших размеров гомогенного строения образование с гипоинтенсивным сигналом. Из-за большого объема опухоль грубо компремирует окружающие структуры. В режиме T2 очаг имеет высокий сигнал (б). На фронтальном срезе визуализируется распространение кисты по хороидальной щели в боковой желудочек (в).
# МРТ в режиме T1 (г.д) выявляет больших размеров эпидермоидную кисту с четкими контурами и гипоинтенсивным сигналом. В режиме T2 (е) киста распространяется в направлении бокового желудочка и имеет резко выраженный гиперинтенсивный сигнал.
Дермоидные кисты
Для дермоидных кист характерны те же КТ признаки, как и для эпидермоидных, с некоторыми отличительными чертами — в структуре опухоли обнаруживаются петрификаты и скопление жира, возможно интенсивное накопление контраста. Для дермоидной кисты пинеальной области (рис.174) при МРТ характерна выраженная гетерогенность сигнала как на Т1-, так и на Т2-взвешенных изображениях: очаги гипоинтенсивности сигнала перемежаются с участками выраженного его повышения. Во всех случаях опухоль имеет достаточно четкие границы.
Целью хирургического лечения больных с эпидермоидными и дермоидными кистами является максимально радикальное удаление опухоли, так как эти новообразования являются радиорезистентными.
Дермоидные и эпидермоидные кисты имеют тенденцию к рецидивированию даже при оставленных небольших фрагментах капсулы опухоли. В связи с этим, хирург должен по мере возможности полностью удалить капсулу опухоли. Учитывая риск рецидива, больным после хирургического лечения должны регулярно проводить исследования КТ и МРТ для исключения продолженного роста, так как в связи с доброкачественной природой образования, клиническая симптоматика появляется лишь на поздних стадиях рецидива.
В трех наших наблюдениях до удаления опухоли производились шунтирующие операции — в 2-х наблюдениях с дермоидной и в одном с эпидермоидной кистами. В одном случае, несмотря на радикальное удаление дермоидной кисты, сохранилась окклюзия водопровода мозга, что потребовало ревизии шунтирующей системы и эндоскопической вентрикулостомии третьего желудочка.
Для удаления эпидермоидов и дермоидов пинеальной области были использованы три вида доступов: затылочный транстенториальный в 7-ми случаях, инфратенториальный супрацеребеллярный в 4-х и комбинированный доступ в одном случае.
Все операции закончились радикальным удалением опухоли, если не считать небольших фрагментов капсулы, оставленных в единичных наблюдениях.
После обнаружения опухоли производилось рассечение стенки кисты, ее содержимое удалялось путем аспирациии, отслаивания их изогнутым диссектором и хирургической ложкой. Плотные структуры, которые иногда обнаруживались в дермоидных структурах, иссекались ножницами. После интракапсулярного удаления содержимого капсула осторожно отделялась от прилежащих структур и по-возможности удалялась полностью.
Неудаленными оставлялись лишь небольшие фрагменты капсулы, плотно спаянные с такими структурами, как галенова вена или ее притоки, четверохолмная пластинка и др. Учитывая особенности доступа к пинеальной области — глубина локализации объема, узость пространства между сосудисто-нервными образованиями охватывающей цистерны, за которыми располагается основной объем опухоли, — некоторые участки капсулы кисты с фрагментами холестеатомных масс остаются вне поля зрения.
В таких случаях целесообразно применение зеркала. В конце операции рана тщательно промывалась физраствором, при этом остатки холестеатомных масс, расположенных в глубине раны, всплывали; это позволяло аспирировать их отсосом. В отдельных случаях небольшие, хорошо отграниченные дермоидные кисты могут быть удалены целиком (рис. 174).

Рис.174. МРТ (а,б,в) больного с дермоидной кистой пинеальной области выявляет гетерогенное строение опухоли, содержащей жир и холеетеатомные массы.
Все больные операцию перенесли удовлетворительно, течение послеоперационного периода было без осложнений. Только у одной больной отмечены выраженные признаки асептического менингита, которые были быстро купированы с помощью кортикостероидов.
Некоторые авторы рекомендуют ирригацию ложа удаленной опухоли гидрокортизоном и парентеральное введение кортикостероидов для предотвращения развития послеоперационного асептического менингита.
Во всех случаях больные выписаны из стационара в хорошем состоянии, с положительной динамикой.
Наблюдение за больными в динамике не обнаружило рецидивов ни в одном случае — срок наблюдения от 40 до 180 месяцев (медиана около 80 месяцев).
Читайте также:

