Цитограмма в клеточного рака



- Что такое цитограмма
- Что такое цитограмма воспаления
- Что такое ключевые клетки
Цитограмма - исследование эпителия во влагалище. Опытным путем определяется степень изменения состава клеток, сила влияния на них различных процессов. Цитограмма помогает узнать текущую фазу цикла менструаций, наличие воспалений и заболеваний, соответствие результатов исследования возрасту пациентки.
Ткани для изучения доктор берет шпателем, соскабливая материал с внутренней поверхности влагалища. Врачи настаивают на том, чтобы пациентки перед обследованием не спринцевались, не занимались сексом, и не принимали гормональные контрацептивы.

Цитограмма не проводится сразу после осмотра гинекологом и при наличии сильных воспалений.
Суть и методика анализа тканей
Соскобленные ткани тонким слоем наносятся на специальное лабораторное стекло. Чтобы предотвратить высыхание клеток и их деформацию, материал обрабатывается особым составом. Как правило, для этого используется смесь Никифорова, в которую опускают стекло с материалами на 15-25 минут.
После закрепления клеток, мазок подвергается окрашиванию разными способами. Чаще всего производится окраска по Папаниколау. Данная методика очень точно раскрывает весь набор признаков, которые требуются для оценки цитоплазмы как ядра, так и клеток.
Во время исследования лаборант осуществляет подсчитывание клеток во всех слоях плоского эпителия.
Для чего назначается проведение цитограммы
Любая совершеннолетняя женщина должна регулярно проходить цитограмму, так как это исследование лучше других анализов определяет наличие раковых клеток в женских половых органах. Онкология с помощью цитограммы определяется очень точно. При этом беременным женщинам с 23 недели срока нежелательно делать данную процедуру.
С помощью цитограммы врачи легко диагностируют следующие заболевания: эрозию или рак шейки матки, опасные изменения в слизистой, венерические или же вирусные болезни, поражающие изнутри шейку матки.
Если гинеколог настаивает на данном исследовании, значит, в этом есть острая необходимость.
Бывает так, что врач сам не рекомендует проведение цитограммы, не обосновывая это никакими противопоказаниями. Это можно назвать халатностью, так как очевидно пренебрежение профилактическими мерами. В данном случае следует самостоятельно выяснить, как и где провести исследование.
— Валентина Ивановна, расскажите, в чём суть цитологического исследования в гинекологии?
— Цитологическое исследование – это пап-тест (мазок) на патологию шейки матки, который необходимо сдавать ежегодно. Проводится он для ранней диагностики предраковых и раковых болезней шейки матки.
— Какие бывают виды цитологического исследования? Каковы их особенности?
— Существует два вида цитологического исследования. Традиционный, когда материал, взятый из канала шейки матки и с поверхности шейки матки (эндоцервикса и экзоцервикса), наносится на предметное стекло. И второй – метод жидкостной цитологии. В этом случае материал забирается специальной щёточкой сразу с эндо- и экзоцервикса и переносится в контейнер с жидкостной средой. Преимущество этого метода в том, что все клетки, взятые из канала шейки матки и с поверхности шейки матки, находятся в контейнере и не высыхают. В ходе исследования методом жидкостной онкоцитологии в материал могут попасть слизь, эритроциты, лейкоциты. Цитолог отделяет клетки эндоцервикса и экзоцервикса, чтобы провести качественное исследование. Жидкостная онкоцитология считается более информативным методом диагностики. Но это достаточно дорогостоящее исследование, и в практике широко не используется.
Традиционная онкоцитология – основной способ, которым пользуются акушеры-гинекологи в своей практике для диагностики патологий шейки матки. Очень важны качество забора материала и техника его нанесения на стекло.
— Правильно ли я понимаю, что качество мазка может быть плохим (неинформативным)?
— Да, это возможно. Но такое бывает очень редко. Когда мы получаем результат онкоцитологии, взятой традиционным способом (на два стекла), то в нём обязательно отмечается, что мазок хорошего качества, содержит достаточное число клеток цилиндрического и плоского эпителия.
— Какие патологии могут быть выявлены в ходе исследования мазков на цитологию? Как правильно расшифровать результат исследования?
— Сама цель забора материала для анализа – ранняя диагностика патологий шейки матки. Результаты анализа мазков на цитологию шейки матки могут быть следующими:
В) Ещё один результат – цитограмма ЦИН 2 (CIN2), т. е. цервикальная интраэпителиальная неоплазия второй (средней) степени.
Г) Четвёртый возможный результат мазка – ЦИН 3 (CIN3), цервикальная интраэпителиальная неоплазия 3 степени. Это тяжёлая дисплазия шейки матки, расценивается как рак in situ (начальная ступень развития рака шейки матки).
Д) Следующее цитологическое заключение – рак шейки матки.
— Валентина Ивановна, а известны ли причины таких изменений? Почему они возникают?
— На сегодняшний день установлено, что причина дисплазии и рака шейки матки – ВПЧ-инфекция. ВПЧ – это аббревиатура вируса папилломы человека. Синоним ВПЧ-инфекции, который встречается в информационном поле – папилломавирусная инфекция (ПВИ).
Немецкий учёный Харальд цур Хаузен в 1983 году доказал, что рак шейки матки вызывается вирусом папилломы человека, передающимся половым путём. За это открытие в 2008 году он получил Нобелевскую премию.
— Что делают акушеры-гинекологи после того, как получат результаты мазка на цитологию?
— При выявленных дисплазиях (любой степени) выполняется кольпоскопия и биопсия шейки матки. Женщина обследуется на ВПЧ-инфицирование и проводится лечение ВПЧ-инфекции.
При получении результата цитологического исследования ЦИН 2 нужно провести выскабливание цервикального канала, а также биопсию шейки матки, чтобы исключить более тяжёлую патологию.
По результатам анализа ЦИН 3 мы направляем пациентку в онкодиспансер, где она в дальнейшем наблюдается.
Важно помнить, что каждая женщина должна обследоваться на папилломавирусную инфекцию. ВПЧ-инфицирование обязательно нужно лечить, чтобы предупредить развитие рака шейки матки. В ранней диагностике заболевания нам помогает обследование на цитологию и ВПЧ-инфекцию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Хвостикова Валентина Ивановна
В 1991 г. с отличием окончила Воронежский государственный медицинский институт, в 1993 г. – ординатуру по акушерству и гинекологии. Работала в областном роддоме.
Дополнительная специализация по УЗИ-диагностике.
Что такое цитологическое исследование
Цитологическое исследование — одно из самых востребованных в онкологии. С его помощью врач оценивает состояние клеточных элементов и делает заключение о злокачественной или доброкачественной природе новообразования. Изучаются особенности строения клеток, клеточный состав органов, тканей, жидкостей организма человека. Цитологическое исследование применяется при диагностике предраковых заболеваний и злокачественных новообразований различных органов: шейки и тела матки, молочной железы, щитовидной железы, легких, кожи, мягких тканей и костей, желудочно-кишечного тракта, лимфатических узлов и др. Для цитологического исследования берут мазки свода влагалища и шейки матки, мокроту, мочу, экссудаты из полостей и т.д.
Когда назначается цитологическое исследование?
В большинстве случаев врачи – терапевты, гинекологи, онкологи и другие специалисты — прибегают к цитологической диагностике при подозрении на опухолевое заболевание.
Цитологический метод применяется для исследования новообразований в различных органах – кожа, молочная железа, лёгкие, средостение, печень, почки, забрюшинные образования, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, слюнные железы, мягкие ткани, кости и др.
Наибольшее распространение цитологические исследования получили в области гинекологии. Это доступный и быстрый метод скрининга, доказавший свою эффективность в диагностике предраковых заболеваний и раннего рака шейка матки.
Нередки случаи, когда цитологическое исследование помогало обнаружить рак желудка, легкого, мочевого пузыря и др. на самых ранних стадиях, когда рентгенологические и эндоскопические исследования не выявили изменений.
В период лечения опухолевого заболевания необходимо постоянно контролировать эффективность проводимой терапии. Для этого необходимы быстрые и эффективные методы диагностики. Цитологическое исследование в этих случаях позволяет оперативно получить ответы на большинство возникающих у врачей вопросов по поводу течения болезни. Цитологическое исследование широко используется также и после окончания специализированного (хирургического, химиотерапевтического или лучевого) лечения для контроля течения заболевания и раннего выявления возможного рецидива или прогрессирования опухоли (исследование лимфатических узлов, плеврального экссудата и т.д.).

Основные области применения цитологических исследований в онкологии:
- Скрининг, профилактические осмотры
- Диагностика – установление и уточнение диагноза
- Контроль результатов во время и после проведения терапии
В чем отличие цитологии от гистологического исследования?
Отличие цитологического исследования от гистологического, в первую очередь, заключается в том, что изучаются именно клетки, а не срезы тканей. Для гистологического исследования требуется либо операционный материал, либо забор материала методом трепан-биопсии. Для цитологического же исследования достаточно мазка со слизистой оболочки, соскоба с поверхности опухоли или материала, полученного тонкой иглой.
Подготовка гистологического препарата требует больше усилий и времени, нежели подготовка для цитологического анализа.
Как выполняется цитологическое исследование?
Для анализа используют различный биоматериал.
- соскобы с поверхности эрозий, ран, язв;
- соскобы с шейки матки и цервикального канала, аспираты из полости матки;
- секреты желез, экскреты, мокрота, транссудаты, экссудаты, промывные воды и т.д.
- Исследование мочи на атипические клетки
Пункционный материал:
- пунктаты, полученные тонкой иглой (тонкоигольная биопсия)
- отпечатки материала трепан-биопсий из опухолей и различных новообразований
Операционный материал:
- мазки-отпечатки и соскобы с удаленной ткани, жидкость, смывы и др. материал, полученный при проведении хирургических вмешательств.
Эндоскопический материал:
- материал, полученный при проведении эндоскопического исследования
Цитологическое исследование — наиболее щадящий метод диагностики. Обычно забор материала для анализа протекает безболезненно, в амбулаторных условиях, без травматического воздействия на органы и ткани.
Взятый для анализа клеточный материал в цитологической лаборатории переносят на предметные стекла, окрашивают и исследуют под микроскопом.
Цитоморфолог использует в своей работе совокупность признаков атипии клетки, критически оценивая их наличие и степень выраженности. Результат анализа напрямую зависит от профессионализма специалиста, проводящего исследование: как в части подготовки материала, так и в части его исследования под микроскопом.
На поверхности опухолевых клеток есть особые белки – антигены. Причем, каждая опухоль экспрессирует свой собственный набор антигенов. При необходимости с помощью специальных реактивов для иммуноцитохимического исследования врач-цитолог может не только установить наличие злокачественно трансформированных клеток в исследуемом образце, но и определить гистотип опухоли, ее органную принадлежность, факторы прогноза и чувствительность к лечению.


Достоинства цитологического метода:
- абсолютная безвредность для пациента
- безболезненность
- возможность применения многократных цитологических исследований
- быстрота
- диагностика злокачественных опухолей любой локализации и в любой стадии процесса.
Обычно для проведения исследования требуется несколько часов. Интраоперационное цитологическое исследование может быть выполнено в течение 10 минут.
За счет его безвредности, цитологический метод незаменим для оценки динамики морфологических изменений в клетках опухоли во время лечения, для определения терапевтического эффекта проводимого лечения. Для таких пациентов он имеет несомненные преимущества перед другими, более инвазивными методами исследования.
Методы цитологических исследований постоянно совершенствуются. Развитие эндоскопической техники позволяет целенаправленно получать материал для исследования из внутренних органов, ранее недоступных для морфологического анализа без оперативного вмешательства.
Таким образом, цитологическое исследование, благодаря сочетанию высокой информативности, безвредности для пациента и скорости проведения, при отсутствии травматизации тканей, имеет огромное значение в онкологии.


Авторская публикация:
Михетько Андрей Александрович
заведующий лабораторией цитологии НМИЦ онкологии им.Н.Н. Петрова,
врач клинической лабораторной диагностики (цитолог) высшей квалификационной категории, кандидат медицинских наук.
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
- при профилактических осмотрах цитологические мазки следует брать у женщин независимо от жалоб, наличия или отсутствия изменений слизистой оболочки. Цитологическое исследование следует повторять не реже, чем раз в три года;
- желательно получать мазки не ранее, чем на 5-е сутки менструального цикла и не позднее, чем за 5 суток до предполагаемого начала менструации;
- нельзя брать материал в течение 48 ч после полового контакта, использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в т. ч. кремов для выполнения ультразвукового исследования;
- беременность – не лучшее время для скрининга, так как возможны неправильные результаты, но, если нет уверенности, что женщина придет на обследование после родов, лучше мазки взять;
- при симптомах острой инфекции желательно получать мазки с целью обследования и выявления патологических изменений эпителия, этиологического агента; также необходим цитологический контроль после лечения, но не ранее, чем через 2 мес. после окончания курса.
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
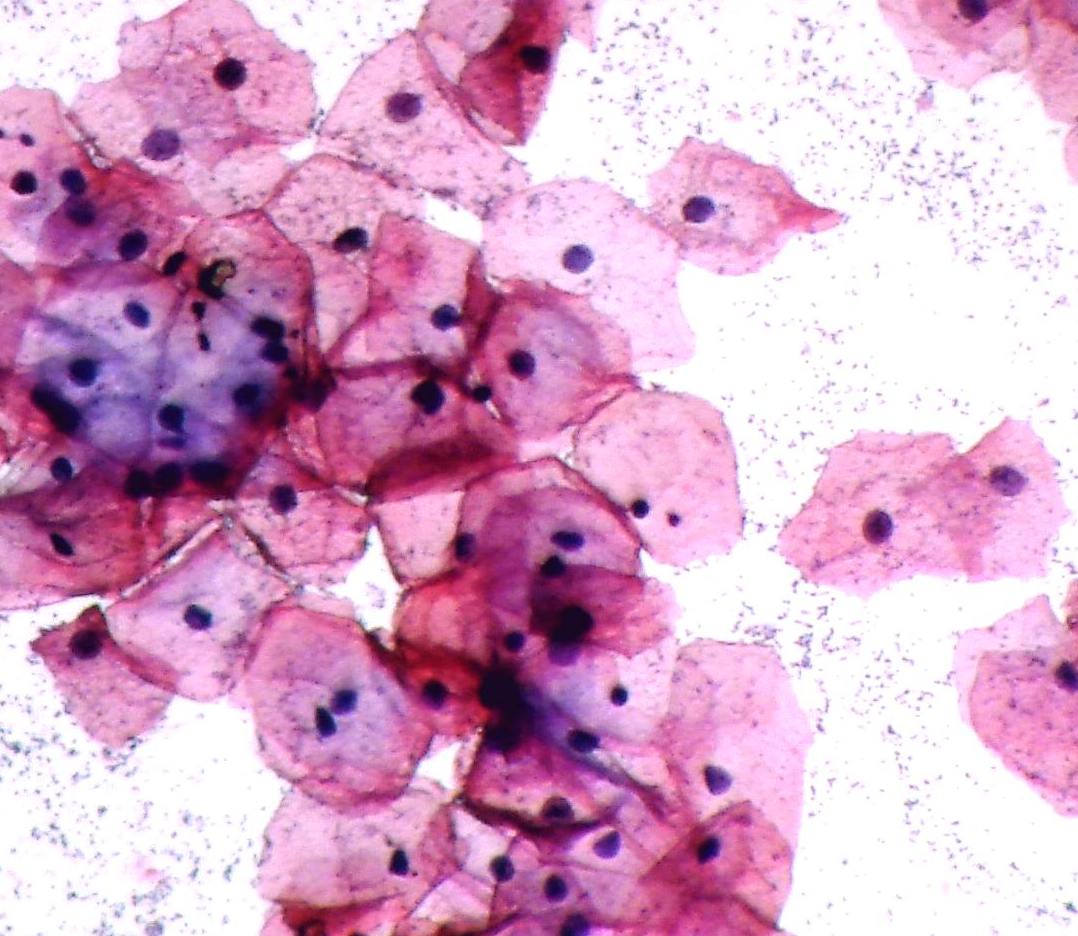
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Базалиома (basocellulare) наиболее распространенный рак кожи в России. Обычно медленно растущий и очень редко метастазирующий, а также частично злокачественный (полумагнитный).
Причины возникновения
Базалиома начинается со стволовых клеток самого нижнего клеточного слоя (линии базальных клеток) эпителия. Чаще всего возрастная группа с данной патологией старше пятидесяти лет, но могут быть и подростки и очень редко дети. Мужчины страдают чаще, чем женщины.
Опухоль в основном развивается на участках кожи, которые постоянно подвергаются воздействию солнечных лучей: на лице, ушах, лысой коже головы, груди и верхней части спины.Но иногда она появляется и в защищенных от солнца местах.
Все это объясняется тем, что наиболее значимым из предрасполагающих факторов базалиомы является опухолевый эффект длительного светового воздействия (ультрафиолетовых лучей). Этот световой эффект более выражен для светлых типов кожи.
Существует вероятность развития этого типа рака через несколько лет в области хронических язв, рубцов (например, после ожогов).
В дополнение к этому присутствие канцерогена в окружающей среде человека (например, мышьяк в питьевой воде), иммуносупрессия по какой-либо причине, ионизирующее излучение (например, рентгеновское излучение) в анамнезе человека может повлиять на развитие базальной клетки.
Классификации и типы базалиом
Существует несколько клинических форм базаломы, которые имеют свои внешние особенности:
- Узловой тип – характеризуется выраженным перламутровым краем кожи, в середине которого видна шишка или впадина. На поверхности образуется мокрота, которая иногда пропадает, а затем восстанавливается. Часто размер раны медленно увеличивается и опухоль постепенно распространяется, разрушая окружающие ткани. Это может быть особенно опасно, если она находится в области глаз.
![]()
- Поверхностный – этом случае видны бледно-розовые пятна с острыми краями. Опухоль распространяется от них. Иногда появляются рубцы посередине. Данный тип часто появляется на коже спины.

Пигментированный тип
Кроме того, бывают и более редкие формы данного заболевания.
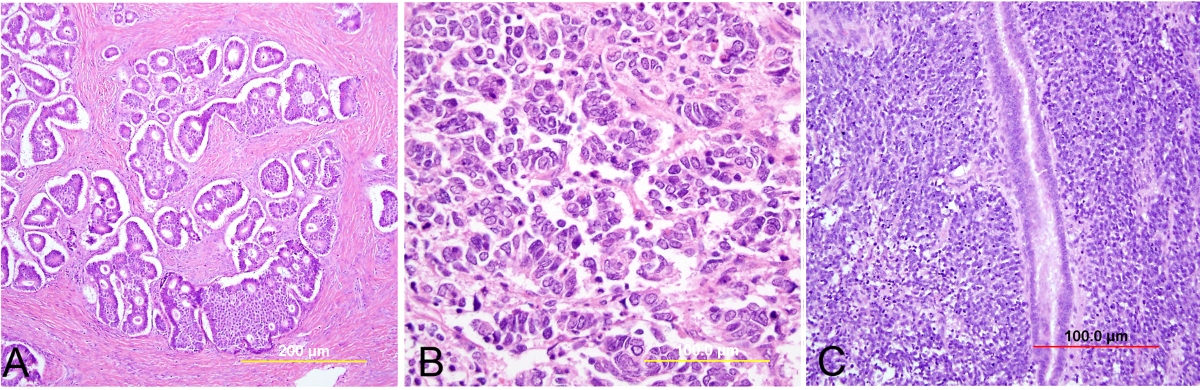
Цитологическая диагностика базалиомы
Для цитограмм базалиом характерны небольшие гиперхромные клетки с нерезко выраженными признаками атипичности, которые располагаются в виде плотных тканевых клочков, комплексов, тяжей или отдельных групп (плотная сцементированность клеток). Фон препаратов может быть представлен межуточным веществом, бесструктурными массами клеточного распада, а также ороговевающими чешуйками и роговыми массами.

Помимо мелких гиперхромных клеток, могут встречаться более светлые клетки среднего размера. Они округлой или полигональной формы с центрально расположенными ядрами, напоминают клетки плоскоклеточного рака.
В тканевых клочках между клетками могут находиться плотные оксифильные тяжи и скопления межуточного вещества. Иногда клетки как бы замурованы в таких обширных скоплениях межуточной субстанции.
При второй разновидности цитограмм подавляющее большинство клеток средних и мелких размеров, округлой формы, со светлой цитоплазмой и округлыми центрально или эксцентрично расположенными ядрами. Хроматин ядер четкий, зернистый или тяжистый. Он равномерно заполняет ядро и интенсивно окрашен, в отдельных ядрах видны увеличенные ядрышки. Часто встречаются двухъядерные клетки с бобовидными ядрами. Клетки располагаются разрозненно, группами и комплексами среди обильного мелкозернистого или гомогенного оксифильного вещества и как бы замурованы в нем.
Помимо светлых клеток, в препаратах присутствуют мелкие гиперхромные полигональные элементы опухоли с резко гиперхромными, мелкобугристыми ядрами и необильной гомогенной четко очерченной цитоплазмой. Фон препарата составляют оксифильное межуточное вещество и гистиоциты.
Третья разновидность цитограмм характеризуется сравнительно большим количеством пигмент-содержащих клеток (невусоподобный вариант базалиомы). Пигментсодержащие клетки овальной, вытянутой, полигональной и, реже, отростчатой формы, заполнены аспидно-серыми и серыми гранулами меланина. Эти клетки располагаются разрозненно или обнаруживаются в виде тяжей и скоплений. Ядра их округлые и овальные, с уплотненным контуром, мелкоглыбчатые, с небольшими ядрышками. Подобные клетки обнаруживаются, но в малом числе и при других вариантах цитограмм базалиомы.
Преобладание пигментсодержащих клеток в препарате заставляет проводить дифференциальный диагноз между базалиомой и пигментным невусом. Часто установить точный диагноз не представляется возможным, и приходится в заключении указывать лишь на то, что при такой цито-грамме может иметь место как пигментная базалиома, так и пигментный невус.
Лечение базалиомы
Есть много способов справиться с этой опухолью. И даже сегодня хирургическое удаление наиболее эффективно. В случае обширной опухоли может потребоваться пластический хирургический раствор для покрытия большого дефицита тканей, остающегося после удаления.

Хирургическое удаление базалиомы на носу
Небольшие поверхностные базальные поражения могут быть удалены замораживанием жидким азотом или электрохирургическими методами с использованием цитостатических и иммуномодулирующих мазей специального действия. Все больше центров используют так называемую фотодинамическую терапию (ФДТ).
Одним из ведущих медицинских учреждений является известная израильская клиника Топ Ихилов. Именно здесь давно и успешно проводят лечение базалиомы лица. Данные статистики подтверждают, что в Израиле лечение базалиомы кожи эффективно в 90% случаев. Узнайте подробнее заполнив заявку ниже.
Иногда рентгеновское облучение иногда требуется для неоперабельных пожилых пациентов с высоким риском хирургического вмешательства и не подвергающихся хирургическому вмешательству.
Прогноз и профилактика
Прогноз леченной базалиомы хороший, потому что он не дает метастазирования. Однако без терапии она может стать очень обширной и привести к большим разрушениям. Согласно литературным данным, рецидив опухоли может составлять около 5 процентов, особенно при опухолях лица.
Осмотр проводится через 2, 6 и 12 месяцев после вывоза, а затем в течение 5 лет не реже одного раза в год.
С точки зрения профилактики, светозащита – это самое важное, с чего нужно начинать еще в детстве.
Читайте также:


